Eroaako tyypin 1 diabeteksen hoitotasapaino perusterveydenhuollossa ja erikoissairaanhoidossa?
Lähtökohdat
Tyypin 1 diabeteksen hoidon kehittäminen on jäänyt tyypin 2 diabeteksen varjoon. Tutkimuksen tarkoituksena on alueellisen potilastietojärjestelmän avulla arvioida tyypin 1 diabetespotilaiden hoidon toteutumista perusterveydenhuollossa ja erikoissairaanhoidossa Pohjois-Karjalassa.
Menetelmät
Pohjois-Karjalassa on alueellinen avoterveydenhuollon ja erikoissairaanhoidon yhteinen potilastietojärjestelmä Mediatri. Tietojärjestelmästä poimittiin yli 20-vuotiaiden tyypin 1 diabetespotilaiden (n = 1 053) diabetekseen hoitoon liittyvät tiedot vuosilta 2013–2014. Tietojen perusteella arvioitiin tyypin 1 diabeteksen hoidon toteutumista maakunnassa.
Tulokset
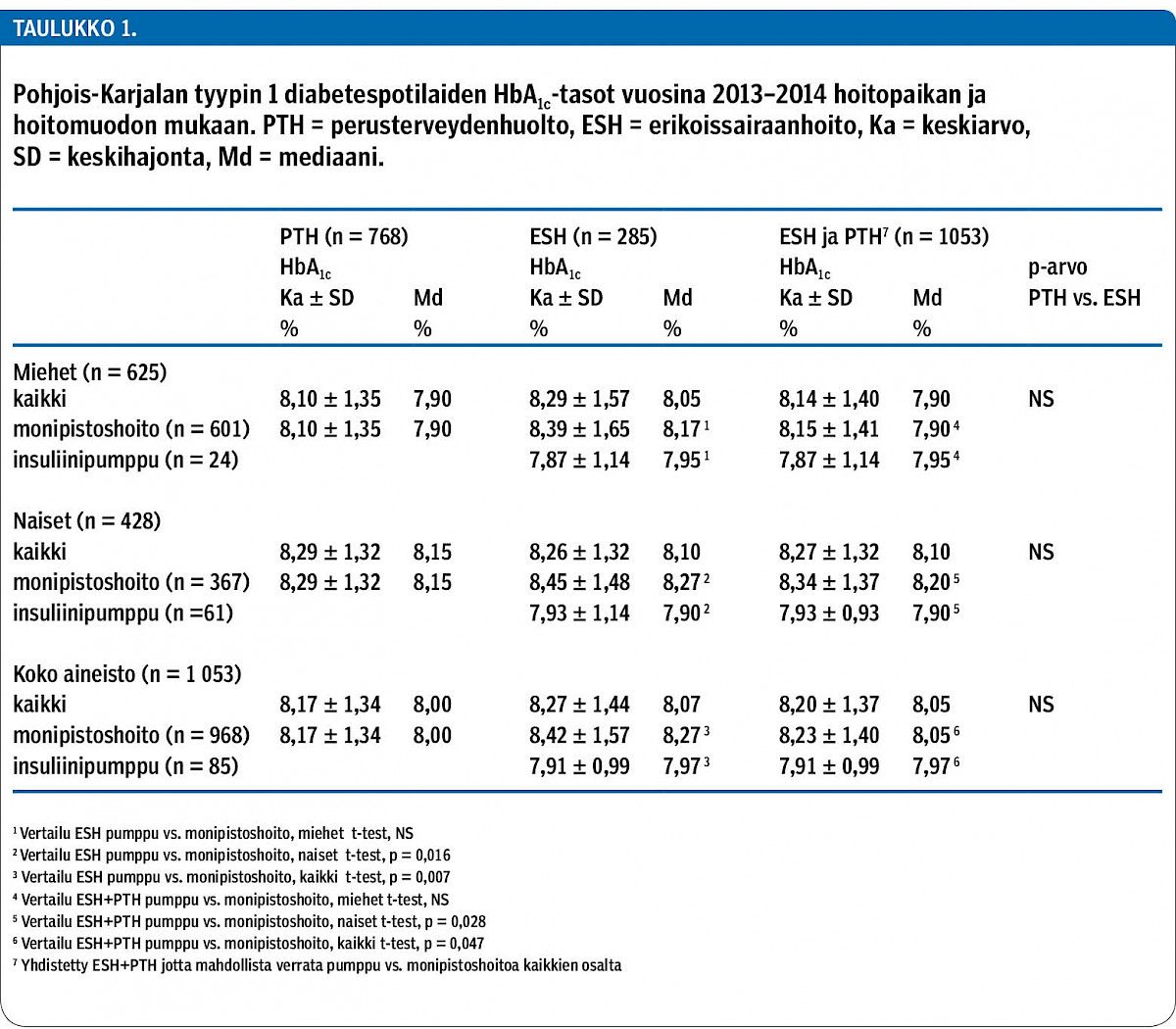
Tyypin 1 diabeetikoista 73 % oli perusterveydenhuollon ja 27 % erikoissairaanhoidon seurannassa. Erikoissairaanhoidon seurannassa olevat diabeetikot olivat keskimäärin nuorempia, ja heistä 44 % oli alle 30-vuotiaita. Perusterveydenhuollossa taas 68 % seurannassa olleista diabeetikoista oli 40–60-vuotiaita. Keskimääräinen HbA1c-taso vuosina 2013–2014 oli 8,20 % (66,0 mmol/mol) ja mediaani oli 8,05 % (64,5 mmol/mol). Koko aineistosta 17,9 % saavutti HbA1c-tavoitteen < 7 % (53 mmol/mol). Perusterveydenhuollon ja erikoissairaanhoidon seurannassa olevien HbA1c-keskiarvoissa ei ollut eroa (8,17 ± 1,34 % vs. 8,27 ± 1,44 %; NS). Insuliinipumppua käyttäneillä HbA1c-keskiarvot olivat paremmat kuin monipistoshoitoa käyttäneillä (7,91 ± 0,99 % vs. 8,23 ± 1,40 %; p = 0,047).
Päätelmät
Pohjois-Karjalassa tyypin 1 diabetesta sairastavien aikuisten glukoositasapaino oli parempi kuin aiemmissa suomalaisissa raporteissa. Kuitenkin vain alle viidesosa tyypin 1 diabeetikoista saavutti hoitotavoitteen. Hoitotasapainossa ei ollut eroja sen mukaan, oliko potilas erikoissairaanhoidon vai perusterveydenhuollon seurannassa, ja asianmukainen lääkehoito toteutui hoitopaikasta riippumatta. Hoidon laatua on osaltaan varmistanut Pohjois-Karjalassa diabeteksen hoidossa vuosikymmenten ajan toteutunut pitkäjänteinen perusterveydenhuollon ja erikoissairaanhoidon verkostoyhteistyö.
Tyypin 1 diabeteksen ilmaantuvuus on Suomessa yksi maailman suurimmista (1), ja suhteellisesti eniten tyypin 1 diabetesta sairastavia on Pohjois-Karjalassa. Vuonna 2007 Pohjois-Karjalan alueella tyypin 1 diabetesta sairasti 1 % sairaanhoitopiirin kaikenikäisestä väestöstä, kun Helsingin ja Uudenmaan, Varsinais-Suomen, Vaasan ja Länsi-Pohjan sairaanhoitopiireissä osuus oli 0,7 % (2). Oman tutkimuksemme mukaan vuonna 2014 Pohjois-Karjalassa tyypin 1 diabeteksen esiintyvyys aikuisväestössä oli 0,8 % (3).
Tyypin 1 diabetes on vakava ja henkeä uhkaava sairaus. Suomalaisessa tutkimuksessa tyypin 1 diabeetikoiden ylikuolleisuus oli kolminkertainen koko ikä- ja sukupuolivakioituun väestöön verrattuna (4). Ruotsalaisessa diabetesrekisteriin perustuvassa tutkimuksessa hyvässä tasapainossa (HbA1c ≤ 6,9 % eli 52 mmol/mol) olevien tyypin 1 diabeetikoiden kuolleisuus oli kaksinkertainen väestöverrokkien kuolleisuuteen verrattuna ja jopa 8-kertainen, jos glukoositasapaino oli huono (HbA1c ≥ 9,7 % eli 82 mmol/mol) (5). Tyypin 1 diabetesta sairastavan pitkäaikaisella sokeritasapainolla on siis suuri vaikutus kuolleisuuteen ja komplikaatioiden kehittymiseen (6).
Hoidon kehittymisestä huolimatta tyypin 1 diabeteksen hoitotulokset eivät ole parantuneet odotetusti. Suomessa tyypin 1 diabeetikoiden keskimääräinen HbA1c-taso on ollut 20 vuotta lähes muuttumaton: vuonna 1993 HbA1c-mediaani oli 8,6 % (71 mmol/mol) ja vuosina 2009–2010 se oli 8,4 % (68 mmol/mol) (7). Nämä Vallen ja työryhmän toistetut otantatutkimukset perustuvat diabeteshoitoyksiköihin lähetettyihin kyselyihin. Vuosien 2009–2010 aineistossa valtaosa (84 %) tutkituista tyypin 1 diabeetikoista (n = 963) oli sairaalan poliklinikan hoidossa ja kuudesosa käytti ensisijaisena hoitopaikkanaan terveyskeskusta. Ruotsissa, jossa tyypin 1 diabetesta sairastavien hoito on pääosin keskitetty erikoisyksiköihin, glukoositasapainot ovat kaikissa aikuisten ikäluokissa keskimäärin 0,5 prosenttiyksikköä paremmat kuin Suomessa (8).
Suomessa aikuisten tyypin 1 diabetesta sairastavien hoitovastuu on paikkakunnittain vaihtelevin kriteerein erikoissairaanhoidon diabetespoliklinikalla tai perusterveydenhuollossa. Monin paikoin on käytössä malli, jossa tyypin 1 diabetesta sairastavat siirtyvät perusterveydenhuollon vastuulle 1–2 vuoden kuluttua sairastumisesta ja vain erityistilanteissa seuranta on erikoissairaanhoidossa. Tässä on nähty ongelmaksi vähäinen potilasmäärä hoitoyksikköä kohti ja hoitohenkilökunnan riittävän ammatillisen osaamisen takaaminen perusterveydenhuollossa. Tästä syystä Diabetesliiton tuore raportti suosittaa tyypin 1 diabeteksen hoidon keskittämistä sote-alueilla koordinoiviin diabetesosaamiskeskuksiin, diabeteskeskuksiin ja verkostoihin (9).
Pohjois-Karjalassa on pitkään tehty työtä diabeteksen alueellisen verkoston ja hoidon kehittämiseksi. Lisäksi vuodesta 1981 alkaen on seurattu tyypin 1 diabetesta sairastavien hoitotilannetta systemaattisesti tiedonkeruulomakkeiden avulla (10). Vuodesta 2010 Pohjois-Karjalassa on ollut käytössä alueellinen potilastietojärjestelmä, joka mahdollistaa diabeteksen hoidon laadun arvioinnin koko sairaanhoitopiirissä (11). Tämän tutkimuksen tarkoituksena on kartoittaa tyypin 1 diabetespotilaiden seurannan ja hoidon toteutumista Pohjois-Karjalassa erityisesti verraten erikoissairaanhoidon tai perusterveydenhuollon hoidon tuloksia vuosina 2013–2014.
Aineisto ja menetelmät
Pohjois-Karjalan sairaanhoito- ja sosiaalipalvelujen kuntayhtymän kaikissa kunnissa ja erikoissairaanhoidossa on käytössä Mediatri-potilastietojärjestemä, joka perustuu rakenteiseen tietokantaan. Tietojärjestelmästä ja kuntien tietokannoista vastaa yhtenäisesti Pohjois-Karjalan Tietotekniikkakeskus Oy, joten kaikki potilastiedot ovat maakunnallisesti yhteisessä tietokannassa. Tutkimuksessa verrattiin sisätautien klinikan diabetespoliklinikan ja terveyskeskuksen hoidossa olevia, joten mukaan valittiin tutkimusajanjakson alussa (31.12.2012 mennessä) 20 vuotta täyttäneet. Alle 20-vuotiaita ei otettu mukaan, koska osa heistä oli lastentautien klinikan hoidossa. Potilastietojärjestelmästä haettiin valitun ikäryhmän potilaat, joilla on diagnoosina tyypin 1 diabetes (E10).
Diagnoosin osuvuus varmistettiin tarkistamalla niiden henkilöiden sairauskertomukset, joille löytyi sekä tyypin 1 (E10) että tyypin 2 (E11) diabetesdiagnoosi (n = 44) tai joilla oli käytössä insuliinin lisäksi muu diabeteslääkitys (n = 77). Kokenut diabeteslääkäri määritteli oikean diagnoosin sairauskertomustietojen perusteella. Useimmissa tapauksissa kyseessä oli virhekirjaus tai diagnoosin varmentumisen jälkeen poistamatta jäänyt diagnoosi. Tarkistuksen jälkeen tyypin 1 diabetespotilaita oli löytynyt 1 053.
Tyypin 1 diabeetikoiden potilastiedoista poimittiin pysyvät diagnoosit, HbA1c-mittaustulokset ajanjaksolta 1.1.2013–31.12.2014 ja diabeteksen kannalta tärkeät lääkitystiedot (diabeteslääkitys, insuliini, statiini, ACE:n estäjä tai ATR:n salpaaja). Jos lääkevalmisteita oli vaihdettu tutkimusjakson aikana, valittiin viimeisin saman lääkeryhmän lääke.
Lisäksi kerättiin tieto kotikunnasta ja keskussairaalan diabetespoliklinikan käynneistä. Diabetespoliklinikan seurannassa olevat diabeetikot vaihtuvat jatkuvasti. Pysyvässä seurannassa ovat insuliinipumppua käyttävät ja potilaat, joilla on pitkälle edennyt nefropatia tai muuten komplisoitunut tai vaikeahoitoinen tauti. Sen sijaan vastikään diagnoosin saaneet diabeetikot ja raskauden vuoksi seurannassa olleet siirtyvät ajallaan perusterveydenhuoltoon. Diabetespoliklinikan hoidossa oleviksi määriteltiin kaikki insuliinipumppua käyttävät ja ne, joilla oli vähintään kaksi käyntiä diabetespoliklinikalla vuosien 2013–2014 aikana.
Laboratoriomenetelmät
HbA1c-mittaustuloksista laskettiin kunkin henkilön mittausten keskiarvo vuosina 2013–2014. Pohjois-Karjalassa laboratorioanalyysit tehdään yhdessä laboratoriossa (ISLAB), joten eri kuntien laboratoriotulokset ovat keskenään vertailukelpoisia. HbA1c on määritetty turbidometrisellä inhibitioimmunoanalyysimenetelmällä (TINIA), joka on ollut sama vuosina 2013–2014. Tulos on standardoitu IFCC-menetelmään (International Federation of Clinical Chemistry) ja menetelmien variaatiokerroin on ollut keskimäärin 3 %.
Tilastolliset menetelmät
Tilastolliset analyysit on tehty IBM SPSS Statistics -ohjelman versiolla 22.0. Kategoristen muuttujien vertailuun on käytetty χ2-testiä ja jatkuvien muuttujien vertailuun Studentin t-testiä.
Tutkimukselle on Pohjois-Savon sairaanhoitopiirin kuntayhtymän tutkimuseettisen toimikunnan lupa 81/2012 sekä THL:n lupa THL/1491/5.05.00/2012.
Tulokset
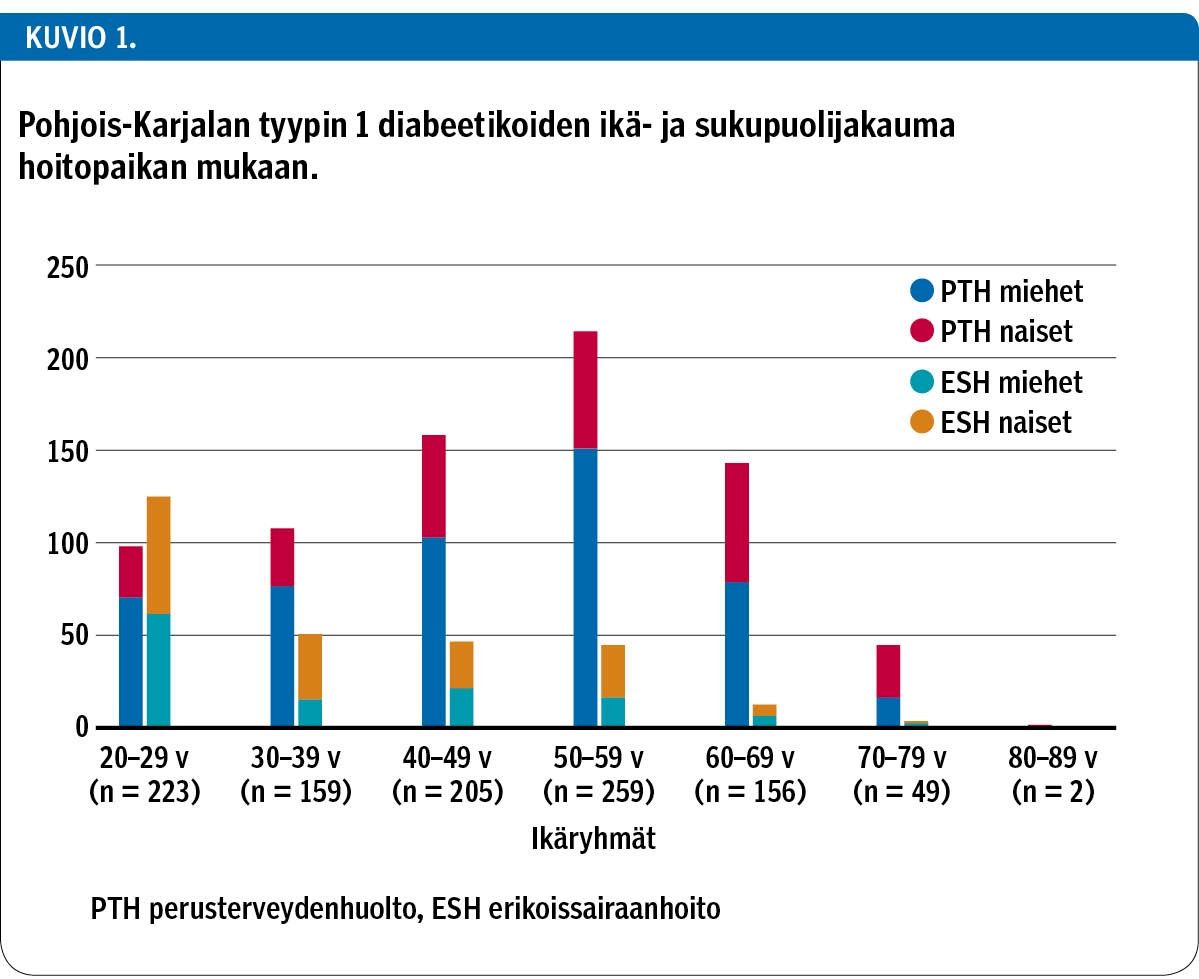
Perusterveydenhuollon hoidossa oli 768 tyypin 1 diabeetikkoa (72,9 %) ja erikoissairaanhoidon diabetespoliklinikan hoidossa 285 (27,1 %). Miehistä 79,7 % ja naisista 63,1 % oli perusterveydenhuollon hoidossa. Erikoissairaanhoidon seurannassa olevat olivat nuorempia: erikoissairaanhoidon diabetespotilaista 43,9 % oli alle 30-vuotiaita, kun taas perusterveydenhoidossa oli eniten 40–60-vuotiaita (yhteensä 67,9 %) (kuvio 1).
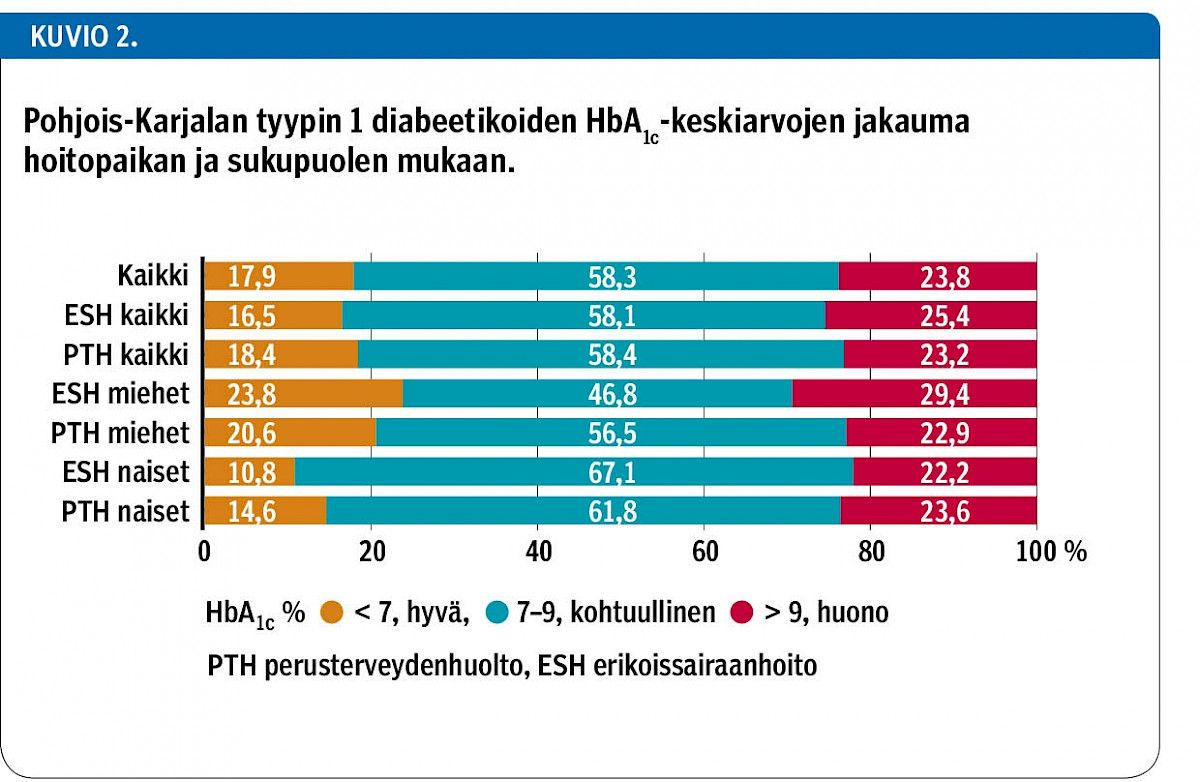
Perusterveydenhuollon ja erikoissairaanhoidon seurannassa olleiden diabetespotilaiden HbA1c-tasoissa ei ollut merkittävää eroa (taulukko 1). Insuliinipumppua käyttäneiden HbA1c-keskiarvo ja -mediaani olivat paremmat kuin monipistoshoitoa käyttäneiden (p = 0,047); naisilla ero oli tilastollisesti merkitsevä (p = 0,028), mutta miehillä ei. HbA1c oli alle 7 % (53 mmol/mol) 17,9 %:lla ja yli 9 % (75 mmol/mol) 23,8 %:lla diabeetikoista (kuvio 2). HbA1c oli alle 7,5 % (59 mmol/mol) 32,9 %:lla koko aineistosta.
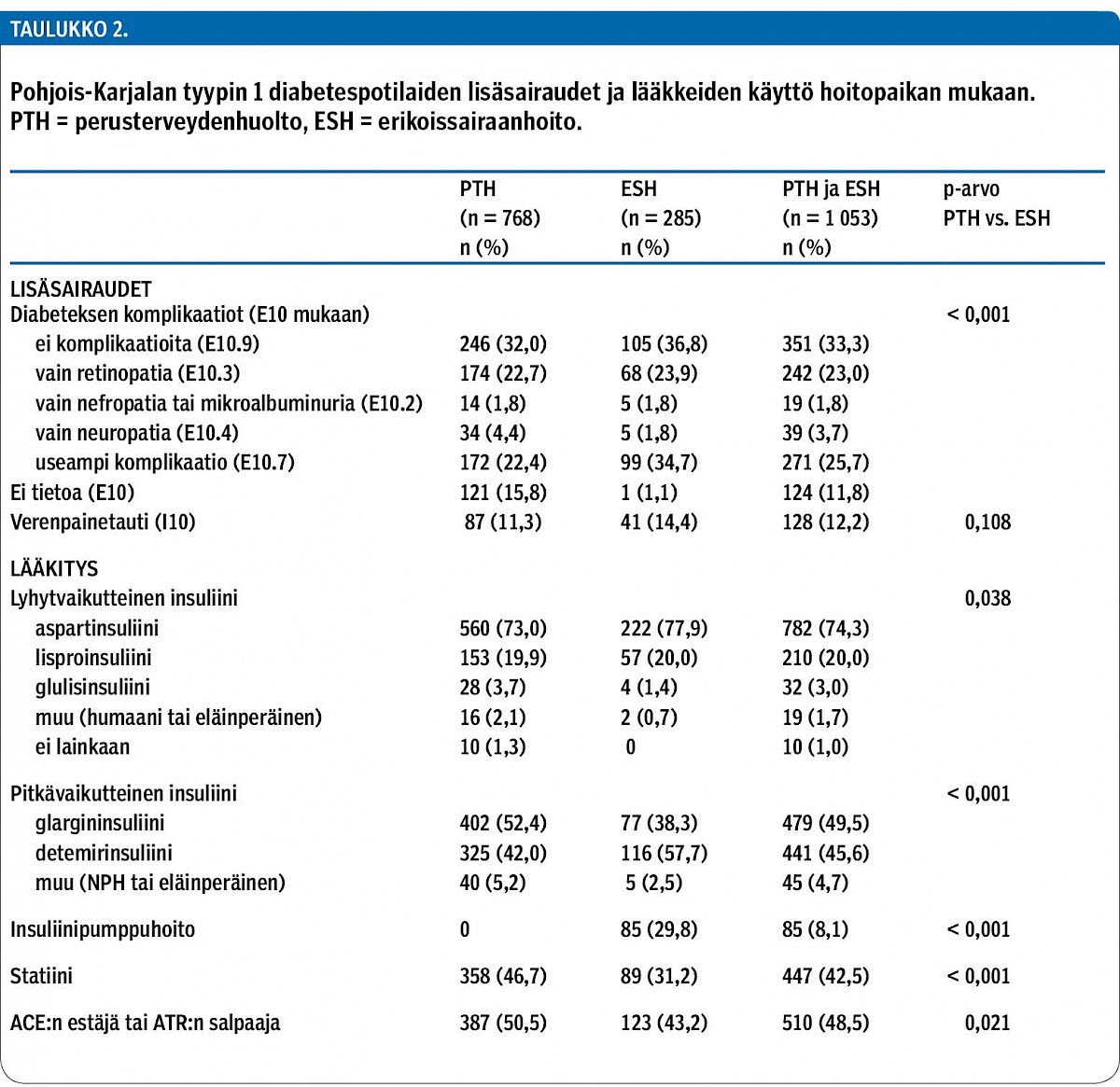
Erikoissairaanhoidon seurannassa olevilla oli useammin enemmän kuin yksi komplikaatio kuin perusterveydenhuollon hoidossa olevilla (34,7 % vs. 22,4 %) (taulukko 2). Insuliinipumppu oli käytössä 85 diabeetikolla (29,8 % erikoissairaanhoidon potilaista ja 8,1 % kaikista). 97,3 % käytti lyhytvaikutteista analogia, joista eniten oli käytössä aspartinsuliini (74,3 %). Monipistoshoitoisista pitkävaikutteista analogia käytti 95,1 %. Perusterveydenhuollossa useampi käytti glargininsuliinia kuin detemirinsuliinia (52,4 % vs. 42,0 %), kun taas erikoissairaanhoidossa detemirinsuliinia käytti enemmistö (57,5 % vs. 38.3 %). Statiinien, ACE:n estäjien ja ATR:n salpaajien käyttö oli yleisempää perusterveydenhuollon potilailla.
Pohdinta
Tyypin 1 diabetesta sairastavien aikuisten glukoositasapaino on Pohjois-Karjalassa parempi kuin aiempien suomalaisten raporttien aineistoissa. Perusterveydenhuollon ja erikoissairaanhoidon seurannassa olevien hoitotasapainossa ei ollut merkittäviä eroja. Tyypin 1 diabetesta sairastavien yli 20-vuotiaiden keskimääräinen HbA1c-taso Pohjois-Karjalassa vuosina 2013–2014 oli 8,20 % (66,0 mmol/mol) ja HbA1c-mediaani 8,05 % (64,5 mmol/mol). Hyvän hoitotasapainon (HbA1c< 7 % tai 53 mmol/mol) saavutti 18 %. Insuliinipumppua käyttäneiden HbA1c-keskiarvo ja -mediaani olivat paremmat kuin monipistoshoitoa käyttäneiden. Lääkkeiden käytössä oli jonkin verran eroja perusterveydenhuollon ja erikoissairaanhoidon potilaiden välillä, mutta erot selittynevät ikäjakauman eroilla. Insuliinien käyttö oli ajanmukaista hoitopaikasta riippumatta.
Tutkimuksen vahvuudet ja rajoitukset
Kyseessä on ensimmäinen suomalainen tutkimus, joka raportoi sähköisen potilastietojärjestelmän tietoja hyväksi käyttäen tyypin 1 diabeetikoiden alueellisia hoitotuloksia. Potilastietojärjestelmämme mahdollistaa diabeteksen hoidon laatumittarien keräämisen kaikilta julkisen terveydenhuollon piirissä olevilta diabeetikoilta. Aiemmat suomalaiset tutkimukset ovat perustuneet eri kansallisista rekistereistä kerättyyn tietoon tai otantoihin (4,7,12). Potilastietojärjestelmästä kerätty tieto on kattavampaa kuin erillisten väestötutkimusten, joissa kadon osuus on helposti suuri (13). Tiedot laboratoriomittauksista ovat kattavia, luotettavia ja vertailukelpoisia, koska mittaukset on tehty yhdessä aluelaboratoriossa ja tulokset siirtyvät automaattisesti laboratoriosta potilastietojärjestelmään.
Potilastietojärjestelmän tiedon käyttöön liittyy ongelmia. Vaikka tietojärjestelmä tukee rakenteista kirjaamista, monet tiedot kirjataan edelleen perinteisesti sanelun avulla ja tietojen kirjaamisessa voi olla puutteita. Pohjois-Karjalassa diagnoosien kirjaamisen aste vastaanottokäynneillä on kuitenkin kansallisesti katsottuna erittäin hyvä (11) ja Mediatri-järjestelmä vaatii diagnoosin kirjaamisen lääkärissäkäynnin tietoihin. Näin ollen voidaan olettaa, että valtaosa julkisessa terveydenhuollossa asioineista tyypin 1 diabeetikoista on aineistossa mukana. Tietoa diabeteksen kestosta ja muuta tautihistoriaan liittyvää tietoa ei valitettavasti ollut käytettävissä, koska Mediatri-järjestelmä on ollut käytössä vasta vuodesta 2010 eikä aiemmin kirjattuja tietoja ole systemaattisesti viety järjestelmään. Tyypin 1 diabetes -diagnoosi perustui järjestelmään kirjattuun ICD-10-diagnoosikoodiin ja epäselvissä tapauksissa diagnoosin luotettavuuden tarkisti vielä kokenut diabeteslääkäri. Diabetesdiagnoosin kirjaamisessa E10-alaluokkiin oli eroja eri terveyskeskuksissa, joten diabeteksen komplikaatioiden osalta tulokset ovat vain suuntaa-antavia.
HbA1c on vain yksi diabeteksen glukoositasapainoa kuvaava hoidon laatukriteeri. Hyvä hoitotasapaino edellyttää, että potilaalla ei esiinny vakavia hypoglykemioita tai ketoasidooseja. Potilastietojärjestelmästämme hypoglykemioiden ja ketoasidoosien esiintyvyydestä tieto oli saatavana vain, jos ne oli kirjattu käynnin diagnoosiksi. Tutkimusajanjaksona hypoglykemian aiheuttama tajuttomuus oli kirjattu diagnoosiksi 31 potilaalle (2,9 %). Se on vähemmän kuin aiemmissa raporteissa, mutta toisaalta kattavaa ja luotettavaa tietoa hypoglykemioden määrästä ei ollut käytettävissä. Vallen työryhmän tutkimuksessa 18 %:lla oli ollut vuoden aikana toisen apua tai sairaalahoitoa vaativa hypoglykemia (7).
Hoitotasapaino
Pohjois-Karjalassa kolmanneksella tyypin 1 diabeetikoista HbA1c oli alle 7,5 % (53 mmol/mol), eli hoitotulokset olivat paremmat kuin aiemmat suomalaiset tulokset. Vuosina 2009–2010 Vallen otantatutkimuksessa tyypin 1 diabeetikoista 22 %:lla HbA1c oli alle 7,5 % ja sairaaloiden poliklinikalla käyneiden HbA1c-mediaani oli 8,5 % (69 mmol/mol) ja terveyskeskusten potilaiden 7,9 % (63 mmol/mol) (7). Tässä tutkimuksessa perusterveydenhuollon ja erikoissairaanhoidon seurannassa olevien hoitotuloksissa ei ollut merkittävää eroa, joskin terveyskeskuksessa hoidossa olevien miesten HBA1c-taso oli hieman parempi.
Perusterveydenhuollon ja erikoissairaanhoidon potilaat erosivat toisistaan, joten hoitotasapainot eivät ole suoraan vertailukelpoisia. Erikoissairaanhoidon potilaat ovat keskimäärin nuorempia, mutta toisaalta heillä on enemmän komplisoitunutta diabetesta. Insuliinipumppua käyttävät ovat kaikki erikoissairaanhoidon potilaina. Miehiä on koko aineistossa enemmän ja miesenemmistö tuli selvemmin esille perusterveydenhuollon luvuissa. Aiemmassa tutkimuksessamme, joka perustui samaan Pohjois-Karjalan tyypin 1 diabeetikoiden aineistoon, hoitotasapainossa oli eroja ikäryhmittäin ja sukupuolten kesken (3). Miehillä oli keskimäärin parempi hoitotasapaino kuin naisilla kaikissa ikäryhmissä. Yli 60-vuotiaat saavuttivat hyvän tasapainon (HbA1c alle 7 % eli 53 mmol/mol) selvästi useammin kuin nuoremmat. Yksi selitys tulokselle voikin olla iäkkäimpien henkilöiden monisairastavuus, sillä sen on osoitettu olevan yhteydessä diabeetikon glukoositasapainon parantumiseen (14,15).
Pohjois-Karjalassa on vuosien 1981–1995 aikana seurattu tyypin 1 diabetesta sairastavien hoitotilannetta systemaattisesti tiedonkeruulomakkeiden avulla (10). Tuolloin alueella oli käytäntönä, että kaikki alle 35-vuotiaina tyypin 1 diabeteksen sairastuneet olivat pysyvästi keskussairaalan diabetespoliklinikan hoidossa ja sitä vanhempana sairastuneet pääasiassa terveyskeskuksen hoidossa. Tuossa tutkimuksessa tietoa kerättiin eri vuosina säännöllisesti kontrollissa käyvistä tyypin 1 diabeetikosta, joiden vuotuinen määrä oli välillä 202–337, kun taas nykyisessä aineistossamme on tiedossa yli 1 000 aikuista tyypin 1 diabeetikkoa. Lukumäärän ero johtunee osin diabeetikoiden määrän todellisesta lisääntymisestä ja osin diagnostisten kriteerien muuttumisesta; esimerkiksi LADA (latent autoimmune diabetes in adults) luokitellaan nykyisin tyypin 1 diabetekseksi. Vuonna 1995 hyvässä hoitotasapainossa (HbA1c< 7,5 % eli 59 mmol/mol) oli 26 % keskussairaalan hoidossa olleista ja 13 % terveyskeskusten hoidossa olleista potilaista. Tämän tutkimuksen koko aineistossa tuon HbA1c-tason saavutti selvästi suurempi osuus potilaista, 33 %.
Insuliinipumppuhoito
Insuliinipumppua käytti Pohjois-Karjalassa 8 % tyypin 1 diabeetikoista. Aikuispotilaiden insuliinipumppuhoito on alueella yleistynyt viime aikoina. Insuliinipumppuhoidon yleisyydestä Suomessa ei ole olemassa tarkkoja lukuja. Vuonna 2014 HALO-katsauksen mukaan pumppuhoitoisia on arvioitu olevan 1 050 ja tyypin 1 diabeetikoiden määrän arvio vuoden 2007 lukujen perusteella oli 42 000 (16). Luvussa ei ole eroteltu aikuisia ja lapsia, mutta sen perusteella alle 3 % kaikista tyypin 1 diabetesta sairastavista käyttäisi insuliinipumppuhoitoa. Ruotsissa insuliinipumpun käyttö on selvästi yleisempää: tuoreen tutkimuksen mukaan kansallisen diabetesrekisteriin kuuluvista tyypin 1 diabeetikoista 13,4 %:lla oli insuliinipumppu (17).
Tässä tutkimuksessa insuliinipumppua käyttävien HbA1c-tasot olivat 0,3–0,5 prosenttiyksikköä paremmat kuin monipistoshoitoa käyttävien; naisilla ero oli selvempi. Aiemmassa suomalaisessa tutkimuksessa tyypin 1 diabeetikot saavuttivat insuliinipumppuhoidolla 0,5 prosenttiyksikköä keskimääräistä pienemmän HbA1c-tason (18). Kansainvälisen vertailevan katsauksen mukaan kahdessa seitsemästä satunnaistetusta tutkimuksesta HbA1c pieneni insuliinipumppuhoidossa merkittävästi (0,2–0,6 prosenttiyksikköä) enemmän kuin monipistoshoidossa (19). Pumppuhoidolla glukoositasapainossa saavutettavan hyödyn on osoitettu säilyvän vuosia (20).
Lääkehoito
Tässä tutkimuksessa suurimmalla osalla tyypin 1 diabeetikoista olivat käytössä insuliinianalogit. Yli 97 % käytti lyhytvaikutteisia ja yli 95 % pitkävaikutteisia analogeja. Pohjois-Karjalassa sekä perusterveydenhuollon että erikoissairaanhoidon hoidossa olevilla oli useimmin lyhytvaikutteisista analogeista aspartinsuliini, mahdollisesti vakiintuneiden käyttötottumusten vuoksi. Sen sijaan pitkävaikutteisen analogien käyttö oli jakautunut siten, että perusterveydenhuollossa glargininsuliini oli suositumpi (52,4 % vs. 42,0 %) ja erikoissairaanhoidossa useampi käytti detemirinsuliinia (57,5 % vs. 38,3 %). FinDMII-aineistossa, jonka tieto on kerätty diabeteksen ja sen lisäsairauksien rekistereistä, vuonna 2007 insuliiniriippuvaisista diabeetikoista 53,4 % käytti glargininsuliinia, 27,0 % detemirinsuliinia ja 27,0 % NPH-insuliinia (21). Kelan lääketietojen perusteella koko Suomessa tyypin 1 diabeetikoista yli 90 % käyttää pitkävaikutteisena insuliinina insuliinianalogia ja enää alle 5 % NPH-insuliinia (22). Pohjois-Karjalassa tyypin 1 diabeteksen insuliinihoito ei siis poikkea muun Suomen käytännöstä.
Statiinien, ACE:n estäjien ja ATR:n salpaajien käyttö oli yleisempää perusterveydenhuollon potilailla. Syynä lienee ikäjakauman ero. Tieto perusterveydenhuollon diabeteskomplikaatioiden jakaumasta ei ole luotettava, koska terveyskeskusten diabeetikoista suuremmalle osalle oli kirjattu vain E10-diagnoosi ilman tarkennuksia. Kaikista tyypin 1 diabeetikoista 42,5 % käytti statiineja; aiemman julkaistun tutkimuksemme perusteella Pohjois-Karjalassa yli 60 % yli 40-vuotiaista tyypin 1 diabeetikoista käytti statiinia ja niiden käyttö lisääntyi iän myötä (3). Luvut ovat suurempia kuin norjalaisessa aineistossa, jossa kaikista aikuisista 26,7 % ja yli 40-vuotiaista tyypin 1 diabeetikoista 42,6 % käytti statiinihoitoa (23).
Hoidon järjestämisen kysymykset
Diabeteksen hoito on vaativaa sekä potilaalle että hoitohenkilökunnalle. Tästä syystä Pohjois-Karjalassakin edelleen vain viidennes saavuttaa hyvän hoitotasapainon. Tuoreessa suomalaisessa tutkimuksessa verrattiin diabeetikoiden hoitotuloksia kahdessa kunnassa, jossa toisessa tyypin 1 diabeetikoiden hoito oli keskitetty diabeteksen hoitoon perehtyneelle lääkärille ja toisessa diabetespotilaat olivat omalääkärien seurannassa (24). Keskitetty seuranta toi paremman hoitotuloksen. Tutkimus vahvistaa sen, että tyypin 1 diabeteksen hyvä hoito vaatii sairauden riittävää tuntemista ja osaamista. Se on syytä keskittää asiaan perehtyneelle hoitohenkilökunnalle, jotta riittävä ammatillinen osaaminen voidaan varmistaa. Tämän takaamiseksi Diabetesliiton asiantuntijaraportti ehdottaakin että tyypin 1 diabetesta sairastavien hoito keskitetään sote-alueilla koordinoiviin diabetesosaamiskeskuksiin, diabeteskeskuksiin ja verkostoihin (9).
Pitkien etäisyyksien vuoksi tyypin 1 diabeteksen hoidon keskittäminen yhdessä paikassa sijaitsevaan diabeteskeskukseen ei ole useimmille diabeetikoille toivottu tai toimiva ratkaisu Pohjois-Karjalassa. Tyypin 1 diabeteksen hyvä hoito ei vaadi sairaalateknologiaa, vaan sairauden riittävää tuntemista ja jatkuvuutta. Toimiva ja edullinen seuranta voidaan järjestää myös perusterveydenhuollossa lähellä potilasta (24). Pohjois-Karjalassa on toiminut diabetesvastuulääkärien ja -hoitajien verkosto jo pitkään, ja jatkuva koulutus sekä kehittäminen on nähty tärkeäksi. Terveyskeskuksissa on ammattitaitoisia ja innostuneita diabeteshoitajia, ja maakunnan eri alueille on pyritty saamaan lääkäreitä, joilla on diabeteksen erityispätevyys. Alueen diabeteksen hoitoa on pyritty kehittämään osaajien verkostoitumisen kautta. Hoidon saatavuudessa on kuitenkin vaihtelua ja alueellista eroa. Joissakin kunnissa on ollut merkittävää lääkärivajausta, mutta diabeteshoitajaresurssit ovat kuitenkin olleet melko vakaat ja pääasiassa hyvät. Pohjois-Karjalan sote-uudistusta on jo kehitetty maakunnallisen yhteistyön pohjalta, ja uusi malli (Siun Sote) voidaan nähdä mahdollisuutena parantaa myös tyypin 1 diabeteksen hoidon saatavuutta ja laatua.
Tyypin 1 diabetes on vakava sairaus, jonka hoidon laatua on kehitettävä jatkuvasti. Tämän tutkimuksen perusteella Pohjois-Karjalassa tyypin 1 diabeteksen hoitotasapaino on samanlainen perusterveydenhuollon ja erikoissairaanhoidon seurannassa olevilla. Suositusten mukainen lääkehoito ja ajanmukainen insuliinihoito toteutuvat hoitopaikasta riippumatta. Pohjois-Karjalassa diabeteksen hoidon pitkäaikainen yhteistyö ja verkosto perusterveydenhuollon ja erikoissairaanhoidon välillä on vahvistanut hoitohenkilökunnan ammattitaitoa. Lisäksi käytössä oleva potilastietojärjestelmä mahdollistaa jatkossakin laadun seuraamisen ja parantamisen. Tältä pohjalta voimme jatkaa tyypin 1 diabeteksen hoidon kehittämistä Pohjois-Karjalassa.
Työryhmä on saanut tutkimusapurahaa aineistojen keräämiseen, analysointiin ja raportointiin Valtion tutkimusrahoituksesta, Juho Vainion Säätiöltä ja Sydäntutkimussäätiöltä.
Päivi Kekäläinen: Luentopalkkiot (Astra Zeneca, MSD), matka-, majoitus tai kokouskulut (Novartis).
Hilkka Tirkkonen: Suomen Diabetesliiton lääkärineuvoston jäsen, luentopalkkiot (Astra-Zeneca, Bristol-Myers Squibb, Boehringer Ingelheim, Novartis, Novo Nordisk, Orion), matka-, majoitus tai kokouskulut (MSD, Sanofi-Aventis).
Tiina Laatikainen: Ei sidonnaisuuksia.
Tästä asiasta tiedettiin
Hyvä glukoositasapaino vähentää merkittävästi tyypin 1 diabeteksen komplikaatioiden kehittymistä ja kuolleisuutta.
Tyypin 1 diabetespotilaiden seurannan toteuttamisessa ja hoidon laadussa on parannettavaa.
Tämä tutkimus opettiPohjois-Karjalassa tyypin 1 diabetespotilaiden hoitotasapaino oli parempi kuin aiempien suomalaisten tutkimusten perusteella muussa maassa.
Perusterveydenhuollon ja erikoissairaanhoidon seurannassa olevien tyypin 1 diabeetikoiden hoitotasapainossa ei ollut eroja.
Alueellisesta potilastietojärjestelmästä voi saada hyödyllistä tietoa hoidon laadun kehittämisen tueksi.
- 1
- Karvonen M, Viik-Kajander M, Moltchanova E, Libman I, LaPorte R, Tuomilehto J. Incidence of childhood type 1 diabetes worldwide. Diabetes Care 2000;23:1516–26.
- 2
- Koski S. Diabetesbarometeri 2010, Diabetesliitto 2011. http://www.diabetes.fi/files/1377/Diabetesbarometri_2010.pdf
- 3
- Kekäläinen P, Tirkkonen H, Laatikainen T. How are metabolic control targets of patients with Type 1 diabetes mellitus achieved in daily practice in the area with high diabetes prevalence? Diabetes Res Clin Pract 2016;115:9–16.
- 4
- Harjutsalo V, Forsblom C, Groop PH. Time trends in mortality in patients with type 1 diabetes: nationwide population based cohort study. BMJ 2011;343:d5364.
- 5
- Lind M, Svensson AM, Kosiborod M ym. Glycemic control and excess mortality in type 1 diabetes. N Engl J Med 2014;371:1972–82.
- 6
- Diabetes Controland Complications Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993;329:977–86.
- 7
- Valle T ja työryhmä. Diabeetikkojen hoitotasapaino Suomessa vuosina 2009-2010. DEHKO-raportti 5/2010.
- 8
- Eeg-Olofsson K, Cederholm J, Nilsson PM, Gudbjörnsdóttir S, Eliasson B; Steering Committee of the Swedish National Diabetes Register. Glycemic and risk factor control in type 1 diabetes: results from 13,612 patients in a national diabetes register. Diab Care 2007;30:496–502.
- 9
- Ilanne-Parikka P ja työryhmä. Tyypin 1 diabetesta sairastavien hoidon kehittäminen. Suomen Diabetesliitto. Asiantuntijaryhmän raportti 2014. http://www.diabetes.fi/files/3903/Tyypin_1_diabeteksen_hoidon_kehittaminen_-raportti.pdf
- 10
- Turtola H, Rainio A, Elovaara E, Mustonen J. Aikuisikäisten nuoruustyypin diabeetikkojen hoito ja seuranta Pohjois-Karjalan sairaanhoitopiirissä vuodesta 1981 lähtien. Suom Lääkäril 1998;53:2573–42.
- 11
- Laatikainen T, Sikiö M, Tirkkonen H ym. Potilastietojärjestelmästä tuki laadun arviointiin. Suom Lääkäril 2013;68:1986–8.
- 12
- Niemi M, Winell K. Diabetes in Finland. Prevalence and variation in quality of care. Finnish Diabetes Association, STAKES - National Research and Development Centre for Welfare and Health. Suomen Diabetesliitto 2006.
- 13
- Tolonen H, Dobson A, Kulathinal S & WHO MONICA Project. Effect on trend estimates of the difference between survey respondents and non-respondents: Results from 27 populations in the WHO MONICA Project. Eur J Public Health 2005;20:887–98.
- 14
- Piette JD, Kerr EA. The impact of comorbid chronic conditions on diabetes care. Diab Care 2006;29:725–31.
- 15
- Pentakota SR, Rajan M, Fincke BG ym. Does diabetes care differ by type of chronic comorbidity?: An evaluation of the Piette and Kerr framework. Diab Care 2012;35:1285–92.
- 16
- HALO-ryhmä: Lahtela J, Saraheimo M, Pasternack I, Isojärvi J, Himanen A-K, Hovi S-L. Insuliinipumppu aikuisten tyypin 1 diabeteksen hoidossa. Suom Lääkäril 2014;69:11–8.
- 17
- Steineck I, Cederholm J, Eliasson B ym. Insulin pump therapy, multiple daily injections, and cardiovascular mortality in 18,168 people with type 1 diabetes: observational study. BMJ 2015;22:350:h3234.
- 18
- Sane T, Tulokas T, Nikkanen P, Heikkilä P, Huttunen E, Niskanen L. Insuliinipumppu tyypin 1 aikuisdiabeetikoiden hoitona. Duodecim 2005;121:839–45.
- 19
- Misso ML, Egberts KJ, Page M, O’Connor D, Shaw J. Continuous subcutaneous insulin infusion (CSII) versus multiple insulin injections for type 1 diabetes mellitus. Cochrane Database of Systematic Reviews 2010;5.
- 20
- Orr CJ, Hopman W, Yen JL, Houlden RL. Long-term efficacy of insulin pump therapy on glycemic control in adults with type 1 diabetes mellitus. Diabetes Technol Ther 2015;17:49–54.
- 21
- Oravilahti T, Kastarinen H, Enlund H, Jyrkkä J, Kiviniemi V, Kokki E. Glargin- ja detemirinsuliinin hoidollinen ja taloudellinen arvo tyypin 1 ja tyypin 2 diabeteksen hoidossa NPH-insuliiniin verrattuna. Lääkealan turvallisuus- ja kehittämiskeskus Fimea. Fimea kehittää, arvioi ja informoi-julkaisusarja 2/2013.
- 22
- Aaltonen K, Saastamoinen LK. Pitkävaikutteisten insuliinianalogien ja gliptiinien käyttö yleistyy diabeteksen hoidossa. Sic! 2013;3(4):30–4.
- 23
- Cooper JG, Claudi T, Thordarson HB ym. Treatment of type 1 diabetes in the specialist health service--data from the Norwegian Diabetes Register for Adults. Tidsskr Nor Laegeforen 2013;133:2257–62.
- 24
- Honkasalo M, Linna M, Honkasalo A, Sane T, Elonheimo O. A comparative study of two various models of organizing diabetes follow-up in public primary health care – the model influences the use of services, their quality and costs. BMC Health services research 2014;14:26.
Type 1 diabetes care in North Karelia
Background
Quality improvement has been mainly focused on type 2 diabetes in Finland. Type 1 diabetes is also a serious disease needing similar attention. The aim of this study was to determine the quality of care of patients with type 1 diabetes in North Karelia, Finland, and to compare the data in primary health care centres and secondary care units.
Quality improvement has been mainly focused on type 2 diabetes in Finland. Type 1 diabetes is also a serious disease needing similar attention. The aim of this study was to determine the quality of care of patients with type 1 diabetes in North Karelia, Finland, and to compare the data in primary health care centres and secondary care units.
MethodsAll adult type 1 diabetes patients (n = 1053) over 20 years of age were identified from the regional electronic patient database. The patients’ individual data for permanent diagnosis, medication and HbA1c measurements during the years 2013 and 2014 were obtained from medical records.
ResultsThe primary health centres took care of 73% of type 1 diabetes patients and the diabetes clinic in the secondary care hospital took care of 27% of type 1 diabetes patients. The diabetics in the secondary care clinic were younger, 44% were < 30 years old, whereas the diabetics in primary health centres were mostly (68%) 40 – 60 years old. The overall mean HbA1c level during 2013 – 2014 was 8.20% (66.0 mmol/mol) and the median was 8.05% (64.5 mmol/mol). Eighteen percent of the patients reached the HbA1c target of < 7.0% (53 mmol/mol). Mean HbA1c levels did not differ between the primary and secondary care patients (8.17 ± 1.34% and 8.27 ± 1.44%, NS). HbA1c levels were significantly lower in the diabetics treated with continuous subcutaneous insulin infusion than in the diabetics treated with multiple daily injections of insulin (7.91 ± 0.99% and 8.23 ± 1.40%, p = 0.047).
ConclusionsIn North Karelia, the glycaemic control of type 1 diabetes patients was better than in previous Finnish reports. The overall median HbA1c during 2013 – 2014 was 8.05%. However, only eighteen percent of type 1 diabetics reached the good glycaemic control target of HbA1c <7.0%. There were no significant differences in glycaemic control between the diabetics treated in primary or secondary care. Insulin preparations and medications were also up-to-date in primary care.