Hoidon keskittäminen nopeuttaa selkäydinvammapotilaan kotiutumista
Lähtökohdat Selkäydinvamman hoito keskitettiin v. 2011 kolmeen yliopistosairaalaan. Selvitimme keskittämisen vaikutusta hoitoaikoihin ja yleisen komplikaation, painehaavauman, ilmaantuvuuteen.
Menetelmät Tampereen yliopistollisessa sairaalassa (TAYS) v. 2011–15 hoidetuista vastavammautuneista selkäydinvammapotilaista kerättiin tiedot kliinisen arvion yhteydessä. Tuloksia verrattiin kahteen selkäydinvammapotilasryhmään ajalta ennen keskittämistä.
Tulokset Sairaalahoito kesti v. 2011 keskimäärin 87 vrk ja 44 vrk v. 2015. Mediaaniaika osastokuntoutuksen alkamiseen lyheni 56 vrk:sta 12 vrk:een. TAYS:ssa tapaturmasta lähtien hoidetuilla potilailla ei ollut painehaavaumia osastokuntoutuksen alkaessa. Muualta TAYS:iin kuntoutusjaksolle lähetetyistä niitä oli 33 %:lla.
Päätelmät Keskittäminen lyhensi sairaalahoitoa ja nopeutti osastokuntoutuksen alkamista. Keskitetty hoito näyttäisi vähentävän painehaavaumien ilmaantuvuutta, vaikkei haavaumia kyetty täysin estämään.
Selkäydinvammapotilaiden akuutin vaiheen hoito, välitön kuntoutus ja elinikäinen seuranta keskitettiin Helsingin, Oulun ja Tampereen yliopistollisiin sairaaloihin v. 2011 (1). Aiemmin akuuttihoito ja välitön kuntoutus toteutui kaikkien 21 sairaanhoitopiirin sairaaloissa ja terveyskeskusten vuodeosastoilla. Osa potilaista sai maksusitoumuksen kuntoutukseen Invalidiliiton Käpylän kuntoutuskeskukseen.
Selkäydinvammapotilaiden vuosittainen määrä yli nelinkertaistui TAYS:ssa keskittämisen jälkeen. Tämä johti resursoinnin sekä moniammatillisten ja -alaisten toimintatapojen muutokseen, jonka päämääränä on näiden potilaiden saumaton elinikäisen hoidon ja kuntoutuksen ketju.
Selkäydinvamma aiheuttaa liikuntavamman lisäksi monia liitännäisongelmia, suurentaa komplikaatioriskiä ja muuttaa potilaan ja hänen lähipiirinsä elämää monin tavoin. Kaularankatasoisen vaikean selkäydinvamman kokonaiskustannusten arvioidaan olevan potilaan elinaikana yli miljoona euroa, josta ensimmäisen vuoden sairaalahoidon osuus on merkittävin (2). Kansainvälisesti suositellaan selkäydinvammapotilaiden hoidon keskittämistä kaikissa vaiheissa. Keskitetty hoito ja mahdollisimman varhain aloitettu intensiivinen kuntoutus vähentävät kuolleisuutta, lyhentävät sairaalahoitoa, parantavat toimintakykyä ja vähentävät komplikaatioiden esiintyvyyttä ja vaikeusastetta (3,4,5,6,7,8). Komplikaatiot puolestaan pidentävät sairaalahoitojaksoja (9).
Tutkimuksessa selvitettiin, miten selkäydinvammapotilaiden hoidon keskittäminen muutti potilaiden hoito- ja kuntoutusprosessia TAYS:ssa. Tutkimuskysymyksiä olivat: 1) Miten sairaalahoitojakson (akuuttihoito ja välitön kuntoutus) pituus on muuttunut keskittämisen ja toiminnan kehittämisen seurauksena? 2) Miten aika tapaturmasta osastokuntoutuksen alkamiseen on muuttunut keskittämisen myötä? 3) Minkälainen vaikutus keskittämisellä on ollut komplikaationa esiintyvän painehaavauman ilmaantuvuuteen?
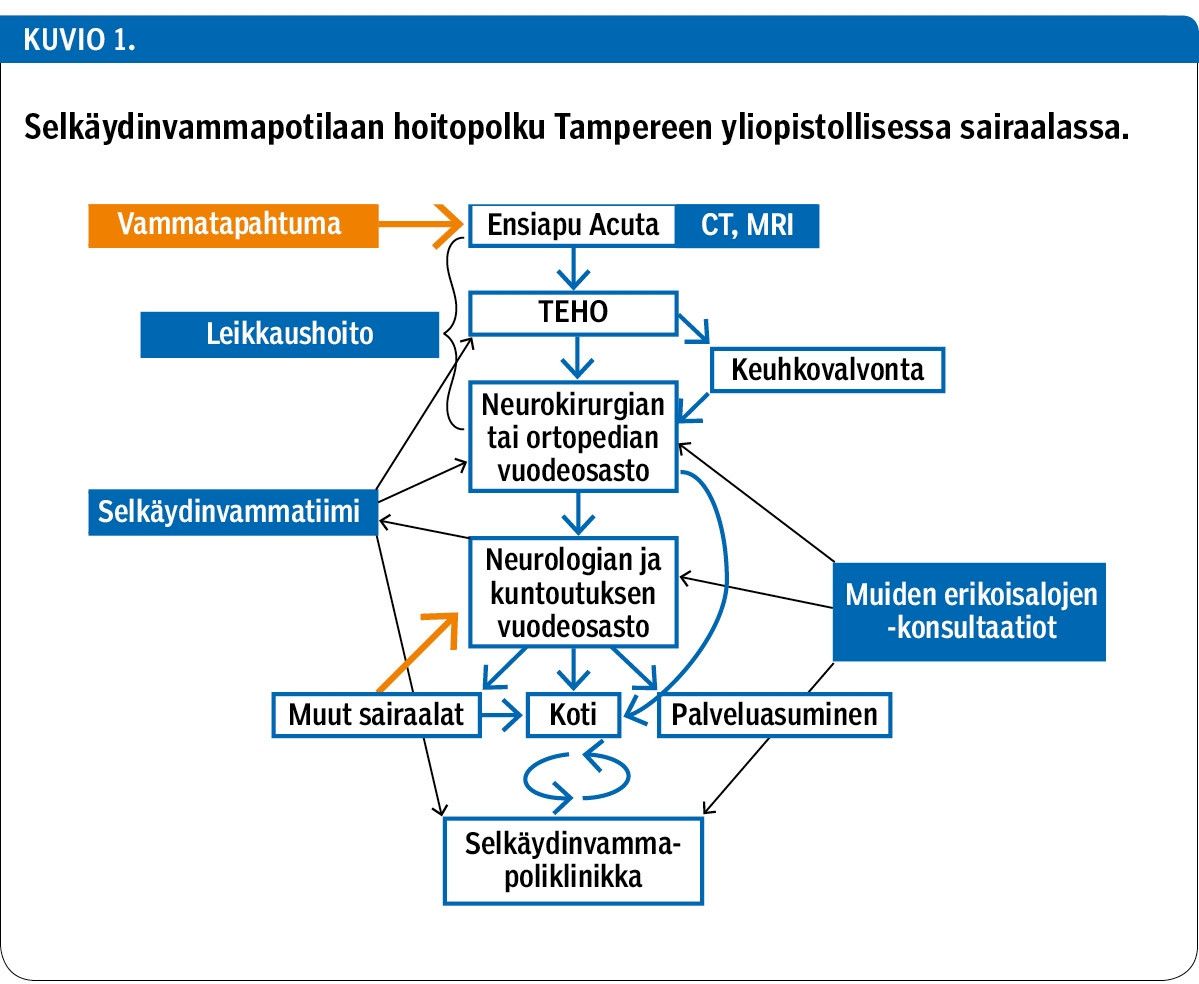
Hoitopolku TAYS:ssa
TAYS:ssa on luotu selkäydinvammapotilaan hoitoprotokolla, jossa esitetään hoitoketju ensiavusta akuuttivaiheen osastohoitoon ja -kuntoutusjaksoon sekä elinikäiseen seurantaan (kuvio 1). Protokollaan on kirjattu kunkin yksikön keskeisiä tehtäviä ja selkäydinvammaan liittyviä hoito-ohjeita.
Neurologian vastuuyksikössä toimii moniammatillinen selkäydinvammatiimi: lääkäri, fysioterapeutti, kuntoutusohjaaja sekä tarvittaessa puheterapeutti ja selkäydinvammahoitaja. Tiimi arvioi uudet potilaat heti teho- tai akuuttiosastolla. Konsultaatiokäynnin tavoitteena on potilaan jatkohoidon, -kuntoutuksen ja -seurannan suunnittelu sekä potilaan ja akuuttiosaston henkilökunnan ohjaus selkäydinvammaan liittyvissä asioissa.
Välitön osastokuntoutus toteutuu neurologian ja kuntoutuksen osastolla. Kuntoutusjakson päätavoite on potilaiden mahdollisimman suuri itsenäisyys päivittäistoimissa ja liikkumisessa. Tämä edellyttää mm. komplikaatioiden estämistä, neurologisen toipumisen optimointia, puuttuvien taitojen kompensoimisen opettelua ja apuvälineiden valintaa.
Tavoitteiden asettamisessa ja toteutumisen arvioinnissa hyödynnetään mm. selkäydinvammapotilaan toimintakykymittaria (Spinal Cord Independence Measure, SCIM III) (10,11).
Potilaiden ja läheisten yksilöllinen ohjaus kuuluu kuntoutumisprosessiin kiinteästi. Viikoittaisten ensitietoluentojen aiheina ovat selkäydinvammaan liittyvät lääketieteelliset ja hoidolliset asiat, kuntoutus, taloudelliset tukimuodot sekä harrastus- ja vertaistukitoiminta.
Kotiutumisen jälkeen elinikäinen hoito ja seuranta toteutuvat selkäydinvammapoliklinikalla, jonka henkilöstöstä osa on kuntoutusosaston työntekijöitä. Poliklinikkakäynneillä laaditaan yhdessä potilaiden kanssa hoito- ja kuntoutussuunnitelma. Tarvittaessa se sisältää ammatillisen kuntoutuksen suunnitelman.
Aineisto ja menetelmät
Tutkimus on toteutettu rekisteritutkimuksena, ja sille on TAYS:n tutkimus- ja rekisteritutkimusluvat.
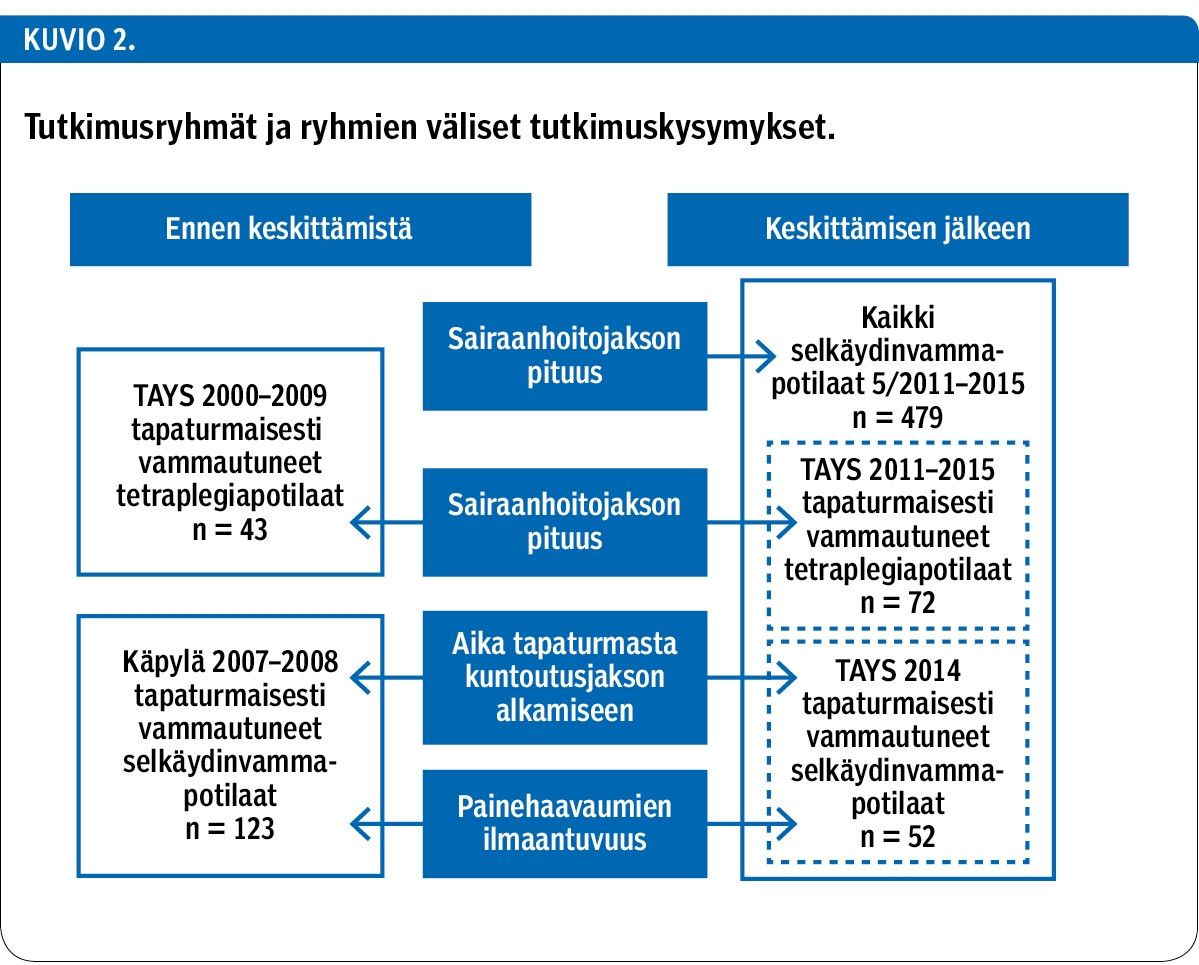
Ajalta ennen selkäydinvammapotilaiden hoidon keskittämistä on kaksi erillistä selkäydinvammapotilasaineistoa (I, II). Niistä on saatavilla tutkimuskohteena olevia hoito- ja kuntoutusprosessiin liittyviä muuttujia vain rajatusti. Näitä aineistoja mahdollisimman hyvin vastaavat vertailuaineistot on poimittu keskittämisen jälkeen perustetusta potilasrekisteristä (III). Tutkimusryhmät ja tutkimuskysymykset on esitetty kuviossa (kuvio 2).
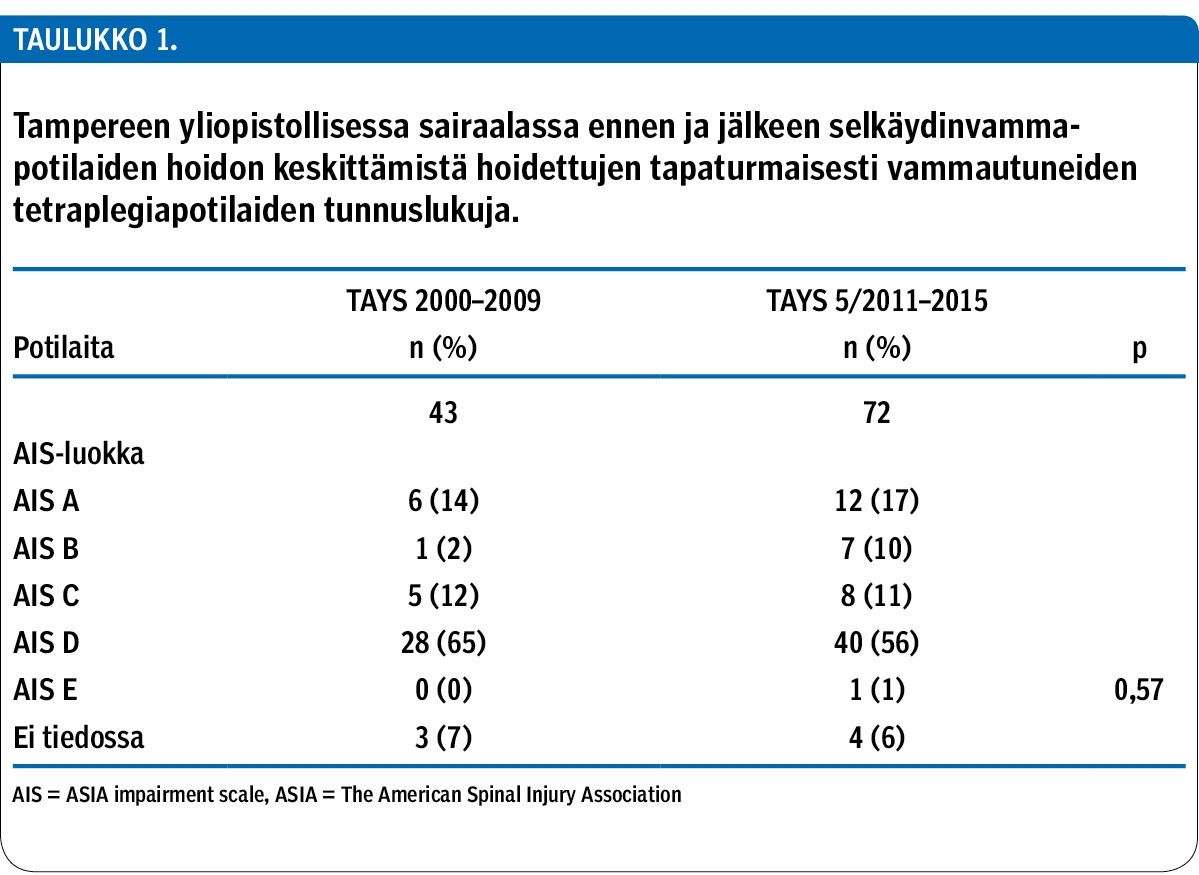
I) TAYS 2000–09 -aineiston muodostavat TAYS:ssa ennen hoidon keskittämistä hoidetut, 1.1.2000–31.12.2009 tapaturmaisesti vammautuneet Pirkanmaan sairaanhoitopiirin (PSHP) tetraplegiapotilaat (taulukko 1). Alun perin aineisto kerättiin toiseen tutkimukseen (12). Tähän tutkimukseen siitä hyödynnettiin tietoa sairaalahoitojakson (akuuttihoito ja välitön kuntoutus) pituudesta.
II) Käpylä 2007–08 -aineiston muodostavat potilaat, jotka olivat tapaturmaisen selkäydinvamman vuoksi Käpylän kuntoutuskeskuksessa kuntoutusjaksolla v. 2007–08 ennen hoidon keskittämistä (taulukko 2). Tähän tutkimukseen poimittiin tieto tapaturman ja osastokuntoutuksen alkamisen välisen ajan pituudesta sekä painehaavaumiin liittyvistä komplikaatioista (13).
III) TAYS 2011–15 -aineiston (taulukko 3) muodostavat kaikki hoidon keskittämisen jälkeen TAYS:ssa 1.5.2011–31.12.2015 hoidetut vastavammautuneet selkäydinvammapotilaat, joiden määrä (liite 1, www.laakarilehti.fi > Sisällysluettelot > SLL 39/2017), sairaalahoitojakson (akuuttihoito ja välitön kuntoutus) pituus sekä ostopalveluna toteutettujen hoitopäivien määrä on raportoitu vuosittain. Lisäksi tästä potilasrekisterin aineistosta poimittiin vertailuryhmät TAYS 2000–09 - ja Käpylä 2007–08 -aineistoille.
TAYS 2000–09 tapaturmaisesti vammatuneet tetraplegiapotilaat -aineiston tietoja verrattiin hoidon keskittämisen jälkeen vastaavan vamman saaneiden TAYS:ssa hoidettujen potilaiden tietoihin (taulukko 1).
Käpylä 2007–08 -aineiston vertailuryhmäksi poimittiin TAYS 2011–15 -aineistosta hoidon keskittämisen jälkeen vuonna 2014 tapaturmaisesti vammautuneet osastokuntoutusjaksolla olleet potilaat (taulukko 2). Tarkasteluvuodeksi valittiin 2014, koska tuolloin TAYS:n selkäydinvammapotilaiden hoito- ja kuntoutuskäytäntöjen katsottiin olevan jo vakiintuneet keskittämisasetuksen jälkeen.
Selkäydinvammojen syyt luokiteltiin International SCI Core Data Setin mukaisesti (14). Vammojen vaikeusaste luokiteltiin kansainvälisen selkäydinvammaluokituksen (International Standards for Neurological Classification of Spinal Cord Injury: ISNCSCI) mukaisesti ASIA Impairment Scale (AIS) -luokkiin (liite 2, www.laakarilehti.fi > Sisällysluettelot > SLL 39/2017). Vamman neurologinen taso on ISNCSCI-luokituksen mukaisesti alin dermatomi-/merkkilihastaso, jonka alueella potilaalla on normaali tuntoaisti ja lihastoiminta (15). Liikkumismuoto sairaalahoitojakson päättyessä luokiteltiin mukaellen Selkäydinvammaisen itsenäisen toimintakyvyn mittarin (SCIM III) liikkumisosion luokittelua (10,11).
Analyysit toteutettiin IBM SPSS 22.0 -ohjelmistolla. Jatkuvista muuttujista on ilmoitettu keskiarvo, keskihajonta (SD), mediaani (Md) ja vaihteluväli (vv). Luokittelevien muuttujien tulokset raportoitiin sekä absoluuttisina lukumäärinä että prosentteina. Ryhmien väliset erot testattiin Fisherin nelikenttätestillä ja tilastollisesti merkitsevänä pidettiin p-arvoa < 0,05. Käpylä 2007–08 aineistosta oli käytettävissä vain hoitoaikojen mediaanit, ja vertailtavuuden vuoksi muidenkin aineistojen hoitoajat on ilmoitettu mediaaneina.
Tulokset
I Sairaalahoitojakson pituus
TAYS 2011–15 -aineisto
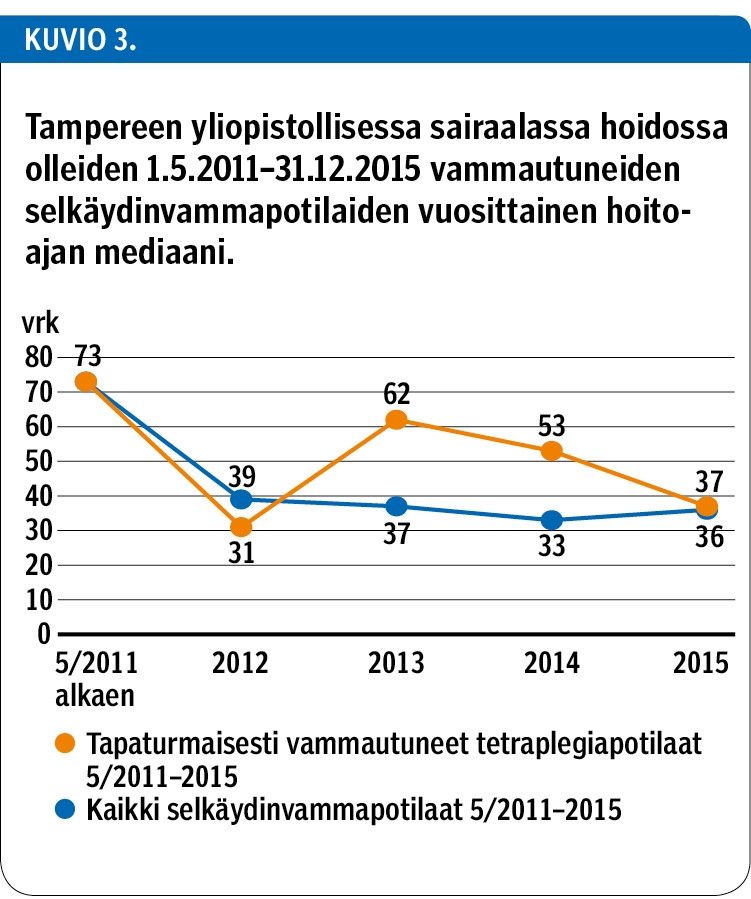
Keskittämisasetuksen tultua voimaan v. 2011 hoitojakson pituus oli keskimäärin 87 vrk (SD 93, Md 73 vrk, vv 1–492) ja vuonna 2015 keskimäärin 44 vrk (SD 43, Md 36 vrk, vv 1–251) (kuvio 3). TAYS:n maksusitoumuksella toteutettuja hoitopäiviä yksityisellä palveluntuottajalla oli v. 2011 yhteensä 930 vrk. Vuonna 2015 niitä ei ollut enää lainkaan (liite 3, www.laakarilehti.fi > Sisällysluettelot > SLL 39/2017).
TAYS tetraplegiapotilaat 2000–09 ja 2011–15 -aineistot
PSHP:n alueen tapaturmaisesti vammautuneiden tetraplegiapotilaiden hoitojakso kesti v. 2000–09 keskimäärin 117 vrk (SD 87, Md 128, vv 3–333) ja v. 2011 vastaavasti 114 vrk (SD 111, Md 73, vv 4–331). Vuonna 2015 jakson keston keskiarvo oli 45 vrk (SD 39, Md 36, vv 3–135). Ostopalveluhoitopäivät liitteessä (liite 3).
II Aika tapaturmasta välittömään osastokuntoutukseen
Käpylä 2007–08 -aineistossa mediaaniaika vammautumisesta kuntoutuskeskukseen saapumiseen oli 56 vrk (13). TAYS:n vuoden 2014 vertailuaineistossa vastaava aika oli 15 vrk (vv 3–85). Muualla toteutetun operatiivisen ja akuuttihoidon jälkeen TAYS:iin kuntoutukseen tulleilla potilailla (n = 12) mediaaniaika oli 22 vrk (vv 14–82). Tapaturmasta lähtien TAYS:ssa hoidettujen potilaiden (n = 40) kuntoutusjakson alkamisen mediaaniaika oli 12 vrk (vv. 3–85).
III Painehaavaumien ilmaantuvuus
Käpylä 2007–08 -aineistossa III–IV-luokan painehaavaumia (liite 4, www.laakarilehti.fi > Sisällysluettelot > SLL 39/2017) oli 9 %:lla potilaista (n = 11/123) kuntoutusjaksolle tullessa (13). TAYS:n vertailuaineistossa v. 2014 esiintyi vain luokan II–III haavaumia, joita oli kuntoutusjaksolle tulovaiheessa 8 %:lla potilaista (n = 4/52) . Muualla toteutetun operatiivisen ja akuuttihoidon jälkeen TAYS:iin kuntoutukseen tulleista potilaista 33 %:lla oli painehaavaumia (n = 4/12), kun TAYS:ssa tapaturmasta lähtien hoidetuilla potilailla niitä ei ollut lainkaan (n = 0/40).
Pohdinta
Selkäydinvammapotilaiden sairaalahoitoaika ja aika tapaturmasta välittömän osastokuntoutuksen alkamiseen on lyhentynyt hoidon keskittämisen jälkeen. Suurin muutos hoitoajoissa ajoittui keskittämistä välittömästi seuranneisiin vuosiin. Sen jälkeen hoitoajat ovat pysyneet jokseenkin samalla tasolla. Akuuttihoitotaho vaikutti painehaavaumien esiintymiseen.
Potilaan toimintakyky on kotiutusvaiheessa sitä parempi, mitä aikaisemmin intensiivinen osastokuntoutus selkäydinvammayksikössä aloitetaan (7,8,16). Lisäksi potilaan oikea-aikainen siirtäminen jatkokuntoutukseen akuuttihoitotarpeen päätyttyä vapauttaa akuuttihoitoresursseja niitä tarvitseville (17). Sujuvan kuntoutusjaksolle siirtymisen turvaamiseksi selkäydinvammakuntoutusosastolla tulee olla ruuhkahuippujenkin aikana riittävästi paikkoja, apuvälineitä ja henkilökuntaa (18).
TAYS:ssa selkäydinvammakuntoutukseen on varattu 14 potilaspaikkaa. Ennen keskittämistä selkäydinvammapotilaita oli kuntoutusosastolla vain satunnaisesti. Kun potilaan hoito toteutetaan omana toimintana, kuntoutusjakson pituus määräytyy potilaan tarpeen mukaan. Aiemmin kuntoutusta hankittiin maksusitoumuksella ennalta määritelty ajanjakso.
Selkäydinvammatiimi osallistuu potilaan hoidon ja kuntoutuksen suunnitteluun jo hoitoketjun alussa. Tästä syystä nyt kyetään aiempaa paremmin ennakoimaan potilaan hoitopolku, tarkentamaan potilasvalintaa ja lyhentämään siirtoviivettä osastokuntoutukseen. Konsultaatiokäyntien takia selkäydinvammapoliklinikan seurantaan ohjautuvat akuuttihoidosta myös lievemmin vammautuneet, jotka eivät tarvitse osastokuntoutusjaksoa. Näiden potilaiden lyhyet sairaalahoitojaksot vaikuttavat osaltaan hoitoaikojen lyhenemiseen keskittämisen jälkeen.
Jotta kalliin sairaalahoidon kestoa voidaan lyhentää, myös osastokuntoutusvaiheen tulee olla suunnitelmallinen, tavoitteellinen ja potilasryhmän haasteet huomioon ottaen kestoltaan mahdollisimman hyvin ennakoitavissa (19,20). TAYS selkäydinvammakeskuksessa on neuvoteltu kuntoutusosaston, operatiivisten tahojen sekä fysiatrian edustajien kanssa ja luovuttu rankaleikkausten jälkeisistä liikerajoituskäytännöistä. Nykyään esimerkiksi kovakauluria käytetään vain erityistapauksissa. Muutos mahdollistaa itsenäisyyttä lisäävien päivittäistoimien harjoittelun kivun sallimissa rajoissa jo akuuttivaiheesta alkaen ja on todennäköisesti yksi sairaalahoitojaksojen lyhenemiseen vaikuttava tekijä.
Selkäydinvammapotilaan kotiutuminen voi pitkittyä asunnon muutostöiden, tuetun asumisen, ulkopuolisen avun tai jatkoterapioiden viivästymisen taikka apuvälineiden hankintaprosessin venymisen vuoksi (18). Tällöin lyhyt osastojakso potilaan oman alueen sairaalassa voi olla tarpeen tukitoimien järjestymiseksi tai potilasta kotona avustavien työntekijöiden ohjaamiseksi.
Kotiutumiseen tähtäävät toimet aloitetaan aktiivisesti jo kuntoutusjakson varhaisessa vaiheessa tiiviissä yhteistyössä potilaan ja hänen alueensa sosiaali- ja terveydenhuollon toimijoiden kanssa. Etäyhteyksien ja teknisten sovellusten käyttö on helpottanut tiedon siirtämistä ja paikallisen asiantuntijuuden hyödyntämistä.
Luokan II–IV painehaavaumia esiintyy akuuttihoidon ja välittömän kuntoutuksen aikana noin 30–40 %:lla selkäydinvammapotilaista (21,22). TAYS:n kuntoutusjakson alkaessa luokan II–III haavaumia oli 8 %:lla potilaista, ja kaikkien näiden potilaiden akuuttihoito oli toteutettu muualla kuin TAYS:ssa. Tulos tukee aiempaa tutkimusnäyttöä hoidon keskittämisen ja varhaisen osastokuntoutuksen aloittamisen vaikutuksesta komplikaatioiden ennaltaehkäisyyn ja vähenemiseen. Myös tämä on mahdollisesti yksi sairaalahoitoaikojen lyhenemiseen vaikuttanut tekijä (6,9,19). Koska tuoreessa aineistossamme ei esiintynyt lainkaan luokan IV haavaumia, hoidon keskittäminen näyttäisi vaikuttaneen myös painehaavaumien vaikeusasteeseen.
Selkäydinvammatiimin konsultaatiokäyntien tärkeä tavoite on lisätä akuuttiosastojen henkilöstön tietotaitoa selkäydinvammaan liittyvistä komplikaatioista ja niiden ehkäisystä. Komplikaatioiden ehkäisystä on välitetty tietoa akuutti- tai jatkohoidosta huolehtiville myös sairaanhoitopiirin ulkopuolelle potilaskohtaisen työn ja koulutustilaisuuksien avulla. Potilaille opetetaan omahoitoa ja itsensä avustamisen ohjaamista, koska heillä on tärkeä rooli komplikaatioiden ennaltaehkäisyssä.
Sairaalahoito ei ole suurin selkäydinvammaan liittyvistä kustannuksista potilaan elinkaaren aikana, mutta se on merkittävä menoerä vammautumisen jälkeen. Kun hoitopolkua kehitetään, potilas voi siirtyä hoidon vaiheesta ja hoitopisteestä toiseen kulloistenkin tarpeiden mukaan ilman turhia odotusaikoja. Lisäksi resursseja voidaan hyödyntää tarkoituksenmukaisemmin yhä useamman potilaan hoitoon.
Kiitämme fysioterapeutti Jaana Leivoa avusta aineiston keräämisessä.
TÄSTÄ ASIASTA TIEDETTIIN
Kansainvälisistä tutkimuksista tiedetään, että keskitetty hoito ja mahdollisimman varhain aloitettu intensiivinen kuntoutus vähentävät selkäydinvammapotilaiden kuolleisuutta, lyhentävät sairaalahoitoaikaa, parantavat toimintakykyä ja vähentävät komplikaatioiden esiintyvyyttä ja vaikeutta.
Aikaisemmin näitä potilaita hoidettiin Suomessa kaikissa 21 sairaanhoitopiirin sairaaloissa.
TÄMÄ TUTKIMUS OPETTI
Suomessa selkäydinvammapotilaiden hoidon keskittäminen lyhensi sairaalahoidon kestoa ja nopeutti osastokuntoutuksen alkamista.
Sairaalahoitojakson lyheneminen on koko hoitoketjun kehittämisen tulos.
Keskitetty hoito näyttäisi vähentävän painehaavojen ilmaantuvuutta ja niiden vaikeusastetta. Työtä niiden ennaltaehkäisemiseksi tulee jatkaa.
Ei sidonnaisuuksia.
- 1
- Valtioneuvoston asetus erityistason sairaanhoidon järjestämisestä ja keskittämisestä. Sosiaali- ja terveysministeriö 6.4.2011/336. www.finlex.fi/fi/laki/alkup/ 2011/20110336
- 2
- Krueger H, Noonan VK, Trenaman LM, Joshi P, Rivers CS. The economic burden of traumatic spinal cord injury in Canada. Chronic Dis Inj Can 2013;33:113–22.
- 3
- Aung TS, el Masry WS. Audit of a British Centre for spinal injury. Spinal Cord 1997;35:147–50.
- 4
- Scivoletto G, Morganti B, Molinari M. Early versus delayed inpatient spinal cord injury rehabilitation: an Italian study. Arch Phys Med Rehabil 2005;86:512–6.
- 5
- Consortium for Spinal Cord Medicine. Early acute management in adults with spinal cord injury: a clinical practice guideline for health-care professionals. J Spinal Cord Med 2008;31: 403–79.
- 6
- Parent S, Barchi S, LeBreton M, Casha S, Fehlings MG. The impact of specialized centers of care for spinal cord injury on length of stay, complications, and mortality: a systematic review of the literature. J Neurotrauma 2011;28:1363–70.
- 7
- Sumida M, Fujimoto M, Tokuhiro A, Tominaga T, Magara A, Uchida R. Early rehabilitation effect for traumatic spinal cord injury. Arch Phys Med Rehabil 2001;82:391–5.
- 8
- Herzer KR, Chen Y, Heinemann AW, Gonzalez-Fernandez M. Association between time to rehabilitation and outcomes after traumatic spinal cord injury. Arch Phys Med Rehabil 2016;97:1620–7.
- 9
- Hammond FM, Horn SD, Smout RJ ym. Acute rehospitalizations during inpatient rehabilitation for spinal cord injury. Arch Phys Med Rehabil 2013;94:98–105.
- 10
- Catz A, Itzkovich M, Agranov E, Ring H, Tamir A. SCIM – spinal cord independence measure: a new disability scale for patients with spinal cord lesions. Spinal Cord 1997;35:850–6.
- 11
- Bluvshtein V, Front L, Itzkovich M ym. SCIM III is reliable and valid in a separate analysis for traumatic spinal cord lesions. Spinal Cord 2011;49:292–6.
- 12
- Koskinen EA, Alen M, Vaarala EM ym. Centralized spinal cord injury care in Finland: unveiling the hidden incidence of traumatic injuries. Spinal Cord 2014;52:779–84.
- 13
- Dahlberg A. Acute care and sub-acute rehabilitation in Finland after traumatic spinal cord injury. Final Programme and Abstract Book, 12th Nordic Spinal Cord Society 2011 meeting.
- 14
- DeVivo M, Biering-Sorensen F, Charlifue S ym. International Spinal Cord Injury Core Data Set. Spinal Cord 2006;44:535–40.
- 15
- Waring WP 3rd, Biering-Sorensen F, Burns S ym. _ 2009 review and revisions of the international standards for the neurological classification of spinal cord injury. J Spinal Cord Med 2010;33: 346–52.
- 16
- Scivoletto G, Morganti B, Molinari M. Early versus delayed inpatient spinal cord injury rehabilitation: an Italian study. Arch Phys Med Rehabil 2005;86:512–6.
- 17
- Bradley LJ, Kirker SG, Corteen E, Seeley HM, Pickard JD, Hutchinson PJ. Inappropriate acute neurosurgical bed occupancy and short falls in rehabilitation: implications for the National Service Framework. Br J Neurosurg 2006;20:36–9.
- 18
- New PW, Scivoletto G, Smith É ym. International survey of perceived barriers to admission and discharge from spinal cord injury rehabilitation units. Spinal Cord 2013;51:893–7.
- 19
- New PW, Townson A, Scivoletto ym. International comparison of the organisation of rehabilitation services and systems of care for patients with spinal cord injury. Spinal Cord 2013;51:33–9.
- 20
- Terveyden ja hyvinvoinnin laitos. Tapaturmat Suomessa (luettu 6.4.2017). www.thl.fi/fi/web/tapaturmat/tapaturmat-suomessa/tapaturmista-aiheutuva-sairaalahoito
- 21
- Verschueren JH, Post MW, de Groot S, van der Woude LH, van Asbeck FW, Rol M. Occurrence and predictors of pressure ulcers during primary in-patient spinal cord injury rehabilitation. Spinal Cord 2011;49:106–12.
- 22
- Scheel-Sailer A, Wyss A, Boldt C, Post MW, Lay V. Prevalence, location, grade of pressure ulcers and association with specific patient characteristics in adult spinal cord injury patients during the hospital stay: a prospective cohort study. Spinal Cord 2013;51:828–33.
- 23
- Haesler E, toim. Painehaavojen ehkäisy ja hoito: Tiivistelmä suosituksesta. National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide. Gambridge Media: Osborne Park, Australia 2014.
Centralisation of spinal cord injury care enables faster discharge from costly hospital care
Background
After centralising spinal cord injury (SCI) care, the annual number of patients increased over fourfold in Tampere University Hospital (TAUH). The aim of this study was to assess the influence of the centralisation on the length of stay in acute care and rehabilitation wards and on the incidence of secondary complications after spinal cord injury.
Methods
The register-based study was performed at TAUH spinal cord injury centre. The group of study participants comprised patients who had experienced a spinal cord injury between 1.5.2011 and 31.12.2015. The control groups consisted of newly injured patients treated in TAUH from 2000 to 2009 and in Käpylä Rehabilitation Centre from 2007 to 2008.
The data was collected according to the International Spinal Cord Injury Core Data Set. In addition, the length of stay in hospital and the time to rehabilitation admission were recorded. Moreover, the number of pressure ulcer cases was recorded in 2014.
Results
The mean length of stay in hospital was 87 days in 2011 and 44 in 2015. The time to rehabilitation admission after acute injury was 12 days in 2014 and 56 days in the control group injured in 2007−2008. None of the patients treated in TAUH had pressure ulcers at the beginning of the rehabilitation phase, whereas 33% of the patients referred to the rehabilitation ward by other hospitals had an ulcer.
Conclusions
The centralisation of spinal cord injury care in Finland has decreased the length of stay in hospital and the time to rehabilitation admission after acute injury. In addition, care in specialised SCI centres appears to reduce the number of secondary complications. The defined system of SCI care enables faster discharge from costly hospital care.