Kognitio ja iäkkään asiakkaan osallistuminen RAI-arviointiinsa
Lähtökohdat Selvitimme asiakkaiden osallistumista RAI-arviointiinsa ja kognition yhteyttä osallistumiseen. Lait ja laatusuositukset velvoittavat mahdollistamaan iäkkäiden osallistumisen.
Menetelmät Aineistona olivat vuoden 2018 RAI-arvioinnit (n = 53 089 asiakasta, n = 2 474 yksikköä). Niistä 49 % oli tehty kotihoidossa ja 41 % tehostetussa palveluasumisessa. Kognitiota tarkasteltiin CPS-mittarilla (Cognitive Performance Scale).
Tulokset Asiakkaista 50 %:lla kognitio oli heikentynyt lievästi tai keskivaikeasti (CPS 2–3) ja 20 %:lla keskivaikeasti/vaikeasti tai erittäin vaikeasti (CPS 4–6). Asiakkaista 40 % ei osallistunut arviointiinsa, ja 15 %:ssa yksiköistä arviointiinsa ei osallistunut yksikään asiakas. Vähiten osallistuivat asiakkaat, joiden kognitio oli heikentynyt vaikeasti tai erittäin vaikeasti. Arviointiin osallistuneiden osuus oli erittäin merkitsevästi yhteydessä (p < 0,0001) palvelutyyppiin.
Päätelmät Osallistuminen arviointiin ei ollut aina yhteydessä asiakkaan kognition tasoon. Kognition heikentyessä asiakkaat hyötyisivät läheisten avusta arvioinnissa. Osallistuminen tulisi turvata kognitiosta riippumatta.

Ikääntyneiden palveluita säätelee sosiaali- ja terveydenhuollon lainsäädäntö ja laatusuositus, jotka velvoittavat ammattihenkilöitä osallistamaan asiakkaan hänen hoitoonsa liittyvään päätöksentekoon (1,2,3,4,5,6). Kun asiakas itse osallistuu päätöksentekoon ja tulee kuulluksi, on todennäköisempää, että palvelut tuotetaan moniammatillisesti ja ammattieettisesti (7,8,9,10).
Ikääntyneiden palveluntarvetta, toimintakykyä, terveydentilaa ja voimavaroja selvitetään RAI (Resident Assessment Instrument) -arviointivälineellä (11,12,13). RAI-arviointijärjestelmä on otettava kansallisesti käyttöön viimeistään 1.4.2023 (1). Arvioinnista muodostuva CPS-mittari (Cognitive Performance Scale, 0–6) kuvaa henkilön kognitiota lähimuistin, ymmärretyksi tulemisen, päätöksentekokyvyn, itsenäisen syömisen ja tajunnan tason osalta. CPS auttaa tunnistamaan asiakkaan kognition heikkenemisen ja mahdollisen muistisairauden sekä sairauden vaikeusasteen. Mitä enemmän asiakkaan kognitio on heikentynyt, sitä suurempi on CPS-mittarin arvo (11,14,15).
RAI-arviointien hyödyllisyys ja arvo tulevat näkyviksi arvioinnin tuloksen perusteella tehdyissä päätöksissä, toimenpiteissä ja asiakkaan tarpeisiin vastaamisessa, jotka vaikuttavat hoidon laatuun (16,17,18). Ikääntyneiden palvelutarpeet vaihtelevat, ja kognition heikkeneminen vaikuttaa palvelun- ja avuntarpeeseen (19,20). Tutkimuksen tarkoituksena oli selvittää, kuinka suuri osa asiakkaista osallistui omaan arviointiinsa, ja analysoida, miten asiakkaan kognitio on yhteydessä osallistumiseen.
Aineisto ja menetelmät
Oleellinen osa RAI-arviointia on asiakkaan osallistuminen siihen. Osallistuminen kirjataan RAI-järjestelmän arviointilomakkeeseen. Arviointitiedosta muodostettavat laatuindikaattorit (21,22) kuvaavat hoidon rakenteita, prosesseja ja lopputuloksia (23). Tässä tutkimuksessa on käytetty laatuindikaattoria "Asiakas ei itse osallistunut arviointiin, %". Se aktivoituu, kun kysymykseen asiakkaan osallistumisesta arviointiin on vastattu "ei". Tämän indikaattorin tuottamaa palautetietoa raportoitiin Suomessa ensimmäisen kerran vuoden 2015 RAI-palauteraporteissa.
Käytimme tarkastelussa Terveyden ja hyvinvoinnin laitoksen RAI-arvioinneista kertynyttä tutkimusaineistoa, joka sisältää kotiin annettavien palveluiden ja ympärivuorokautisen hoivan RAI-arvioinnit vuodelta 2018 (53 089 RAI-arvioitua asiakasta 2 474 toimintayksikössä). Kotiin annettavilla palveluilla tarkoitetaan kotihoitoa ja tavallista palveluasumista, ja ympärivuorokautisella hoivalla tarkoitetaan tehostettua palveluasumista, vanhainkotia ja terveyskeskuksen vuodeosastoa.
Arvioiduista 49 % (n = 26 094) oli kotihoidon asiakkaita ja 41 % (n = 21 991) tehostetun palveluasumisen asiakkaita. Joka kymmenes arvioiduista oli vanhainkotihoidon (n = 3 016), palveluasumisen (n = 1 364) tai terveyskeskuksen vuodeosaston (n = 624) asiakkaita. Asiakkaista oli naisia 69 %, kaikkien arvioitujen keski-ikä oli 83 vuotta ja mediaani 85 vuotta. Palvelun keskimääräinen kesto oli kolme vuotta. Aineisto analysoitiin SAS 9.3 -ohjelmistolla (24) käyttäen keskiarvoja ja ristiintaulukointia (χ²-testi).
Tulokset
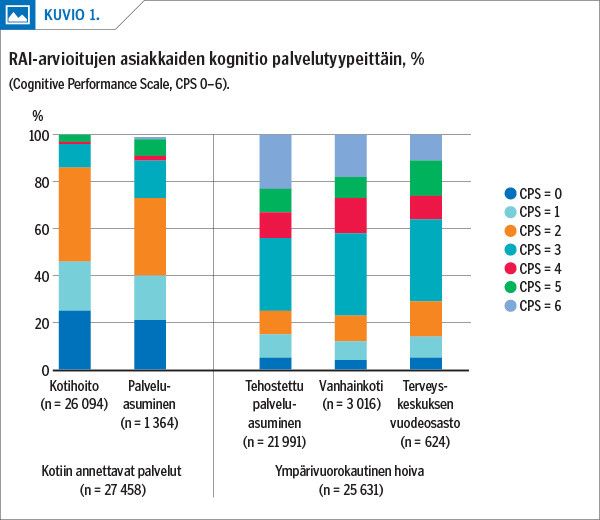
Kognitio oli lievästi tai keskivaikeasti heikentynyt (CPS = 2–3) puolella arvioiduista asiakkaista. Kolmasosalla arvioiduista ei ollut kognitiivisia häiriöitä tai häiriö oli enintään yhdessä kognitiivisessa toiminnossa (CPS = 0–1). Viidesosalla kognition heikkeneminen oli keskivaikeaa/vaikeaa tai erittäin vaikeaa (CPS = 4–6).
Kaikissa palvelutyypeissä oli asiakkaita kaikilta kognitiotasoilta (CPS 0–6). Kotiin annettavissa palveluissa oli eniten asiakkaita, joilla ei ollut kognitiivista häiriötä (CPS = 0) tai joiden kognitio oli heikentynyt korkeintaan lievästi (CPS = 1–2). Kaikista arvioiduista asiakkaista suurin ryhmä olivat asiakkaat, joilla kognitio oli heikentynyt keskivaikeasti (CPS = 3). Heitä oli kaikissa palveluissa, mutta eniten ympärivuorokautisissa palveluissa. Vähiten oli asiakkaita, joilla kognition heikkeneminen oli keskivaikeaa/vaikeaa (CPS = 4). Asiakkaat, joilla kognitio oli heikentynyt vaikeasti tai erittäin vaikeasti (CPS = 5–6), olivat suureksi osaksi ympärivuorokautisen hoivan asiakkaita (kuvio 1).
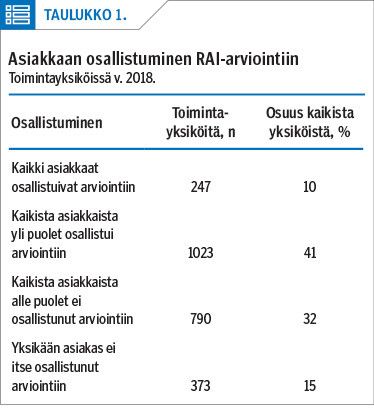
Lähes puolet (40 %, n = 21 332) kaikista RAI-arvioiduista asiakkaista ei osallistunut omaan arviointiinsa. Arviointeja tehtiin yhteensä 2 474 toimintayksikössä. Yhteensä 373 yksikössä (15 % kaikista toimintayksiköistä) yksikään asiakas ei osallistunut arviointiin (taulukko 1).
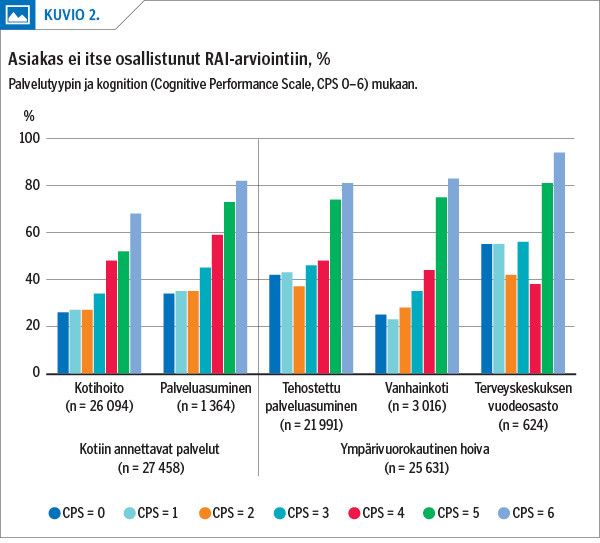
Asiakkaiden osallistuminen vaihteli heidän kognitiotasonsa ja saamansa palvelun mukaan. Kaikissa palvelutyypeissä arviointiin osallistuivat harvemmin asiakkaat, joiden kognitio oli heikentynyt vaikeasti tai erittäin vaikeasti (CPS = 5–6). Arviointiin eivät aina osallistuneet myöskään asiakkaat, joilla ei ollut kognitiivista häiriötä tai se oli korkeintaan keskivaikea (CPS = 0–3). Tämä havaittiin kaikissa palvelutyypeissä. Asiakkailla, joilla kognitio oli heikentynyt keskivaikeasti/vaikeasti (CPS = 4), osallistuminen arviointiin vaihteli palvelutyypeittäin: arviointiin osallistuivat yleisimmin henkilöt, jotka olivat hoidossa terveyskeskuksen vuodeosastoilla (38 % ei osallistunut), ja harvimmin palveluasumisen piirissä olevat (59 % ei osallistunut) (kuvio 2).
RAI-arviointiin osallistuneiden asiakkaiden osuus oli erittäin merkitsevästi yhteydessä (p < 0,0001) palvelutyyppiin, kun palvelu jaoteltiin kotiin annettaviin palveluihin ja ympärivuorokautiseen hoitoon kolmella kognitiotasolla (CPS = 0–1 / 2–3 / 4–6) (kuvio 2).
Pohdinta
Tutkimuksen tärkeimmät löydökset olivat, että lähes puolet asiakkaista ei osallistunut omaan arviointiinsa ja että oli myös yksiköitä, joissa asiakkaat eivät osallistuneet arviointeihin lainkaan. Kuten oletettiinkin, vaikeimmin kognitioltaan heikentyneet asiakkaat osallistuivat arviointeihin vähiten kaikissa palveluissa. Silti myöskään kognitioltaan hyvätasoiset tai vain lievästi heikentyneet asiakkaat eivät aina osallistuneet.
Asiakkaan objektiivisen arvioinnin lisäksi osassa RAI-arviointikysymyksiä on selvitettävä asiakkaalle itselle tärkeitä asioita, hänen tuntemuksiaan ja käsityksiään omista voimavaroistaan. Tällöin asiakkaan osallistumisella on suuri vaikutus häntä itseä koskevan tiedon kattavuuteen (25). Osallistumisen mahdollistaminen on sosiaali- ja terveydenhuollon ammattihenkilöiden ammattieettinen velvoite (26,27). Erityisen tärkeää osallistuminen on haavoittuville asiakasryhmille, kuten henkilöille, joiden kognitiiviset toiminnot ovat heikentyneet (28,29). Toisaalta asiakkaan heikentynyt päätöksentekokyky ja kyky tulla ymmärretyksi voivat vaikuttaa osallistumismahdollisuuksiin.
Tässä tutkimuksessa havaittiin, että lähes puolet RAI-arvioiduista asiakkaista ei osallistunut omaan arviointiinsa. Tämä herättää huolta osallistumisen toteutumisesta. Huomio kiinnittyy siihen, että arviointiin eivät usein osallistuneet edes asiakkaat, joilla oli hyvä kognitio. Toisaalta on kysyttävä, onko henkilöstöllä tarpeeksi osaamista osallistaa kognitioltaan heikentyneet asiakkaat, vai onko osallistumattomuuden taustalla muita syitä.
Osallistuminen arviointiin pitäisi mahdollistaa riippumatta asiakkaan kognitiivisista kyvyistä. RAI-arviointitilanne on vuorovaikutteinen. Kun arviointi toteutetaan hyvin, asiakkaan omat näkemykset, toiveet ja tavoitteet tulevat huomioiduksi ja hän tulee kuulluksi. Arvioinnista vastaavalla hoitajalla on oltava riittävä arviointiosaaminen. Se saavutetaan huolellisella koulutuksella, perehdytyksellä ja tekemällä arviointeja yhteistyössä muiden asiakkaan hoitoon osallistuvien ammattilaisten kanssa.
Asiakkaan ja hoitotyöntekijän välisen kommunikaation selkeys ja asiakkaan kanssa jaettu tieto on merkityksellistä asiakkaan osallistumiselle (28,29,30,31). Asiakkaiden ja henkilöstön välinen viestintä on kuitenkin edelleen suurelta osin tehtäväkeskeistä. Asiakaskeskeinen viestintä, jonka tavoitteena on oppia tuntemaan asiakas ja ymmärtää hänen näkemyksiään, voi siksi jäädä vähäiseksi (32,33). On myös mahdollista, että ikääntyneiden palveluissa ei ole aina saatavilla riittävästi kommunikaation tukemisen asiantuntijoita. Ikääntyneiden ja varsinkin muistisairaiden henkilöiden kuulon ja näön toimintarajoitteet saattavat jäädä huomiotta ja ilman asianmukaista tutkimusta, hoitoa tai kuntoutusta (34,35,36). Tämä voi osaltaan vaikuttaa asiakkaan osallistumiseen omaan arviointiinsa ja asiakkaalta itseltään saatavan tiedon määrään ja laatuun.
Huolellisesti tehty RAI-arviointi tuottaa asiakasta koskevaa tietoa hänen hoitoonsa liittyvän päätöksenteon tueksi. Jos arviointi ei kuvaa asiakkaan todellisia tarpeita ja voimavaroja riittävästi, on mahdollista, että hoitosuunnitelma ei perustu olennaisiin asioihin. Vanneste ym. (37) tunnistivat tutkimuksessaan RAI-arviointitiedon puutteellisuuden syitä: kaikkiin arviointikysymyksiin ei osattu vastata, tarvittavaa tietoa tai tietoa mittauksista ei ollut saatavissa, asiakkaan toimintakykyä koskeva arviointiosaaminen oli puutteellista, resursointi oli riittämätöntä laadukkaan arvioinnin tekemiseen ja arviointia pidettiin lisätyönä. Ongelmana nähtiin myös moniammatillisuuden puute, erityisesti se, että lääkärien osaaminen jäi hyödyntämättä (37). Pohdittavaksi jää, johtuiko tarvittavan tiedon puute siitä, että asiakasta ei kuultu eikä hänen näkemyksiään kirjattu.
Sosiaalihuollon omavalvontasuunnitelma velvoittaa palveluntuottajan määrittämään keinot, joilla selvitetään asiakkaan oma näkemys voimavaroistaan ja niiden vahvistamisesta. Omavalvontasuunnitelman on oltava julkisesti nähtävillä. Tämä tuo läpinäkyvyyttä ja antaa kuvan palveluntuottajan toimintatavoista (38).
Tutkimuksemme osoitti, että vaikka keinot asiakkaan omien näkemysten selvittämiseksi olisikin määritelty suunnitelmissa, niitä ei ole käytetty RAI-arvioinnissa kovin tehokkaasti. Asiasta tarvitaan lisää tutkimusta, mutta myös palveluntuottajien on tarkistettava toimintakäytäntöjään ja selvitettävä, miksi asiakas ei aina osallistu RAI-arviointiin ja miksi osallistumista ei ole kirjattu. Lisäksi on tärkeää selvittää asiakkaan omaisten ja läheisten osallistumista varsinkin, jos asiakas ei heikentyneen kognition vuoksi itse kykene osallistumaan arviointiin tai häneltä on vaikea saada tietoja.
Viime aikoina on ollut nähtävissä toimintakulttuurin muutosta kohti parempaa asiakaslähtöisyyttä, jota lait ja laatusuositus (1,2,3,4,5,6) sekä sosiaali- ja terveydenhuollon ammattihenkilöiden eettiset ohjeet (7,8,9,10) edellyttävät. Asiakas nähdään oman elämänsä parhaana asiantuntijana. Toimintatapa vaatii asiakkaan, läheisten ja moniammatillisen tiimin yhteistä näkemystä hoidon tavoitteista sekä yhdessä suunniteltuja keinoja, joilla tavoitteisiin pyritään. Selvittämällä asiakkaiden osallistumattomuuden taustoja voidaan kehittää käytännön toimia ja omavalvontaa, joilla varmistetaan asiakkaan osallistuminen RAI-arviointiin sekä muuhun hoitoon ja hoivaan liittyviin selvityksiin ja päätöksiin. Tälle on erityinen tarve, koska kognitioltaan eriasteisesti heikentyneiden asiakkaiden määrä ei ole ainakaan vähenemässä.
Maarit Lind, Anja Noro, Satu Havulinna: Ei sidonnaisuuksia.
Matti Mäkelä: Luentopalkkiot (Filha ry).
Tämä tiedettiin
RAI-arviointi on parhaimmillaan vuorovaikutustilanne, jossa asiakas tulee kuulluksi ja hänen näkemyksensä ja kokemuksensa kirjataan.
Yksilötietoa voidaan hyödyntää asiakkaan hoidon ja palvelun suunnittelussa, toteutuksessa ja seurannassa ja vertailutietoa palvelun johtamisessa, sekä organisaation laadun ja toimintatapojen kehittämisessä.
Tutkimus opetti
Asiakkaiden osallistuminen RAI-arviointiin ja sen kirjaaminen vaihtelee eri palvelutyypeissä.
Osallistuminen on puutteellista, ja puutteet ovat usein yhteydessä asiakkaan heikentyneeseen kognitioon.
Tarvitaan tutkimusta ja käytännön kehittämistoimia, jotta vähäisen osallistumisen syyt voidaan selvittää ja luoda keinoja osallistumisen varmistamiseksi.
- 1
- Laki ikääntyneen väestön toimintakyvyn tukemisesta sekä iäkkäiden sosiaali- ja terveyspalveluista 28.12.2012/980. https://www.finlex.fi/fi/laki/ajantasa/2012/20120980#L2P5
- 2
- Sosiaalihuoltolaki 30.12.2014/1301. https://www.finlex.fi/fi/laki/ajantasa/2014/20141301
- 3
- Terveydenhuoltolaki 30.12.2010/1326. https://www.finlex.fi/fi/laki/ajantasa/2010/20101326
- 4
- Laki sosiaalihuollon asiakkaan asemasta ja oikeuksista 22.9.2000/812. https://www.finlex.fi/fi/laki/ajantasa/2000/20000812
- 5
- Laki potilaan asemasta ja oikeuksista 17.8.1992/785. https://www.finlex.fi/fi/laki/ajantasa/1992/19920785
- 6
- Laatusuositus hyvän ikääntymisen turvaamiseksi ja palvelujen parantamiseksi 2017–2019. Sosiaali- ja terveysministeriö 2017. (siteerattu 17.8.2019). http://julkaisut.valtioneuvosto.fi/bitstream/handle/10024/80132/06_2017_Laatusuositusjulkaisu_fi_kansilla.pdf?sequence=1&isAllowed=y
- 7
- Lääkärin eettiset ohjeet (2014). (siteerattu 19.12.2019). https://www.laakariliitto.fi/laakarin-tietopankki/kuinka-toimin-laakarina/eettiset-ohjeet/
- 8
- Sairaanhoitajan eettiset ohjeet (1996). (siteerattu 18.12.2019). https://sairaanhoitajat.fi/jasenpalvelut/ammatillinen-kehittyminen/sairaanhoitajan-eettiset-ohjeet/
- 9
- Lähihoitajan eettiset ohjeet (2009) SuPer ry. (siteerattu 18.12.2019). https://www.superliitto.fi/site/assets/files/4599/superliitto-lahihoitajan-eettiset-ohjeet-2019.pdf
- 10
- Lähihoitajan eettiset periaatteet (2019). (siteerattu 18.12.2019). https://www.superliitto.fi/site/assets/files/4599/superliitto-lahihoitajan-eettiset-ohjeet-2019.pdf.
- 11
- Morris JN, Fries BE, Mehr DR, Hawes C, Phillips CD, Mor V. MDS Cognitive Performance Scale. Journal of Gerontology: Medical Sciences 1994; 49A(4):M174-182.
- 12
- THL (2019). Palvelutarpeen arviointi RAI-järjestelmällä. (siteerattu 19.12.2019). https://thl.fi/fi/web/ikaantyminen/palvelutarpeiden-arviointi-rai-jarjestelmalla
- 13
- interRAI. (siteerattu 3.1.2020). www.interrai.org
- 14
- RAI-verkkokoulu. (siteerattu 20.3.2020). https://verkkokoulut.thl.fi/web/rai
- 15
- interRAI.org. Cognitive Performance Scale. (siteerattu 20.3.2020). https://www.interrai.org/assets/files/Scales/cognitive-performance-scale-2014.pdf
- 16
- Fries BE, Hawes C, Morris JN, Phillips CD, Mor V, Park PS. Effect of the National Resident Assessment Instrument on selected health conditions and problems. J Am Geriatr Soc 1997;45:994–1001. PMID: 9256854.
- 17
- Hawes C, Morris JN, Phillips CD, Fries BE, Murphy K, Mor V. Development of the nursing home Resident Assessment Instrument in the USA. Age Ageing 1997;26:19–25. PMID: 9464550.
- 18
- Morris JN, Hawes C, Fries BE. Designing the national Resident Assessment Instrument for nursing homes. Gerontologist 1990;30:293–302. PMID: 2354790.
- 19
- Fratiglioni L, Paillard-Borg S, Winblad B. An active and socially integrated lifestyle in late life might protect against dementia. Lancet Neurol 2004;3:343–53.
- 20
- Blazer DG, Yaffe K, Karlawish J. Cognitive aging: a report from the Institute of Medicine. JAMA 2015;313:2121–2.
- 21
- Morris JN, Fries BE, Frijters D, Hirdes JP, Steel RK. interRAI home care quality indicators. BMC Geriatr 2013;13:127 doi: 10.1186/1471-2318-13-127.
- 22
- Dalby DM, Hirdes JP, Fries BE. Risk adjustment methods for home care quality indicators (HCQIs) based on the minimum data set for home care. BMC Health Serv Res 2005;5:7 doi: 10.1186/1472-6963-5-7.
- 23
- Donabedian A. The quality of care. How can it be assessed. JAMA 1988;260:1743–8.
- 24
- sas enterprise guide. Version: 7.15 HF7 (7.100.5.6177) (32-bit). (siteerattu 20.3.2020). https://www.sas.com/en_us/legal/editorial-guidelines.html
- 25
- Morris JN, Fries BE, Bernabei R ym. RAI-Home Care (RAI-HC) assessment manual for version 2.0. Marblehead, MA: Opus Communications 2000.
- 26
- Etene (2001). Terveydenhuollon yhteinen arvopohja, yhteiset tavoitteet ja periaatteet. (siteerattu 18.12.2019). https://etene.fi/documents/1429646/1559098/ETENE-julkaisuja+1+Terveydenhuollon+yhteinen+arvopohja%2C+yhteiset+tavoitteet+ja+periaatteet.pdf/4de20e99-c65a-4002-9e98-79a4941b4468
- 27
- ETENE (2008). Vanhuus ja hoidon etiikka. Valtakunnallisen terveydenhuollon eettisen neuvottelukunnan (ETENE) raportti. ETENE-julkaisuja 20. (siteerattu 18.12.2019). https://etene.fi/documents/1429646/1559070/ETENE-julkaisuja+20+Vanhuus+ja+hoidon+etiikka.pdf/34d9870b-d612-4952-8265-dcb7961dc3ab/ETENE-julkaisuja+20+Vanhuus+ja+hoidon+etiikka.pdf
- 28
- Bastiaens H, Van Royen P, Rotar Pavlic D, Raposo V, Baker R. Older people’s preferences for involvement in their own care: a qualitative study in primary health care in 11 European countries. Patient Educ Couns 2007;68:33–42.
- 29
- Sahlsten JM, Larsson IE, Sjöström B, Plos KAE. An Analysis of the Concept of Patient Participation. Nursing Forum 2008;43: 2–11.
- 30
- Bennett M, von Treuer K, McCabe MP ym. Resident perceptions of opportunity for communication and contribution to care planning in residential aged care. Int J Older People Nursing 2019;00:e12276. https://doi.org/10.1111/opn.12276
- 31
- Eloranta S, Arve S, Isoaho H, Aro I, Kalam-Salminen L, Routasalo P. Finnish nurses’ perceptions of care of older patients. Int J of Nursing Practice 2014;20:204–11.
- 32
- Bennet MK, Ward EC, Scrarinci NA, Waite MC. Service providers’ perceptions of working in residential aged care: a qualitative cross-sectional analysis. Ageing & Society 2015;35:1989–2010. https://doi.org/10.1017/S0144686X14000853
- 33
- Savundranayagam MY, Sibalija J, Scotchmer E. Resident reactions to person-centered communication by long-term care staff. Am J Alzheimers Dis Other Demen 2016;31:530–7.
- 34
- Forsgren E, Skott C, Hartelius L, Saldert C. Communication barriers and resources in nursing homes from the enrolled nurses’ perspective: a qualitative interview study. Int J Nursing Studies 2016;54:112–21. https://doi.org/10.1016/j.ijnurstu.2015.05.006
- 35
- Bennett M, Ward E, Scarinci N, Waite M. Service providers’ perceptions of working in residential aged care: a qualitative cross sectional analysis. Ageing & Society 2014;35:1989–2010. https://doi.org/10.1017/S0144 686X1 4000853
- 36
- Lupsakko T. Functional visual and hearing impairment in a population aged 75 years and older in the city of Kuopio in Finland. Associations with mood and activities of daily living. Kuopion yliopisto, 2004, Lääketieteellinen tiedekunta. Väitöskirja. Kuopion yliopiston julkaisuja. D, Lääketiede, no 342. ISSN: 1235-0303.ISBN: 951-27-0039-5. (siteerattu 19.12.2019). http://urn.fi/URN:ISBN:951-27-0039-5
- 37
- Vanneste D, De Almeida Mello J, Macq J, Van Audenhove C, Declercq A. Incomplete assessments: Towards a better understanding of causes and solutions. The case of the interRAI Home Care Instrument in Belgium. PLoS ONE 2015;10(4):e0123760. https://doi:10.1371/journal.pone.0123760
- 38
- Sosiaalihuollon omavalvontasuunnitelma. (Päivitetty 13.7.2016, siteerattu 27.2.2020). https://www.valvira.fi/sosiaalihuolto/sosiaalihuollon-valvonta/omavalvonta
Cognition and clients’ participation in RAI assessments
Background Client participation is included in the legislation and quality recommendations for older people care and services. The aim of our study was to explore whether client participation in RAI-assessment is associated with client cognition.
Methods We used data of 53 089 RAI assessments done in 2018 (n = 2 474 operational units). Of the clients, 49% were in home care and 41% in residential care; 69% were female and the average age was 83 years. The average length of care was three years. The Cognitive Performance Scale (CPS 0–6) was used to explore cognition.
Results Clients’ cognition varied. In half of the clients cognitive impairment was mild to moderate (CPS 2–3) and one in five had moderately severe to very severe impairment (CPS 4–6). Almost half (40%) of the clients did not participate in the RAI assessment. Clients with from intact to mild impairment (CPS 0–2) did not automatically participate, while some of the clients with severe to very severe impairment (CPS 5–6) did participate. Participation was very significantly related (p < 0.0001) to type of service (grouped by the level of services both in home care and in service housing and nursing homes) at each cognition level (CPS = 0–1 / CPS = 2–3 / CPS = 4–6).
Conclusions In the data studied, client participation in RAI assessment did not always relate to clients’ cognition. Participation should be ensured – regardless of clients’ cognitive performance.