Lisäsairaudet voivat moninkertaistaa tyypin 2 diabetespotilaan terveydenhuollon kustannukset
Lähtökohdat Tässä kuvailevassa rekisteritutkimuksessa selvitettiin lisäsairauksien ilmaantuvuutta, esiintyvyyttä ja terveydenhuollon kustannuksia tyypin 2 diabetesta sairastavien sekä erikseen korkean sydän- ja verisuonitapahtumariskin potilaiden keskuudessa vuosina 2012 ja 2017 sekä sairaanhoitopiireittäin vuonna 2017.
Menetelmät Arviot perustuivat FinDM-aineistoon, joka sisältää tiedot kaikista suomalaisista tyypin 2 diabetesta sairastavista vuosilta 1964–2017 ja heidän käyttämistään terveydenhuollon palveluista, sekä kansallisiin terveydenhuollon yksikkökustannuksiin.
Tulokset Lisäsairauksien esiintyvyys kasvoi 8 prosenttiyksikköä vuodesta 2012 vuoteen 2017, mutta ilmaantuvuus väheni 4 prosenttiyksikköä. Terveydenhuollon keskimääräiset kustannukset olivat moninkertaiset eri lisäsairauksia saaneiden joukoissa verrattuna näiltä välttyneisiin. Sydän- ja verisuonisairaudet aiheuttivat molempina vuosina suurimmat kokonaiskustannukset, suurimmat keskimääräiset kustannukset syntyivät puolestaan jalkojen lisäsairauksien hoidosta. Sairaanhoitopiirien väliset erot lisäsairauksien hoidon keskimääräisissä kustannuksissa olivat enimmillään 1,4-kertaiset.
Päätelmät Panostamalla lisäsairauksien ehkäisyyn ja etsimällä kustannusvaikuttavia keinoja lisäsairauksien hoitoon, suuri määrä terveydenhuollon resursseja voidaan potentiaalisesti vapauttaa muuhun käyttöön.
Tyypin 2 diabetes on Suomessa yleinen, ja sen aiheuttamien kustannusten on vuonna 2007 arvioitu muodostavan noin 6 % koko Suomen terveydenhuollon menoista (1,2,3). Kotimaiset ja kansainväliset tutkimukset ovat osoittaneet, että suuri osa kustannuksista syntyy riittämättömän hoidon seurauksena kehittyneistä lisäsairauksista (2,3,4,5,6,7), joista kokonaiskustannuksiltaan merkittävimpiä ovat sydän- ja verisuonisairaudet (7). Sydän- ja verisuonitapahtumien taakan pienentäminen on noussut entistä merkittävämpään rooliin tyypin 2 diabeteksen hoitosuosituksissa uusien hoitovaihtoehtojen myötä (8). Tutkimustieto tyypin 2 diabeteksen eri lisäsairauksien aiheuttamasta kustannustaakasta ja sen alueellisesta vaihtelusta on kuitenkin vähäistä.
Tässä rekisteritutkimuksessa arvioitiin tyypin 2 diabeteksen lisäsairauksien yleisyyttä, niiden hoidosta aiheutuvia terveydenhuollon kustannuksia sekä näiden alueellisia eroja vuosina 2012 ja 2017. Lisäksi lisäsairauksien yleisyyttä ja kustannuksia tarkasteltiin erikseen suuren sydän- ja verisuonitapahtumariskin potilasjoukossa. Tietoa voidaan käyttää kartoittaessa hyviä hoitokäytäntöjä sekä vertaiskehitettäessä tyypin 2 diabeteksen hoitoa sekä nostamaan esiin tärkeitä jatkotutkimusaiheita.
Aineisto ja menetelmät
Tutkimuksessa tarkasteltiin Diabetes Suomessa (FinDM) -hankkeen aineistoa, joka sisältää kaikki diagnosoidut diabetesta sairastavat henkilöt vuosilta 1964–2017 (n = 877 210), yksilökohtaiset tiedot diabeteksen diagnoosin ajankohdasta ja tyypistä sekä julkisen terveydenhuollon käynneistä ja hoitojaksoista (9).
Tutkimusjoukko
Tarkastelu rajattiin tyypin 2 diabetesta vuosina 2012 ja/tai 2017 sairastaneisiin. Näin vuosittainen vertailu voitiin tehdä myös perusterveydenhuollon kustannuksista luotettavasti. Tyypin 2 diabeteksen lisäsairauksina tarkasteltiin pitkäaikaisia sairauksia, jotka ovat yhteydessä diabeteksen riittämättömään kokonaisvaltaiseen hoitoon. Henkilö määriteltiin diabeteksen lisäsairauden saaneeksi, mikäli aineistosta löytyi tarkasteluvuosilta tai kolmelta edeltävältä vuodelta avohoitokäynti tai vuodeosastojakso, jossa pää- tai sivudiagnoosina tai toimenpidekoodina oli jokin lisäsairauskoodeista (ICD-10 ja toimenpidekoodit, liitetaulukko 1).
Potilaat, joilla oli suuri sydän- ja verisuonitapahtuman riski, tunnistettiin erottelemalla rekisteriaineistosta Empa-Reg Outcome -tutkimuksen sisäänottokriteerien (ICD-10) mukaisia lisäsairauksia sairastavat henkilöt (10). Tyypin 2 diabetesta sairastava henkilö määriteltiin kyseisenä vuonna lisäsairauden saaneeksi, mikäli tarkasteluvuotta edeltävinä kolmena vuotena ei ollut havaittu kyseistä lisäsairautta. Koska diabeteksen syntyhetkeen liittyy aineistossa epävarmuutta, tarkasteluun otettiin myös käynnit ja hoitojaksot ennen diabetesdiagnoosia.
Lisäsairauksien kustannukset
Diabeteksen lisäsairauksien kustannuksiksi määriteltiin kaikki niiden hoidosta syntyneet julkisen perusterveydenhuollon sekä erikoissairaanhoidon käyntien ja hoitojaksojen kustannukset, joissa ainakin yksi pää- tai sivudiagnooseista oli jokin määritellyistä lisäsairausdiagnooseista.
Avohoidon kustannukset sisälsivät perusterveydenhuollon avohoitokäynnit ja erikoissairaanhoidon somaattisen avohoidon. Vuodeosastohoidon kustannukset sisälsivät julkisten ja yksityisten sairaaloiden vähintään yhden yön yli kestäneet somaattiset hoitojaksot. Hoitotapahtumien kustannukset laskettiin perustuen raportoituihin sosiaali- ja terveydenhuollon yksikkökustannuksiin (2011), jotka sisältävät hoitotapahtuman sekä sen aikana annettujen lääkkeiden kustannukset (11). Kustannuslaskenta on kuvattu yksityiskohtaisesti liitteessä 1.
Kustannuksista raportoitiin tyypin 2 diabetesta sairastavien kaikkien käyntien ja hoitojaksojen kokonaiskustannukset sekä keskimääräiset kustannukset diabetesta sairastavaa kohden eri lisäsairauksia saaneiden sekä lisäsairauksilta välttyneiden joukossa. Lisäksi raportoitiin lisäsairauksien hoitoon liittyvien käyntien ja hoitojaksojen kokonaiskustannukset sekä keskimääräiset kustannukset hoitoa saanutta kohden lisäsairausryhmittäin. Kustannukset raportoitiin vuoden 2017 hintatasossa.
Alueellinen tarkastelu
Lisäsairauksien kustannusten eroja vuonna 2017 tarkasteltiin alueellisesti poikkileikkausasetelmassa. Alueellinen jaottelu perustui henkilön kotikunnan sairaanhoitopiiriin riippumatta siitä, minkä piirin alueella hoito oli annettu. Ahvenanmaa jätettiin alueellisista tarkasteluista pois, sillä siellä terveydenhuollon palveluiden järjestämistapa poikkeaa muista sairaanhoitopiireistä merkittävästi (12).
Tulokset
Lisäsairauksien ilmaantuvuus ja esiintyvyys
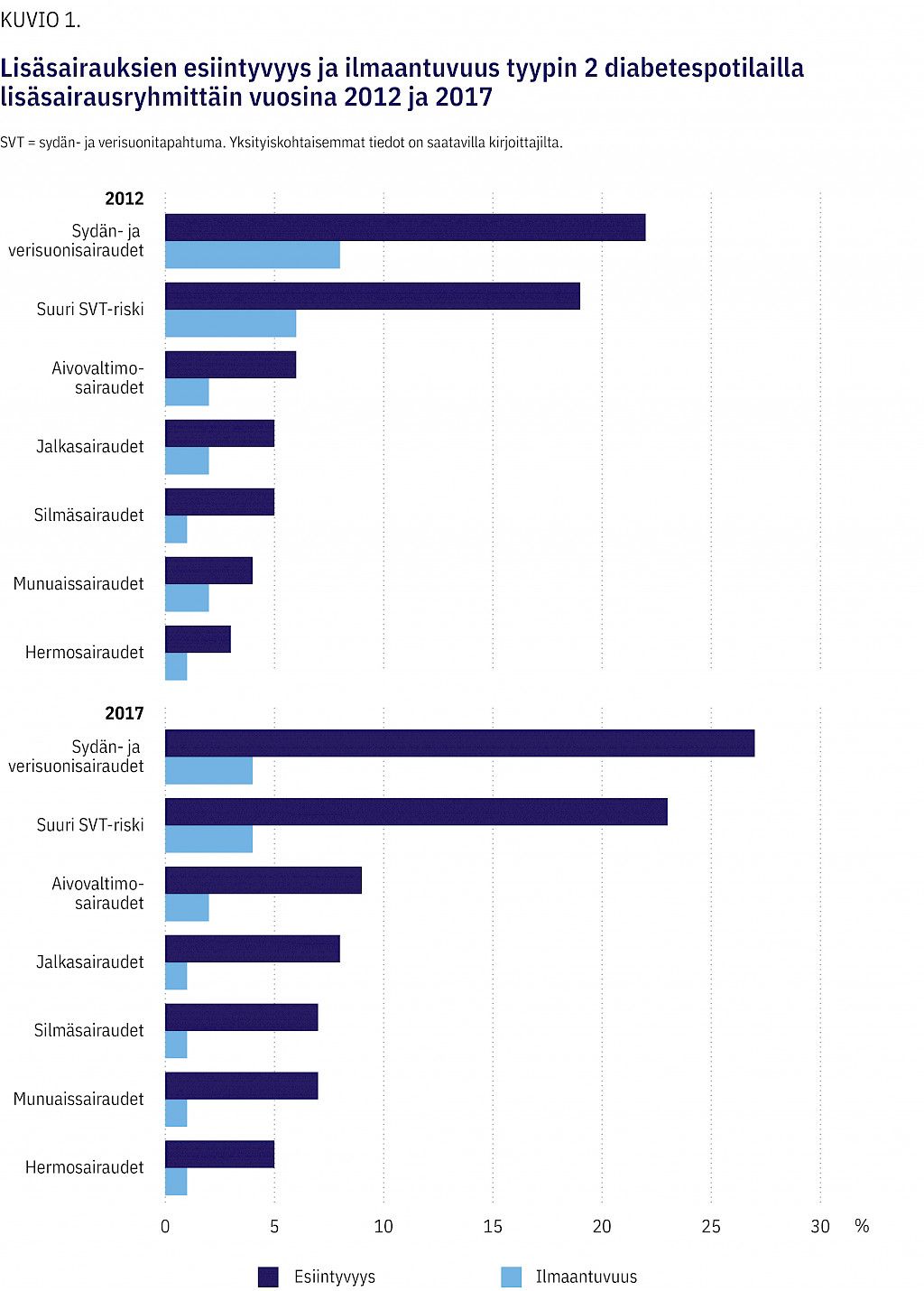
Lisäsairauksia saaneiden osuus kaikista tyypin 2 diabetesta sairastavista kasvoi 8 prosenttiyksikköä vuodesta 2012 vuoteen 2017, ja kasvua havaittiin kaikkien lisäsairausryhmien kohdalla (kuvio 1). Lisäsairauksiin kyseisinä vuosina sairastuneiden osuus kaikista tyypin 2 diabetesta sairastavista pieneni tarkasteluvälillä 4 prosenttiyksikköä, ja sydän- ja verisuonisairauksien kohdalla osuus puolittui (2012: 8 %; 2017: 4 %). Yleisimmän lisäsairausryhmän molempina vuosina muodostivat sydän- ja verisuonisairaudet ja harvinaisimman puolestaan hermoston lisäsairaudet.
Vuonna 2012 tyypin 2 diabetesta sairastavista 19 %:lla ja kaikista lisäsairauksia saaneista 57 %:lla oli suuri sydän- ja verisuonitapahtuman riski (kuvio 1). Vuonna 2017 vastaavat osuudet olivat 23 % ja 55 %. Lisäsairaudet olivat huomattavasti yleisempiä suuren sydän- ja verisuonitapahtuman riskin potilailla verrattuna koko tyypin 2 diabetesta sairastavien joukkoon.
Tyypin 2 diabetesta sairastavien kustannukset
Tyypin 2 diabetesta sairastavien terveydenhuollon kustannukset vuosina 2012 ja 2017 olivat 2,0 ja 2,5 miljardia euroa (liitetaulukko 2). Keskimääräiset kustannukset henkilöä kohden kasvoivat tarkasteluvälillä 7 %.
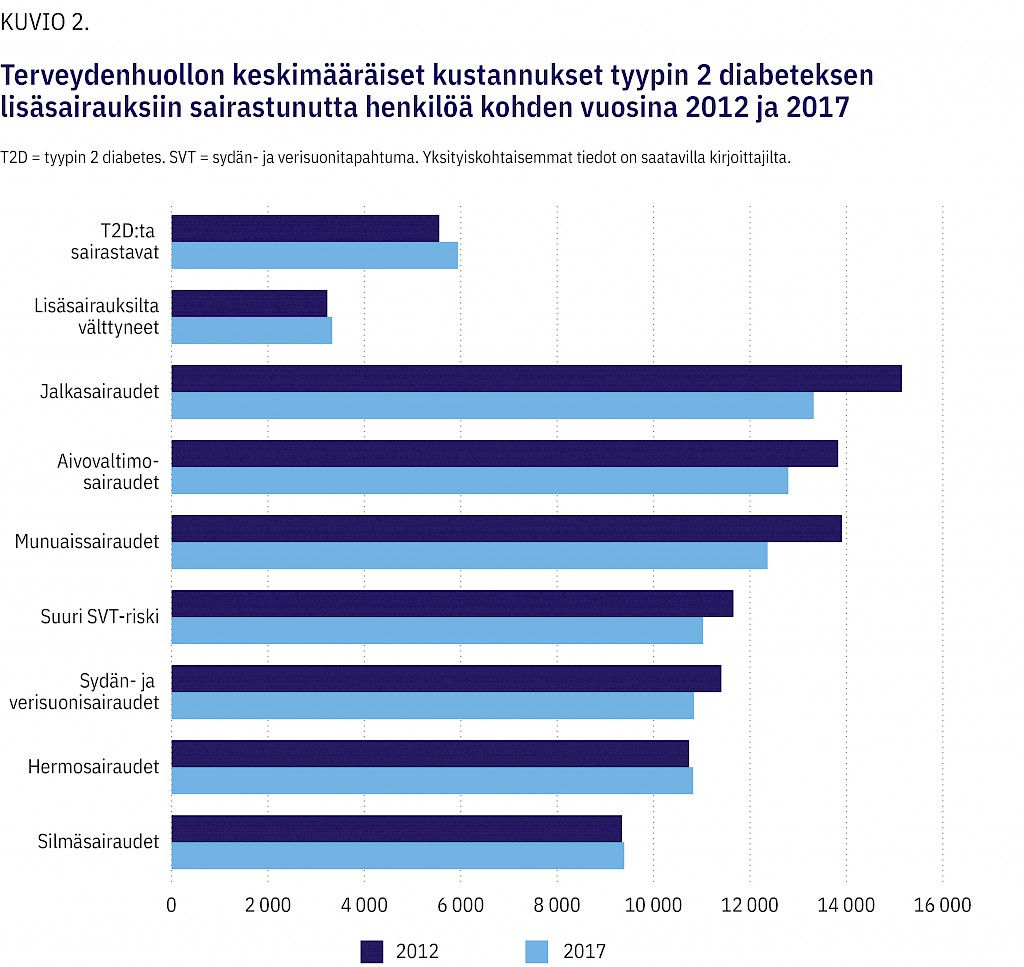
Lisäsairauksia saaneilla keskimääräiset kustannukset olivat suurimmat jalan (4,7-kertaiset) ja pienimmät silmän lisäsairauksia sairastavilla (2,8-kertaiset) verrattuna lisäsairauksilta välttyneisiin (kuvio 2, liitetaulukko 2). Keskimääräiset kustannukset olivat pienemmät vuonna 2017 kuin vuonna 2012 jokaisen lisäsairausryhmän kohdalla, lukuun ottamatta hermojen ja silmien lisäsairauksia. Vuosina 2012 ja 2017 keskimääräiset kustannukset olivat 3,6- ja 3,3-kertaiset suuren sydän- ja verisuonitapahtumien riskin potilailla verrattuna lisäsairauksilta välttyneisiin.
Lisäsairauksien hoidon kustannukset
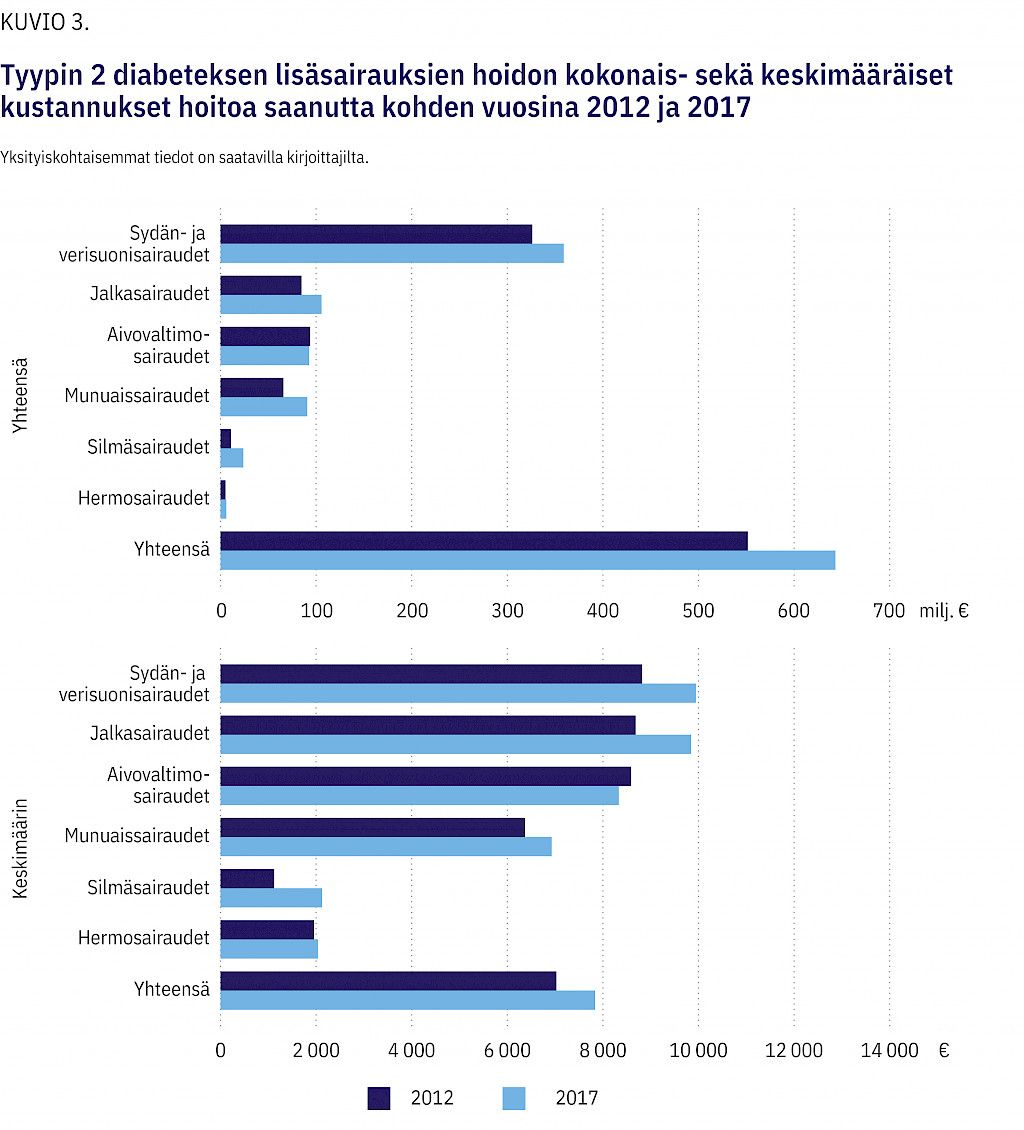
Lisäsairauksien hoidon kustannukset muodostivat tyypin 2 diabetesta sairastavien kokonaiskustannuksista 28 % vuonna 2012, kun taas vuonna 2017 osuus oli 26 %. Lisäsairauksien kokonaiskustannukset kasvoivat tarkastelujaksolla 28 %. Sydän- ja verisuonisairauksien hoito muodosti molempina tarkasteluvuosina suurimman osan lisäsairauksien kokonaiskustannuksista (2012: 59 %; 2017: 56 %). Eniten hoitotapahtumia vuonna 2017 aiheuttanut lisäsairaus oli ateroskleroottinen sydänsairaus (I25.1, 6 % kaikista lisäsairauksien hoitotapahtumista), ja suurimmat kokonaiskustannukset (76 miljoonaa euroa) aiheutti alaraajojen valtimoiden ateroskleroosi (I70.2) (liitetaulukot 3 ja 4). Hoitokäyntien määrä kasvoi tarkastelujaksolla 38 % hoitojaksojen määrän pysyessä lähes samana.
Lisäsairauksien hoidon keskimääräiset kustannukset hoitoa saanutta kohden kasvoivat tarkastelujaksolla 11 % (kuvio 3). Jalkojen lisäsairauksien hoidosta aiheutuivat suurimmat keskimääräiset kustannukset. Keskimääräiset kustannukset kasvoivat kaikissa lisäsairausryhmissä vuodesta 2012 vuoteen 2017 lukuun ottamatta aivovaltimoiden lisäsairauksia. Yksilökohtainen vaihtelu kustannuksissa oli huomattavaa.
Alueelliset erot lisäsairauksien kustannuksissa
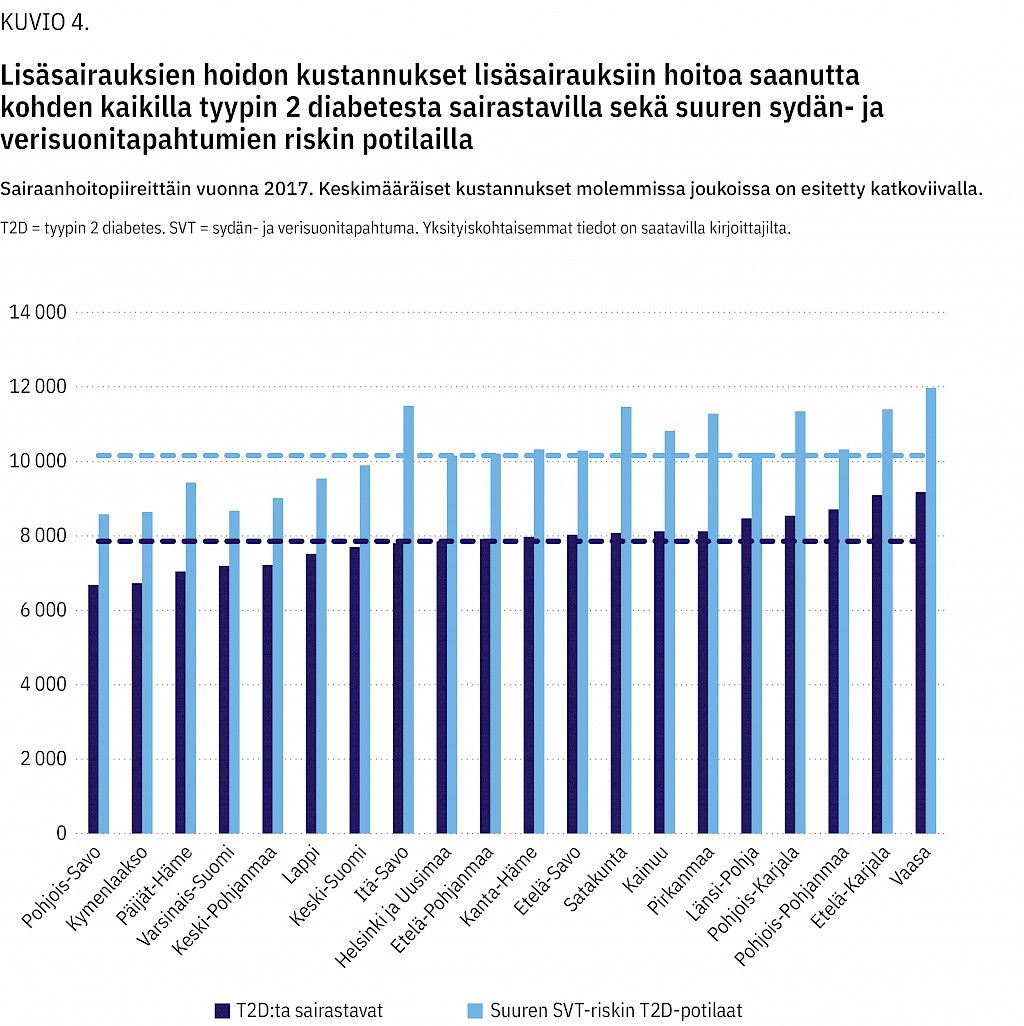
Sairaanhoitopiirien väliset erot niin kaikkien kuin suuren sydän- ja verisuonitapahtumien riskin potilaiden lisäsairauksien hoidon keskimääräisissä kustannuksissa olivat enimmillään noin 1,4-kertaiset (kuvio 4).
Päätelmät
Tyypin 2 diabeteksen ja sen lisäsairauksien esiintyvyys kasvoi vuodesta 2012 vuoteen 2017, mutta lähes kaikkien lisäsairauksien ilmaantuvuus pieneni tarkasteluvälillä. Esiintyvyyden ja ilmaantuvuuden kehitys on todennäköisesti seurausta tyypin 2 diabetesta sairastavien pidentyneestä eliniästä sekä diabeteksen ja sen lisäsairauksien diagnosoinnin ja hoidon kehittymisestä kansallisten kehittämishankkeiden tuloksena (Dehko, StopDia): aikaisempi hoidon piiriin pääseminen on mahdollistanut tehokkaamman sekundaariprevention, mikä on ollut kehittämishankkeiden tavoite (13,14).
Tyypin 2 diabeteksen aiheuttamista terveydenhuollon kustannuksista noin 65 % (1,6 miljardia euroa) oli diabeteksesta johtuvia, olettaen suhteen pysyneen samana vuodesta 2007 (2). Arviot ylittävät aiemmat FinDM-aineistoon perustuvat arviot vuosikymmenen alusta (2,4,9,15): diabeteksen aiheuttamien kustannusten osuus koko terveydenhuollon menoista on kasvanut 2 prosenttiyksikköä vuodesta 2007. Todennäköisin syy tälle on tyypin 2 diabeteksen esiintyvyyden kasvu. Arvioihin vaikuttavat merkittävästi myös perusterveydenhuollon avokäyntien sisällyttäminen kustannuksiin sekä muutokset diabetesta sairastavien määrittelyssä aineistoa kootessa (9,16).
Lisäsairauksien kustannukset muodostivat noin viidenneksen tyypin 2 diabetesta sairastavien kaiken hoidon kustannuksista ja noin 45 % diabetekseen liittyvistä kustannuksista vuonna 2017. Lisäsairauksien kokonais- ja keskimääräiset kustannukset kasvoivat tarkastelujaksolla jokaisen lisäsairausryhmän kohdalla lukuun ottamatta aivovaltimoiden lisäsairauksia. Lisäsairauksia enemmän kokonaiskustannustaakkaa kasvatti kuitenkin muu sairastaminen: lisäsairauksien osuus tyypin 2 diabetesta sairastavien kokonaiskustannuksista oli tarkasteluvälillä pienentynyt. Arvio lisäsairauksien kustannuksista eroaa merkittävästi Kankaan vuonna 1997 esittämästä arviosta, jonka mukaan lisäsairaudet aiheuttivat valtaosan (91,6 %) tyypin 2 diabeteksen kustannuksista (4). Tutkimukset eroavat kuitenkin merkittävästi tarkasteluvuosiltaan, tutkimusasetelmiltaan sekä diabeteksen lisäsairauksien määrittelyyn liittyen.
Sydän- ja verisuonisairaudet muodostivat suurimman osuuden lisäsairauksien kustannuksista, joskin keskimääräiset kustannukset olivat tutkimusjoukon keskimääräisiä kustannuksia pienemmät. Havainto on linjassa kansainvälisten tutkimusten kanssa (5,7,17): sydän- ja verisuonisairauksien on todettu muodostavan 20–49 % kaikista tyypin 2 diabeteksen kustannuksista (7). Enemmistöllä sydän- ja verisuonisairauksia saaneista oli myös korkea sydän- ja verisuonitapahtumien riski.
Lisäsairauksien esiintyvyydessä ja terveydenhuoltokustannuksissa havaittiin merkittävää alueellista vaihtelua. Aiemmat havainnot tukevat löydöstä: huolimatta kansallisista Käypä hoito -suosituksista hoitoketjujen sisällöissä sekä resurssien riittävyydessä on raportoitu alueittaista vaihtelua, ja erityisesti lisäsairauksien ehkäisyn kannalta kriittisissä omahoitovälineiden saatavuudessa on havaittu suuria alueellisia eroja (15). Erojen taustalla voivat olla myös erot väestöpohjissa. Tulokset ovat linjassa aiemman pääkaupunkiseudun diabetespotilaita koskevan tutkimuksen kanssa: Helsingin ja Uudenmaan sairaanhoitopiirin keskimääräinen tyypin 2 diabetesta sairastavan kustannus (7 853 euroa) eroaa vain vähän pääkaupunkiseudulla asuvien yli 65-vuotiaiden tyypin 2 diabetesta sairastavien keskimääräisestä kustannuksesta vuonna 2014 (7 797 euroa) (18).
Aineiston avulla saadaan luotettava käsitys diabeteksen lisäsairauksien hoidon terveydenhuollon järjestelmälle aiheuttamista kustannuksista kansallisella tasolla. Diagnoosimerkintöjen kattavuus erityisesti AvoHilmo-rekisterissä on kuitenkin rajallinen, joten arvioidut lisäsairauksien kustannukset ovat aliarvio (1). Arviot myös kuvastavat lisäsairauksien kokonaiskustannustaakkaa vain osittain, sillä tarkastelun ulkopuolelle rajattiin avohoitolääkkeet, kuntoutus, omahoitovälineet ja omaishoidon kustannukset sekä diabeteksen aiheuttamat työpanoksen menetyksistä syntyvät kustannukset, jotka on arvioitu huomattaviksi (19). Lisäksi kustannuksista puuttuivat yksityisen työterveyshuollon avokäyntien sekä yksityisvastaanottojen kustannukset (9).
Diabetesbarometrin (2019) mukaan tyypin 2 diabeteksen hoidon resursointi ei ole pystynyt vastaamaan lisääntyneeseen hoidon tarpeeseen ja ehkäisytoimien ja hoidon toteutumisessa on alueellista vaihtelua (15). Diabeteksen ja sen lisäsairauksien aiheuttamien kustannusten kehityksen tarkastelu mahdollistaa hyvien hoitokäytäntöjen kartoittamisen ja alueellisen vertaiskehittämisen, mikä on niin palvelujärjestelmän kuin koko kansantalouden näkökulmasta tärkeää.
Kustannusvaikuttavilla ratkaisulla tyypin 2 diabeteksen ja sen lisäsairauksien ehkäisyssä ja hoidossa saavutettava säästöpotentiaali on suuri huolimatta siitä, että kaikkia lisäsairauksia ei voida välttää. Lisäksi terveellisten elintapojen (20) sekä omahoidon merkitys diabeteksen ja sen lisäsairauksien ehkäisyssä on keskeinen.
Tämä tutkimus on luonteeltaan kuvaileva, eikä poikkileikkausasetelma mahdollista kausaalipäätelmien tekemistä. Keskiössä olivat erot lisäsairauksia saaneiden ja niiltä välttyneiden kustannuksissa. Tulevaisuudessa on tärkeää tutkia varhaisen diagnosoinnin ja hoidon vaikutusta lisäsairauksien ilmaantuvuuteen, esiintyvyyteen sekä kustannuksiin pitkittäisasetelmien avulla. Tärkeässä roolissa ovat tällöin kansalliset laaturekisterit, jotka mahdollistavat alueellisen hoidon laadun seurannan sekä vertaiskehittämisen (21).
Kiitokset Martti Arffmanille ja Reijo Sundille avusta aineiston valmistelussa.
Kirjoittajien ilmoittama käsikirjoitukseen liittyvä rahoitus: Boehringer–Ingelheim Finland Ky.
Olli Kurkela: Matkakorvaus (Boehringer–Ingelheim Finland Ky), palkkiot osallistumisesta tutkimuksen toteutukseen (Boehringer–Ingelheim Finland Ky), korvaus käsikirjoituksen kirjoittamisesta tai tarkistamisesta (Boehringer–Ingelheim Finland Ky).
Pirjo Ilanne-Parikka: Työsuhde (Suomen Diabetesliitto, Varsinais-Suomen shp, osa-aikainen työsuhde), luentopalkkiot (tilauskoulutuksia terveydenhuollon ja eri organisaatioille ja oppilaitoksille, yhdistyksille), korvaus käsikirjoituksen valmistelusta (Lääkäriseura Duodecim), lisenssitulot ja tekijänpalkkiot (Lääkäriseura Duodecim), korvaus koulutusaineiston tuottamisesta (Lääkäriseura Duodecim).
Muut kirjoittajat: Ei sidonnaisuuksia.
Tämä tiedettiin
Tyypin 2 diabeteksen aiheuttamat kustannukset olivat noin 6 % terveydenhuoltokustannuksista vuonna 2011.
Diabeteksen lisäsairaudet kasvattavat keskimääräisiä kustannuksia merkittävästi.
Eri lisäsairauksien kustannuksia on tutkittu Suomessa vain vähän.
Tutkimus opetti
Tyypin 2 diabeteksen lisäsairauksien esiintyvyys on kasvanut vuodesta 2012 vuoteen 2017, mutta ilmaantuvuus on vähentynyt.
Lisäsairaudet aiheuttavat terveydenhuollolle merkittävän kustannustaakan.
Sydän- ja verisuonisairaudet aiheuttavat suurimmat kokonaiskustannukset, jalkojen lisäsairaudet puolestaan suurimmat keskimääräiset kustannukset.
- 1
- Arffman M, Ilanne-Parikka P, Keskimäki I ym. Tyypin 1 ja 2 diabeteksen ja niiden lisäsairauksien ilmaantuvuus ja esiintyvyys Suomessa vuosina 2000-2017. Terveyden- ja hyvinvoinnin laitos, Tutkimuksesta tiiviisti 8/2020.
- 2
- Jarvala T, Raitanen J, Rissanen P. Diabeteksen kustannukset Suomessa 1998–2007. Suomen Diabetesliitto & Tampereen yliopisto 2010.
- 3
- Koski S, Ilanne-Parikka P, Kurkela O, Jarvala T, Rissanen P. Diabeteksen kustannukset: lisäsairauksien ilmaantumisen puolittaminen toisi satojen miljoonien säästöt vuodessa. Diabetes ja lääkäri 2018;47:13–7.
- 4
- Kangas T. Diabeetikkojen terveyspalvelut ja niiden kustannukset. Helsinkiläisten diabeetikkojen verrokkikontrolloitu poikkileikkaustutkimus. Kela, Sosiaali- ja terveysturvan tutkimuksia 2002.
- 5
- American Diabetes Association. Economic costs of diabetes in the US in 2017. Diabetes Care 2018;41:917–28.
- 6
- Mehta S, Ghosh S, Sander S, Kuti E, Mountford WK. Differences in all-cause health care utilization and costs in a type 2 diabetes mellitus population with and without a history of cardiovascular disease. J Manag care Spec Pharm 2018;24:280–90.
- 7
- Einarson TR, Acs A, Ludwig C, Panton UH. Economic burden of cardiovascular disease in type 2 diabetes: a systematic review. Value Heal 2018;21:881–90.
- 8
- American Diabetes Association. Pharmacologic approaches to glycemic treatment: Standards of medical care in diabetes – 2019. Diabetes Care 2019;42(suppl 1):S90–102.
- 9
- Arffman M, Ilanne-Parikka P, Keskimäki I ym. FinDM database on diabetes in Finland. Terveyden ja hyvinvoinnin laitos, Discussion Paper 19/2020.
- 10
- Zinman B, Wanner C, Lachin J, Fitchett D, Bluhmki E, Hantel S ym. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015;373.
- 11
- Kapiainen S, Väisänen A, Haula T. Terveyden- ja sosiaalihuollon yksikkökustannukset Suomessa vuonna 2011. Terveyden ja hyvinvoinnin laitos, Raportti 3/2014.
- 12
- Häkkinen U, Holster T, Haula T ym. Sote-rahoituksen tarvevakiointi. Terveyden- ja hyvinvoinnin laitos, Raportti 6/2020.
- 13
- Diabeteksen ehkäisyn ja hoidon kehitysohjelma (DEHKO) 2000–2010 – Loppuraportti. Suomen Diabetesliitto 2011.
- 14
- Itä-Suomen Yliopisto. StopDia. (siteerattu 3.1.2022). sites.uef.fi/stopdia/
- 15
- Koski S. Diabetesbarometri 2019. Suomen Diabetesliitto 2019.
- 16
- Sund R, Koski S. FinDM II: Diabeteksen ja sen lisäsairauksien esiintyvyyden ja ilmaantuvuuden rekisteriperusteinen mittaaminen. Suomen Diabetesliitto 2009.
- 17
- Andersson E, Persson S, Hallén N ym. Costs of diabetes complications: hospital-based care and absence from work for 392,200 people with type 2 diabetes and matched control participants in Sweden. Diabetologia 2020;63:2582–94.
- 18
- Haula T, Kuronen M, Saukkonen T ym. Diabetes pääkaupunkiseudulla – potilasmäärät, kustannukset ja lisäkustannukset. Terveyden ja hyvinvoinnin laitos, Työpaperi 34/2017.
- 19
- Kurkela O, Forma L, Ilanne-Parikka P, Nevalainen J, Rissanen P. Association of diabetes type and chronic diabetes complications with early exit from the labour force: register-based study of people with diabetes in Finland. Diabetologia 2021;64:795–804.
- 20
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Tyypin 2 diabetes. Käypä hoito -suositus 18.5.2020. www.kaypahoito.fi/hoi50056
- 21
- Terveyden- ja hyvinvoinnin laitos. Terveydenhuollon kansalliset laaturekisterit. (siteerattu 3.1.2022). thl.fi/fi/web/sote-uudistus/sote-arviointi-ja-tietopohja/terveydenhuollon-kansalliset-laaturekisterit
Complications may significantly intensify healthcare use of patients with type 2 diabetes
Background We examined the prevalence, incidence and healthcare costs of type 2 diabetes complications in 2012 and 2017. Assessments were conducted separately within a subgroup of persons with type 2 diabetes with a high risk of cardiovascular events and by hospital district.
Methods Assessments were based on the FinDM database, which includes all persons with type 2 diabetes in Finland between 1964 and 2017 and their public health service use. Costs were estimated using reported national unit costs.
Results The prevalence of type 2 diabetes complications increased by 8 percentage points between 2012 and 2017. However, the incidence decreased by 4 percentage points. Mean costs were considerably higher among patients with complications compared to patients without. Cardiovascular and foot-related complications were associated with the highest total and highest mean costs, respectively. Mean costs were 1.4-fold in the hospital district with the highest mean costs compared to the hospital district with the lowest mean costs.
Conclusions By investing in prevention and with continuous striving for cost-effectiveness in current care practices for type 2 diabetes complications, a substantial amount of resources could be released for alternative uses.
Olli Kurkela, Jani Raitanen, Mikko Tuovinen, Pirjo Ilanne-Parikka, Leena Forma
Olli Kurkela
M.Sc. (Tech.), Ph.D. Researcher
Tampere University