Potilaiden osallisuuden hyödyt ja edellytykset hoitosuositusten laatimisessa
– Laadullinen tutkimus
Lähtökohdat Hoitosuosituksia tulee olla laatimassa oleelliset sidosryhmät, myös potilaat. Käypä hoito -suositustyössä potilaiden osallisuus on aiemmin toteutettu lausuntokierroksella. Tämän kuvailevan laadullisen tutkimuksen tavoitteena oli selvittää potilasjärjestöjen näkemyksiä osallisuuden hyödyistä ja edellytyksistä. Kuvaamme myös, miten tuloksia hyödynnetään vastaisuudessa Käypä hoito -suositusten laatimisessa.
Menetelmät Potilaat mukaan -hankkeen osana järjestettyihin ryhmähaastatteluihin (n = 4) pyydettiin 12 potilasjärjestöstä edustajia (n = 20). Laadullinen aineisto analysoitiin teemoittelemalla, taulukointeja hyödyntäen.
Tulokset Haastateltavat nostivat esiin kahdeksan osallisuuden hyötyä suositusprosessille. Neljästä keskusteltiin kaikissa ryhmissä. Haastatteluissa tunnistettiin neljä onnistuneen osallisuuden edellytystä: edustuksellisuus, avoin ja osallistava prosessi, ymmärryksen ja tiedon tuki ja prosessin legitimiteetti.
Päätelmät Haastatteluissa tunnistettiin potilaiden osallisuuden kahdeksan mahdollista hyötyä. Onnistuneen osallisuuden toteutumista edistää erilaisten keinojen käyttö. Potilasjärjestöjen edustajien ja tutkijoiden näkemykset potilaiden osallisuuden tavoitteista hoitosuosituksen laatimisessa olivat varsin yhdenmukaisia.
Potilaat, toisin kuin terveydenhuollon ammattilaiset, kokevat koko hoitoketjun. Heidän osallisuutensa sosiaali- ja terveyspalveluiden kehittämisessä voi tuoda esiin tarpeita, joita ammattilaiset eivät havaitse. Kansallisena tavoitteena onkin mahdollistaa palveluiden käyttäjille osallisuus niiden kehittämiseen (1). Hoitosuositusten laatimisessa potilaiden osallisuuden tavoitteena on parantaa suositusten laatua, vastata väestön tarpeisiin ja edistää yksilöllistä päätöksentekoa (2,3).
Potilaiden osallisuudesta hoitosuositustyöhön on runsaasti kokemusta (4), vaikka osallisuus ei aina toteudu tavoitteen mukaisesti (5). Osallisuuden tavoitteet vaihtelevat aihekohtaisesti, ja hoitosuositusten laatijoiden ja potilaiden tavoitteet voivat olla erilaisia (3,6).
Käypä hoito -suosituksissa pääasiallinen tapa potilaiden osallisuudelle on ollut pyytää suositusluonnoksesta lausuntoja potilasjärjestöiltä. Muitakin toimintatapoja on käytetty, mutta ei järjestelmällisesti. Kansainvälisesti yleisintä tapaa, potilasedustaja suositustyöryhmän jäsenenä, ei ole kokeiltu.
Potilaiden osallisuuden lisäämistä Käypä hoito -toiminnassa kehitetään Potilaat mukaan -hankkeessa (7). Tutkimuksen tavoitteena oli selvittää potilasjärjestöjen näkemyksiä osallisuuden hyödyistä ja edellytyksistä. Kuvaamme myös, miten tuloksia hyödynnetään Käypä hoito -suositusten laatimisessa vastaisuudessa.
Aineisto ja menetelmät
Tutkimus on kehittämishankkeeseen ja sen aikana kerättyyn aineistoon perustuva kuvaileva laadullinen tutkimus. Aineisto kerättiin neljässä noin 1,5 tunnin mittaisessa ryhmähaastattelussa. Potilaat mukaan -hankkeessa mukana olevia 12 potilasjärjestöä pyydettiin kutakin nimeämään 1–2 haastateltavaa (mukavuusotanta). Haastateltaviksi toivottiin ensisijaisesti järjestöjen työntekijöitä.
Menetelmänä käytettiin ryhmähaastattelua (9). Haastattelut toteutettiin Teams-yhteydellä touko-kesäkuussa 2020. Haastattelut pohjautuivat puolistrukturoituun kysymyssarjaan (liitetaulukko 1). Tässä tutkimusraportissa esitetään tulokset teemasta kaksi: Mitkä olisivat parhaat tavat potilaiden osallisuudelle Käypä hoito -suositusten laatimisessa.
Haastattelijana toimi yksi kirjoittajista, ja mukana oli henkilö teknisenä apuna ja toinen tekemässä muistiinpanoja. Haastateltaville annettiin vuorollaan mahdollisuus vastata kysymykseen, ja vastauskierrosten lopussa oli mahdollisuus kommentointiin. Haastattelija kysyi tarvittaessa tarkentavia kysymyksiä. Haastattelut tallennettiin ja litteroitiin (peruslitterointi). Osallistujille kerrottiin aineiston käyttötarkoitukset. Kaikki osallistujat hyväksyivät suullisesti tallennuksen ja aineiston kuvatut käyttötavat.
Haastatteluaineisto analysoitiin tunnistamalla teemoja, taulukointia hyödyntäen (9). Haastateltavien näkemyksiä potilaiden osallisuuden hyödyistä tarkasteltiin deduktiivisesti tutkijoiden etukäteen kirjallisuuden perusteella hahmottamiin ja Käypä hoito -toimituksen hankkeelle asettamiin hyötyihin verraten. Aineistosta tunnistettiin induktiivisesti myös uusia, haastateltavien esiin nostamia hyötyjä. Tällä tavoin deduktiivisesti ja induktiivisesti tunnistetut hyödyt kuvataan taulukossa 1.
Haastateltavien näkemyksiä potilaiden osallisuuden edellytyksistä tarkasteltiin deduktiivisesti Abelsonin viitekehystä (8) vasten. Toinen ja tarvittaessa kolmas tutkija kävivät läpi teemoittelun. Analyysin yksikkönä käytettiin lausetta tai lausejoukkoa.
Tulososion kohta ”Osallisuuden mahdollistaminen Käypä hoito -suositusten laadinnassa vastaisuudessa” kuvaa tuloksien hyödyntämistä käytännössä.
Tulokset
Haastateltavia oli yhteensä 20. Heistä 16 oli naisia ja yhdeksän terveydenhuollon ammattihenkilön koulutuksen suorittaneita. Osallistujat olivat olleet mukana järjestönsä toiminnassa keskimäärin 8,5 vuotta (vaihteluväli 6 kk – 33 v).
Potilasjärjestöjen näkemykset osallisuuden hyödyistä ja onnistuneen osallisuuden edellytyksistä
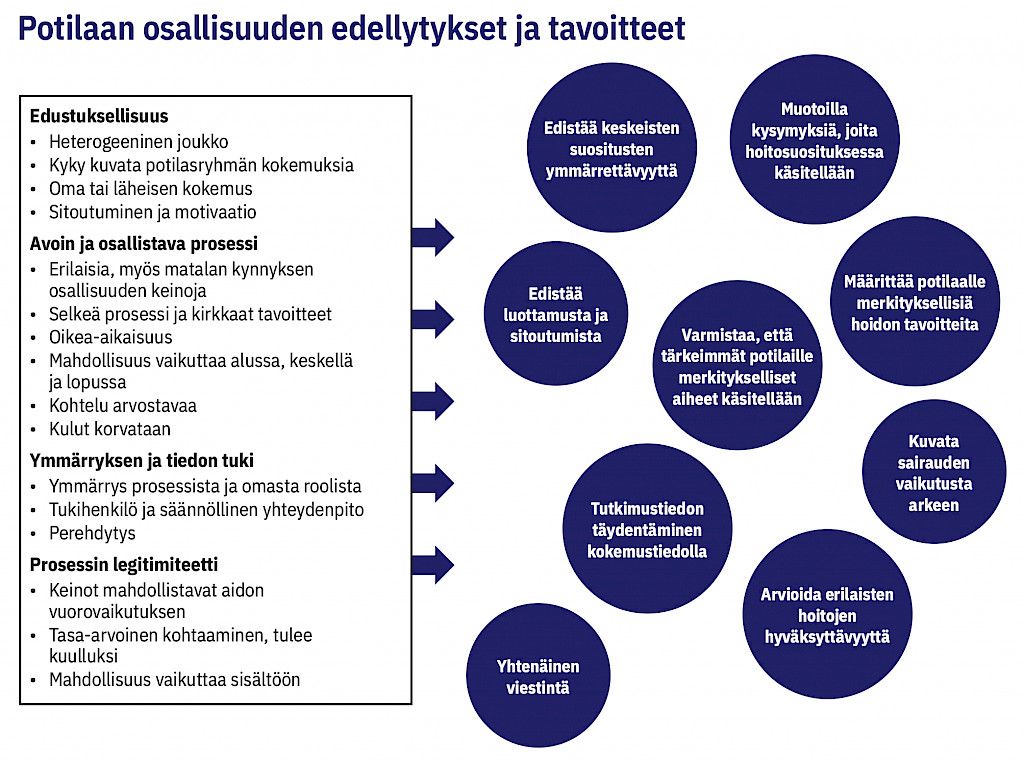
Haastateltavat nostivat esiin kahdeksan hyötyä potilaiden osallisuudesta hoitosuositusprosessissa (taulukko 1). Kaikissa ryhmissä todettiin, että potilaiden osallisuuden avulla voidaan 1) kuvata sairauden vaikutuksia arkeen, 2) varmistaa potilaille merkityksellisimpien aiheiden käsittely suosituksessa sekä edistää 3) suositusten ymmärrettävyyttä ja 4) potilaiden luottamusta ja sitoutumista suosituksiin ja hoitoon.
Haastatteluissa esille nousseet hyödyt vastasivat tutkijoiden asettamia tavoitteita potilaiden osallisuuden huomioimiselle Käypä hoito -suositustyössä (taulukko 1). Ainoa tavoite, jota haastateltavat eivät tuoneet esille, oli erilaisten hoitojen hyväksyttävyyden arvioiminen. Toisaalta esille nousi mahdollisuus lisätä potilaiden luottamusta ja sitoutumista suosituksiin ja hoitoon, täydentää tutkimustietoa kokemustiedolla ja edistää tiedon levittämistä yhdenmukaisena.
Kaikissa ryhmissä tulivat esille Abelsonin (8) kuvaamat onnistuneen osallisuuden edellytykset (kuvio 1, taulukko 2, liitetaulukko 2). Edustuksellisuutta kuvattiin tarpeena mahdollistaa osallisuus laajalle joukolle potilaita, jotta näkemys ei jää yksipuoliseksi. Toisaalta tunnistettiin tarve ottaa mukaan ”oikeat ihmiset”. Haastateltavat kuvasivat edustajille tärkeiksi ominaisuuksiksi oman kokemuksen sairaudesta sekä kyvyn kuvata kokemuksia laajemmin ja sitoutua työhön.
Osallistavaan prosessiin haastateltavat liittivät erilaiset ja erityisesti matalan kynnyksen osallisuuden keinot, jotka mahdollistavat monentyyppisten ihmisten osallisuuden. Tärkeäksi nähtiin osallisuuden toteutuminen oikeassa kohdassa ja tarvittaessa koko hoitosuosituksen laatimisen ajan.
Teemaan ymmärrys ja tiedon tuki liittyivät tukimateriaalit, koulutus ja tukihenkilöt, joiden avulla potilasedustajalla on ymmärrys prosessista ja omasta roolistaan hoitosuositustyössä. Tukea voivat haastattelujen perusteella tarjota hoitosuosituksen laatijaorganisaation lisäksi potilasjärjestöt.
Haastateltavien mukaan prosessin legitimiteetin varmistaa arvostava kohtelu. Kun vuorovaikutus on aitoa ja kohtaaminen tasa-arvoista, potilasedustajat tulevat kuulluiksi ja heillä on aito mahdollisuus vaikuttaa suosituksen sisältöön. Siksi erilaisia menetelmiä ja taitavaa vuorovaikutuksen ohjaamista pidettiin tärkeinä.
Osallisuuden mahdollistaminen Käypä hoito -suositusten laatimisessa vastaisuudessa
Haastattelujen perusteella Käypä hoito -suositusten laadinnassa tarvitaan erilaisia osallisuuden keinoja ja ne tulee valita suosituksen aiheen perusteella (taulukko 2). Haastattelujen, kirjallisuuden ja sisäisten keskustelujen perusteella Käypä hoito -toimitus valitsi kokeiluun viisi uutta osallisuuden keinoa. Keinovalikoimaa painotettiin työn alkuun (kyselyt, tiedonhaut) ja keinoihin, jotka mahdollistavat osallisuuden koko suosituksen laatimisen ajan (viiteryhmät, työryhmän jäsenyys) (taulukko 3).
Jotta edustuksellisuus toteutuu, toimitus yhdessä potilasjärjestöjen kanssa kirjasi viiteryhmän ja työryhmän jäsenille edellytyksiä osallisuudelle. Yhteistyöstä sovittiin potilasedustajien rekrytoinnissa. Toisaalta kyselyillä ja tiedonhauilla mahdollistetaan laajemman joukon osallisuus.
Avoimen prosessin takaamiseksi toimitus kuvasi prosessit eri keinoille, tavoitteet, joihin niillä voidaan vastata ja potilasedustajan tehtävät kunkin keinon kohdalla. Lisäksi kuvattiin keinojen mahdollisia haasteita (taulukko 3). Potilasedustajien ja työryhmän asiantuntijajäsenten tueksi on laadittu erilaisia tukimateriaaleja ja suunniteltu koulutuksia. Toimituksesta on nimetty potilasedustajien yhteyshenkilö.
Legitimiteetti koskee erityisesti viiteryhmien ja työryhmien jäseniä. Niissä on mahdollisuus aitoon vuorovaikutukseen, mutta toteutuakseen tasavertainen kohtaaminen vaatii kokousten taitavaa fasilitointia. Tähän pyritään tukemalla sekä työryhmien puheenjohtajia että toimittajia suositustyön aikana.
Päätelmät
Haastatteluissa tunnistettiin potilaiden osallisuuden tuovan kahdeksan mahdollista hyötyä hoitosuositusten laatimisessa. Potilasjärjestöjen edustajien ja tutkijoiden näkemykset hyödyistä osoittautuivat varsin yhdenmukaisiksi. Onnistuneen osallisuuden toteutumista edistää erilaisten osallisuuden keinojen käyttö.
Käypä hoito -työtä varten potilaan osallisuudelle asetetuista tavoitteista nousivat kaikissa haastatteluissa esille sairauden vaikutus potilaan arkeen sekä potilaille merkityksellisten aiheiden käsittelyn varmistaminen ja suositusten ymmärrettävyyden edistäminen. Aikaisempien tutkimusten mukaan potilasedustajien osallistuminen muuttaa työryhmän keskustelua potilaslähtöisemmäksi ja lisää hoitosuosituksen merkitystä potilaille (10,11). Osallisuus erityisesti kysymysten asetteluun ja hoitosuosituksen aiheen rajaamiseen on näyttänyt hyödylliseltä (4,10,11,12,13). Tämä hyöty nousi keskusteluun vain osassa haastatteluistamme. Kaikissa haastatteluissa esitettiin, että osallisuus edistää luottamusta suosituksia kohtaan ja sitoutumista niihin ja hoitoon. Vastaavia näkemyksiä ei ole aiemmissa tutkimuksissa havaittu. Sen sijaan on esitetty, että potilaiden osallistuminen implementointiin lisäisi suositusten luotettavuutta (14).
Jotta osallisuuden hyödyt toteutuvat, puitteiden tulee mahdollistaa onnistuminen. Haastateltavat pitivät tärkeänä omaa tai läheisen kokemusta ja laajan joukon osallisuutta. He toivoivat toimintatapoja, jotka mahdollistavat elämäntilanteen ja sairauden suhteen erilaisten potilaiden mukanaolon. Siksi Käypä hoito otti kokeiluun kyselyt ja viiteryhmät.
Hieman yllättäen monet haastateltavat pitivät ongelmallisena työryhmän jäsenyyttä, joka on kansainvälisesti yleisin tapa toteuttaa osallistuminen (4). Näkemystä perusteltiin edustuksellisuudella ja legitimiteetillä. Myös tutkijat pitävät edustuksellisuuden toteuttamista keskeisenä esteenä onnistuneelle osallisuudelle (4,14,15,16).
Haastateltavien näkemykset puheenjohtajuuden ja taitavan fasilitoinnin merkityksestä olivat yhteneviä aiempien tutkimusten kanssa (17,18). Tätä tarvetta korostaa merkittävänä esteenä tunnistettu lääketieteellisen terminologian ja tieteellisen tiedon ymmärtämisen vaikeus sekä näihin liittyvä koulutuksen ja tuen tarve (14). Haastateltavamme pitivät tärkeänä, että koulutus kattaa hoitosuositusprosessin. Prosessi ja potilasedustajan tehtävät tulee kuvata selkeästi. Koulutuksella ja tuella voidaan edistää kykyä antaa merkityksellinen panos hoitosuositustyöhön ja integroitumista työryhmään (13,14,15,16,17,19).
Haastattelujen ja kirjallisuuden mukaan usean menetelmän käyttö saattaa auttaa onnistuneen osallisuuden esteiden ylittämisessä (3,11,14). Osallisuuden keinot voidaan jaotella kolmeen kokonaisuuteen: lausunnot ja kommentointi, osallistuminen ja viestintä (3). Keinot, jotka eivät sisällä vuorovaikutusta, ja potilasedustajien aktiivinen osallistuminen täydentävät tosiaan (3,11,14). Käytettävissä olevat resurssit vaikuttavat potilaiden osallisuuteen liittyvien ohjelmien laajuuteen ja käytettyihin keinoihin (4,20).
Laadullisen tutkimuksen luotettavuutta arvioidaan esimerkiksi uskottavuuden, siirrettävyyden ja riippuvuuden kriteereillä (21). Uskottavuuden varmistamiseksi analysoinnissa ja raportoinnissa hyödynnettiin taulukointia ja kvantifiointia. Näin teemme näkyväksi, että tutkimustulokset edustavat koko aineistoa. Sitaatit osoittavat, kuinka tulkinnat perustuvat aineistoon.
Siirrettävyyden mahdollistamiseksi tutkimuksen toteuttaminen on kuvattu huolellisesti, tosin mukavuusotanta heikentää siirrettävyyttä. Arvioimme kuitenkin, että tuloksia on mahdollista soveltaa pohdittaessa potilaiden osallisuuden lisäämistä myös muiden kuin Käypä hoito -suositusten laatimisessa, kunhan otetaan huomioon erot hoitosuositusten laatimisen prosesseissa.
Tutkimuksemme on laadullinen analyysi, jonka tavoitteena ei ole saada suoraan yleistettävää tietoa. Riippuvuudella tarkoitetaan tutkimustulosten pysyvyyttä ja toistettavuutta, mikäli tutkimus toteutettaisiin uudelleen. Tässä tutkimuksessa riippuvuutta heikentää se, että haastattelujen lähtökohta oli kuulla potilasjärjestöjä ja selvittää potilaan osallisuuteen liittyviä näkökulmia käytännön toiminnan kehittämistä varten. Tulokset eivät siis välttämättä heijastele laajemmin väestön näkemyksiä. Toisaalta aineisto kerättiin ja analysoitiin tieteellisiä periaatteita noudattaen. Tutkimuksen vahvuutena oli kahden tutkijan osallistuminen aineiston analysointiin. Lisäksi reflektiota käytiin tutkimusryhmän kanssa koko analyysiprosessin ajan.
Potilaiden osallisuus on arkipäivää monessa hoitosuositusorganisaatiossa. Tunnemme onnistuneen osallisuuden edellytykset ja toisaalta esteet toteutumiselle. Eri osallisuuden keinoista on kuitenkin vähän vertailevaa ja vielä vähemmän kokeellista tutkimusta. Kun osallisuuden keinoja käytetään, tulee seurata, miten osallisuus toteutuu ja miten osallisuus vaikuttaa suositusten sisältöön.
Kiitämme haastatteluihin osallistuneita potilasjärjestöjen edustajia ja Tiina Talaa ja Marjo Lepistöä haastattelujen järjestelyistä.
Liitetaulukko 1. Haastattelukysymykset, Potilaat mukaan -hankeLiitetaulukko 2. Haastatteluissa esiin nousseita onnistuneen potilaiden osallisuuden edellytyksiä
Raija Sipilä ja Jorma Komulainen: Konsultointi (HUS, hoitosuosituksen laatiminen), muu (STEA, Potilaat mukaan -hankkeen rahoitus).
Katri Hämeen-Anttila: Ei sidonnaisuuksia.
Tämä tiedettiin
Potilaiden osallisuus kuuluu hoitosuosituksen laatukriteereihin.
Kansainvälisesti tavallisin tapa osallisuuden toteuttamiseen on osallistuminen suositustyöryhmiin.
Käypä hoito -suosituksissa potilaiden osallisuus on toteutettu pääasiassa lausuntoina.
Tutkimus opetti
Potilaiden osallisuus voi lisätä luottamusta suosituksiin ja sitoutumista hoitoon.
Potilasjärjestöt esittävät Käypä hoito -suosituksissa käytettäväksi ensisijaisesti muita keinoja kuin työryhmän jäsenyyttä osallisuuden toteuttamisessa.
Useita konkreettisia tapoja osallisuuden toteuttamiseksi tunnistettiin.
- 1
- 8Abelson J, Forest P-G, Eyles J, Smith P, Martin E, Gauvin F-P. Obtaining public input for health systems decision making: past experiences and future prospects. Can Public Adm 2002;45:70–97.
- 2
- 9Hirsjärvi S, Hurme H. Tutkimushaastattelu. Teemahaastattelun teoria ja käytäntö, s. 61 ja 169, 1. painos. Gaudeamus 2015. ekirjasto.kirjastot.fi/ekirjat/tutkimushaastattelu-teemahaastattelun-teoria-ja-kaytanto.
- 3
- Terveyden ja hyvinvoinnin laitos. Osallisuuden edistäminen. (siteerattu 25.1.2021). thl.fi/fi/web/hyvinvoinnin-ja-terveyden-edistamisen-johtaminen/osallisuuden-edistaminen
- 4
- Armstrong MJ, Mullins CD, Gronseth GS, Gagliardi AR. Impact of patient involvement on clinical practice guideline development: a parallel group study. Implementation Science 2018;13:55.
- 5
- Armstrong MJ, Gronseth GS, Gagliardi AR, Mullins CD. Participation and consultation engagement strategies have complementary roles: A case study of patient and public involvement in clinical practice guideline development. Health Expectations 2020;23:423–32.
- 6
- den Breejen EM, Hermens RP, Galama WH, Willemsen WN, Kremer JA, Nelen WL. Added value of involving patients in the first step of multidisciplinary guideline development: a qualitative interview study among infertile patients. Int J Qual Health Care 2016;28:299–305.
- 7
- Brouwers MC, Vukmirovic M, Spithoff K, Makarski J. Understanding optimal approaches to patient and caregiver engagement in the development of cancer practice guidelines: a mixed methods study. BMC Health Serv Res 2017;17:186.
- 8
- Armstrong MJ, Rueda JD, Gronseth GS, Mullins CD. Framework for enhancing clinical practice guidelines through continuous patient engagement. Health Expectations 2017;20:3–10.
- 9
- Boivin A, Currie K, Fervers B ym. Patient and public involvement in clinical guidelines: international experiences and future perspectives. Qual Saf Health Care 2010;19:e22.
- 10
- Rashid A, Thomas V, Shaw T, Leng G. Patient and public involvement in the development of healthcare guidance: an overview of current methods and future challenges. Patient 2017;10:277–82.
- 11
- Armstrong MJ, Mullins CD, Gronseth GS, Gagliardi AR. Recommendations for patient engagement in guideline development panels: A qualitative focus group study of guideline-naive patients. PLoS ONE 2017;12:e0174329.
- 12
- van der Ham AJ, van Erp N, Broerse JE. Monitoring and evaluation of patient involvement in clinical practice guideline development: lessons from the Multidisciplinary Guideline for Employment and Severe Mental Illness, the Netherlands. Health Expect 2016;19:471–82.
- 13
- Brouwers MC, Vukmirovic M, Spithoff K, Makarski J. Understanding optimal approaches to patient and caregiver engagement in the development of cancer practice guidelines: a mixed methods study. BMC Health Services Research 2013;17:186.
- 14
- Qaseem A, Forland F, Macbeth F, Ollenschläger G, Phillips S, van der Wees P; Board of Trustees of the Guidelines International Network. Guidelines International Network: toward international standards for clinical practice guidelines. Ann Intern Med 2012;156:525–31.
- 15
- van de Bovenkamp HM, Zuiderent-Jerak T. An empirical study of patient participation in guideline development: exploring the potential for articulating patient knowledge in evidence-based epistemic settings. Health Expect 2015;18:942–55.
- 16
- Sarajärvi A, Tuomi J. Laadullinen tutkimus ja sisällönanalyysi. Helsinki: Tammi 2018.
- 17
- G-I-N PUBLIC Working Group. G-I-N Public Toolkit: Patient and public involvement in guidelines, 2015. (siteerattu 25.1.2021). g-i-n.net/wp-content/uploads/2021/04/GIN-TOOLKIT-COMBINED-FINAL-2015.pdf
- 18
- Légaré F, Boivin A, van der Weijden T ym. Patient and public involvement in clinical practice guidelines: a knowledge synthesis of existing programs. Med Decis Making 2011;31:E45–74.
- 19
- Armstrong MJ, Bloom JA. Patient involvement in guidelines is poor five years after institute of medicine standards: review of guideline methodologies. Res Involv Engagem 2017;3:19.
- 20
- Boivin A, Green J, van der Meulen J, Légaré F, Nolte E. Why consider patients' preferences? A discourse analysis of clinical practice guideline developers. Med Care 2009;47:908–15.
- 21
- Suomalainen Lääkäriseura Duodecim. Potilaat mukaan Käypä hoito -suositusten laatimiseen (päivitetty 12.2.2021). www.kaypahoito.fi/potilaat-mukaan
Benefits of and prerequisites for patient involvement in Current Care Guideline processes – A qualitative study
Background Quality standards for clinical practice guidelines state that all relevant stakeholders, including patients, should be involved. In the development of Current Care Guidelines patient involvement has earlier been through consultation of relevant patient organizations. The aim of this descriptive qualitative study was to gather views on best ways to involve patients in the development of Current Care Guidelines.
Methods As part of a patient involvement programme, four group interviews were arranged for representatives of 12 patient organizations (n = 20). The qualitative data on benefits of and prerequisites for involvement was analysed thematically.
Results Eight benefits of involvement were raised by the interviewees, four of them in all groups. The benefits were similar to those put forward by the researchers. The prerequisites for patient involvement could be categorized as representativeness, open and inclusive process, promoting understanding and support, and legitimacy.
Conclusions The views of patient organizations and researchers on patient involvement are in line with each other. These results can be used in developing patient involvement in Current Care Guideline processes.
Raija Sipilä
M.D., Ph.D., Managing Editor
Finnish Medical Society Duodecim, Current Care Guidelines
Katri Hämeen-Anttila
Jorma Komulainen