Sote-keskuksen kapitaatiokorvauksen määrittelyMitä taustatekijöitä tulisi ottaa huomioon?
Lähtökohdat Asiakas saa sote-uudistuksessa valita perusterveydenhuollon palvelut tuottavan sote-keskuksen. Keskusten saama korvaus perustuisi lähinnä kapitaatioon.
Menetelmät Aineistona käytettiin tietoja siitä, miten oululaiset käyttivät palveluja ja etuuksia vuonna 2013. Tiedoista laskettiin, kuinka paljon sote-keskuksiin siirtyvät palvelut maksaisivat asukasta kohti. Samalla selvitettiin kustannukseen vaikuttavia muuttujia.
Tulokset Suppean valikoiman sote-keskusta vastaavat palvelut maksoivat keskimäärin 127 € asukasta kohti. Noin 55 % asukkaista ei käyttänyt palveluja lainkaan. Työterveyshuollon asiakkaan kustannus oli keskimäärin 62 €. Kustannuksia selittävät parhaiten edellisvuoden kustannukset, lääkkeiden erityiskorvausoikeudet,ikä ja oikeus työterveyshuoltoon.
Päätelmät Jos sote-keskuksen kustannuksiin vahvasti korreloivia tekijöitä ei oteta huomioon kapitaatiokorvauksessa, korvaus voi johtaa asiakkaiden valikointiin. Työterveyshuollon sairaanhoito tulisi ottaa huomioon valinnanvapausmallissa.
Sote-uudistuksessa perustason terveyspalvelut ja sosiaalihuollon neuvonta ja ohjaus (nk. suoran valinnan palvelut) on tarkoitus tuottaa sote-keskuksissa (HE16/2018, 8.3.2018). Sote-keskuspalveluja saavat tarjota myös yksityiset palveluntuottajat.
Valtaosa tuottajan korvauksista perustuu ns. kapitaatiokorvaukseen. Kapitaatiojärjestelmässä tuottajalle maksetaan kiinteä korvaus jokaisesta asiakkaasta, mutta korvauksen suuruus vaihtelee asiakkaan ominaisuuksista tai asuinpaikasta riippuen (1).
Kapitaatiokorvauksen hyvä puoli on, että se kannustaa tuottajaa kustannustehokkuuteen: tuottaja saa pitää rahat, jotka jäävät yli. Korvauksen vaikutus palvelun laatuun on kuitenkin epäselvä. Toisaalta kapitaatiokorvaus kannustaa vähentämään palvelujen tarjontaa (2): mitä vähemmän tuottaja joutuu palvelemaan asiakkaitaan, sitä enemmän sille jää korvauksesta voittoa. Tämä voi johtaa alihoitoon ja erikoissairaanhoidon lähetteiden määrän kasvuun (3,4). Toisaalta korvaus kannustaa ennaltaehkäisyyn (5), koska ennaltaehkäisyn ajatellaan olevan edullisempaa kuin sairastumisen hoitaminen.
Sosiaali- ja terveyspalvelujen tarve ja käyttö jakautuvat väestössä epätasaisesti: 10 % väestöstä kerryttää n. 75 % sote-kustannuksista (6,7). Lisäksi tiedetään, että nykyjärjestelmässä työterveyshuollon palveluihin oikeutetut käyttävät keskimäärin enemmän perustason terveyspalveluja, mutta niistä vain pienen osan julkisissa terveyskeskuksissa (8).
Koska palvelujen käytön hajonta on suuri, sote-keskustuottajille saattaa syntyä kannuste valikoida potilaansa ja houkutella asiakkaikseen sellaiset asukkaat, joiden palvelutarve on vähäinen tai joilla on käytössään rinnakkainen järjestelmä. Valikoinnista on empiiristä näyttöä terveydenhuollosta. Etenkin yksityiset palveluntuottajat pyrkivät valikoimaan asiakkaitaan (9,10,11).
Valikointia voidaan vähentää riskivakioinnilla, eli muokkaamalla kapitaatiokorvausta paremmin potilaan palvelujen tarvetta kuvaavaksi (12,13,14). Riskivakioinnin määrittäminen muistuttaa tarvekerroinlaskentaa, jota Suomessa on tehty mm. valtionosuusjärjestelmän tueksi (15,16). Ikään ja sukupuoleen perustuva hinnoittelu ei ole tarpeeksi tarkka kuvaamaan asiakkaan todellista palvelutarvetta. Tarvitaan tarkempia taustatietoja, kuten diagnoosi- ja toimenpidetietoja, tieto vammaisuudesta ja terveydentilaindeksi (15,17,18,19).
Aiemmat kotimaiset kokemukset kapitaatiosta koskevat väestövastuualuetta. Tällöin kapitaatiokorvaus on määritetty terveyskeskuksen vuosibudjetin ja alueen asukasmäärän perusteella.
Valinnanvapauden toteuduttua sote-keskus ei vastaa enää tietyn alueen väestöstä, vaan niistä asiakkaista, jotka valitsevat kyseisen keskuksen. Tällöin kapitaatiokorvausta ei voi enää määrittää alueen keskimääräisten kustannusten perusteella.
Tämän tutkimuksen tarkoitus oli selvittää, miten suoran valinnan piirissä olevien palvelujen käyttö jakautuu väestössä ja mitkä tekijät korreloivat palvelujen käytön kanssa. Suoran valinnan piiriin tulevat palvelut eivät olleet selvillä tutkimusta toteutettaessa, ja myös maakunnat voivat vaikuttaa palveluvalikoimaan. Niinpä tutkimuksessa on tarkasteltu sekä suppeaa että laajaa palvelujen valikoimaa.
Keskeiset tutkimuskysymykset ovat: 1) Miten sote-keskuksen käytön kustannukset jakautuvat väestössä? 2) Minkä suuruinen olisi keskimääräinen kapitaatiokorvaus, jos sote-keskuksen rahoitus perustuisi kokonaan siihen? 3) Miten oikeus käyttää työterveyshuoltoa vaikuttaa sote-keskuksen palvelujen käyttöön? 4) Mitkä tekijät tulisi huomioida kapitaation suuruutta määritettäessä, jotta korvaus olisi oikeudenmukainen ja minimoisi riskin, että asiakkaita valikoidaan?
Lisäksi tarkastellaan, miten neuvolapalvelujen ottaminen valikoimaan muuttaa keskimääräistä asukaskohtaista kustannusta verrattuna suppean valikoiman kustannuksiin.
Aineisto ja menetelmät
Tutkimus on takautuva rekisteritutkimus, jonka aineistona käytettiin tietoja siitä, miten Oulun asukkaat käyttivät palveluja ja etuuksia vuonna 2013. Tiedot poimittiin Oulun kaupungin, Pohjois-Pohjanmaan sairaanhoitopiirin, Kelan ja työterveyshuollon neljän suurimman palveluntuottajan tietojärjestelmistä. Tietokannan asiakkuus- ja suoritetiedot sekä niihin liittyvien yksikkökustannusten määrittäminen on kuvattu tarkemmin Lääkärilehdessä (7).
Nyt julkaistavassa tutkimuksessa käytettiin em. tietokannan tietoja Oulun kaupungin perustason sosiaali- ja terveyspalveluista, työterveyshuollon käyntitietoja sekä Kelasta tietoja voimassa olevista erityiskorvausoikeuksista ja veronalaisista ansiotuloista. Lisäksi hyödynnettiin Oulun kaupungin perustason palvelujen suorite- ja kustannustietoja vuodelta 2012, jotta asukkaille saatiin määritettyä sote-keskuksen palvelukäytön kustannukset kahdelta peräkkäiseltä vuodelta.
Nyt julkaistavan tutkimuksen aineisto ja menetelmät on kuvattu tarkemmin verkossa (liite 1, www.laakarilehti.fi > Sisällysluettelot > SLL 23/2018).
Suppean valikoiman sote-keskuksen palveluihin on laskettu avoterveydenhuollon yleislääkäri- ja hoitajakontaktit sekä terveystarkastukset.
Laajan sote-keskuksen palveluihin on sisällytetty lisäksi mielenterveys- ja päihdepalvelujen perustason hoito- ja asiantuntijapalvelut, hoitokäynnit, perhe- ja pariterapia sekä perhetyö ja terapiaryhmät, psykiatrisen sairaanhoitajan kontaktit, perhepalvelu, fysioterapia, puheterapia, toimintaterapia ja tilapäinen kotihoito. Lisäksi tarkasteltiin äitiys- ja lastenneuvolan palveluja. Palvelujen käytön kustannuksia tarkasteltiin tuotannon bruttokustannuksina.
Lähtöaineistosta muodostettiin 32 muuttujaa, jotka kuvasivat ikää, sukupuolta, sairastavuutta, sosiaalipalvelujen asiakkuuksia, palvelujen käyttöä ja taloudellista tilannetta (liite 2). Ne noudattelevat tunnistettuja riskivakioinnissa käytettyjä muuttujia (20) siltä osin, kuin ne ovat saatavissa Oulun aineistosta.
Muuttujien vaikutusta sote-keskuksen kustannuksiin tutkittiin Pearsonin korrelaatioiden avulla. Muuttujien yhteisvaikutusta ja yksittäisen muuttujan vaikutuksen suuruutta arvioitiin usean muuttujan regressioanalyysillä.
Tulokset
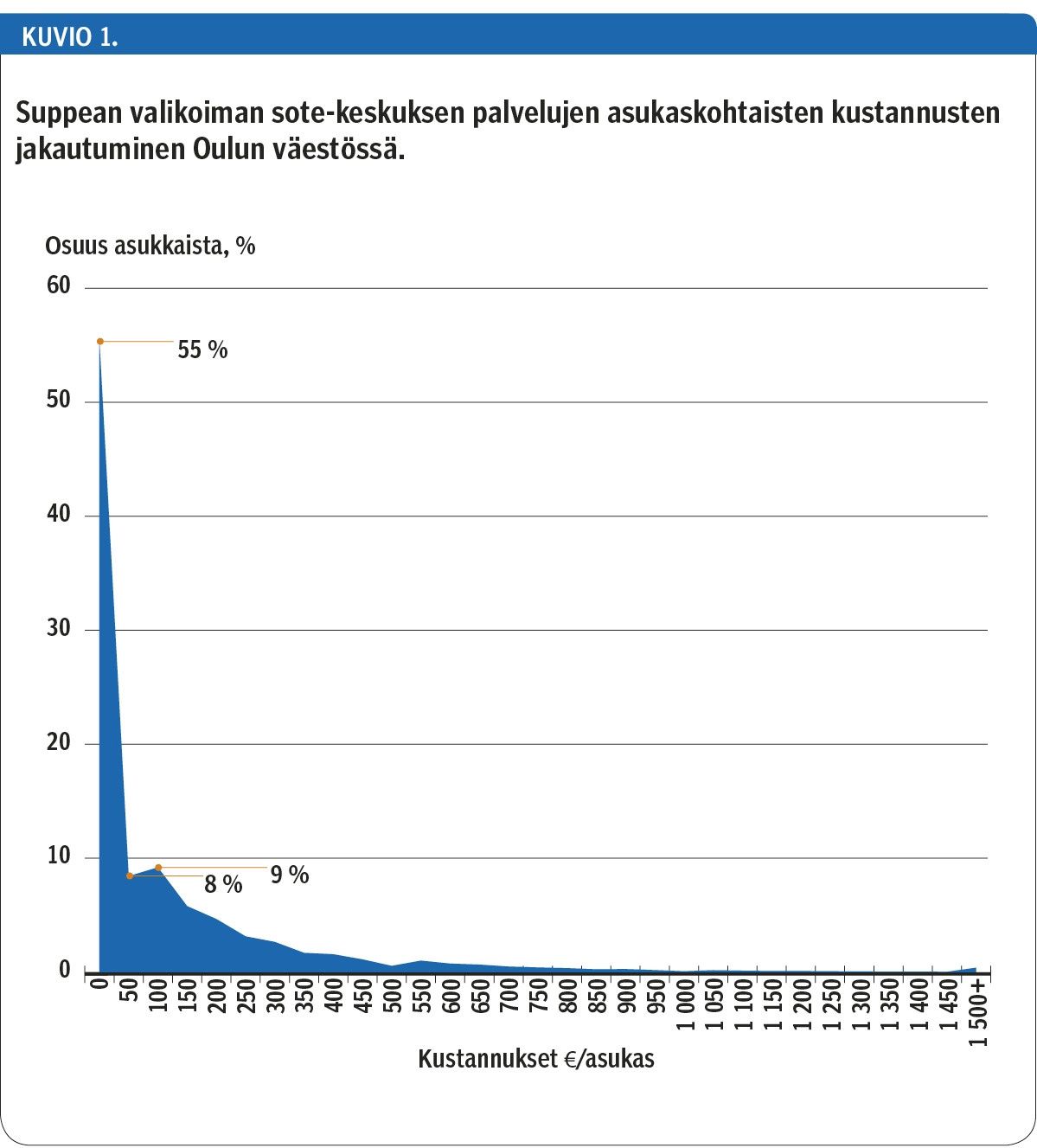
Oululaisten keskimääräiset kustannukset suppean valikoiman sote-keskuksen palvelujen käytöstä olivat 127 € (mediaani 167 €) / asukas. Asukaskohtaiset kustannukset kuitenkin vaihtelivat välillä 0–10 286 €, ja n. 55 % väestöstä ei vuoden aikana käyttänyt suppean valikoiman palveluja ollenkaan (kuvio 1).
Noin 34 %:lla väestöstä palvelujen käytön kustannukset olivat 1–300 €/asukas ja 11 %:lla yli 300 €/asukas. Euromääräisesti eniten palveluja käyttänyt 1 % väestöstä oli käyttänyt suppean sote-keskusvalikoiman palveluja vähintään 1 111 €:n arvosta.
Jos suppeaan valikoimaan lisättäisiin neuvolat, kustannukset asukasta kohden kasvaisivat keskimäärin 156 €:oon (mediaani 181 €). Jos kyseessä olisi laaja palveluvalikoima (ilman neuvoloita), keskimääräiset asukaskohtaiset kustannukset olisivat 197 € (mediaani 222 €). Noin 52 % väestöstä ei käyttänyt vuoden aikana palveluja, jotka kuuluisivat sotekeskuksen laajennettuun valikoimaan. Kallein 1 % väestöstä käyttäisi näitä palveluja vähintään 2 182 €:n arvosta.
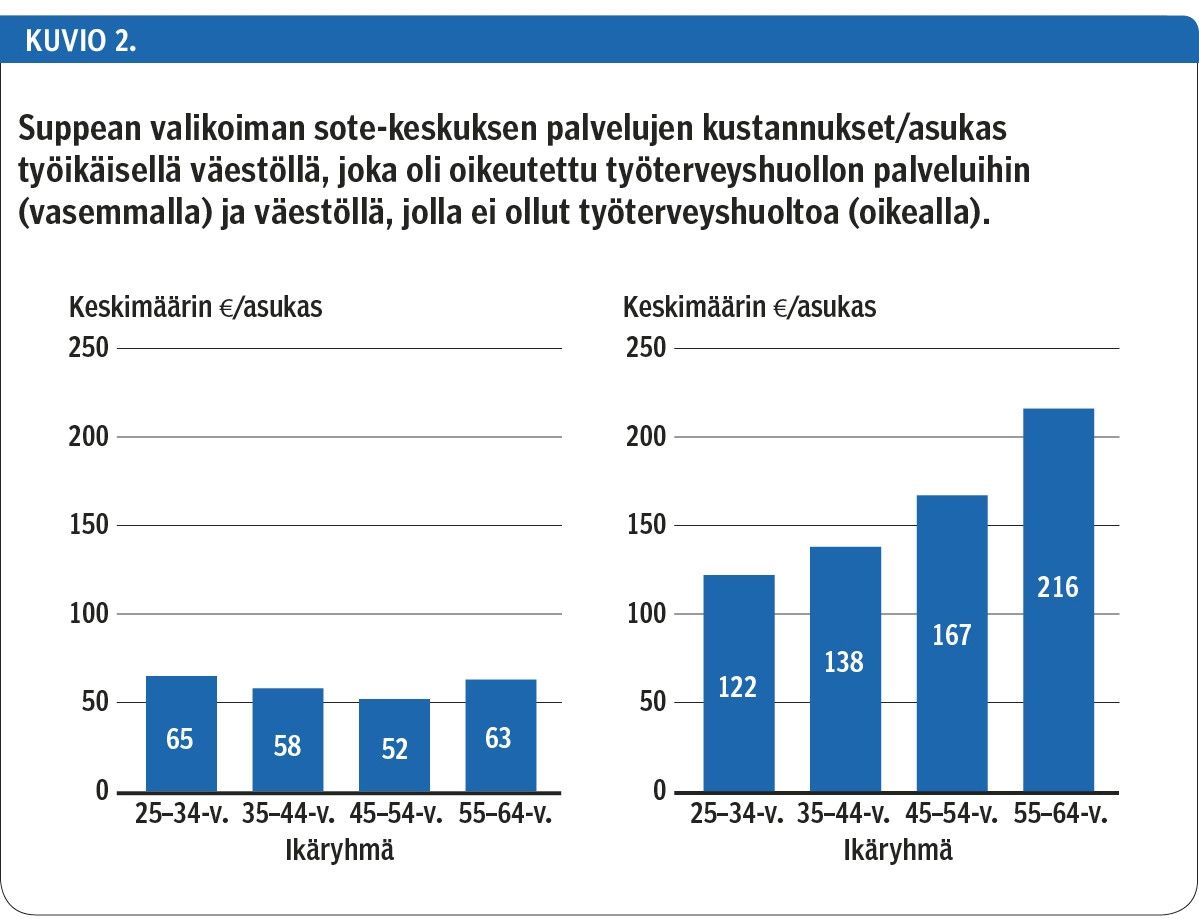
Työterveyshuollon palveluihin oikeutetut työikäiset käyttävät julkisia sote-keskuspalveluja keskimäärin vähemmän kuin muu väestö. Suppean valikoiman palveluista aiheutuneet kustannukset olivat heillä keskimäärin 62 €. Nämä kustannukset olivat selvästi pienemmät kuin samanikäisillä oululaisilla, jotka eivät olleet oikeutettuja työterveyshuollon palveluihin (kuvio 2).
Taustatekijöitä kuvaaville muuttujille (yksittäinen sairaus, kotihoito jne.) ja sote-keskuksen kustannuksille laskettiin kahdenväliset korrelaatiot (liite 3). Sote-keskuspalvelujen käytön kanssa korreloi vahvimmin palvelujen käyttö edellisenä vuonna. Myös erityiskorvausoikeuksien lukumäärä, useat yksittäiset sairaudet ja ikä korreloivat positiivisesti sote-keskuspalvelujen käytöstä aiheutuvien kustannusten kanssa.
Työterveyshuollon asiakkuus puolestaan vähensi sote-keskuksen palvelujen käyttöä. Sosiaalipalvelujen käyttöä kuvaavista muuttujista sote-keskuspalvelujen käytön kanssa korreloi vahvimmin kuljetuspalvelujen asiakkuus. Vanhuspalvelujen tai lastensuojelun asiakkuus eivät korreloineet sote-keskuskustannusten kanssa.
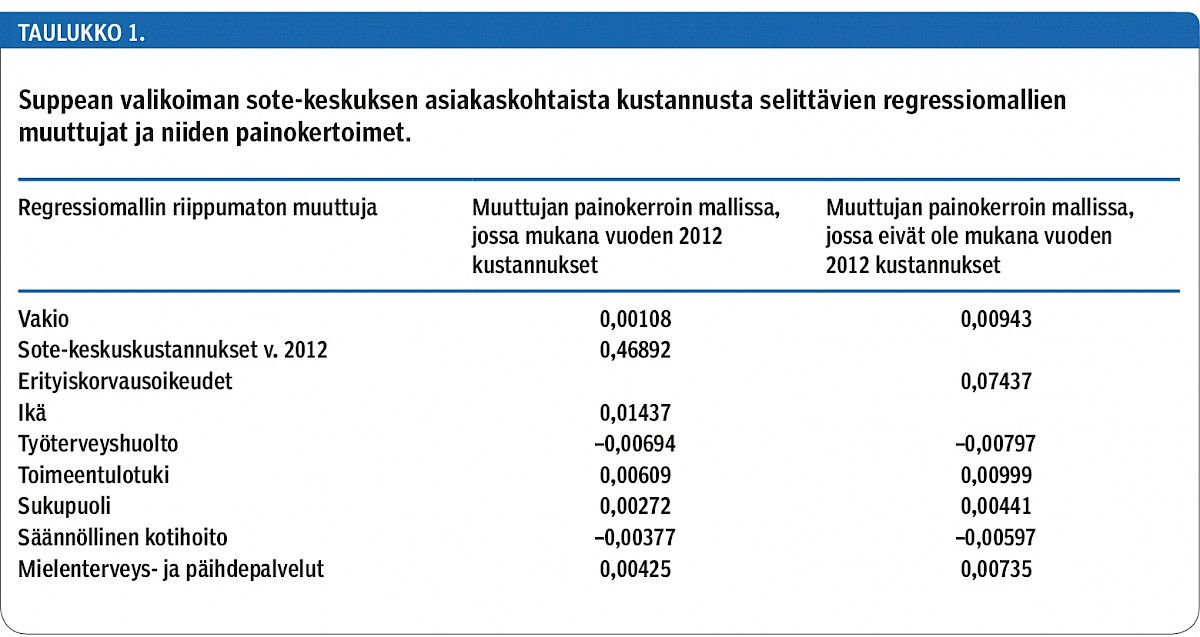
Paras mahdollinen selitysaste (R2) regressiomallille oli 0,29. Jos vuoden 2012 sote-keskuskustannukset jätettiin pois mallista, paras mahdollinen selitysaste heikkeni (R2 = 0,14). Kun muuttujajoukkoon jätettiin vain keskenään korreloimattomia, tilastollisesti merkitseviä (p < 0,001) muuttujia, saatiin kaksi mallia, joista toisessa oli mukana vuoden 2012 sote-keskuksen kustannus ja toisessa sen sijaan erityiskorvausoikeuksien lukumäärä (taulukko 1).
Regressiomallin muuttujista suurin painokerroin on vuoden 2012 sote-keskuskustannuksilla. Mallissa, jossa niitä ei ole mukana, suurin painokerroin on erityiskorvausoikeuksien lukumäärällä.
Kun sama mallinnus tehtiin laajan sote-keskuksen asiakaskohtaisille kustannuksille, regressiomalliin valikoituivat pitkälti samat muuttujat. Ainoat erot olivat, että malliin tuli uutena muuttujana lastensuojelun sijoitus ja säännöllisen kotihoidon tilalle tuli omaishoidon tuen asiakkuus. Mallin selitysaste parani (R2 = 0,31 ilman vuoden 2012 sote-keskuskustannusta ja R2 = 0,48 sen kanssa). Vuoden 2012 sote-keskuskustannusten painoarvo oli edelleen suurin. Muuttujan puuttuessa suurimmat painoarvot saivat mielenterveys- ja päihdepalvelun asiakkuus sekä erityiskorvausoikeuksien lukumäärä.
Pohdinta
Suppean valikoiman sote-keskuspalveluja vastaavat palvelut maksoivat Oulussa keskimäärin 127 € asukasta kohden, ja mediaani oli 167 €. Vuodessa n. 55 % väestöstä ei käyttänyt tällaisia suppean valikoiman palveluja. Tulisiko sote-kustannuksia seurata usean vuoden ajalta?
Laajan palveluvalikoiman sote-keskuksessa keskimääräiset kustannukset asukasta kohden oli 197 € ja kustannusten hajonta kasvaa. Palveluja käyttämättömien osuus oli silti yhä yli 50 %.
Tuloksia on kuitenkin tulkittava suuntaa-antavina, sillä analyyseissä käytetty palveluvalikoima ei täysin vastaa tulevien sote-keskusten palveluja. Tulosten perusteella sote-keskuksen palveluvalikoiman laajentaminen ei tuo keskukseen uusia asiakkaita, vaan laajennetun valikoiman palvelut kohdentuvat suppean valikoiman palveluja käyttäville. Viimeisimmän lakiesityksen (HE16/2018, 8.3.2018) perusteella kuitenkin näyttäisi siltä, että suoran valinnan piiriin tulevat palvelut ovat lähempänä tässä tarkasteltua suppeaa kuin laajaa valikoimaa.
Asukkaan sote-keskuskustannusten kanssa parhaiten korreloivaksi muuttujaksi osoittautuivat edellisen vuoden vastaavat kustannukset. Kun kyseessä oli laajan palveluvalikoiman sote-keskus, myös mallin selitysaste oli hyvä. Tulos viittaa siihen, että laajaan valikoimaan lisätyt palvelut ovat erityisesti sellaisia, joiden käyttö jatkuu vuodesta toiseen.
Asukkaan edellisen vuoden kustannukset eivät kuitenkaan ole hyvä muuttuja kapitaatiokorvauksen määrittelyyn, koska tällainen muuttuja on manipuloitavissa: edellisen vuoden kustannuksia voidaan haluta suurentaa, jotta seuraavan vuoden kapitaatiokorvaus olisi suurempi (13,14).
Erityiskorvausoikeuksien lukumäärä ja osa pitkäaikaissairauksista korreloivat sote-keskuskustannuksen kanssa. Ne olisi siksi hyvä ottaa huomioon kapitaatiokorvauksessa, jotta minimoidaan kannustin asiakkaiden valikointiin.
Tulotaso tai köyhyys (toimeentulotuen asiakkuus) ei korreloinut sote-keskuskustannuksen kanssa. Tulosten mukaan kotihoidon tai tehostetun palveluasumisen asiakkuus ei lisää sote-keskuksen käyttöä, muttei näytä vähentävänkään sitä. Ilmiötä saattaa selittää se, että vanhuspalvelujen sairaanhoitajat pystyvät vastaamaan asiakkaidensa sairaanhoidollisiin tarpeisiin. Toinen selitys voi olla, että terveyskeskuslääkärit eivät kirjaa suoritetta vanhuspalvelujen asiakkaiden asioiden hoidosta.
Työterveyshuollon asiakkailla sote-keskuskustannukset ovat pienet, koska he käyttävät paljon työterveyshuollon palveluja (8). Tämä koskee etenkin niitä, joilla työterveyshuoltoon kuuluu sairaanhoito. Voi olettaa, että he käyttävät vähemmän sote-keskuspalveluja kuin ne, joille kuuluvat vain työterveyshuollon ennaltaehkäisevät palvelut (KL 1). Tutkimuksessa ei kuitenkaan voitu erottaa erilaisia työterveyshuoltosopimuksia.
Lakiluonnoksen mukaan työssäkäynti voidaan ottaa huomioon kapitaatiokorvauksessa, vaikka se ei olekaan palvelutarvetta kuvaava tekijä. Käytännössä on mahdotonta ylläpitää rekisteriä, josta ilmenisi jokaisen työterveyshuoltoon oikeutetun asukkaan työterveyshuoltosopimuksen laajuus.
Työterveyshuollossa ei ole asiakasmaksuja, joten se on asiakkaiden ensisijainen valinta. Siksi on ongelmallista, jos oikeutta työterveyshuoltoon ei oteta huomioon kapitaatiokorvauksessa. Tällöin syntyy vahva kannustin houkutella työterveyshuollon asiakkaita listautumaan sote-keskukseen.
Sote-keskusmallin tavoitteena on palvelujen parempi saatavuus, joten on mahdollista, että työnantajat ajan mittaan vähentävät työterveyshuollon sairaanhoitopalvelujen (KL2) tarjontaa. Työterveyshuollon määrää ja asemaa on tärkeää tarkastella ja päivittää osana valinnanvapausmallia.
Opiskelijoiden palvelujen käyttöä ei voitu tarkastella, koska aineistossa ei ollut tietoa YHTS:n palvelujen käytöstä. YTHS muodostaa ns. päällekkäisen vakuutussuojan samaan tapaan kuin työterveyshuolto, eikä suuressa osassa palveluja ole asiakasmaksua. Onkin todennäköistä, että opiskelijat käyttävät terveyskeskuksen palveluja vähemmän kuin muut samanikäiset.
Yksittäisen ihmisen sote-keskuskustannuksiin liittyy kokonaisuudessaan melko paljon satunnaisuutta etenkin, kun palveluvalikoima on suppea. Tämä näkyi regressiomallien heikoissa selitysasteissa.
Satunnaisuus aiheuttaa tuottajille taloudellista riskiä, joka korostuu, kun asiakasmäärät ovat pienet. Tämä johtuu siitä, että kapitaatiokorvaukset heijastelevat maakunnan väestön keskiarvoja. Tilastotieteellinen tosiasia on, että mitä pienempi otos väestöstä otetaan, sitä todennäköisemmin otoksen keskiarvo poikkeaa väestötason keskiarvosta. Yhdysvalloissa tuottajat ovat pyrkineet muodostamaan suuria yksiköitä fuusioiden tai yritysostojen kautta vastauksena uusiin korvausmalleihin, kuten kapitaatiokorvaukseen ja bonus-sanktiomalleihin (22).
Tulosten yleistettävyys muuhun maahan on kohtalainen. Oulun väestö on keskimäärin nuorempaa kuin muualla. Tämä pienentää keskimääräisiä sote-keskuskustannuksia. Toisaalta Oulun työttömyysprosentti on ollut viime vuosina maan keskiarvon yläpuolella, mikä suurentaa keskimääräistä sote-keskuskustannusta. Myös kattavien työterveyshuollon sopimusten yleisyys vaikuttaa kustannukseen.
Sote-keskuksen absoluuttisiin kustannuksiin vaikuttaa kuitenkin moni tekijä, kuten kunnan ja sairaanhoitopiirin työnjako, ikärakenne jne. Siten tutkimuksen tulos ei ole tältä osin yleistettävissä, vaan absoluuttiset kustannukset antavat käsityksen suuruusluokasta. Tarkka euromääräinen taso tulee määrittää joka maakunnassa.
Paremmin ovat sen sijaan yleistettävissä tulokset niistä kustannuksiin vaikuttavista tekijöistä, joiden perusteella kapitaatiokorvausta pitäisi korjata, jotta tuottajilla ei olisi kannustimia asiakkaiden valikointiin.
Tutkimuksessa tarkasteltiin pelkästään kapitaatiokorvausta ja oletettiin, että tuottajien korvaus perustuisi kokonaan kapitaatioon. Näin ei kuitenkaan tarvitse olla. Tuottaja voi saada osan korvauksesta muilla perusteilla, kuten suoriteperusteisesti tai laatu- tai vaikuttavuusbonusten kautta. Jos näitä elementtejä tuodaan mukaan, voidaan vaikuttaa myös palveluntuottajien kannustimiin valikoida asiakkaita. Korvausmalleja tulisi siten tarkastella yhtenä kokonaisuutena.
Bonusmallit aiheuttavat kuitenkin uudenlaisia kannustimia. Niinpä niitä tulisi tutkia tarkemmin, ennen kuin yhteisvaikutusta osittaisen kapitaatiokorvauksen kanssa tarkastellaan. Korvausmalleja laadittaessa tulisi huomioida koko hoitoketju. Sote-keskustuottajien, erikoissairaanhoidon palveluntuottajien ja muiden hoitoketjuun osallistuvien tahojen kannustimien tulisi olla linjassa keskenään ja kannustaa yhteistyöhön.
Kiitos johtaja Raija Volkille (STM) tutkimuksen ohjaamisesta sekä Oulun kaupungin hyvinvointipalvelujen johdolle kommenteista ja tarkennuksista tietoihin: Kirsti Ylitalo-Katajisto, Sirkka-Liisa Olli, Anna Haverinen, Arja Heikkinen, Elina Välikangas.
Riikka-Leena Leskelä, Hanna Hovi, Paula Pennanen, Mikko Nuutinen: Tutkimus on toteutettu Kelan ja STM:n rahoituksella.
Sirkku Pikkujämsä: Artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: luentopalkkiot (Duodecim-seura).
Hennamari Mikkola:Ei sidonnaisuuksia.
Tästä asiasta tiedettiin
Sosiaali- ja terveyspalvelujen käyttö jakautuu väestössä epätasaisesti.
Työterveyshuollon asiakkaat käyttävät terveyskeskuksen palveluja vähemmän kuin työterveyshuollon ulkopuolella olevat.
Kapitaatiokorvausmalli luo kannustimen asiakkaiden valintaan, jos asiakkaasta saatava kapitaatiokorvausei vastaa palvelutarvetta.
Tämä tutkimus opetti
Sote-keskuskustannusten kanssa korreloivat monet tekijät, kuten pitkäaikaissairaudet ja ikä. Jos niitä ei oteta huomioon kapitaatiokorvausta määritettäessä, korvaus ei kohdistu oikeudenmukaisesti ja voi johtaa asiakkaiden valikoimiseen.
Työterveyshuollon asiakkaat käyttävät vähemmän sote-keskuspalveluja kuin muut samanikäiset.Siksi työterveyshuollon asiakkuus tulisi ottaa huomioon valinnanvapausmallissa.
- 1
- Kortelainen M, Saastamoinen A, Saxell T. Kapitaatiomalli korvausmuotona terveydenhuollon tuottajille. Suom Lääkäril 2017;72:1502–6.
- 2
- Blomqvist Å. The doctor as double agent: Information asymmetry, health insurance, and medical care. J Health Econ1991;10:411–32.
- 3
- Stearns SC, Wolfe BL, Kindig DA. Physician responses to fee-for-service and capitation payment. Inquiry 1992;29:416–25.
- 4
- Gosden T, Forland F, Kristiansen I ym. Capitation, salary, fee-for-service and mixed systems of payment: effects on the behaviour of primary care physicians. Teoksessa: Cochrane Database of Systematic Reviews,The Cochrane Collaboration.John Wiley & Sons, Chicester,UK 2000.
- 5
- Glied S. Chapter 13 - Managed Care. Handbook of Health Economics 2000;1,Part A: 707–53.
- 6
- Leskelä RL, Komssi V, Sandström S ym. Paljon sosiaali- ja terveyspalveluita käyttävät asukkaat Oulussa. Suom Lääkäril 2013;68:3163–9.
- 7
- Leskelä RL, Komssi V, Sandström S ym. Eri rahoituskanavien rooli oululaisten sosiaali- ja terveyspalveluissa. Suom Lääkäril 2016;71:809–15.
- 8
- Leskelä RL, Uimonen T, Virta L, Pikkujämsä S, Kopperoinen T, Mikkola H. Peruspalvelujen käyttö ja kustannukset pitkäaikaissairailla – Julkisten, yksityisten ja työterveyshuollon palvelujen vertailu. Suom Lääkäril 2017;72:355–9.
- 9
- Berta P, Callea G, Martini G, Vittadini G. The effects of upcoding, cream skimming and readmissions on the Italian hospitals efficiency: A population-based investigation. Economic Modelling 2010;27:812–21.
- 10
- Street A, Sivey P, Mason A, Miraldo M, Siciliani L. Are English treatment centres treating less complex patients? Health Policy 2010;94:150–7.
- 11
- Duggan M, Hospital ownership and public medical spending.Q J Econ 2000;115:1343–73.
- 12
- Epstein AM, Cumella EJ. Capitation payment: Using predictors of medical utilization to adjust rates. Health Care Financing Review 1988;10:51–69.
- 13
- Van de Ven WPMM, Ellis RP. Chapter 14 - Risk adjustment in competitive health plan markets. Handbook of Health Economics 2000;1, part A:755–845.
- 14
- Rice N, Smith P. Capitation and risk adjustment in health care financing: an international progress report. The Milbank Quarterly 2001;79:81–113.
- 15
- Lehtonen S, Lyytikäinen T, Moisio A. Kuntien rahoitus- ja valtionosuusjärjestelmä: vaihtoehtoja uudistuksen toteuttamiseksi. VATT-tutkimuksia 2008:141.
- 16
- Häkkinen U, Nguyen L, Pekurinen M, Peltola M. Tutkimus terveyden- ja vanhustenhuollon tarve- ja valtionosuuskriteereistä. Terveyden ja hyvinvoinnin laitos, Raportti 3/2009.
- 17
- Van de Ven WP, van Vliet RC,van Barneveld EM, Lamers LM. Risk-adjusted capitation: recent experiences in the Netherlands. Health Affairs 1994;13:120–36.
- 18
- Brilleman SL, Gravelle H, Hollinghurst S ym. Keep it simple? Predicting primary health care costs with clinical morbidity measures. J Health Econ 2014;35:109–22.
- 19
- Pope GC, Kautter J, Ellis RP ym. Risk adjustment of Medicare capitation payments using the CMS-HCC model. Health Care Financing Rev 2004;25:119–41.
- 20
- Juhnke C, Bethge S, Mühlbacher AC. A review on methods of risk adjustment and their use in integrated healthcare systems.J Integrated Care 2016;16:1–18.
- 21
- Hastie T, Tibshirani R, Friedman J. The elements of statistical learning. Springer, New York, 2009.
- 22
- Friedberg MW, Chen PG, White C ym. Effects of health care payment models on physician practice in the United States. RAND Health Q 2015;5:8.