Tuki- ja liikuntaelinsairaudet ja mielenterveyden häiriöt aiheuttavat valtaosan työterveyshuollon kustannuksista
Lähtökohdat Tuki- ja liikuntaelinten sairaudet (TULE) ja mielenterveyden häiriöt (MT) ovat yleisimmät sairauspoissaolojen ja ennenaikaisten eläkkeiden taustalla olevat sairausryhmät. Tutkimuksessa tarkasteltiin TULE- tai MT-diagnoosin saaneiden työntekijöiden työterveyshuollon palveluiden käyttöä.
Menetelmät Aineistona olivat työterveyshuollon potilastiedot 87 468 työntekijältä vuodelta 2018. Tutkimuksessa selvitettiin, miten työterveyspalvelut kohdentuivat diagnoosin saaneille työntekijöille. Palveluiden käyttöä tarkasteltiin työterveyshuollon kustannusten avulla korvausluokittain ja ammattiryhmittäin.
Tulokset Työterveyshuollon palveluja käyttäneistä 49 %:lla oli TULE- tai MT-diagnoosi. Työterveyshuollon palveluiden käytön kustannuksista 73 % kohdistui näihin työntekijöihin. Kustannukset ja sairauspoissaolot olivat tässä ryhmässä keskimääräistä suurempia. Palveluiden käytössä korostuivat lääkärissäkäynnit, ja vain noin kolmasosa kävi fysioterapeutin tai psykologin vastaanotolla.
Päätelmät TULE- ja MT-sairaudet ovat merkittäviä uhkia työkyvylle ja kuluttavat valtaosan työterveyshuollon resursseista. Tulevaisuudessa tulee kiinnittää huomiota, että korvausjärjestelmä tukee sellaisten palvelujen käyttöä, joiden vaikuttavuudesta on näyttöä.
Mielenterveyden häiriöt (MT) nousivat vuonna 2019 ensimmäistä kertaa tuki- ja liikuntaelinten (TULE) -sairauksien ohi työkyvyttömyyseläkkeelle siirtymisen yleisimmäksi perusteeksi. Masennus oli suurin yksittäinen sairausryhmä (1). Erityisesti nuorten mielenterveysperusteiset työkyvyttömyyseläkkeet ovat lisääntyneet (1,2). Näiden sairauksien on myös havaittu olevan yhteydessä työterveyspalveluiden runsaampaan käyttöön (3).
Työnantajan on työterveyshuoltolain (1383/2001) perusteella kustannuksellaan järjestettävä työterveyshuolto työstä ja työolosuhteista johtuvien terveysvaarojen ja -haittojen ehkäisemiseksi ja torjumiseksi sekä työntekijöiden turvallisuuden, työkyvyn ja terveyden suojelemiseksi ja edistämiseksi. Vuonna 2019 työterveyshuollon piirissä oli 87 prosenttia palkansaajana toimivasta työvoimasta (1,9 miljoonaa henkilöä) (4).
Emme ole löytäneet tutkimuksia, joissa olisi tutkittu diagnoosikohtaisesti työterveyshuollon palvelukäyttöä Suomessa. Työterveyshuollon interventioiden käyttöä TULE- ja MT-sairausryhmäkohtaisesti on tutkittu niukasti kansainvälisestikin, ja tutkimusten laatu vaihtelee (5,6). Lisäksi järjestelmien erilaisuuden vuoksi kansainvälisten tulosten sovellettavuus Suomeen on rajallista. Tässä tutkimuksessa selvitettiin, miten TULE- tai MT-diagnoosin saaneet erosivat muista työntekijöistä työterveyspalvelujen käytössä ja sairauspoissaoloissa ja miten työterveyshuollon kustannukset kohdentuivat.
Aineisto ja menetelmät
Aineistona oli kolmen työterveyshuollon palveluntuottajan potilastietoaineisto ajanjaksolta 1.1.2015–31.12.2018. Vuonna 2018 Työterveys Helsinki oli Helsingin kaupungin omistama liikelaitos, Finla Työterveys Oy asiakkaidensa omistama palveluntuottaja ja Etelä-Savon Työterveys Oy Osuuskauppa Suur-Savon ja Etelä-Savon sosiaali- ja terveyspalvelujen kuntayhtymän omistama palveluntuottaja. Tutkittujen työterveyshuoltojen asiakasorganisaatiot vaihtelevat: Työterveys Helsingin asiakas on julkinen organisaatio, kun taas Finlan asiakkaat ovat yksityiseltä sektorilta ja Etelä-Savon työterveydellä on sekä julkisen että yksityisen sektorin asiakkaita.
Aineisto sisälsi työterveyshuollon potilastietojärjestelmistä kerätyt tiedot työntekijöiden vastaanottokäynneistä, toimenpiteistä, tutkimuksista ja niiden kustannuksista sekä tiedot työntekijöiden sairauspoissaoloista (kalenteripäivinä sisältäen viikonloput). Muualla kuin työterveyshuollossa kirjoitetuista tai omailmoituksella toteutuneista sairauspoissaoloista aineisto sisälsi vain osan.
Palveluiden käyttöä tarkasteltiin työterveyshuollon kustannusten kautta ammattiryhmittäin ja Kelan korvausluokittain. Korvausluokkaan 1 (KL1) kuuluvat ehkäisevän ja työkykyä ylläpitävän toiminnan kustannukset ja korvausluokkaan 2 (KL2) yleislääkäritasoisen sairaanhoidon ja muun terveydenhuollon kustannukset. Työterveyshuoltojen palvelusopimukset asiakasorganisaatioiden kanssa sisälsivät pääsääntöisesti myös sairaanhoidolliset KL2-palvelut (95–98 % henkilöasiakkaista).
Tarkastellut kustannukset olivat työterveyshuollon laskutushintoja ilman työnantajan Kelalta hakemia korvauksia ja ne eivät sisältäneet työpaikkaan tai työyhteisöön kohdistuneiden työterveystoimien kustannuksia.
Kohdejoukkona olivat vuonna 2018 työterveyspalveluja käyttäneet työntekijät, jotka jaettiin viiteen potilasryhmään vuosina 2015–2018 annettujen ICD-10-diagnoosien perusteella: 1) TULE-ryhmään kuuluivat työntekijät, joille oli kirjattu vähintään yksi TULE-sairauteen viittaava diagnoosi (ICD-10: M00-99), muttei MT-häiriöön viittaavaa diagnoosia (ICD-10: F00-99). 2) MT-ryhmään kuuluivat työntekijät, joille oli kirjattu vähintään yksi MT-häiriöön viittaava diagnoosi, muttei TULE-sairauteen viittaavaa diagnoosia. 3) TULE & MT -ryhmään kuuluivat työntekijät, joille oli kirjattu vähintään yksi diagnoosi kummastakin ryhmästä. 4) Muut KL1 ja KL2 -ryhmään kuuluivat työntekijät, joilla ei ollut TULE- tai MT-diagnoosia, mutta joilla oli KL2:een kuuluvien työterveyspalveluiden kustannuksia. 5) Muut KL1 -ryhmään kuuluivat työntekijät, joilla oli KL1-palveluiden käyttöä (esimerkiksi terveystarkastus), muttei TULE- tai MT-diagnoosia tai KL2:een kuuluvien työterveyspalveluiden kustannuksia.
Työterveyshuollon palveluiden käytöstä aiheutuvien potilaskohtaisten kustannusten tarkastelu rajattiin vuoteen 2018. Kustannukset luokiteltiin lääkärin (työterveyslääkäri ja muu lääkäri), hoitajan (työterveyshoitaja, sairaanhoitaja), fysioterapeutin (työfysioterapeutin) ja psykologin (työterveyspsykologin) palveluiden käytöstä aiheutuviin kustannuksiin sekä muihin kustannuksiin (laboratorio- ja kuvantamistutkimukset sekä esimerkiksi ravitsemusterapeutin ja kuntoutusohjaajan palvelut). Luokittelevat muuttujat on esitetty muodossa lukumäärä (prosenttiosuus) ja jatkuvat muuttujat muodossa keskiarvo (keskihajonta).
Tulokset
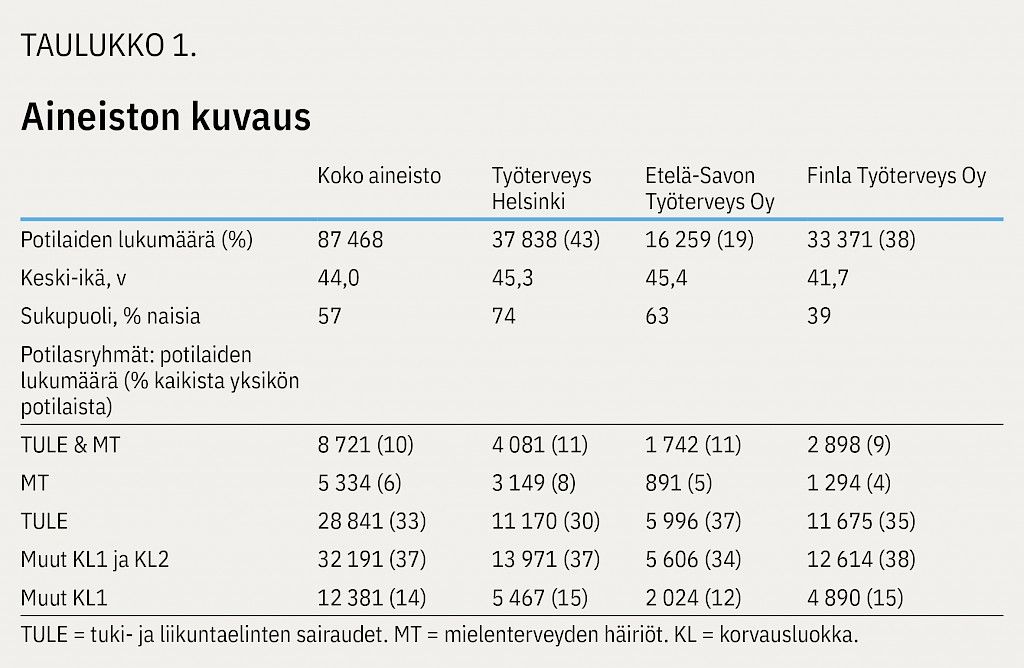
Vuodelta 2018 käyntitietoja oli 87 468 työntekijästä painottuen Työterveys Helsingin (43 %) ja Finla Työterveys Oy:n asiakkaisiin (38 %) (taulukko 1). Työterveyspalveluja käyttäneiden työntekijöiden keski-ikä oli 44 vuotta ja 57 % heistä oli naisia. Suurimmat potilasryhmät olivat Muut KL1 ja KL2 (37 %), TULE (33 %) ja Muut KL1 (14 %). Yleisin TULE-diagnoosi oli selkäsairaus (M40–54), joka oli todettu 71 %:lla TULE-diagnoosin saaneista potilaista. Yleisin MT-diagnoosi oli masennustila (F32 tai F33), joka oli todettu 34 %:lla MT-diagnoosin saaneista potilaista. Suurin suhteellinen ero eri työterveyshuoltojen välillä oli MT-ryhmässä, jossa Työterveys Helsingissä MT-potilaiden osuus oli kaksinkertainen Finlan asiakaskuntaan verrattuna. Sukupuolijakauma ei selittänyt tätä eroa.
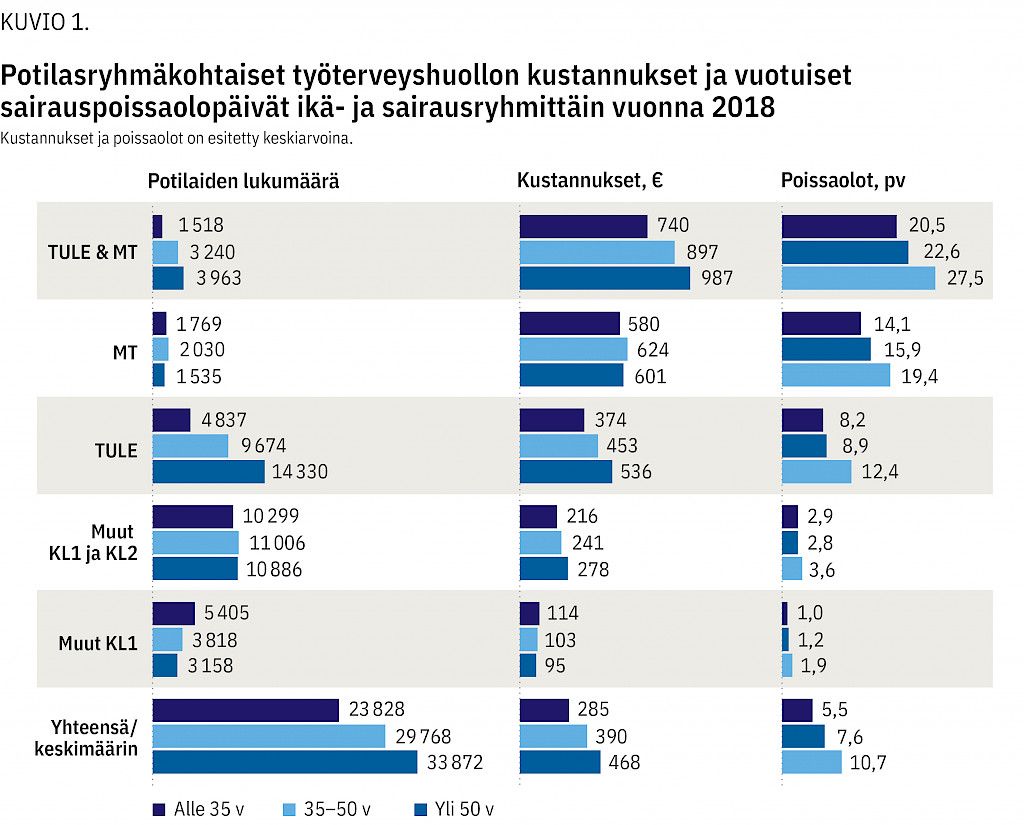
Koko aineistossa sairauspoissaoloja oli keskimäärin 8,2 päivää, ja keskimääräiset potilaskohtaiset kustannukset olivat 392 euroa. Potilaskohtaiset kustannukset ja sairauspoissaolot olivat TULE & MT -ryhmässä merkittävästi korkeammat (910 €, 24,5 päivää) kuin MT- tai TULE-ryhmissä ja moninkertaiset verrattuna Muut KL1 ja KL2- ja Muut KL1 -ryhmiin (kuvio 1). Kustannukset ja sairauspoissaolot kasvoivat iän mukana kaikissa potilasryhmissä, paitsi Muut KL1-ryhmässä, jossa alle 35-vuotiaiden kustannukset potilasta kohti olivat suurimmat.
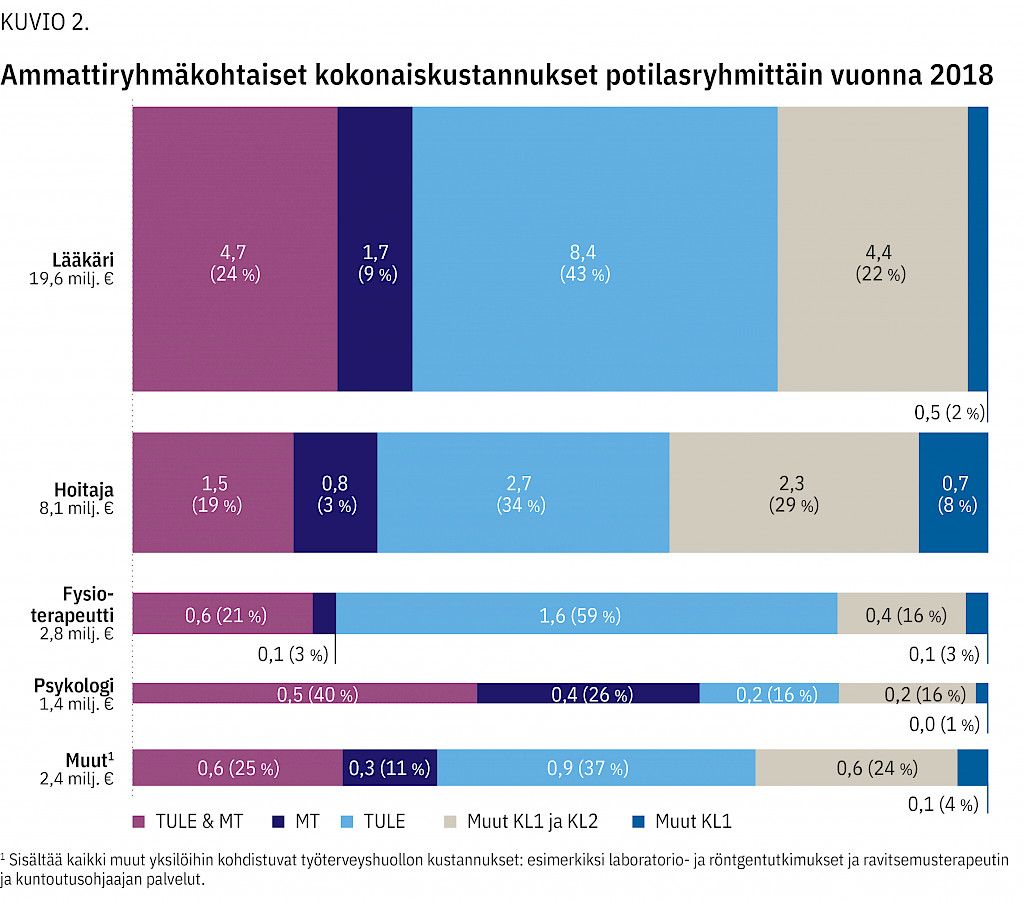
Palvelutuotannon näkökulmasta 73 % työterveyshuollon kustannuksista kohdistui TULE & MT-, MT- ja TULE-potilasryhmiin (kuvio 2). TULE & MT -potilasryhmän kustannukset olivat 23 % kaikista kustannuksista, MT-ryhmän 9 %, TULE-ryhmän 41 %, Muut KL1 ja KL2 -ryhmän 23 % ja Muut KL1 -ryhmän 4 %.
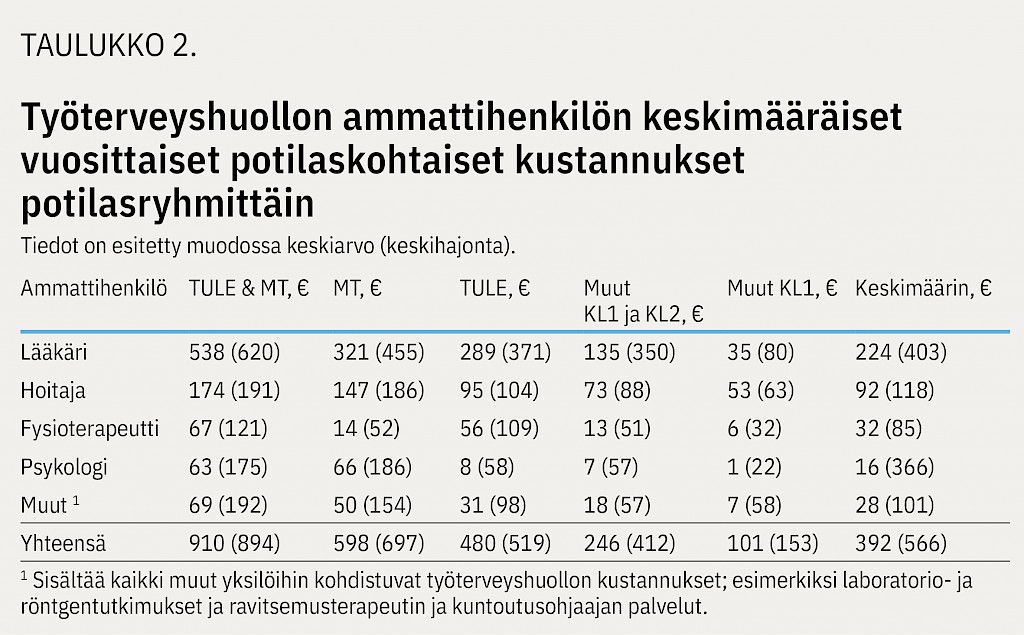
Kustannukset aiheutuivat pääosin lääkärin ja hoitajan (työterveyshoitaja, sairaanhoitaja) työstä (kuvio 2). Lääkärityön kustannuksista 76 % aiheutui TULE & MT-, MT- tai TULE-potilasryhmän palveluista. Vastaavien potilasryhmien osuus hoitajan työn kustannuksista oli 63 %. Fysioterapeuttien kustannuksista 80 % aiheutui TULE & MT- tai TULE-ryhmästä ja psykologin kustannuksista 66 % TULE & MT- tai MT-ryhmästä.
Verrattuna Muut KL1 ja KL2 -ryhmän työntekijään TULE & MT -ryhmän työntekijällä työterveyspalvelujen kustannukset olivat keskimäärin lähes nelinkertaiset ja MT- ja TULE-ryhmien työntekijöillä noin kaksinkertaiset (taulukko 2). Kustannusten ero selittyi valtaosin lääkärin työn kustannuksilla.
Kaikissa potilasryhmissä, lukuun ottamatta Muut KL1 -ryhmää, lääkärissäkäyntien kustannukset olivat merkittävin kustannuserä kattaen kokonaiskustannuksista 59 % TULE & MT -ryhmässä, 54 % MT-ryhmässä ja 60 % TULE-ryhmässä. Hoitajan työn osuus kokonaiskustannuksista oli suurin ryhmässä Muut KL1, 52 %.
Lääkärissäkäyntien kustannuksista 59 % kuului KL2-luokkaan (sairauden hoito) ja 40 % KL1-luokkaan (sairauden ehkäisy) ja vastaavasti hoitajan kustannuksista 34 % kuului KL2:een ja 56 % KL1:een. Fysioterapeutin kustannuksista KL1:n osuus oli 78 %. Psykologin kustannukset koostuivat lähes kokonaisuudessaan (96 %) KL1:stä.
KL2:n osuus oli erityisen suuri TULE-ryhmässä, jossa kaikista kustannuksista 58 % kuului korvausluokkaan 2. KL2:n osuus oli 38 % MT-ryhmässä, 45 % TULE & MT -ryhmässä ja 47 % Muut KL1 ja KL2 -ryhmässä.
MT-ryhmän työntekijöistä 66 % ei ollut käyttänyt lainkaan psykologin palveluita työterveyshuollon kautta seurantajakson 2015–2018 aikana, ja vastaava osuus TULE & MT -ryhmän työntekijöistä oli 60 %. TULE-ryhmän työntekijöistä 30 % ei ollut käyttänyt lainkaan työfysioterapeutin palveluita seurantajakson aikana, ja vastaava osuus TULE & MT -ryhmän työntekijöistä oli 22 %.
Päätelmät
Työterveyshuollon resursseista lähes kolme neljäsosaa kohdistui potilaisiin, joilla oli TULE- tai MT-diagnoosi tai molemmat. Työntekijäkohtaiset kustannukset ja sairauspoissaolot olivat selvästi keskimääräistä suurempia näissä ryhmissä. Vertailun suurimmat työntekijäkohtaiset kustannukset ja sairauspoissaolot olivat niillä, jotka olivat saaneet sekä TULE- että MT-diagnoosin tarkasteluajanjaksolla.
Tulokset täydentävät käsitystä näiden sairauksien merkityksestä työkyvyn kannalta. Tuoreen suomalaisen tutkimuksen mukaan eniten työterveyshuollon palveluja käyttäneen 10 %:n osuus kaikista käynneistä oli 36 %, ja erityisesti TULE- ja MT-sairaudet olivat yhteydessä runsaaseen palveluiden käyttöön (3). Useat tutkimukset ovat myös osoittaneet näiden sairauksien yhtäaikaisen esiintymisen johtavan huonompiin hoitotuloksiin kuin sairauksien erillinen esiintyminen (7,8,9,10).
Tässä tutkimuksessa olivat mukana vain työterveyshuollon työntekijöihin kohdistuvista toimista aiheutuvat kustannukset, ei esimerkiksi työpaikan olosuhteiden tai kuormitusselvitysten kustannuksia. Työpaikkaan kohdistuvia kustannuksia on työläs kohdistaa työntekijöille, mutta jatkotutkimuksissa olisi kiinnostava myös huomioida nämä, sillä ne ovat pitkälti ehkäisevää toimintaa. Lisäksi tuloksia tulkittaessa on huomioitava, että osa sairauspoissaoloista jää kirjautumatta työterveyshuoltojen järjestelmiin, koska ne määrätään muualla. Tuloksissa esitetyt luvut ovat siten pienempiä kuin todelliset sairauspoissaolomäärät, mutta eniten sairauspoissaoloja aiheuttavat potilasryhmät vastaavat muun muassa Kelan tilastoja (4).
TULE-sairaudet ovat yleisiä ja työterveyshuollossa diagnoosien osuus suuri, koska ne ovat usein työhön liittyviä. Seurantajakson aikana TULE-sairauksien diagnostiikassa ei ole tapahtunut merkittäviä muutoksia. Mielenterveyden haasteiden kohdalla työterveyshuollon tilanne heijastelee näiden sairauksien diagnostiikan yleistä kehitystä: diagnoosien määrä on ollut kasvussa (tutkimusblogi.kela.fi/arkisto/6636).
Huomattavaa on myös, että psykologi- ja fysioterapeuttikäyntejä oli vain noin kolmasosalla MT- tai TULE-potilaista. Ennenaikaisten työkyvyttömyystapauksien vähentämiseksi on vahvistettava sairauksien ehkäisyä ja varhaista ongelmiin puuttumista sekä aiemmissa tutkimuksissa saatuun näyttöön perustuvia ja vaikuttavia toimia. MT-sairauksissa hyötyä on ollut erityisesti kognitiiviseen käyttäytymisterapiaan pohjautuvista interventioista (11,12,13) ja mindfulnessista (14,15), myös etä- sekä digitaalisina toteutuksina (16,17). Psykoterapiasta on havaittu olevan hyötyä erityisesti työkyvyttömien nuorten kuntoutuksessa (18). TULE-sairauksissa oikein ohjattu omatoiminen harjoittelu (19,20,21) ja mukautettu työtoiminta ovat tärkeitä sekä ehkäisyssä että työhönpaluun nopeuttamisessa (22,23).
Työkyvyn ylläpidossa ja kehittämisessä työpaikalla, eli itse työllä, työyhteisöllä, työoloilla ja johtamisella, on keskeinen rooli. Työterveyshuollon nivominen työhyvinvoinnin kehittämiseen vahvemmin voisi olla yksi mahdollisuus ehkäistä työkyvyn heikkenemistä erityisesti mielenterveysongelmissa.
Vaikka tarkastelemamme aineisto oli määrällisesti ja alueellisestikin laaja, julkisen sektorin työntekijöiden osuus ja naisten osuus olivat hieman keskimääräistä suuremmat Suomen työvoimaan verrattuna. Tämän takia löydöstemme yleistäminen koko maan tasolle tulee tehdä harkiten. Työntekijäkohtaisissa kustannuksissa ja sairauspoissaoloissa oli merkittävää hajontaa, mikä osoittaa tarvetta tarkemmalle tutkimukselle.
Käyttämämme potilasryhmittely tehtiin sillä perusteella, löytyykö työntekijältä MT- tai TULE-diagnoosi jonain vuonna 2015–2018. On mahdollista, että osa näistä vaivoista on ohimeneviä, eivätkä ne ole sen jälkeen aiheuttaneet kasvanutta palvelukäyttöä tai sairauspoissaoloja, jolloin näiden potilaiden mukaan ottaminen on laimentanut vuoden 2018 palvelukäytön kustannuksia. Kuitenkin tästä huolimatta ryhmien välillä oli havaittavissa selkeät erot.
Tulosten perusteella TULE- ja MT-sairauksien hoito työterveyshuollossa vaikuttaa keskittyvän lääkäreille ja vähemmistö potilaista käy fysioterapeutin tai psykologin vastaanotolla. Kirjallisuudesta voidaan tunnistaa interventioita, jotka on todettu vaikuttaviksi ongelmien ehkäisyssä tai hoidossa, mutta nämä eivät kaikki ole työterveyshuollon korvausten piirissä. Työterveyshuollon korvausjärjestelmää on kehitetty ja muitakin kannustimia laadittu enemmän sairauksien ehkäisyä ja työkyvyn ylläpitoa tukevaan suuntaan (24), mutta tutkimuksemme antaa viitteitä, että tätä työtä tulee jatkaa huomioiden myös palvelutuotannon monimuotoistuminen ja moniammatillistuminen.
Kirjoittajien ilmoittama käsikirjoitukseen liittyvä rahoitus: Kela.
Liitetaulukko 1. Aineisto palveluntuottajittainMatias Posa: Palkkiot osallistumisesta tutkimuksen toteuttamiseen (Helsingin yliopisto), korvaus käsikirjoituksen kirjoittamisesta tai tarkistamisesta (Helsingin yliopisto), korvaus käsikirjoituksen valmistelusta (Helsingin yliopisto), johtokunnan/hallituksen jäsenyys (Suomalainen Lääkäriseura Duodecim).
Paulus Torkki: Johtokunnan/hallituksen jäsenyys (Promedical Oy, Vamlas ry: hallituksen jäsen), työsuhde (Nordic Healthcare Group Oy: sivutoimi), luentopalkkiot (Lääketeollisuus ry, MSd, Abbvie, Bristol–Myers–Squibb, Pfizer, Janssen, useat kunnat ja kuntayhtymät).
Muut kirjoittajat: Ei sidonnaisuuksia.
Tämä tiedettiin
• Tuki- ja liikuntaelinsairaudet (TULE) sekä mielenterveyden häiriöt (MT) ovat yhteydessä sairaanhoitopalvelujen runsaaseen käyttöön.
• TULE- ja MT-sairaudet ovat keskeisimmät työkykyä uhkaavat sairausryhmät ja yleisimmät työkyvyttömyyseläkkeelle siirtymisen syyt.
Tutkimus opetti
• Lähes 75% työterveyshuollon kustannuksista kohdistui työntekijöihin, jotka olivat saaneet TULE- tai MT-diagnoosin.
• Sekä TULE- että MT-diagnoosin saaneiden työntekijöiden sairauspoissaolot ja työterveyshuollon kustannukset olivat merkittävästi korkeammat kuin muiden tarkasteltujen työntekijäryhmien.
• Sekä TULE- että MT-diagnoosin saaneiden työntekijöiden kustannukset kertyvät etupäässä lääkärissäkäynneistä. Vain noin kolmasosa potilaista oli käynyt fysioterapeutin tai psykologin vastaanotolla.
- 1
- Eläketurvakeskus. Suomen työeläkkeensaajat 2020. Suomen virallinen tilasto, Sosiaaliturva 2021. Eläketurvakeskus, Tilastoja 5/2021.
- 2
- Laaksonen M, Nyman H. Työttömien ja ikääntyneiden siirtyminen työkyvyttömyyseläkkeelle on vähentynyt selvästi. Suom Lääkäril 2019;74:1745–51.
- 3
- Reho TT, Atkins SA, Talola N, Viljamaa M, Sumanen MP, Uitti J. Frequent attenders in occupational health primary care: A cross-sectional study. Scand J Public Health 2019;47:28–36.
- 4
- Kela. Kelan työterveyshuoltotilasto 2019. Suomen virallinen tilasto, Sosiaaliturva 2021.
- 5
- Gray P, Senabe S, Naicker N, Kgalamono S, Yassi A, Spiegel JM. Workplace-based organizational interventions promoting mental health and happiness among healthcare workers: A realist review. Int J Environ Res Public Health 2019;16:4396.
- 6
- Bakhuys Roozeboom MC, Wiezer NM, Boot CR, Bongers PM, Schelvis R. Use of intervention mapping for occupational risk prevention and health promotion: A systematic review of literature. Int J Environ Res Public Health 2021;18:1775.
- 7
- Olaya-Contreras P, Styf J. Biopsychosocial function analyses changes the assessment of the ability to work in patients on long-term sick-leave due to chronic musculoskeletal pain: The role of undiagnosed mental health comorbidity. Scand J Public Health 2013;41:247–55.
- 8
- Singh JA, Lewallen DG. Depression in primary TKA and higher medical comorbidities in revision TKA are associated with suboptimal subjective improvement in knee function. BMC Musculoskelet Disord 2014;15:1–11.
- 9
- Mancuso CA, Stal M, Duculan R, Girardi FP. Physical and psychological comorbidity independently associated with spine-related disability. Spine 2014;39:1969–74.
- 10
- Rupp I, Boshuizen HC, Roorda LD, Dinant HJ, Jacobi CE, van den Bos G. Poor and good health outcomes in rheumatoid arthritis: the role of comorbidity. J Rheumatol 2006;33:1488–95.
- 11
- Bhui KS, Dinos S, Stansfeld SA, White PD. A synthesis of the evidence for managing stress at work: a review of the reviews reporting on anxiety, depression, and absenteeism. J Environ Public Health 2012;2012:515874.
- 12
- Tan L, Wang M-J, Modini M ym. Preventing the development of depression at work: a systematic review and meta-analysis of universal interventions in the workplace. BMC Med 2014;12:1–11.
- 13
- Joyce S, Modini M, Christensen H ym. Workplace interventions for common mental disorders: a systematic meta-review. Psychol Med 2016;46:683–97.
- 14
- Burton A, Burgess C, Dean S, Koutsopoulou GZ, Hugh‐Jones S. How effective are mindfulness‐based interventions for reducing stress among healthcare professionals? A systematic review and meta‐analysis. Stress Health 2017;33:3–13.
- 15
- Kriakous SA, Elliott KA, Lamers C, Owen R. The effectiveness of mindfulness-based stress reduction on the psychological functioning of healthcare professionals: A systematic review. Mindfulness 2020:1–28.
- 16
- Ryan C, Bergin M, Chalder T, Wells JS. Web-based interventions for the management of stress in the workplace: Focus, form, and efficacy. J Occup Health 2017:59:215–36.
- 17
- Carolan S, Harris PR, Cavanagh K. Improving employee well-being and effectiveness: systematic review and meta-analysis of web-based psychological interventions delivered in the workplace. J Med Internet Res 2017;19:e271.
- 18
- Mattila-Holappa P. Mental health and labour market participation among young adults. Kela, Studies in social security and health 152, 2018.
- 19
- Moreira-Silva I, Teixeira PM, Santos R, Abreu S, Moreira C, Mota J. The effects of workplace physical activity programs on musculoskeletal pain: a systematic review and meta-analysis. Workplace Health Saf. 2016;64:210–22.
- 20
- Van Eerd D, Munhall C, Irvin E ym. Effectiveness of workplace interventions in the prevention of upper extremity musculoskeletal disorders and symptoms: an update of the evidence. Occup Environ Med 2016;73:62–70.
- 21
- Pieper C, Schröer S, Eilerts A-L. Evidence of workplace interventions—A systematic review of systematic reviews. Int J Environ Res Public Health 2019;16:3553.
- 22
- van Vilsteren M, van Oostrom SH, de Vet HC, Franche RL, Boot CR, Anema JR. Workplace interventions to prevent work disability in workers on sick leave. Cochrane Database Syst Rev 2015;10.
- 23
- Varatharajan S, Côté P, Shearer HM ym. Are work disability prevention interventions effective for the management of neck pain or upper extremity disorders? A systematic review by the Ontario Protocol for Traffic Injury Management (OPTIMa) collaboration. J Occup Rehabil 2014;24:692–708.
- 24
- Kallionpää P, Immonen J, Välimaa N, Herse F, Leskelä RL. Työkyvyn hallinta, seuranta ja varhainen tuki. Tutkimus sairausvakuutuslain vuoden 2011 muutoksen vaikutuksista työpaikkojen toimintaan. Kela, Työpapereita 130, 2017.
Majority of occupational health care costs allocated to patients with musculoskeletal or mental disorders
Background Musculoskeletal and mental disorders are key disease groups that threaten the work ability of employees. In this registry study, we examined how employees, especially those diagnosed with a musculoskeletal or mental disorder, use occupational health care (OH) services.
MethodsThe research material consisted of OH patient data from 87,468 employees from the year 2018. The study examined how the use of services is distributed among patient groups and how various OH services are targeted to these employees. The use of services was examined by assessing OH costs and the services incurring them (compensation category and professional group).
ResultsThe majority (73%) of OH costs were allocated to employees diagnosed with musculoskeletal or mental disorders (49% of all patients). The costs of service use and sick leave days per employee were substantially higher than average in this group. Only about a third of patients had an appointment with a physical therapist (musculoskeletal patients) or a psychologist (patients with mental disorders).
ConclusionsMusculoskeletal and mental disorders are significant threats to work ability. Physician services account for a major share of costs. In the future it is important to ensure that the reimbursement system supports the implementation and use of interventions that previous research has shown to be effective.
Yrjänä Hynninen, Mari Lahelma, Antti Rissanen, Samuli Voltti, Kristiina Patja, Matias Posa, Paulus Torkki, Kari Reijula, Riikka-Leena Leskelä
Riikka-Leena Leskelä
D.Sc. (Tech.), Research Director
Nordic Healthcare Group