Yleistilan lasku iäkkään potilaan päivystyskäynnin syynä
Lähtökohdat Iäkkäällä päivystyspotilaalla vakavakin sairaus saattaa näyttäytyä vain yleiskunnon heikentymisenä. Jos syitä ei tunnisteta, asianmukainen hoito voi viivästyä. Tämä voi aiheuttaa uusintakäyntien tarvetta.
Menetelmät Yleistilan laskun yleisyyttä, taustalla olevia sairauksia ja ennustetta selvitettiin vuoden 2017 aikana päivystykseen tulleiden, vähintään 65-vuotiaiden tamperelaisten käynti- ja sairauskertomustiedoista. Potilaita seurattiin vähintään puolen vuoden ajan kuolleisuuden ja uusintakäyntien yleisyyden selvittämiseksi.
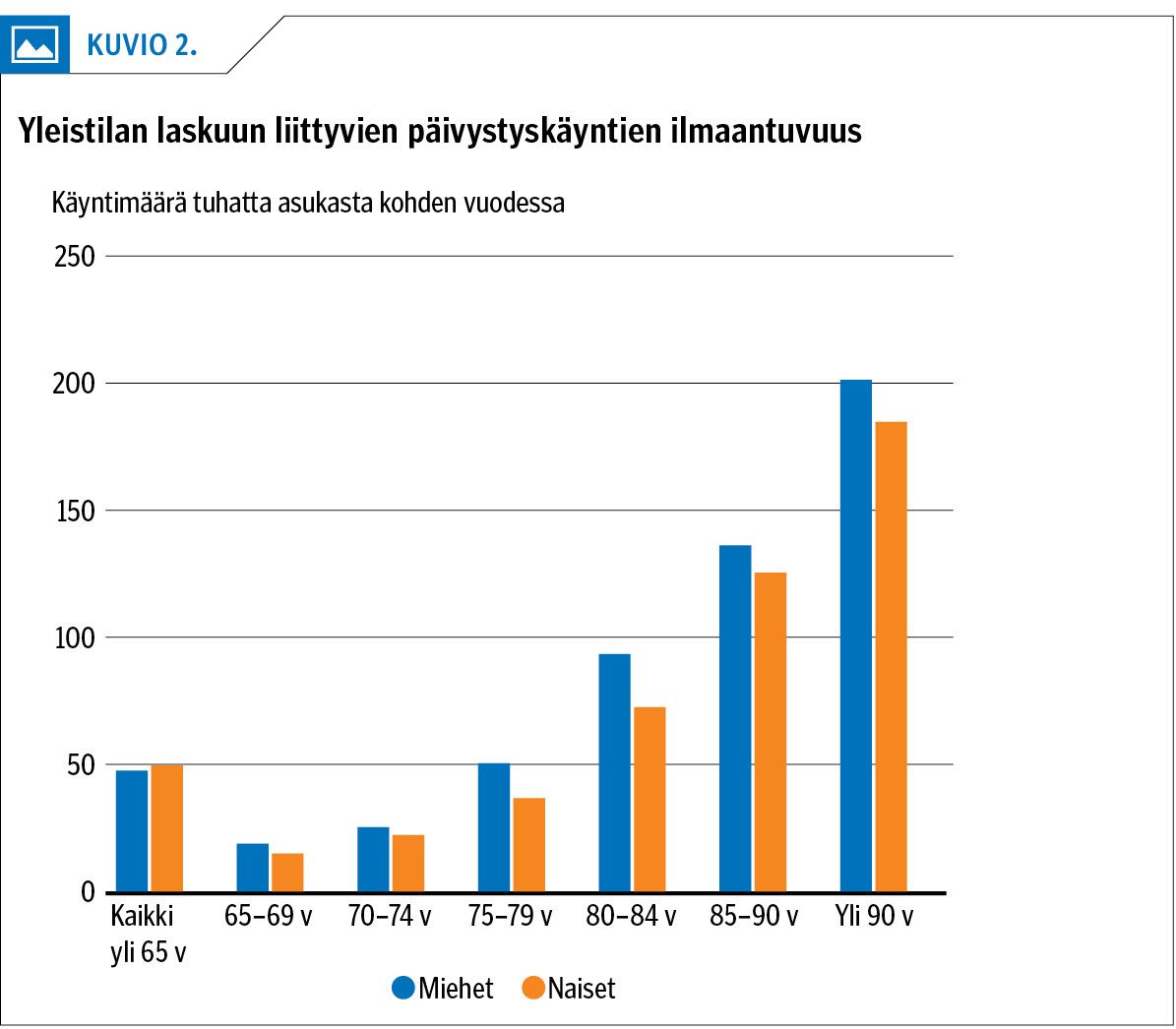
Tulokset Yleistilan laskusta johtuvia vuosittaisia päivystyskäyntejä oli 65–69-vuotiailla tuhatta asukasta kohti 17 ja vähintään 90-vuotiailla 189. Pääosa potilaista oli naisia ja asui kotona. Kolmanneksella käyntitekstin taustatiedot olivat puutteelliset. Yleisimmät diagnoosit olivat huonovointisuus ja väsymys (26 %), keuhkokuume (11 %) sekä virtsatietulehdus (10 %). Potilaista 12 % palasi 30 vuorokauden kuluessa päivystykseen ja 7 % menehtyi.
Päätelmät Yleistilan lasku on yleinen päivystyskäynnin syy, mutta sen taustalla olevat tekijät jäävät usein epäselviksi. Tausta- ja lääketietojen puutteellisuus on huolestuttavaa.

Yleistilan lasku on yksi yleisimmistä päivystyskäyntien syistä vanhimmissa ikäryhmissä. Se on syynä 13 %:iin yli 65-vuotiaiden ja lähes neljännekseen yli 90-vuotiaiden päivystyskäynneistä (1).
Yleistilan laskulla tarkoitetaan vanhuksen toimintakyvyn heikentymistä, jonka syy on usein epäselvä. Oireyhtymälle tyypillisiä ovat myös liikuntakyvyn ja ruokahalun huonontuminen sekä etiologialtaan epäselvä uupumus (2). Muita vanhuspotilailla yleisiä epäspesifisiä tulosyitä on se, että ei selviydy kotona tai että jalat eivät kanna. Näistä käytetään kansainvälisessä kirjallisuudessa ilmauksia "non-specific complaints" ja "weakness and fatigue".
Yleisyydestään huolimatta yleistilan laskua, sen syitä ja ennustetta on tutkittu vähän. Aiempien tutkimusten perusteella yleistilan laskun vuoksi päivystykseen tulleilla potilailla käyntiin kuluu enemmän aikaa kuin potilailla, joiden tulosyy on selkeämmin määriteltävissä. Myös sairaalahoitoon päätymisen todennäköisyys on suurempi (3,4).
Yleisimpiä diagnooseja yleistilan laskun taustalla ovat keuhkokuume, munuaisaltaan tulehdus ja sydämen vajaatoiminta (1,4). Monisairastavuus, monilääkitys ja muistisairaudet kuitenkin vaikeuttavat diagnostiikkaa (2). Sveitsiläistutkimuksessa 59 %:lla potilaista todettiin päivystyskäyntiä seuraavan 30 päivän aikana vakava sairaus, jota ei havaittu ensimmäisellä käynnillä (5). Lisäksi 78 %:lla iäkkäistä päivystyspotilaista on todettavissa ainakin yksi geriatrinen oireyhtymä. Niistä yleisimpiä ovat heikentynyt toiminta- ja liikuntakyky, muistivaikeudet, masennus, kaatumiset sekä heikentynyt ravitsemustila (6). Myös lääkehaitat ovat yleisiä (7). Nämä ongelmat jäävät kuitenkin päivystyksessä usein huomaamatta (7,8), mistä voi aiheutua toistuvia päivystyskäyntejä ja mikä osaltaan selittää suurta, 6–8 %:n kuolleisuutta 30 päivän seurannassa (5,9,10).
Tämän tutkimuksen tarkoituksena oli kartoittaa yleistilan laskun yleisyyttä, taustalla olevia syitä ja potilaiden ennustetta uusien päivystyskäyntien ja kuolleisuuden perusteella. Potilasryhmän tunteminen auttaa erityistä huomioita vaativien potilaiden tunnistamisessa ja vanhuspotilaiden hoitoprotokollien kehittämisessä.
Aineisto ja menetelmät
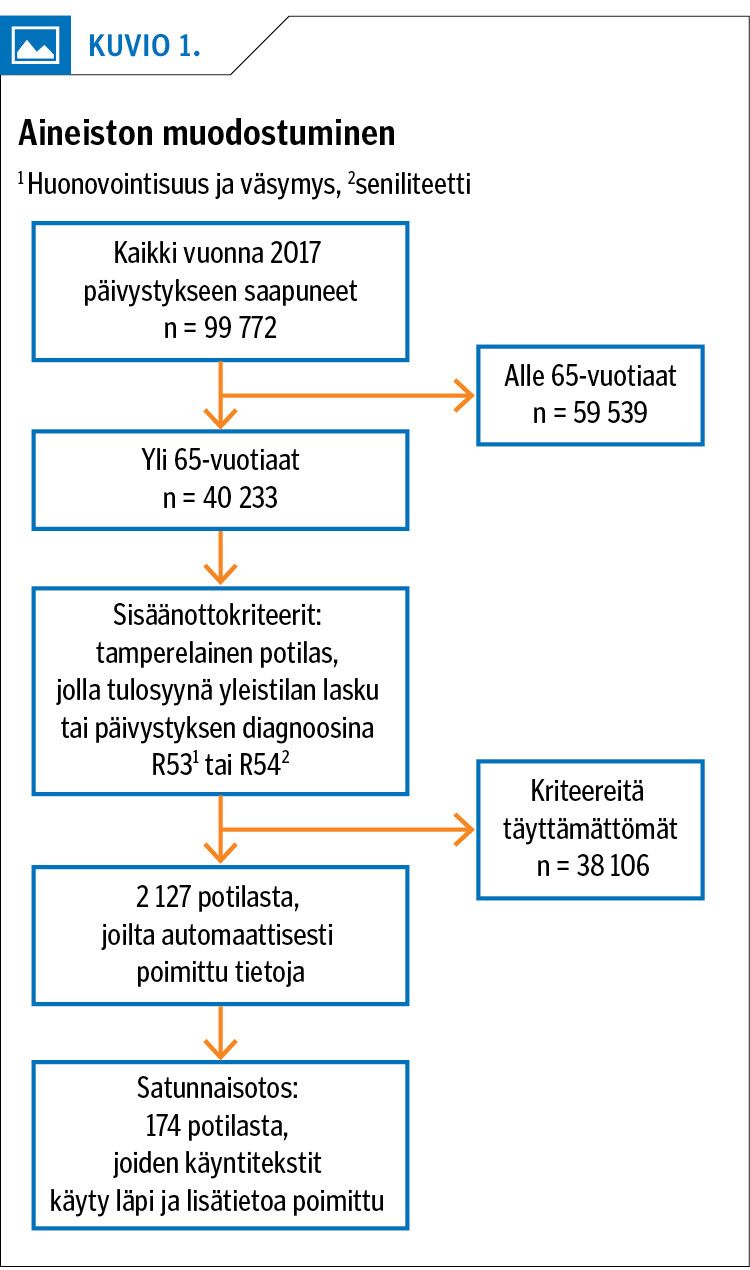
Aineisto kerättiin Tampereen yliopistollisen sairaalan yhteispäivystys Acutan käyntitiedoista ja potilaiden sairauskertomuksista. Tutkimukseen otettiin mukaan päivystykseen 1.1.–31.12.2017 tulleet tamperelaiset vähintään 65-vuotiaat potilaat, joilla päivystyskäynnin syyksi oli kirjattu yleistilan lasku, kotona pärjäämättömyys tai jalkojen kantamattomuus. Samoin mukaan otettiin ne, joille oli päivystyksessä annettu diagnoosiksi R53 (huonovointisuus ja väsymys) tai R54 (seniliteetti). Jos potilaalla oli useita päivystyskäyntejä samasta syystä, tarkasteltavaksi otettiin ensimmäinen käynti.
Satunnaisotannalla valittiin 174 potilasta, joiden sairauskertomusten lääkärin kirjauksista selvitettiin pitkäaikaissairaudet ja lääkemäärät, apuvälineiden käyttö, asumismuoto ja päivystyskäynnit tai sairaalahoitojaksot edeltävän kuuden kuukauden ajalta. Myös päivystyskäyntiin liittyvät tutkimukset, diagnoosit ja jatkohoitosuunnitelma selvitettiin. Tiedot kaikkien potilaiden uusintakäynneistä ja kuolleisuudesta 25.7.2018 asti kerättiin sähköisestä potilastietojärjestelmästä. Ilmaantuvuuksien laskemista varten väestötiedot poimittiin Tilastokeskuksen tilastotietokannoista.
Ensimmäisessä vaiheessa laskettiin yleistilan laskun vuoksi päivystykseen tulleiden potilaiden osuus kaikista päivystyspotilaista ikä- ja sukupuoliryhmittäin. Lisäksi laskettiin yleistilan laskun aiheuttamien päivystyskäyntien ilmaantuvuus. Käyntitiedot ja potilaiden taustatiedot raportoitiin kuvailevasti. Lopuksi tarkasteltiin potilaiden kuolleisuutta ja uusien päivystyskäyntien ilmaantumista sekä niitä aiheuttavia riskitekijöitä. Uusintakäyntien ajoittumista tutkittiin Kaplan-Meierin elinkaarianalyysillä ja riskitekijöitä Coxin regressioanalyysillä.
Potilastietojen käytölle saatiin lupa Pirkanmaan sairaanhoitopiiriltä. Takautuvan tiedonkeruun vuoksi eettisen toimikunnan lausuntoa ei tarvittu.
Tulokset
Vuonna 2017 yhteispäivystys Acutaan saapui yleistilan laskun vuoksi 2 127 vähintään 65-vuotiasta tamperelaista (kuvio 1). Heistä 61 % oli naisia, ja keski-ikä oli 81 vuotta (vaihteluväli 65–102).
Yleistilan laskuun liittyvät päivystyskäynnit yleistyivät iän myötä (kuvio 2): 65–69-vuotiailla niiden määrä oli 16,6 tuhatta asukasta kohden (10 % käynneistä), mutta yli 90-vuotiailla jo 189 (17,8 % käynneistä).
Käynneistä 72 % ajoittui arkipäiviin, ja 58 % potilaista saapui päivystykseen kello 8–16. Keskimääräinen käynnin kesto oli 6,0 tuntia (8–23). Kymmenen yleisintä käyntidiagnoosia olivat huonovointisuus ja väsymys (R53) 25,6 %, keuhkokuume 10,7 %, virtsatietulehdus (N30.9, N39.0, N30.0) 9,5 %, munuaisaltaan tulehdus 5,7 %, sydämen vajaatoiminta 5,4 %, eteisvärinä tai eteislepatus 5,0 %, gastroenteriitti 3,3 %, tarkemmin määrittämätön huimaus (R42) 3,2 %, määrittämätön kuume (R50.9) 2,7 % sekä määrittämätön bakteremia 2,6 %. R53 tai R54 jäi ainoaksi diagnoosiksi 14,9 %:lla potilaista.
Tarkempia tapahtumatietoja
Satunnaisotoksen potilaiden (n = 174), joiden sairauskertomustiedot käytiin läpi, sukupuoli- ja ikäjakauma olivat samanlaiset kuin varsinaisessa aineistossa (taulukko 1). Potilailla oli keskimäärin 4 pitkäaikaissairautta (0,1,2,3,4,5,6,7,8) ja 7 säännöllisesti otettavaa lääkettä (0–20). Monilääkittyjä (> 5 lääkettä) oli 54 % potilaista, ja 23 %:lla oli diagnosoitu muistisairaus.
Potilaista 28 % oli kaatunut ennen päivystyskäyntiä, vaikka tulosyyksi olikin kirjattu yleistilan lasku. 18 %:lla potilaista lääkitys ei käynyt ilmi päivystystekstistä eikä lääkelistaa ollut tarkistettu päivystyskäynnin aikana. Edeltävän kuuden kuukauden aikana sairaalahoidossa oli ollut kolmannes potilaista (32 %), ja lähes puolet (46 %) oli ollut ainakin kerran päivystyksessä.
Suurin osa potilaista tuli päivystykseen omasta kodistaan, mutta lähes joka kymmenes oli ympärivuorokautisessa hoidossa (taulukko 1). Kolmasosalla potilaista käyntitekstistä ei voinut päätellä, mistä hän oli saapunut. Neljännes potilaista oli kotihoidon palveluiden piirissä, ja toinen neljännes asui ilman ulkopuolisia apuja. Merkittävällä osalla potilaista (39 %) avuntarve tai toimintakyky ei käynyt ilmi päivystysteksteistä. Tieto liikkumisen apuvälineistä puuttui 71 %:lla potilaista.
Lähes kaikilta potilailta (94 %) otettiin verikokeita, yleisimmin perusverenkuva sekä CRP:n, kaliumin, natriumin ja kreatiniinin pitoisuudet. Troponiini T määritettiin 78 %:lta potilaista. Muita tutkimuksia olivat virtsan pikaliuskatesti (52 %), natiiviröntgentutkimus (63 %), pään tietokonetomografia (14 %), muu tietokonetomografiatutkimus (3 %) ja kaikututkimus (2 %).
Suurin osa potilaista siirrettiin päivystyksestä sairaalaosastolle (69 %) tai seurantaan päivystyksen tarkkailuosastolle (12 %). Potilaista 13 % kotiutettiin omaan kotiin ja 4 % aiempaan hoitopaikkaansa.
Seuranta
Seuranta-aikana 67 % potilaista joutui uudelleen päivystykseen (liitekuvio 1, www.laakarilehti.fi > Sisällysluettelot > 41/2019): ensimmäisen viikon aikana uusintakäyntejä oli 3,7 %:lla ja 30 vuorokauden aikana 12,1 %:lla potilaista. Ikä ja sukupuoli eivät vaikuttaneet uusintakäyntien todennäköisyyteen. Ensimmäisen käynnin yleisimmistä käyntidiagnooseista vain määrittämätön keuhkokuume oli yhteydessä päivystykseen joutumisen riskiin (HR = 0,80, 95 %:n LV 0,67–0,96). Arvioitu glomerulusten suodatusnopeus ei vaikuttanut päivystykseen uudelleen joutumisen riskiin, mutta anemia (hemoglobiini alle viitearvon) kasvatti riskiä (HR = 1,18, 95 %:n LV 1,06–1,32). Kuolleisuus oli 2,4 % seitsemän vuorokauden ja 6,8 % 30 vuorokauden seurannassa.
Pohdinta
Yleistilan lasku on yleinen päivystyskäynnin syy varsinkin vanhimmissa ikäryhmissä. Sen taustalla on monenlaisia syitä, ja myös vakavat, kiireellistä hoitoa vaativat sairaudet ovat yleisiä (5). Otoksessamme merkittävä osa potilaista oli lisäksi kaatunut, joten trauman mahdollisuus on tärkeä pitää mielessä tehtäessä riskiarviota päivystykseen tultaessa ja potilasta tutkittaessa. Potilaat olivat odotetusti monisairaita ja monilääkittyjä, joten lääkehaittojen mahdollisuus tulee niin ikään huomioida (7).
Puolella yleistilan laskun vuoksi päivystykseen saapuneista potilaista oli ollut ainakin yksi päivystyskäynti edellisen kuuden kuukauden aikana. Yksi kahdeksasta potilaasta palasi päivystykseen seuraavan kuukauden aikana. Näiden havaintojen perusteella tilaisuuksia puuttua potilaan kokonaistilanteeseen on ollut, mutta taustalla olevat syyt ovat voineet jäädä tunnistamatta. Ikä ja sukupuoli eivät vaikuttaneet uusintakäyntien riskiin. Tämä viittaa siihen, että yleistilan lasku tulosyynä kertoo enemmän potilaan ominaisuuksista, kuten hauraudesta, kuin ikä tai sukupuoli.
Tärkeä havainto on, että käyntitekstistä puuttuivat hälyttävän usein tiedot toimintakyvystä, asuinympäristöstä ja lääkityksestä. Yleistilan laskun vuoksi päivystykseen tulevat potilaat ovat usein hauraita, ja monella on muistisairaus. Siksi tiedot asumisolosuhteista sekä avun tarpeesta ja saatavuudesta olisivat tärkeitä jatkohoitoa suunniteltaessa.
Geriatristen oireyhtymien yleisyyttä ei tässä takautuvassa tutkimuksessa ollut mahdollista selvittää puutteellisten kirjausten vuoksi. Havainnot muistisairauksista, kaatumisista ja toimintakyvyn heikentymisestä ovat kuitenkin linjassa aiempien tutkimustulosten kanssa (6,11). Onkin todennäköistä, että potilailta olisi todettavissa myös muita geriatrisia oireyhtymiä, jotka ovat nopeasti seulottavissa myös päivystysolosuhteissa (2,12)
Kuten aiemmissakin tutkimuksissa (1,3,5,11), yleistilan lasku aiheutui usein välitöntä hoitoa vaativasta sairaudesta. Taustalla olevien sairauksien kirjo oli laaja. Silti viidenneksellä potilaista päivystyskäynnin ainoaksi diagnoosiksi jäi R53 (huonovointisuus ja väsymys) tai R54 (seniliteetti). Näissä tapauksissa potilaan voinnin huononemisen perimmäisestä syystä ei siis saatu käsitystä päivystyskäynnin aikana. Lisäksi joka kymmenennellä päivystyskäynnin diagnoosiksi jäi virtsarakkotulehdus, joka harvoin selittää kokonaisuudessaan potilaan toimintakyvyn äkillistä romahtamista (13). Samalla on huomioitava, että yleistilan lasku on vakava oireyhtymä: 30 päivän kuolleisuus oli tässä kohortissa 7 %.
Tämän tutkimuksen aineiston ikä- ja sukupuolijakauma samoin kuin tiedot päivystyskäynneistä ovat samanlaisia kuin Haapamäen ym. (1) aiemmassa tutkimuksessa. Niiden potilaiden osuus, joilla päivystyskäynnin diagnoosi oli huonovointisuus ja väsymys, oli hieman suurempi kuin aiemmassa raportissa (25,6 % vs. 20,8 %). Muilta osin yleisimmät käyntidiagnoosit olivat kuitenkin yhteneväisiä: keuhkokuume, virtsatieinfektio, munuaisaltaan tulehdus ja sydämen vajaatoiminta. Kuten aiemmissakin tutkimuksissa (3,9), merkittävä osa potilaista, joilla yleistila oli laskenut, päätyi sairaalaan. Sairaalahoidon aikaisia tapahtumia ei kuitenkaan tässä tutkimuksessa selvitetty. Kuolleisuus oli samaa luokkaa kuin aiemmissa tutkimuksissa (5,9,10) ja verrattavissa lonkkamurtumapotilaiden kuolleisuuteen (14).
Terminologian erot vaikeuttavat vertailua aiempiin tutkimuksiin. Bhallan ym. (3) tutkimuksessa, jossa tarkasteltiin "weakness and fatigue" -termiin liitettyjä päivystyskäyntejä, käyntimäärät olivat samaa luokkaa kuin tässä tutkimuksessa. Diagnoosijakaumakin oli samankaltainen, mutta anemia (5 %) ja dehydraatio (5 %) eivät olleet mukana tamperelaisten päivystyspotilaiden yleisimmissä diagnooseissa. "Non-specific complaints" sen sijaan näyttäisi kattavan hieman erilaisen potilasjoukon kuin "yleistilan lasku", sillä tätä potilasryhmää käsittelevässä tutkimuksessa (9) F-diagnooseja (mielenterveyden häiriöt) oli enemmän kuin tässä tutkimuksessa. On huomionarvoista, että vaikka 6–16 %:lla päivystyspotilaista on delirium (6,11), tätä diagnoosia ei juuri käytetty.
Tämä tutkimus on tehty takautuvasti automaattisesti saatavista päivystyksen käyntitiedoista ja sairauskertomuksista. Pelkkien käyntitietojen perusteella ei ollut mahdollista selvittää luotettavasti uusintakäyntien riskitekijöitä. Vaikka sairauskertomuksia olisi käyty läpi enemmän, riskitekijöiden tarkastelu olisi jäänyt vaillinaiseksi puutteellisten sairauskertomustietojen vuoksi. Samasta syystä myöskään taustalla olevia geriatrisia oireyhtymiä ei pystytty selvittämään, vaikka aiempien havaintojen perusteella ne ovat huomattavan yleisiä (6). Koska tutkimuksessa ei tarkasteltu päivystyskäynnin jälkeisiä tapahtumia, aineistosta ei pystytty erottelemaan, miten kotiutuminen, seuranta tarkkailuosastolla ja sairaalahoito vaikuttivat uusintakäyntien ilmenemiseen. Lisäksi epäselväksi jäi, mitä sairauksia potilailla sairaalahoidon aikana todettiin.
Toisaalta tutkimuksen vahvuutena on edustava ja laaja otos. Lisäksi havainnot ovat linjassa aiemman tutkimustiedon kanssa.
Yleistilan lasku on yleinen ja huonoennusteinen päivystyskäynnin syy. On kuitenkin vaikeaa erottaa potilaista ne, joilla uusintakäyntien riski on suuri tai jotka vaatisivat erityisen tarkkaa huomiota tai perusteellisempaa geriatrista arviointia taustalla olevien syiden selvittämiseksi. Strukturoidun taustatietokaavakkeen käyttö voisi helpottaa kokonaistilanteen ja lääkityksen systemaattista selvittämistä ja dokumentointia. Sen käyttö voisi näin ollen parantaa iäkkään päivystyspotilaan hoidon laatua.
Kiitokset Satu-Liisa Pauniaholle avusta tutkimuksen valmistelussa.
Esa Jämsen: Apurahat laitokselle (Tampereen Lääkäriseura, Valtion tutkimusrahoitus), luentopalkkiot (Duodecim, Fioca, Lääkäriliitto, Novartis, Orion Pharma), Suomen akuuttigeriatrian yhdistyksen varapuheenjohtaja.
Juuso Leppänen, Hanna Kerminen: Ei sidonnaisuuksia.
Tämä tiedettiin
Yleistilan lasku on yleinen vanhusten päivystyskäyntien syy.
Potilaiden oireilu on usein epätyypillistä, ja he ovat monisairaita ja monilääkittyjä.
Taustalla voi olla laaja kirjo vakavia sairauksia.
Tutkimus opetti
30 päivän kuolleisuus on yleistilan laskun takia päivystykseen saapuneilla samaa luokkaa kuin lonkkamurtumapotilailla, ja toistuvat päivystyskäynnit ovat yleisiä.
Iäkkäiden päivystyspotilaiden taustatietojen selvittäminen ei ole systemaattista. Päivystysteksteissä on usein puutteellisesti tietoa potilaan hoidon kannalta kriittisistä asioista.
- 1
- Haapamäki E, Huhtala H, Löfgren T ym. Iäkkäät päivystyksen käyttäjinä. 70 vuotta täyttäneiden tamperelaisten päivystyskäynnit vuosina 2011–2012. Kuntaliitto, Ikääntyneen väestön palvelut: käyttö, kustannukset, vaikuttavuus ja rahoitus -projektin julkaisu nro 3, 2014.
- 2
- Jämsen E. Yleistilan heikkenemisen ABC. Suom Lääkäril 2017;44:2529–32.
- 3
- Bhalla M, Wilber S, Stiffler K, Ondrejka J, Gerson L. Weakness and fatigue in older ED patients in the United States. Am J Emerg Med 2014;32:1395–8.
- 4
- Wachelder J, Stassen P, Hubens ym. Elderly emergency patients presenting with non-specific complaints: Characteristics and outcomes. PloS One 2017;12:e0188954.
- 5
- Nemec M, Koller M, Nickel C ym. Patients presenting to the emergency department with non-specific complaints: The basel non-specific complaints (BANC) study. Acad Emerg Med 2010;17:284–92.
- 6
- Gray L, Peel N, Costa A ym. Profiles of older patients in the emergency department: Findings from the interRAI multinational emergency department study. Ann Emerg Med 2013;62:467–74.
- 7
- Nickel C, Ruedinger J, Messmer A ym. Drug-related emergency department visits by elderly patients presenting with non-specific complaints. Scand J Trauma Resusc Emerg Med 2013;21:15-7241-21-15.
- 8
- Gruneir A, Silver M, Rochon P. Emergency department use by older adults: A literature review on trends, appropriateness, and consequences of unmet health care needs. Med Care Res Rev 2011;68:131–55.
- 9
- Karakoumis J, Nickel C, Kirsch M ym. Emergency presentations with nonspecific complaints-the burden of morbidity and the spectrum of underlying disease: Nonspecific complaints and underlying disease. Medicine 2015;94:e840.
- 10
- Malinovska A, Nickel C, Bingisser R. Trajectories of survival in patients with nonspecific complaints. Eur J Intern Med 2018;55:e17–8.
- 11
- Rutschmann O, Chevalley T, Zymwald C ym. Pitfalls in the emergency department triage of frail elderly patients without specific complaints. Swiss Medical Weekly 2005;135:145–50.
- 12
- Helin U, Orre P. Vanhuspotilaan kognition arvioiminen osaksi päivystyksen käytäntöä. Suom Lääkäril 2017;44:2542–3.
- 13
- Ojanen R, Huttunen R, Syrjänen J, Jämsen E. Virtsainfektio vanhuksen sairaalahoidon syynä: onko diagnoosille perusteita? Suom Lääkäril 2016;42:2635–43.
- 14
- Terveyden ja hyvinvoinnin laitos. Perfect – hoitoketjujen toimivuus, tuottavuus ja vaikuttavuus –Tulosraportti (siteerattu 12.2.2017) http://terveytemme.fi/perfect/atlas/lonkka_table/report_Sairaanhoitopiirit_i8.html
Emergency admissions due to reduced general condition
Background In the aged, the symptoms of even serious conditions are often atypical and nonspecific. If the underlying causes of reduced general condition are not recognized when first assessing the patient in emergency care, adequate care may be delayed.
Methods Patients aged 65 and over admitted to a large collaborative emergency department because of reduced general condition in 2017 were included. The incidence and causes of these visits, patient characteristics, and prognosis were analysed using administrative data and patient records. All patients were followed for readmissions and mortality for at least 6 months.
Results The incidence of reduced general condition increased from 17/1000 visits in patients aged 65 to 69 to 189/1000 visits in patients aged 90 and over. The majority of the patients were female and lived at home. Patients with dementia accounted for 23%. One third of the records lacked information about the patient’s living conditions and domestic help needs. Medication data was lacking in 18%. The most common diagnoses were malaise and fatigue (26%), pneumonia (11%) and urinary tract infection (10%). Thirty-day mortality and readmission rates were 7% and 12%, respectively.
Conclusions Reduced general condition is a common reason for ED visits in older people but the underlying cause often remains obscure. The high prevalence of missing information about patients’ backgrounds and medication is worrying.