Hyttysten levittämät taudit lisääntyvät
• Matkailijoiden neuvonnassa hyttystenpistoilta suojautumista pitää tehostaa.
• Huolellinen matka-anamneesi on tärkeä kuumeilevia potilaita tutkittaessa.
• Kliinisen kuvan perusteella hyttysten levittämiä virusinfektioita on vaikea erottaa toisistaan.
• Primaarinen HIV-infektio voi aiheuttaa samanlaisen oirekuvan kuin dengue, joten kuumeilevilta matkailijoilta on tärkeää tutkia HIV-vasta-aineet.
• Kuume- ja särkylääkkeenä virusinfektioissa suositaan parasetamolia.

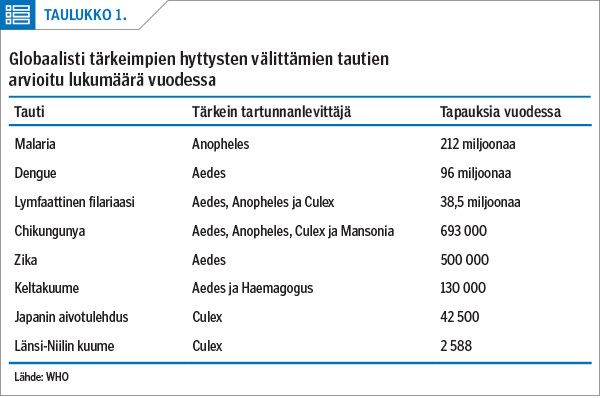
Hyttysten välittämät taudit aiheuttavat miljoonia kuolemia joka vuosi (1). Globaalisti tärkeimpiä hyttysvälitteisiä tauteja ovat malaria, dengue, lymfaattinen filariaasi, chikungunya, zika, keltakuume, Japanin aivotulehdus ja Länsi-Niilin kuume (taulukot 1 ja 2).
Hyttysten levittämät virukset kuuluvat arboviruksiin. Tartunnanlevittäjistä (vektoreista) tärkein on keltakuumehyttynen, Aedes aegypti, joka pistää mieluummin ihmisiä kuin eläimiä ja elää myös kaupunkiympäristössä.
Karkottamalla A. aegypti voitaisiin eliminoida tärkeimmät hyttysten ihmisiin levittämät virustaudit (2). Laji hävisi Etelä-Euroopasta, Mustaltamereltä, Kanarian saarilta, Madeiralta ja Azoreilta 1950-luvulla. Nyt se on palannut Madeiralle sekä osaan Etelä-Venäjää ja Georgiaa (kartta: www.ecdc.europa.eu/sites/default/files/images/aedes-aegypti-distribution-July-2019.png). Talvet hidastavat sen leviämistä Euroopassa, sillä sen munat kuolevat helposti pakkasessa. Euroopassa pelätään A. aegyptin leviämistä uusille alueille (3).
Toinen tärkeä kaupunkioloihin sopeutunut hyttynen, Aedes albopictus (Aasian tiikerihyttynen) on levinnyt Etelä- ja Keski-Euroopassa (kartta: www.ecdc.europa.eu/sites/default/files/images/map-Aedes-albopictus-distribution-August-2019.png). Se on vähemmän tehokas tartunnanlevittäjä kuin A. aegypti (4).
Yleisimmät hyttyset Suomessa ovat metsähyttynen (Aedes communis), rämehyttynen (Aedes punctor) ja lintuhyttynen (Culex pipiens). Suomessa esiintyviä hyttysten välittämiä tauteja ovat jänisrutto (tularemia), pogostantauti ja Inkoo-aivotulehdus (5).
Hyttysten välittämien tautien ehkäisy
Matkailijoiden neuvonnassa on korostettava hyttysiltä suojautumista (6). Anopheles-hyttyset pistävät ilta- ja yöaikaan, ja Aedes-hyttyset sekä päivällä että yöllä. Molemmat hyttyslajit hakeutuvat myös sisätiloihin.
Hyttysen pistoja ei huomaa nukkuessa. Ikkunoissa ja ovissa pitää olla hyttysverkot, ja myös ilmastointi suojaa hyttysiltä. Jos ilmastointia ei ole, suositellaan nukkumista permetriinillä käsitellyn vuodeverkon alla.
Vaatteilla peitetään mahdollisimman suuri osa kehosta, ja käytetään vaaleita, pitkähihaisia ja -lahkeisia vaatteita. Paljaaksi jäävät ihoalueet käsitellään tehokkaalla hyönteiskarkotteella. Vaatteet voi käsitellä permetriinillä. Nettikaupoissa myydään myös valmiiksi permetriinillä käsiteltyjä vaatteita.
Hyttyset lisääntyvät seisovassa vedessä, ja siksi kaikki vesisäiliöt pitäisi hävittää tai peittää kannella.
Suomessa esiintyvät hyttysvälitteiset taudit
Pogostantauti (nivelrokko)
Pogostantaudin aiheuttaa Sindbis-togavirus. Virus eristettiin Culex-hyttysistä Egyptissä vuonna 1952. Ensimmäinen ihmistapaus kuvattiin Ugandassa vuonna 1961. Suomessa ensimmäinen pogostantautiepidemia todettiin vuonna 1974.
Virusta esiintyy Afrikassa, Euraasiassa ja Australiassa. Kliinisiä infektioita nähdään lähes pelkästään Suomessa ja Ruotsissa. Pogostantaudin päävektorit ovat Culex- ja Culiseta-hyttyset. Viimeisin epidemia oli vuonna 2002.
Virusta on metsäkanalinnuissa, ja muuttolinnut voivat kuljettaa virusta pitkiä matkoja. Tautia esiintyy elo–syyskuussa, jolloin hyttyskannat ovat runsaimmillaan. Eniten pogostantautia havaitaan Itä- ja Keski- Suomessa (7).
Itämisaika on 7 vuorokautta. Suuri osa infektioista on oireettomia. Potilaalle kehittyy makulopapulaarinen ja usein kutiava ihottuma vartalolle ja raajoihin sekä kuumetta ja nivelkipuja. Lisäksi voi olla päänsärkyä, pahoinvointia ja lihaskipuja. Niveloireet voivat kestää kuukausia tai jopa vuosia. Spesifistä hoitoa ei ole.
Diagnoosi tehdään tutkimalla Sindbis-viruksen vasta-aineet. Tartuntatautirekisterin mukaan pogostantautidiagnooseja tehtiin Suomessa 40 kappaletta 2019. Vuonna 2018 oli 71 tapausta, ja vuonna 2017 niitä oli 7 (8).
Jänisrutto (tularemia)
Jänisruton aiheuttaa gramnegatiivinen Francisella tularensis -bakteeri. Se on varsinaisesti pienjyrsijöiden tauti, mutta voi tarttua ihmiseen hyttysenpiston välityksellä, hengittämällä pölyä, jossa on sairaan eläimen jäännöksiä, tai saastuneen veden, ruoka-aineiden ja käsien välityksellä. Hyttysten välittämä tartunta on yleisin tapa saada tularemia Suomessa.
Ruotsalaisen tutkimuksen mukaan Anopheles cinereus oli pääasiallinen vektori vuoden 2019 epidemiassa (9). Euroopassa tautia aiheuttava bakteeri aiheuttaa lievemmän taudin kuin uudella mantereella esiintyvä. Jänikset kuolevat tautiin.
Tularemiaa esiintyy pohjoisella pallonpuoliskolla: Pohjois-Amerikassa, useissa Euroopan maissa, Venäjällä, Kiinassa ja Japanissa. Tapausten määrä vaihtelee vuosittain myyräkantojen vaihtelun mukaan. Ensimmäiset tapaukset todetaan juhannuksen tienoilla ja viimeiset lokakuussa.
Eniten tautia todetaan Pohjois-Pohjanmaan ja Keski-Suomen alueella (10). Tauti näyttää leviävän uusille alueille Etelä-Pohjanmaalle, Satakuntaan ja Pirkanmaalle. Suomessa todettiin 47 tularemiatapausta vuonna 2019, 7 tapausta vuonna 2018 ja 32 tapausta vuonna 2017. Epidemiavuonna 2016 todettiin 700 tapausta (8).
Tularemian itämisaika on 1–14 vuorokautta, keskimäärin 3–5 päivää. Puolet tapauksista on oireettomia. Ulsero-glandulaarisessa tyypissä oireina on haavauma hyttysenpiston kohdassa, suurentuneet imusolmukkeet ja kuume. Tämä on yleisin oirekuva. Ihottuma on noin kolmasosalla potilaista.
Diagnoosi tehdään tutkimalla tularemian vasta-aineet. Ne kohoavat parin viikon kuluttua oireiden alusta. Diagnostisena pidetään titterin nelinkertaista nousua. Hoitona käytetään fluorokinoloneja (siprofloksasiini 750 mg x 2) tai doksisykliiniä 100 mg x 2 tai aminoglykosidejä (raskauden aikana). Hoidon kesto 10–14 vuorokautta.
Inkoo-virusinfektio
Inkoo-virus todettiin vuonna 1964 hyttysestä Suomessa. Se on todettu myöhemmin myös Ruotsissa, Norjassa ja Venäjällä. Se voi aiheuttaa influenssan kaltaisen taudin, pahoinvointia, oksentelua, sekavuutta, niskajäykkyyttä, päänsärkyä, uneliaisuutta ja kouristuksia erityisesti lapsilla. Suurin osa tartunnoista on oireettomia.
Tauti on alidiagnosoitu. Inkoo-virusinfektiota pitää epäillä kesäisin lasten aivotulehduksen mahdollisena aiheuttajana (11). Diagnoosi tehdään tutkimalla Inkoo-viruksen vasta-aineet seerumista ja aivo-selkäydinnesteestä.
Hyttysten välittämiä tauteja Euroopassa
Länsi-Niilin kuume
Länsi-Niilin virus on flavivirus. Sitä esiintyy Afrikassa, Euroopassa, Lähi-idässä, Pohjois-Amerikassa ja Länsi-Aasiassa. Se tarttuu ihmisiin Culex-hyttysten välittämänä (erityisesti C. pipiens). Linnut ovat viruksen luonnollisia reservoaareja. Infektio tappaa lintuja.
Virus eristettiin ensimmäisen kerran ihmisestä Länsi-Niilin alueella Ugandassa vuonna 1937. Ihmistapauksia on raportoitu useista maista yli 50 vuoden aikana. Vuonna 1999 virus levisi todennäköisesti muuttolintujen mukana New Yorkiin ja sieltä ympäri Yhdysvaltoja (1999–2010). Isoja epidemioita on ollut Kreikassa, Israelissa, Romaniassa ja Venäjällä (12).
Ihminen saa tartunnan infektoituneen hyttysen pistosta. Taudin voi saada myös elinsiirron, verensiirron tai äidinmaidon välityksellä. Noin 80 %:ssa tapauksista infektio ei aiheita oireita.
Oireina ovat kuume, päänsärky, väsymys, lihaskivut, pahoinvointi, oksentelu, joskus ihottuma vartalolla ja suurentuneet imusolmukkeet. Vakavan taudin saa noin yksi tartunnan saanut 150:stä. Vakavaan infektioon voi sairastua kuka tahansa, mutta yli 50-vuotiaiden ja immuunipuutteisten (esimerkiksi elinsiirtopotilaat) riski on suurempi (13). Diagnoosi on serologinen (S- ja Li-WNFAb). Vasta-aineet ovat positiiviset noin viikon kuluttua oireiden alusta. Spesifistä hoitoa ei ole.
EU:n alueella Länsi-Niilin kuumetautia on todettu toukokuun ja lokakuun välisenä aikana Itävallassa, Bulgariassa, Kroatiassa, Kyproksella, Ranskassa, Kreikassa, Unkarissa, Italiassa, Kosovossa, Portugalissa, Romaniassa, Espanjassa, Serbiassa ja Turkissa (14). Tauti pitää muistaa toukokuusta lokakuuhun, jos matkailijalla on aivotulehduksen tai aivokalvotulehduksen oireita. Culex pipiens -hyttynen on yleinen Suomessa, joten Länsi-Niilin kuume voi levitä Suomeen.
Hyttysten välittämiä tauteja tropiikissa
Malaria
Malaria on Plasmodium-parasiitin aiheuttama tauti. Neljä eri Plasmodium-lajia aiheuttaa ihmiselle malariaa: P. falciparum, P. vivax, P. ovale ja P. malariae. Kaakkois-Aasiassa P. knowlesi, apinan malarialoinen, voi aiheuttaa ihmiselle malarian.
Malaria tarttuu infektoituneen Anopheles-hyttysnaaraan pistosta. Tauti voi tarttua verensiirrossa, elinsiirrossa, yhteiskäytössä olevista injektioneuloista tai raskauden aikana äidistä sikiöön.
Anopheles-hyttynen pistää auringonlaskun ja -nousun välisenä aikana. Ilmastotekijät, kuten sademäärät ja lämpötila, vaikuttavat hyttysten esiintymiseen. Sadekautena ja tulvien aikaan malariatapausten määrä kasvaa. Munat säilyvät hengissä kuivassa maassa. Kun sadekausi alkaa, ne alkavat kehittyä toukiksi ja aikuisiksi hyttysiksi.
Maailmassa arvioitiin esiintyneen 228 miljoona malariatapausta vuonna 2018. Useimmat tapaukset (93 %) todettiin Afrikassa. P. falciparum on siellä yleisin malarialoinen (99,7 %). Vuonna 2018 arvioitiin olleen 405 000 malariakuolemaa, näistä 94 % Afrikassa. Maailman malariakuolemista 67 % oli alle 5-vuotiaita lapsia (15).
Malarian itämisaika on vähintään 7 päivää. Taudin voi saada vielä 12 kuukautta malaria-alueelta poistumisen jälkeen. Yleisin oire on kuume. Se voi olla äkillinen horkkamainen, joka tulee säännöllisissä jaksoissa, tai yhtäjaksoinen kuume. Siihen voi liittyä päänsärkyä ja lihassärkyjä.
Jos kuumeileva potilas on ollut malaria-alueella (kartta: app.box.com/s/0u8yprwdo4puywpyq6zgfhcb33a9bzsq/file/568463965459), malaria pitää sulkea pois päivystystapauksena. Hoitamattomana malaria voi johtaa kuolemaan, ja hoidolla on kiire. Malariaepäily lähetetään keskussairaalaan tutkimuksiin ja hoitoon (16,17,18).
Suomessa todettiin 33 malariatapausta vuonna 2018. Näistä falciparum-tapauksia oli 24. Tartunta oli saatu 31 tapauksessa, mukaan lukien kaikki falciparium-malariat, Afrikassa (19).
Malarian ehkäisynä käytetään hyttysten pistoilta suojautumista ja estolääkitystä. Malarian voi kuitenkin saada estolääkityksestä huolimatta. Estolääkitystä tarvitaan erityisesti Saharan eteläpuolisessa Afrikassa (erityisesti Länsi-Afrikassa) ja Papua-Uudessa-Guineassa. Näillä alueilla vakavaa falciparum-malariaa esiintyy eniten.
Lääkkeitä on kolme yhtä tehokasta vaihtoehtoa: doksisykliini, atovakvoni/proguaniilihydrokloridi (Malarone) ja meflokiini (20). Lääke valitaan potilaan muun lääkityksen, sairauksien ja elämäntilanteen mukaan.
Dengue
Dengue on yleisin ja nopeimmin leviävä hyttysten välittämä tauti. Sitä levittävät Aedes aegypti ja A. albopictus -hyttyset 128 maassa tropiikissa ja subtropiikissa Aasiassa, Tyynen valtameren saarilla, Amerikoissa, Afrikassa ja Karibian saarilla. Maailman väestöstä 40 % asuu denguen endeemisellä alueella.
Euroopassa Madeiran saarella oli vuonna 2012 dengue-epidemia, jonka aiheutti A. aegypti. Manner-Espanjassa todettiin vuonna 2018 kotoperäisiä denguetapauksia, joiden vektorina oli A. albopictus (21).
Denguevirus on flavivirus. Virusta on neljä serotyyppiä. Sairastunut ihminen kehittää pysyvän immuniteetin vain yhtä serotyyppiä vastaan (13).
Yksi neljästä sairastuneesta saa kliinisen infektion. Oireina on kuume, pahoinvointi, oksentelu, ihottuma, kivut lihaksissa, nivelissä ja luissa. Oireet kestävät yleensä 2–7 päivää. Hoito on oireenmukaista.
Noin yksi kahdestakymmenestä kliiniseen infektioon sairastuneesta sairastuu vakavaan dengueinfektioon (22). Oireina on vatsakipu, oksentelu, verenvuoto nenästä ja ikenistä, verioksennus tai verta ulosteessa. Oireet alkavat 24–48 tunnin sisällä kuumeen laskun jälkeen. Tällainen potilas kuuluu päivystykseen välittömästi.
Vakavaan dengueen sairastuu todennäköisemmin, jos on aikaisemmin sairastanut toisen serotyypin dengueinfektion. Diagnoosi tehdään tutkimalla dengueviruksen antigeeni ja vasta-aineet (S-DengAgAb). Antigeeniä on osoitettavissa jo ensimmäisenä sairastumispäivänä, vasta-aineita kahdeksantena päivänä oireiden alusta.
Tapauksia todettiin 73 vuonna 2019 ja 56 vuonna 2018 (8). Dengue on ohittanut malarian matkailijan kuumeen aiheuttajana. Suomalaiset tekevät paljon matkoja Kaakkois-Aasiaan, missä dengue on yleinen.
Toistaiseksi matkailijalle sopivaa denguerokotetta ei ole. Nykyinen rokote on tarkoitettu endeemisellä alueella asuville henkilöille, jotka ovat aikaisemmin sairastaneet dengueinfektion (23).
Lymfaattinen filariaasi
Lymfaattinen filariaasi tunnetaan myös nimellä elefanttiaasi. Se ei ole tavallisen matkailijan tauti. Tautia esiintyy kaikkialla tropiikissa, erityisesti Saharan etelänpuoleisessa Afrikassa. Yli 120 miljoona ihmistä on saanut tartunnan. Oireinen tauti on noin 40 miljoonalla.
Hyttysten välityksellä tarttuvista rihmamadoista tärkein on Wuchereria bancrofti (yli 90 % tapauksista). Filariaasia levittävät Culex-, Anopheles- ja Aedes-hyttyset. Diagnoosi tehdään tutkimalla mikrofilariat verestä (B-MiFi) tai seerumista filariavasta-aineet (S-FilaAb) (24).
Chikungunya
Chikungunyavirus on togavirus, joka todettiin ensimmäisen kerran Etelä-Tansaniassa vuonna 1952. Tautia on todettu yli 60 maassa Aasiassa, Afrikassa, Euroopassa ja Amerikoissa. Tautia levittävät infektoituneet Aedes aegypti ja A. albopictus -hyttyset (13).
Koillis-Italiassa todettiin kotoperäinen chikungunyaepidemia vuonna 2007. Toinen epidemia oli Roomassa ja sen lähellä vuonna 2017 (25). Kuumat kesät ja leudot talvet ovat tehneet A. albopictuksesta tehokkaan vektorin myös Euroopassa (4).
Oireettomasti chikungunyan sairastaa 15 %. Oireita ovat korkea kuume ja kovat symmetriset nivelkivut. Nivelturvotusta esiintyy 32–95 %:lla potilaista. Lisäksi voi esiintyä lihaskipuja, päänsärkyä, väsymystä, pahoinvointia, oksentelua, suurentuneet imusolmukkeet ja ihottumaa. Akuutti vaihe kestää noin 6 vuorokautta.
Nivelkivut voivat olla vaikeita ja voivat pitkittyä kuukausiksi, jopa vuosiksi (26). Vanhoille, sairaille ihmisille voi kehittyä aivokuume, sydänlihastulehdus tai äkillinen munuaisten tai maksan vajaatoiminta. Infektio voi tarttua lapseen, jos äidillä on viremia synnytyshetkellä, mutta istukan läpi virukset eivät pääse. Vastasyntyneelle infektio on vakava (27).
Diagnoosi tehdään tutkimalla seerumin chikungunyavasta-aineet (S-ChikVAb). Vasta-aineita on kehittynyt noin viikon kuluttua oireiden alkamisesta. Spesifistä hoitoa ei ole (25). Suomessa todettiin 15 chikungunyatapausta vuonna 2019, yksi tapaus vuonna 2018 ja viisi tapausta vuonna 2017 (8).
Zika
Zikavirus on flavivirus, joka löydettiin Ugandassa vuonna 1952. Se on aiheuttanut epidemioita viimeksi Brasiliassa 2015. Virusta levittävät Aedes-hyttyset. Se voi tarttua raskauden aikana äidistä sikiöön, seksin välityksellä, verensiirrossa ja elinsiirron välityksellä. Virusta on löydetty siemennesteestä 69 päivän kuluttua oireiden alusta.
Useimmat zikavirusinfektiot ovat oireettomia (80 %). Oireina on lievä kuume, kutiava makulopapulaarinen ihottuma myös kämmenissä ja jalkapohjissa, nivelkivut ja sidekalvotulehdus. Guillan–Barrén oireyhtymä on harvinainen komplikaatio (0,02 %). Tyypillisesti se kehittyy noin viikon kuluessa oireista. Raskaudenaikainen infektio voi aiheuttaa lapsen pienipäisyyden (28,29).
Hoito on oireenmukaista. Diagnoosi tehdään tutkimalla seerumin zika- ja denguevirusten vasta-ainepaketti (S-DeZAgAb). Suomessa todettiin yksi zikainfektio vuonna 2019. Vuonna 2018 ei todettu yhtään zikavirustapausta (8,30).
Keltakuume
Keltakuume on vakavin arbovirusinfektio (31). Sen aiheuttaa flavivirus. Levittäjinä toimivat Aedes- ja Haemagogus-hyttyset. Se on endeeminen 47 maassa Afrikassa ja Etelä-Amerikassa.
Länsi-Afrikassa riski saada keltakuume on kymmenkertainen verrattuna Etelä-Amerikkaan. Kuolleisuus keltakuumeeseen on suurempi Etelä-Amerikassa (40–80 %) kuin Afrikassa (20 %). Keltakuumeen pelätään leviävän Aasiaan matkailijoiden ja siirtotyöläisten mukana.
Potilaat voivat olla oireettomia, tai oireina voi olla lihaskipuja, kuumetta, pahoinvointia, oksentelua ja ruokahalun puute 3–4 päivän ajan. Nämä oireet paranevat (13).
Potilaista 10–20 % siirtyy toksiseen vaiheeseen 24–48 tunnin kuluttua. Heillä kuume nousee korkeaksi uudelleen, esiintyy verenvuotoa, kehittyy vakava maksan vajaatoiminta ja keltaisuus, munuaisten vajaatoiminta ja sokki. Hoito on oireenmukainen (32). Diagnoosi tehdään tutkimalla zoonoosivirusten vasta-aineet (S-ZoonVAb).
Keltakuumeeseen on rokote. WHO:n mukaan (11.7.2016) yksi rokotuskerta antaa elinikäisen suojan. Rokote sisältää eläviä heikennettyjä viruksia. Se on hyvin siedetty ja tehokas. Lieviä haittoja, kuten kuumetta, lihaskipuja ja päänsärkyä, esiintyy 2–5 %:lla rokotetuista. Neurologisia haittoja on todettu alle 6 kuukauden ikäisillä ja yli 60-vuotiailla. Keltakuumetta muistuttavaa taudinkuvaa on raportoitu yli 60-vuotiailla ja niillä, joilta on poistettu kateenkorva.
Rokotetta ei pidä antaa varmuuden vuoksi, ellei ole todellista tarvetta suojautua keltakuumeelta. Jos rokotus on vasta-aiheinen, tulee kansainväliseen rokotustodistukseen liittää selvitys asiasta.
Keltakuumerokote on ainoa ns. pakollinen rokote. Todistus vaaditaan niiltä, jotka tulevat maista, joissa keltakuumetta esiintyy. Rokotustodistus tulee voimaan 10 päivän kuluttua rokotuksesta ja on voimassa eliniän. Jos rokotetta ei esimerkiksi immuunipuutteen vuoksi voi antaa, matkailijalle pitää korostaa hyttysiltä suojautumista (20).
Japanin aivotulehdus
Japanin aivotulehduksen aiheuttaa flavivirus. Sitä levittävät Culex-hyttyset. Siat ja kahlaajalinnut ovat viruksen reservoaareja. Tautia esiintyy maaseudulla riisinviljelyalueella ja esikaupunkialueilla.
Ensimmäinen Japanin aivotulehdustapaus kuvattiin Japanissa vuonna 1871. Sitä esiintyy 24:ssä Aasian maassa Japanista Intiaan ja Pakistaniin asti.
Taudin leviäminen lisääntyy sadekautena. Sen leviäminen uusille alueille on yhteydessä maatalouden kehitykseen ja lisääntyneeseen riisinviljelyyn liittyviin kastelujärjestelmiin (13,33).
Useimmat infektiot ovat oireettomia. Alle 1 % tartunnan saaneista sairastuu kliiniseen infektioon. Tauti alkaa äkillisellä kuumeella, päänsäryllä ja oksentelulla. Oireet muistuttavat Parkinsonin tautia. Äkillinen velttohalvaus on mahdollinen. Kouristukset ja tajuttomuus ovat yleisiä. Kuolleisuus on 20–30 %. Parantuneista 30–50 %:lla on pysyviä neurologisia, kognitiivisia tai psykiatrisia oireita.
Hoito on oireenmukaista, ja tauti vaatii sairaalahoitoa. Diagnoosi tehdään tutkimalla Japanin enkefaliittiviruksen vasta-aineet (S-JPEAb).
Japanin aivotulehdukseen on rokote. Suomessa on käytössä Vero-soluissa viljeltyjä kokonaisia tapettuja Japanin enkefaliittiviruksia sisältävä rokote (Ixiaro). Rokote kannattaa ottaa matkustettaessa maaseudulle, yli neljän viikon matkalle tai tehtäessä useita matkoja endeemiselle alueelle. Rokote on hyvin siedetty. Ohimenevää päänsärkyä ja lihaskipua voi esiintyä (20).
Lopuksi
Tauteja aiheuttavat vektorihyttyset leviävät ilmastonmuutoksen seurauksena myös Eurooppaan. Tulevaisuudessa dengue-epidemia on mahdollinen Etelä-Euroopassa. Primaarin HIV-infektion oireet ovat samanlaiset kuin denguen. HIV-infektioon on olemassa hoito, joten ajoissa tehty HIVAgAb-tutkimus pelastaa potilaan hengen.
Maija Rummukainen: Ei sidonnaisuuksia.
- 1
- Franklinos LHV, Jones KE, Redding DW, Abubakar I. The effect of global change on mosquito-borne disease. Lancet Infect Dis 2019;19:e302–12.
- 2
- Powell JR. Mosquito-borne human viral diseases: Why Aedes aegypti? Am J Trop Med Hyg 2018;98:1563–5.
- 3
- European Centre for Disease Prevention and Control. Aedes aegypti factsheet. (siteerattu 6.1.2020). www.ecdc.europa.eu/en/disease-vectors/facts/mosquito-factsheets/aedes-aegypti.
- 4
- Lillepold K, Rocklöv J, Liu-Helmersson J, Sewe M, Semenza JC. More arboviral disease outbreaks in continental Europe due to warming climate? J Travel Med 2019;26. DOI:10.1093/jtm/taz017
- 5
- Itämies J. Pistämätön hyttyskirja. F Kustannus 2007.
- 6
- David Livingstone -seura. Suojautuminen hyttysiltä ja muilta hyönteisiltä (päivitetty 3.1.2019). www.fsih.fi/wp-content/uploads/2019/01/Suojautuminen_hy%C3%B6nteisilt%C3%A4_3.1.2019.pdf
- 7
- Sane J, Kurkela S, Vaheri A, Vapalahti O. Pogostantautiepidemia – joko taas? Duodecim 2009;125:1261–8.
- 8
- THL. Tartuntatautirekisteri. (siteerattu 6.1.2020). www.thl.fi/ttr/gen/rpt/tilastot.html
- 9
- Dryselius R, Hjertqvist M, Mäkitalo S ym. Large outbreak of tularemia, central Sweden, July to September 2019. Euro Surveill 2019;24:1900603.
- 10
- Rossow H, Ollgren J, Hytönen J ym. Incidence and seroprevalence of tularaemia in Finland, 1995 to 2013: regional epidemics with cyclic pattern. Euro Surveill 2015;20:21209.
- 11
- Pukuri N, Kantele A, Levanov L ym. Acute human Inkoo and Chatanga virus infections, Finland. Emerg Infect Dis 2016;22:810–7.
- 12
- Haussig JM, Young JJ, Gossner CM ym. Early start of the West Nile fever transmission season 2018 in Europe. Euro Surveill 2018;23:1800428.
- 13
- Lee H, Halverson S, Ngozi E. Mosquito-borne diseases. Prim Care Clin Office Pract 2018;45:393–407.
- 14
- Barrett ADT. West Nile in Europe: an increasing public health problem. J Travel Med 2018;25. DOI:10.1093/jtm/tay096
- 15
- WHO. World malaria report 2019. www.who.int/publications-detail/world-malaria-report-2019
- 16
- Siikamäki H, Friberg N. Malarian diagnostiikka. Kustannus Oy Duodecim. Akuuttihoito-opas Terveysportissa.
- 17
- Siikamäki H. Malarian hoito. Kustannus Oy Duodecim. Akuuttihoito-opas Terveysportissa.
- 18
- Siikamäki H, Kantele A. Malaria vähenee, mutta sen vaarallisuus ei. Suom Lääkäril 2015;70:2917.
- 19
- THL. Tartuntataudit Suomessa 2018. www.thl.fi/documents/533963/1449651/Vuosiraportti+2018_lopullinen.pdf/fb68139d-0662-4785-a217-000a51cd4a30
- 20
- THL. Matkailijan terveysopas. www.terveyskirjasto.fi/terveyskirjasto/ktl.mat?p_selaus=231726
- 21
- Redondo-Bravo L, Ruiz-Huerta C, Gomez-Barros D, Sierra-Moros J, Benito A, Herrador Z. Imported dengue in Spain: a nationwide analysis with predictive time series analyses. J Travel Med 2019;26. DOI:10.1093/jtm/taz072
- 22
- Halstead S, Wilder-Smith A. Severe dengue in travellers: pathogenesis, risk and clinical management. J Travel med 2019;26. DOI:10.1093/jtm/taz062
- 23
- Durbin AP, Gubler DJ. What is the prospect of a safe and effective dengue vaccine for travellers. J Travel Med 2019;26. DOI:10.1093/jtm/tay153
- 24
- WHO. Lymphatic filariasis (päivitetty 6.10.2019). www.who.int/news-room/fact-sheets/detail/lymphatic-filariasis.
- 25
- Rezza G. Chikungunya is back in Italy: 2007–2017. J Travel Med 2018;25. DOI:10.1093/jtm/tay004
- 26
- Sane J, Kurkela S, Vapalahti O. Chikungunya, uusi maailmanlaajuinen epidemia? Duodecim 2011;127:457–63.
- 27
- Weaver SC, Charlier C, Vasilakis N, Lecuit M. Zika, chikungunya, and other emerging vector-borne viral diseases. Annu Rev Med 2018; 69:395–408.
- 28
- European Centre for Disease Prevention and Control. Zika virus transmission worldwide (päivitetty 9.4.2019). www.ecdc.europa.eu/sites/portal/files/documents/zika-risk-assessment-9-april-2019.pdf
- 29
- Musso D, Ko AI, Baud D. Zika virus infection – After the pandemic. N Engl J Med 2019;381:1444–57.
- 30
- Wilder-Smith A, Chang CR, Leong WL, Zika in travellers 1947–2017: a systematic review. J Travel Med 2018;25. DOI:10.1093/jtm/tay044
- 31
- Gubler DJ. Pandemic yellow fever: a potential threat to global health via travelers. J Travel Med 2018;25. DOI:10.1093/jtm/tay097
- 32
- Ho YL, Joelsons D, Leite GFC ym. Severe yellow fever in Brazil: clinical characteristics and management. J Travel Med 2019;26. DOI:10.1093/jtm/taz040
- 33
- Campbell GL, Hills S, Fischer M ym. Estimated global incidence of Japanese encephalitis: a systematic review. Bull World Health Organ 2011; 89:766–74.
Mosquito-borne diseases are being seen more often
Mosquito-borne diseases have become more common in Europe as globalization and global warming allow mosquitos to spread to new areas. Treatment for mosquito-borne viral diseases is supportive and emphasis is on reducing mosquito bites.