Lahjasukusoluhoito ja vanhempien psyykkinen hyvinvointi
• Lahjasukusoluhoidolla vanhemmiksi tulleet voivat psyykkisesti hyvin.
• Keskeistä on ennen hoitoa annettava lahjasukusoluneuvonta ja psyykkinen tuki.
• Vanhemmat joutuvat ottamaan kantaa siihen, kerrotaanko lapselle ja lähipiirille hoidosta ja miten kertominen vaikuttaisi perheen elämään.
• Avoimuus on selvästi lisääntynyt riippumatta siitä, onko hoidossa käytetty lahjamunasoluja vai -siittiöitä.

Lahjasukusolujen käyttö lapsettomuushoidoissa on mahdollistanut raskauden ja lapsen vanhemmille, jotka eivät voi saada lasta omilla sukusoluilla.
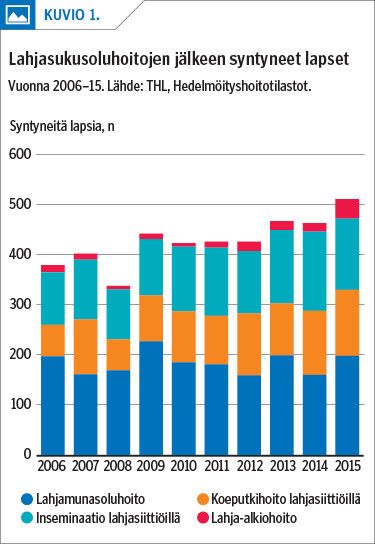
Ensimmäiset onnistuneet lahjamunasoluhoidot tehtiin Suomessa 1990-luvun alussa. Lahjasiittiöillä hoitoja on tehty jo 1980-luvun alkupuolelta lähtien. Hoitotulokset ovat olleet hyviä, kun solut on saatu tarkkaan seulotuilta terveiltä, nuorilta luovuttajilta. Suomessa syntyy joka vuosi noin 150–200 lasta onnistuneen lahjamunasoluhoidon jälkeen ja noin 300 lasta lahjasiittiöhoidon jälkeen (kuvio 1).
Lahjasukusoluhoitojen syitä ovat sukusolujen vähyys, niiden puuttuminen tai heikko laatu (ennenaikaiset vaihdevuodet, hormonaaliset syyt, aiemmat syöpähoidot, Sertoli cell only -oireyhtymä), geneettiset syyt (Turnerin oireyhtymä, y-deleetio, Klinefelterin oireyhtymä) sekä toistuvat epäonnistumiset omilla sukusoluilla.
Lahjasiittiöitä käytetään myös itsellisten naisten ja naisparien hoitoon. Heillä hoitoon hakeutumisen pääasiallinen syy on sosiaalinen ja kokemus lahjasukusoluhoidosta sekä sen vaikutuksista raskauteen ja vanhemmuuteen on erilainen kuin hoitoihin hakeutuvilla heteropareilla. Tutkimusten mukaan nämä vanhemmat ja heidän lapsensa voivat onnistuneen hoidon jälkeen hyvin (1).
Lahjasukusoluhoitojen tarve Suomessa ja muualla kasvaa jatkuvasti. Luovuttajia ei ole riittävästi, ja sopivaa luovuttajaa voi joutua odottamaan jopa kuukausia. Lahjamunasoluhoitoa odottavat naiset kokevat stressiä ja masennusoireita, ja heidän elämänlaatunsa on huonontunut (2,3). Ruotsalaisen tutkimuksen mukaan miehillä, jotka olivat aloittamassa lapsettomuushoitoa lahjasiittiöillä, oli suuremmat odotukset vanhemmuudestaan kuin miehillä, jotka olivat aloittamassa inseminaatiohoitoa omilla soluillaan. Lisäksi miehet raportoivat syyllisyyttä ja heidän itsetuntonsa oli huonompi kuin verrokeilla (4).
Äidin psyykkinen hyvinvointi vaikuttaa lapsen ja koko perheen hyvinvointiin (5). Isien psyykkisen hyvinvoinnin merkitys perheelle ei ole saanut samaa huomiota kuin äitien, mutta sen on todettu olevan aivan yhtä tärkeää (6). Taustalla olevat lapsettomuuskokemus ja lapsettomuushoidot lisäävät äitien ja isien psyykkistä oireilua (7,8), mutta on myös tutkimuksia, joissa tulokset ovat olleet päinvastaisia (9,10,11,12). Lahjasukusoluhoidossa olevien psyykkiseen terveyteen vaikuttavat toistuvat pettymykset omilla soluilla tehdyissä hoidoissa ja traumaattiset elämänkokemukset (syöpähoidot, ennenaikaiset vaihdevuodet), jotka ovat johtaneet lahjasukusolujen käyttöön, mutta ennen kaikkea kokemus oman geneettisen perimän jatkumattomuudesta.
Lahjasukusoluilla hoidettavat vanhemmat saavatkin psykologista tukea ja neuvontaa ennen hoitoa. Mahdollista psyykkistä oireilua sekä parisuhteen tilaa selvitetään asiaan perehtyneen terapeutin kanssa, ja esille tulleita ongelmia yritetään ratkoa ennen hoitojen aloittamista.
Parit, jotka ovat saaneet lahjasukusoluhoitoja, ovat olleet tyytyväisiä parisuhteeseensa, ja tämän on todettu suojaavan heitä stressiltä ja psyykkisiltä oireilta (13,14,15).
Psykologisen tuen tarve lahjasukusoluhoidoissa on tunnustettu jo vuosia, ja tuki on ollut osa hoitopolkua jo varhain, kun hoidot Suomessa aloitettiin. Suomen nykyinen hedelmöityshoitolaki velvoittaakin klinikat antamaan hoidettaville lahjasukusoluneuvontaa ennen hoitoa. Lisäksi on pyrittävä varmistumaan siitä, että lapsi syntyy turvalliseen ja tasapainoiseen ympäristöön. ESHRE (European Society for Human Reproduction and Embryology) pitää neuvontaa hoidon edellytyksenä, ja ASRM (American Society for Reproductive Medicine) suosittaa sitä.
Raskausaika
Lahjasukusoluhoitoa saavista ja heidän psyykkisestä hyvinvoinnistaan raskauden aikana on melko vähän tietoa. Raskausaikainen kiintymys vauvaan pohjustaa hyvää varhaista vuorovaikutusta ja kiintymyssuhdetta äidin ja lapsen välillä. Tämä on erityisen tärkeää lahjasukusoluraskauksissa, kun geneettinen linkki toiseen vanhempaan puuttuu (16). Synnytyspelko, masennus, äidin yli 35 vuoden ikä ja suunnittelematon raskaus saattavat heikentää äidin kiintymyssuhdetta lapseen. Sen sijaan hyvät sosiaaliset suhteet, hyvä parisuhde ja keinohedelmöityksen jälkeen alkanut raskaus voimistavat kiintymystä (17,18).
Suomalaisessa kyselytutkimuksessa tutkittiin lahjamunasoluilla raskaaksi tulleita äitejä. Psyykkisiä oireita (masennus- ja ahdistusoireita, uniongelmia, ongelmia sosiaalisissa suhteissa) todettiin yhtä paljon tai vähemmän kuin omilla soluilla koeputkihoidolla tai spontaanisti raskaaksi tulleilla äideillä (19). Oireissa ei todettu ryhmien välillä eroja raskausaikana, mutta synnytyksen jälkeen lahjamunasoluryhmän äidit raportoivat vähemmän ahdistusoireita, univaikeuksia ja vaikeuksia sosiaalisissa suhteissa kuin verrokit. Masennusoireita sen sijaan raportoitiin kaikissa ryhmissä yhtä paljon sekä raskauden aikana että synnytyksen jälkeen. Lahjamunasoluilla raskaaksi tulleista 5–7 %:lla todettiin kliinisesti merkittäviä mielenterveyden oireita (GHQ-36). Myös tulevia isiä tutkittiin. Heillä ei todettu eroja ryhmien välillä.
Tiedetään, että äidin kiintymystä sikiöön raskausaikana vähentää synnytyspelko ja ahdistus sikiön hyvinvoinnista raskauden ja synnytyksen aikana sekä pelko, että joutuisi eroon vastasyntyneestään. Synnytyspelko ei ole tavallisempaa lapsettomuushoitojen jälkeen kuin spontaanisti raskaaksi tulleilla, mutta pitkän lapsettomuuskokemuksen on todettu lisäävän vaikeaa synnytyspelkoa (20). Synnytyspelkoa lisäävät myös traumaattiset elämänkokemukset, aikaisempi operatiivinen synnytys, parisuhteen ongelmat, vaikeudet sosiaalisissa suhteissa ja mielenterveyden ongelmat (21).
Vaikka lahjasukusoluhoidoilla raskaaksi tulleilla pareilla on synnytyspelkoa lisääviä riskitekijöitä, lahjamunasoluhoidolla raskaaksi tulleet äidit kokivat suomalaisen tutkimuksen mukaan kuitenkin jopa vähemmän synnytyspelkoa ja raskauteen liittyviä ahdistusoireita kuin spontaanisti tai koeputkihoidolla omilla soluilla raskaaksi tulleet verrokit (22).
Näiden positiivisten tutkimustulosten ajatellaan selittyvän sillä, että kaikki vanhemmat saavat psykologista tukea ennen lahjamunasoluhoitoa ja heidät valmistellaan kohtaamaan lahjamunasoluraskauksiin liittyvät kohtalaiset raskausriskit. Yksisikiöisissä lahjamunasoluraskauksissa pre-eklampsian esiintyvyys on 9–17 %, kun se on tavanomaisissa koeputkihoidoissa 1–3 %. Ennenaikaisen synnytyksen riski on yksisikiöisissä lahjamunasoluraskauksissa 10–24 % ja tavanomaisten koeputkihedelmöityshoitojen jälkeen 6–19 % (23). Lahjasiittiöhoito yksin ei lisää äidin raskausriskejä.
Synnytyskokemus
Positiivinen synnytyskokemus antaa hyvän pohjan äidin ja lapsen varhaiselle vuorovaikutukselle. Lahjamunasoluraskaudet ovat riskiraskauksia, ja todennäköisyys, että raskaudessa esiintyy komplikaatioita tai synnytys päättyy keisarileikkaukseen, on suurempi kuin spontaanisti alkaneissa raskauksissa (OR 2,38). Tämä todennäköisyys on suurempi myös verrattuna koeputkihoidolla omilla soluilla alkaneisiin raskauksiin (OR 2,20) (23).
Traumaattinen synnytyskokemus voi aiheuttaa äidille synnytyksen jälkeistä masennusta ja imetysvaikeuksia (24). Huonon synnytyskokemuksen riskiä lisäävät myös operatiiviset synnytykset, synnytyksenaikainen kova kipu, tunne hallinnan puuttumisesta synnytyksen aikana ja lapsen joutuminen eroon äidistään (24).
Tutkimukset synnytyskokemuksesta lapsettomuushoitojen jälkeen ovat osoittaneet, että synnytyskokemus on samanlainen kuin spontaanisti raskaaksi tulleilla (25). Lahjamunasoluilla raskaaksi tulleiden suomalaisäitien synnytyskokemus oli verrattavissa omilla soluilla koeputkihoidolla ja spontaanisti raskaaksi tulleiden äitien kokemukseen (22). Akuutti operatiivinen synnytys oli tyytymättömyyden syy erityisesti lahjamunasoluhoidolla lapsensa saaneilla äideillä (22). Tämän arvellaan johtuvan siitä, että naiset kokevat uudelleen pettymyksen tunteita siitä, etteivät voi tulla äideiksi tavanomaisella tavalla. Onnistuneen lahjasiittiöhoidon jälkeen vastaavia tutkimuksia äitien synnytyspelosta ja -kokemuksesta ei ole saatavilla.
Vanhemmuus
Vanhemmuuteen liittyvien stressitekijöiden, masennus- ja ahdistusoireiden on todettu olevan samalla tasolla lahjasukusoluhoidolla lapsensa saaneilla vanhemmilla kuin spontaanisti raskaaksi tulleilla (5). Tutkimuksissa, joissa lapset ovat olleet seurannassa lapsuudesta teini-ikään, ei ole todettu, että geneettisen yhteyden puuttuminen olisi riski perheen tai lapsen psyykkiselle hyvinvoinnille, oli sitten kyseessä lahjamunasolu- tai lahjasiittiöhoito (1,26).
Lahjasukusoluja saaneet vanhemmat joutuvat päättämään, kertoako lapselle taustalla olevasta hedelmöityshoidosta ja lahjasukusolujen käytöstä. Useiden tutkimusten mukaan perheiden hyvinvoinnissa ei ole havaittu eroja sen perusteella, oliko lapselle kerrottu hoidosta vai ei (27,28). On kuitenkin myös tutkimustuloksia, joiden perusteella perheet voivat paremmin, jos ovat olleet avoimia (5,29). Perhesalaisuuksien tiedetään lisäävän vanhempien ahdistuneisuusoireita (30), mutta toisaalta salaisuuden paljastaminen on psykologisesti haastavaa (31). Perheen kannalta tilanne on ikävä, jos vanhemmat ovat eri mieltä siitä, mitä ja milloin kertoa lapselle hoidosta (32).
Lapselle kertominen
Suhtautuminen lahjasukusoluhoitoihin on muuttunut vuosien varrella avoimemmaksi. Samalla monet maat, Suomi mukaan lukien, ovat muuttaneet lainsäädäntöään. Suomeen saatiin hedelmöityshoitolaki vuonna 2007. Sukusolujen luovuttajat olivat siihen saakka olleet pääasiassa anonyymejä, mutta lain voimaantulon jälkeen kaikki luovuttajat on pitänyt rekisteröidä. Tämä tarkoittaa sitä, että lahjasukusoluhoidon avulla syntyneellä lapsella on täysi-ikäiseksi tultuaan oikeus tietää luovuttajansa henkilöllisyys.
Vanhempien aikomus ja halu olla avoimia ei aina toteudu, koska kertominen saatetaan kokea vaikeaksi. Mitä vanhemmaksi lapsi tulee, sitä vaikeammaksi hoidosta kertominen tulee. Suurin osa vanhemmista kertookin lapselleen jo ennen kouluikää, miten hän on saanut alkunsa (33,34).
Avoimuutta kannattavien vanhempien mielestä lapsella on oikeus tietää alkuperästään. He arvostavat rehellisyyttä, ja heidän mielestään salaisuuden pitäminen vahingoittaisi lapsen itsetuntoa ja ylläpitäisi häpeää. Lisäksi vanhemmat pelkäävät, että lapsi saisi tiedon joltain muulta kuin omilta vanhemmiltaan. Ne vanhemmat, jotka eivät halua kertoa lapselle, ovat sitä mieltä, että kertominen on haitallista lapselle ja mahdollisesti lapsen ja toisen vanhemman suhteelle. He myös pelkäävät, että lapsi jollain tavalla kiintyisi luovuttajaan (34,35).
Vanhemmat saavat lain mukaan tietää luovuttajasta vain ulkoiset tuntomerkit. Vähäisistä tiedoista huolimatta vanhemmat ovat raportoineet hyvin vähän huolia, jotka liittyvät luovuttajan ominaisuuksiin, kuten terveyteen, ulkonäköön, persoonallisuuteen, älykkyyteen tai siihen, että oma lapsi ja luovuttajan lapsi kohtaisivat (35,36). Ilahduttavaa oli, että kaikki vanhemmat kokivat, että lapsi tuntuu omalta (34,35).
Vanhempien päätökseen kertoa lapselle lahjasukusoluhoidosta vaikuttavat heidän omat arvonsa ja uskomuksensa, sosiokulttuuriset tekijät, suhteet läheisiin, hoitohenkilökunnan vaikutus sekä vertaistuki (36). Tiedetään, että nuoremmat äidit ja isät, naiset ja lahjamunasolulla lapsensa saaneet kertovat lapselle useammin kuin lahjasiittiöhoidolla lapsensa saaneet (37).
Vanhempien kannalta salaisuuden säilyttäminen tarkoittaa sitä, että luovuttaja pysyisi poissa heidän perheensä elämästä ja vanhemmat voisivat normalisoida perheensä tilanteen. He haluavat tuntea olevansa ainoat vanhemmat lapselleen. Avoimuus poistaa vanhemmilta salaisuuden säilyttämisen paineen, mutta samalla vanhemmat päästävät luovuttajan lapsen elämään.
Lapsilta itseltään saadaan parhain tieto, miten he kokevat tiedon alkuperästään. Asian tutkiminen on haastavaa, koska kysyä voi vain niiltä lapsilta, joille vanhemmat ovat kertoneet lahjasukusoluhoidosta. Teini-ikäiset lahjasukusoluhoidolla syntyneet nuoret ovat raportoineet, että he haluaisivat tietää geneettisestä taustastaan mahdollisimman varhain ja toivoivat, että luovuttajan henkilötiedot olisivat saatavilla (1,26). Suurin osa nuorista suhtautui lahjasukusolutaustaansa positiivisesti ja aikoi olla yhteydessä luovuttajaan myöhemmin, kun kokee olevansa siihen valmis (26).
Ulkomaisten tutkimusten mukaan nykyään noin 80–90 % vanhemmista on kertonut tai aikoo kertoa lapselleen hoidosta (38,39). Ennen vuotta 2007 tehdyssä suomalaisessa tutkimuksessa lahjamunasoluilla lapsensa saaneista vanhemmista 60 % oli joko kertonut tai aikeissa kertoa lapselle hänen alkuperästään. Tiedon oli jo saanut 27 % lapsista (34). Vastaavasti lahjasiittiöhoidon jälkeen noin 40 % vanhemmista aikoi kertoa lapselle ja 16 % näistä lapsista oli tiedon jo saanut (35). Nykyään lähes kaikki hoitoon tulevat parit ovat sitä mieltä, että hoidosta pitäisi kertoa lapselle. Vielä ei tietenkään voi tietää, toteutuuko heidän aikomuksensa. Toistaiseksi ei ole saatavilla suomalaista tutkimustietoa niistä vanhemmista, jotka on hoidettu hedelmöityshoitolain voimaantulon jälkeen.
Lopuksi
Lahjasukusoluilla lapsensa saaneet vanhemmat näyttävät tutkimustulosten perusteella voivan hyvin. Keskeistä on hoidon yhteydessä vanhemmille annettava neuvonta ja psyykkinen tuki, jonka tarkoituksena on valmistaa vanhempia hoitoon ja hälventää huolia siitä, mitä tulevaisuus tuo tullessaan. Vanhemmille pitää lahjasukusoluneuvonnan jälkeen jäädä tunne, että mitä tahansa he päättävätkin hoidosta – jatkaa prosessia tai ei, kertoa lapselle tai ei – he voivat luottaa siihen, että heillä on tukea ja apua löytää ratkaisu ongelmiinsa.
Hoitoa voidaan lykätä kuormittavassa elämäntilanteessa, mutta toisinaan raskausongelmat tai syntyvän lapsen sairaus ilmaantuvat varoittamatta. Tutkimustietoa tarvittaisiinkin niiden vanhempien tilanteesta, joilla on lapsesta johtuvia stressitekijöitä raskauden aikana ja syntymän jälkeen. On myös tärkeätä kertoa vanhemmille hoidon aikana, että psykologista tukea pitää ja saa hakea herkästi sekä raskauden aikana että silloin, kun perheessä on jo lapsi. Tällaista tukea pitäisikin tarjota perheille aktiivisemmin.
Lahjasukusoluhoito on lapsettomille hieno mahdollisuus saada kauan kaipaamansa lapsi. Sitä ei kuitenkaan pitäisi nähdä hoidon rutiininomaisena jatkona sen jälkeen, kun hoidot omilla sukusoluilla ovat epäonnistuneet. Hyvät tutkimustulokset vanhempien psyykkisestä hyvinvoinnista selittyvät osin sillä, että vanhemmat ovat miettineet hoitoja perinpohjaisesti ennen niiden aloittamista. Kun hoitoa pohditaan ja siihen ryhdytään, päätökset pitäisi ensi sijassa tehdä syntyvän lapsen etua ajatellen.
Mari Sälevaara: Ei sidonnaisuuksia.
- 1
- Golombok S, Ilioi E, Blake L, Roman G, Jadva V. A longitudinal study of families formed through reproductive donation: Parent - adolescent relationships and adolescent adjustment at age 14. Dev Psych 2017;53: 1966–77.
- 2
- Chen TH, Chang SP, Tsai CF, Juang KD. Prevalence of depressive and anxiety disorders in an assisted reproductive technique clinic. Hum Reprod 2004;19:2313–18.
- 3
- Carter J, Applegarth L, Josephs L, Grill E, Baser RE, Rosenwaks Z. A cross-sectional cohort study of infertile women awaiting oocyte donation: the emotional, sexual, and quality-of-life impact. Fertil Steril 2011 February 01;95(2):711-6.e1.
- 4
- Indekeu A, D’Hooghe T, De Sutter P ym. Parenthood motives, well-being and disclosure among men from couples ready to start treatment with intrauterine insemination using their own sperm or donor sperm. Hum Reprod 2012;27:159–66.
- 5
- Blake L, Jadva V, Golombok S. Parent psychological adjustment, donor conception and disclosure: a follow-up over 10 years. Hum Reprod 2014;29:2487–96.
- 6
- Wilson S, Durbin CE. Effects of paternal depression on fathers’ parenting behaviors: a meta-analytic review. Clin Psychol Rev 2010;30:167–80.
- 7
- Verhaak CM, Smeenk JM, van Minnen A, Kremer JA, Kraaimaat FW. A longitudinal, prospective study on emotional adjustment before, during and after consecutive fertility treatment cycles. Hum Reprod 2005;20:2253–60.
- 8
- Garcia-Blanco A, Diago V, Hervas D, Ghosn F, Vento M, Chafer-Pericas C. Anxiety and depressive symptoms, and stress biomarkers in pregnant women after in vitro fertilization: a prospective cohort study. Hum Reprod 2018;33:1237–46.
- 9
- Repokari L, Punamaki RL, Poikkeus P ym. The impact of successful assisted reproduction treatment on female and male mental health during transition to parenthood: a prospective controlled study. Hum Reprod 2005;20:3238–47.
- 10
- Punamaki RL, Repokari L, Vilska S ym. Maternal mental health and medical predictors of infant developmental and health problems from pregnancy to one year: does former infertility matter? Infant Behav Dev 2006;29:230–42.
- 11
- Gourounti K. Psychological stress and adjustment in pregnancy following assisted reproductive technology and spontaneous conception: A systematic review. Women Health 2016;56:98–118.
- 12
- Salih Joelsson L, Tyden T, Wanggren K ym. Anxiety and depression symptoms among sub-fertile women, women pregnant after infertility treatment, and naturally pregnant women. Eur Psychiatry 2017;45:212–9.
- 13
- Blake L, Casey P, Jadva V, Golombok S. Marital stability and quality in families created by assisted reproduction techniques: a follow-up study. Reprod Biomed Online 2012;25:678–83.
- 14
- Sydsjo G, Lampic C, Bladh M, Skoog Svanberg A. Relationships in oocyte recipient couples - a Swedish national prospective follow-up study. Reprod Health 2014;11:38.
- 15
- Sydsjo G, Svanberg AS, Bladh M, Lampic C. Relationships in couples treated with sperm donation - a national prospective follow-up study. Reprod Health 2014;11:62.
- 16
- Siddiqui A, Hägglöf B. Does maternal prenatal attachement predict postnatal mother-infant interaction? Early Hum Dev 2000;59:13–25.
- 17
- Chen CJ, Chen YC, Sung HC, Kuo PC, Wang CH. Perinatal attachement in naturally pregnant and infertility-treated pregnant women in Taiwan. J Adv Nurs 2011; 67:2200–8.
- 18
- Lindroos A, Ekholm E, Pajulo M. Maternal-fetal attachment during pregnancy--possibility and challenge for anterpartal care. Duodecim 2015;131:143–9.
- 19
- Sälevaara M, Punamäki RL, Unkila-Kallio L, Vänskä M, Tulppala M, Tiitinen A. The mental health of mothers and fathers during pregnancy and early parenthood after successful oocyte donation treatment: A nested case-control study. Acta Obstet Gynecol Scand 2018;97:1478–85.
- 20
- Poikkeus P, Saisto T, Unkila-Kallio L ym. Fear of childbirth and pregnancy-related anxiety in women conceiving with assisted reproduction. Obstet Gynecol 2006;108:70–6.
- 21
- Rouhe H, Salmela-Aro K, Gissler M, Halmesmaki E, Saisto T. Mental health problems common in women with fear of childbirth. BJOG 2011;118:1104–11.
- 22
- Sälevaara M, Punamäki RL, Poikkeus P, Flykt M, Tulppala M, Tiitinen A. Fear and experience of childbirth among women who conceived with donated oocytes: a prospective cohort study. Acta Obstet Gynecol Scand 2016;95:755–62.
- 23
- Storgaard M, Loft A, Bergh C ym. Obstetric and neonatal complications in pregnancies conceived after oocyte donation: a systematic review and meta-analysis. BJOG 2017;124:561–72.
- 24
- Waldenstrom U, Hildingsson I, Rubertsson C, Radestad I. A negative birth experience: prevalence and risk factors in a national sample. Birth 2004;31:17–27.
- 25
- Poikkeus P, Saisto T, Punamaki RL ym. Birth experience of women conceiving with assisted reproduction: a prospective multicenter study. Acta Obstet Gynecol Scand 2014;93:880–7.
- 26
- Zadeh S, Ilioi EC, Jadva V, Golombok S. The perspectives of adolescents conceived using surrogacy, egg or sperm donation. Hum Reprod 2018;33:1099–106.
- 27
- Golombok S, Readings J, Blake L ym. Children conceived by gamete donation: psychological adjustment and mother-child relationships at age 7. J Fam Psychol 2011;25:230–9.
- 28
- Pennings G. Disclosure of donor conception, age of disclosure and the well-being of donor offspring. Hum Reprod 2017;32:969–73.
- 29
- Ilioi E, Blake L, Jadva V, Roman G, Golombok S. The role of age of disclosure of biological origins in the psychological wellbeing of adolescents conceived by reproductive donation: a longitudinal study from age 1 to age 14. J Child Psychol Psychiatry 2017;58:315–24.
- 30
- Lane JD, Wegner DM. The cognitive consequences of secrecy. J Pers Soc Psychol 1995;69:237–53.
- 31
- Caughlin JP, Bute JJ, Donovan-Kicken E, Kosenko KA, Ramey ME, Brashers DE. Do message features influence reactions to HIV disclosures? A multiple-goals perspective. Health Commun 2009;24:270–83.
- 32
- Gebhardt AJ, Sydsjo G, Skoog Svanberg A, Indekeu A, Lampic C. Parenting stress and its association with perceived agreement about the disclosure decision in parents following donor conception. Acta Obstet Gynecol Scand 2017;96:968–75.
- 33
- Jadva V, Freeman T, Kramer W, Golombok S. The experiences of adolescents and adults conceived by sperm donation: comparisons by age of disclosure and family type. Hum Reprod 2009;24:1909–19.
- 34
- Söderström-Anttila V, Sälevaara M, Suikkari AM. Increasing openness in oocyte donation families regarding disclosure over 15 years. Hum Reprod 2010;25:2535–42.
- 35
- Sälevaara M, Suikkari AM, Söderström-Anttila V. Attitudes and disclosure decisions of Finnish parents with children conceived using donor sperm. Hum Reprod 2013;28:2746–54.
- 36
- Indekeu A, Dierickx K, Schotsmans P, Daniels KR, Rober P, D’Hooghe T. Factors contributing to parental decision-making in disclosing donor conception: a systematic review. Hum Reprod Update 2013;19:714–33.
- 37
- Brewaeys A, Golombok S, Naaktgeboren N, de Bruyn JK, van Hall EV. Donor insemination: Dutch parents’ opinions about confidentiality and donor anonymity and the emotional adjustment of their children. Hum Reprod 1997;12:1591–7.
- 38
- Isaksson S, Sydsjo G, Skoog Svanberg A, Lampic C. Disclosure behaviour and intentions among 111 couples following treatment with oocytes or sperm from identity-release donors: follow-up at offspring age 1-4 years. Hum Reprod 2012;27:2998–3007.
- 39
- Applegarth LD, Kaufman NL, Josephs-Sohan M, Christos PJ, Rosenwaks Z. Parental disclosure to offspring created with oocyte donation: intentions versus reality. Hum Reprod 2016;31:1809–15.
Treatment with donated gametes and the parents’ mental wellbeing
The use of donated gametes has made parenthood possible for those women and men who are unable to conceive with their own. The number of treatments is constantly increasing. At the same time there is a constant shortage of donated cells. In Finland every year 150–200 children are born after egg donation treatment and 300 children after sperm donation. Parental psychological health during pregnancy and transition to parenthood has scarcely been addressed while most of the existing studies have concentrated on the parent-child relationship. One of the most important questions in gamete donation is whether the child should be informed about his/her genetic background.
Studies of parental psychological well-being have revealed reassuring results. Parental mental health during egg donation pregnancy and early parenthood, and mothers´ fear of childbirth and experience of childbirth have been better than or as good as among parents conceiving with conventional IVF and naturally.
General psychological well-being of donation families is good and children and parents are well-adjusted in both family types (egg donation and sperm donation) but issues of disclosure may have an influence on these families. Openness towards the child and closest family members has been increasing. Nowadays 80–90% of parents intend to tell or have already told their child about his/her genetic background and disclosure has not been considered a risk for the child.
Before a couple is allowed to enter donation treatment they are screened for mental health and marital problems and receive psychological support to help them cope with any existing problems or distress. Pretreatment preparation of couples partly explains these encouraging results which hopefully help infertile couples to overcome their fears of the unknown and to parent their long-wanted child.