Milloin kroonisen vatsakivun kirurginen hoito on perusteltua?
Yleislääkärin vastaanotolla potilaista 3–5 % valittaa pitkittynyttä vatsakipua tai muuta vatsaoiretta. Hoitavan lääkärin haasteena on erottaa vatsakivun toiminnalliset ja elimelliset syyt.
Diagnoosin teon työkaluina ovat huolellinen anamneesi, kliininen status, laboratoriokokeet, tähystykset sekä tarvittaessa kuvantaminen.
Aikuisväestössä orgaanisista sairauksista yleisimpiä ovat refluksitauti, sappikivet, paksusuolen divertikuloosi tai diverkuliitti, kiinnikevaivat ja vatsanpeitteiden kivut.
Paras tutkimusnäyttö on refluksitaudin ja oireellisten sappikivien kirurgisesta hoidosta. Melko hyvin on tutkittu myös kipukirurgiaa kroonisen haimatulehduksen hoidossa.
Leikkaushoito on lähes aina perusteltua oireisessa nivus- tai vatsanpeitteiden tyrässä.

Yleislääkärin vastaanotolla potilaista 3–5 % valittaa pitkittynyttä, yli 3 kuukautta kestänyttä vatsakipua tai muuta vatsaoiretta (1). Hoitavan lääkärin haasteena on erottaa toiminnalliset syyt (n. 40 %) ja toisaalta löytää elimelliset sairaudet (n. 60 %) (taulukko 1). Tärkeintä potilaan hoidossa on varmistaa vatsaoireen hyvänlaatuisuus ja selvittää se potilaalle perusteellisesti. Tässä työkaluina ovat edelleen huolellinen anamneesi, kliininen status, laboratoriokokeet, endoskopiat (gastro- ja kolonoskopia) sekä tarvittaessa kuvantaminen (vatsan kaiku- tai magneettikuvaus).
Vatsan magneettikuvaus on avohoidossa hinnaltaan nykyisin kaikukuvauksen tasoa, mutta diagnostiikaltaan paljon informatiivisempi. Jatkotutkimuksina tehdään tarvittaessa vartalon tietokonekuvaus, joskus isotooppikuvauksia tai muita kliinisen fysiologian tutkimuksia. Toiminnallisten syiden hoito on luonnollisesti oireenmukaista. Viskeraalisten eli sisäelinkipujen (esim. sappikivet, paksusuolen divertikuliitti, krooninen haimatulehdus) hoito on sekä kirurgista että konservatiivista. Viskeraalisten kipujen hoidossa tarvitaan usein erikoislääkärin konsultaatiota; esimerkiksi endometrioosiepäilyssä konsultoidaan gynekologia. Tässä katsauksessa pohditaan, onko kroonisen vatsakivun kirurginen hoito joskus perusteltua ja arvioidaan näytön astetta.
Vatsaoireen yleisyys
Krooninen vatsakipu on aina haaste sekä perusterveydenhuollossa että erikoissairaanhoidossa. Nämä potilaat tarvitsevat runsaasti terveyskeskuksien vastaanottoja, endoskopiayksiköitä, radiologiaa, kirurgiaa ja usein myös kipupoliklinikkaa (1,2). Kroonisia vatsakipuja on joskus jopa joka toisella aikuisella (3). Aikuisten vatsavaivoista toiminnallisia on noin 40–50 % ja lapsilla jopa 90 % (4,5). Ylävatsa-oireisella (dyspepsia) potilaalla esiintyy vähintään yksi seuraavista: haittaava ruokailun jälkeinen täyteläisyyden tunne, varhainen kylläisyys, ylävatsakipu (epigastrinen kipu) tai -polttelu. Dyspeptisten oireiden taustalla voi olla orgaaninen (oireen taustalla on elimellinen syy) tai toiminnallinen dyspepsia. Toiminnallisten vatsakipujen syitä ovat ärtyvä paksusuoli, ruokatorven, mahalaukun, sappiteiden tai virtsarakon motiliteettihäiriöt (5,6,7). Usein potilailla on taustalla myös masennusta, tukielimistön kipuja (esimerkiksi fibromyalgia) tai muita psykosomaattisia oireita (6). Nykyisillä tutkimusmenetelmillä tavalliset orgaaniset vatsakivun syyt voidaan diagnosoida melko luotettavasti.
Aikuisväestössä orgaanisista sairauksista yleisimpiä ovat refluksitauti, sappikivet, paksusuolen divertikuloosi tai diverkuliitti, kiinnikevaivat ja vatsanpeitteiden kivut (8,9,10,11,12). Paksusuolen divertikuloosi yleistyy iän myötä, ja yli 70-vuotiaista divertikkeleitä on suurimmalla osalla. Arviolta 75–80 %:lla divertikuloosi on oireeton koko iän. Divertikuloosin syy-yhteys epämääräisiin vatsavaivoihin jää usein epäselväksi (13). Maligniteetteja löytyy onneksi vain 1–2 %:lta kroonista vatsakipua valittavista potilaista (14). Laktoosi-intoleranssi (17 %) ja keliakia (2 %) tulee myös muistaa vatsavaivojen syinä (1,2) (taulukko 1).
Diagnoosi ja tutkiminen
Tarkka anamneesi on olennaisen tärkeä potilaan vatsavaivojen selvittelyssä. On otettava selvää kivun paikasta, luonteesta ja kestosta, mahdollisista helpottavista tai pahentavista tekijöistä ja kivun säteilystä. Esimerkiksi ruokailun jälkeinen kipu voi viitata sappikiviin tai asentoriippuvainen kipu kiinnikevaivaan. On myös tiedusteltava mahdollisista liitännäisoireista, joita ovat lämpöily, painon muutokset, pahoinvointi tai oksentelu, ummetus, veriulosteet, meleena (mustat veriulosteet), keltaisuus sekä virtsan väri. Aiemmista sairauksista tärkeitä ovat maligniteetit, tuki- ja liikuntaelimistön (TULES-) vaivat sekä sydän- ja verisuonisairaudet. Vatsan alueen leikkaukset (arpityrät, kiinnikkeet, hermopinteet) tulee kartoittaa kyselemällä ja vatsanpeitteiden arpia tutkimalla. Sukuhistorian kannalta merkittäviä ovat etenkin tulehdukselliset suolistosairaudet, syövät ja keliakia.
Ärtyvän suolen oireyhtymä on yleisin pitkäaikaisten vatsavaivojen syy (taulukko 1). Diagnoosin voi yleensä tehdä ilman kajoavia tutkimuksia (15). Tyypillinen oire on vatsakipu, joka helpottuu ulostamalla. Ulosteiden koostumus ja ulostamisfrekvenssi vaihtelevat. Potilailla on usein vatsan turvotusta, ilmavaivoja, ulostamispakkoa, limaisia ulosteita ja tunne, että peräsuoli ei tyhjene hyvin. Oireet ovat ilmenneet usein jo nuorena tai viimeistään ennen 50 vuoden ikää.
Komplisoitumattoman sappikivitaudin tyypillinen oire on ruokailuun liittyvä oikean kylkikaaren kipu, joka rauhoittuu muutaman tunnin kuluessa. Kipu voi olla kovaa ja siihen voi liittyä pahoinvointia ja oksentelua. Kipukohtausten välillä potilas on yleensä oireeton. Kivun provosoi yleensä rasvainen ruoka, kaali, omena, lanttu tai kananmunat. Paksusuolen divertikuloosi ja krooninen divertikuliitti aiheuttavat kipua vasemmalle tai keskelle alavatsaa, ja kipu ei liity yleensä ruokailuun tai asentoon (13). Vatsanpeitteiden hermokipu on paikallista, pinnallista, reagoi sormella naputteluun (positiivinen triggerpiste) ja häviää paikallispuudutteella.
Tukirankaperäiset vaivat tai sepelvaltimotauti voivat myös tehdä säteilykipua vatsan puolelle. Selän ja lonkan sairauksissa voi esiintyä jomottavaa kipua alavatsalla, joka voi pahentua rasituksessa tai vaivata yöllä tietyissä asennoissa. Tyypillinen selästä vatsaan säteilevä kipu on rintarangan osteoporoottisesta murtumasta aiheutuva dermatomin myötäinen säteilykipu.
Ylävatsavaivojen diagnostiikasta on julkaistu Käypä hoito -suositus (16). Jos potilaalla on ylävatsavaivoja ilman hälyttäviä oireita, voidaan alle 50-vuotiaat hoitaa empiirisellä lääkityksellä ilman kajoavia tutkimuksia. Ruokatorven refluksisairaus on väestössä yleinen, mutta se harvoin aiheuttaa pelkästään vatsakipua ilman muita tyypillisiä refluksiin sopivia oireita, kuten närästystä tai regurgitaatiota (8). Anemia, meleena, laihtuminen, nielemisvaikeudet tai oksentelu vaativat gastroskopian.
Kroonisten ylävatsavaivojen selvittelyissä gastroskopia tulisi tehdä aina ennen ylävatsan kaikukuvausta, jollei oireisto viittaa vahvasti sappikivitautiin (16). Jos potilaalla on krooninen ripuli, tulehdusarvojen tai ulosteen kalprotektiinin nousua, veriulosteita tai suvussa paksusuolisyöpää, kannattaa tutkimukset aloittaa kolonoskopialla. On kuitenkin tärkeää, että tähystystutkimuksia ei uusita toistuvasti toiminnallisissa vatsavaivoissa ja muistetaan kuvantaminen täydentävänä tutkimuksena. Laboratoriotutkimuksia ei yleensä tarvita primaariselvittelyissä, mutta oireen pitkittyessä tulee niitäkin harkita (pieni verenkuva, s-CRP, s-ALAT, s-AFOS, s-KREA, keliakiavasta-aineet, laktoositesti, kilpirahasfunktio ja p-CA). Alavatsakivuissa on myös muistettava tarvittaessa konsultoida gynekologia.
Kroonisen vatsakivun kuvantaminen
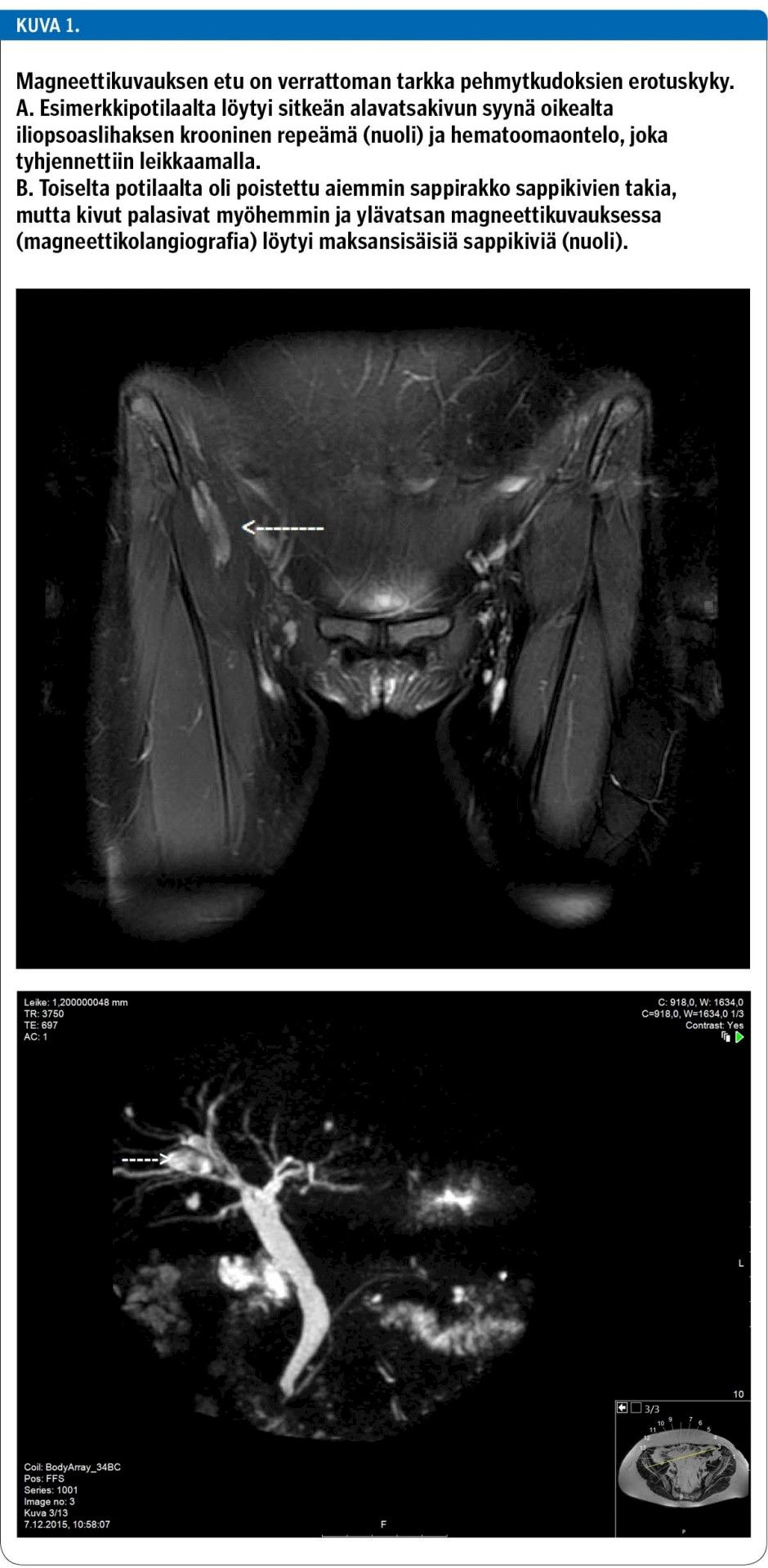
Perusterveydenhuollossa vatsan kaikukuvaus on riittävä suoliston ulkopuolisten sairauksien selvittelyssä. Kaikukuvauksessa näkyvät hyvin maksan kaikurakenne ja fokaaliset muutokset, sappikivet ja maksansisäiset sappitiehyet, osittain haima, munuaiset, gynekologiset elimet sekä nesteen kertyminen vatsaonteloon (ascites) ja tyrät. Nykyisin vatsan magneettikuvaus on yksityissektorilla hinnaltaan kilpailukykyinen kaikukuvauksen kanssa, ja se on kaikukuvausta tarkempi erityisesti lihavilla potilailla. Magneettikuvauksen etuna on sädehygieenisyys sekä tulehdusmuutosten ja kudosedeeman tarkka löytyminen, joten esimerkiksi Crohnin taudissa, endometrioosissa ja divertikuliitissa sen on todettu olevan varsin luotettava (17,18).
Koska magneettikuvauksessa ei käytetä ionisoivaa säteilyä, niin se sopii hyvin lasten ja hedelmällisessä iässä olevien naisten kuvantamiseen (poikkeuksena alkuraskaus). Tahdistinpotilaiden magneettikuvaus tarvitsee erityisjärjestelyjä. Magneettikuvaus on erityisen hyvä maksan ja sappiteiden sairauksien selvittelyissä (magneettikolangiografia, kuva 1), vatsaontelon takaisten rakenteiden (retroperitoneaalitilan) kuvantamisessa (esimerkiksi haiman sairaudet) ja lantion elinten sekä selkärangan sairauksissa, jotka voivat myös joskus aiheuttaa oireen vatsan puolelle. Jos potilaan krooninen vatsakipu on hankalaa, eikä diagnoosiin päästä endoskopioiden tai edellä mainittujen kuvantamistutkimusten avulla, voidaan tehdä myös vatsan tietokonekuvaus.
Vatsanpeitteet ja kiinnikkeet
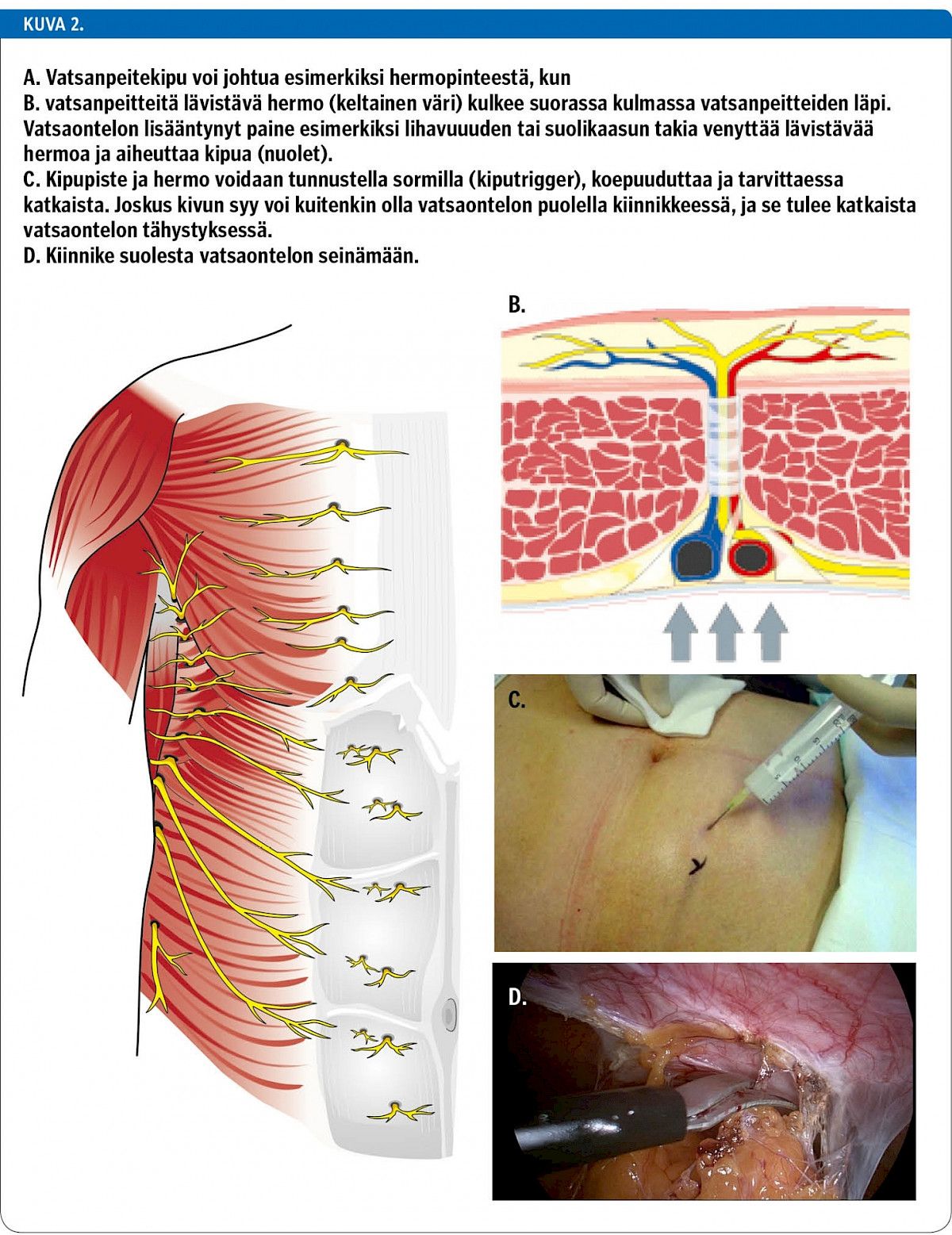
Vatsanpeitekipu on kliinisesti aliarvioitu kroonisen vatsakivun syy (19). Jopa 5–10 % vatsa-oireista johtuu vatsanpeitteitä lävistävien hermojen vaurioista (ACNES = anterior cutaneous nerve entrapment syndrome). Syitä ovat mm. leikkausarvet, piilevät tyrät, verenpurkaumat, kasvaimet tai diabeettinen neuropatia, jotka vaurioittavat kyseistä hermoa. Erityisesti lihavilla potilailla vatsansisäinen tai ihonalainen rasva voi venyttää vatsanpeitteen lävistävän hermon ja aiheuttaa pinteen (kuva 2). Vatsanpeitekipujen leikkaushoidosta tai kiinnikkeiden irrottamisen kirurgisesta hoidosta alkaa olla nykyisin B- ja lähes A-tason tutkimusnäyttöä. Aiheesta on julkaistu ainakin neljä satunnaistettua tutkimusta (20,21,22,23,24,25,26,27,28). Tuorein yleiskatsaus piti kiinnikkeiden irrottamista (adhesiolyysiä) hyödyllisenä vaikeissa tapauksissa, mutta lisänäyttöä tarvitaan edelleen (28). Leikkauksessa voidaan hermo vapauttaa tai katkaista ja poistaa ympäröivä arpikudos. Joskus tarvitaan sen lisäksi laparoskopiaa alapuolella olevien kiinnikkeiden irrottamiseksi (22,23) (kuva 2).
Retrospektiivisiä tutkimuksia kiinnikkeiden laparoskooppisesta irrottamisesta kivun hoidossa on tehty kymmenkunta. Krooninen kipu on saatu pois noin 70 %:lta potilaista, mutta satunnaistettuja tutkimuksia toki tarvitaan lisää (23,24,25,26). Kiinnikkeitä syntyy laparotomian jälkeen jopa 50–90 %:lle ja laparoskopiankin jälkeen noin 1–10 %:lle potilaista. Esimerkiksi Varsinais-Suomen alueella (458 000 asukasta) yhden vuoden aikana lähetettiin kiinnikkeiden takia sairaalahoitoon 138 potilasta, joista 40 leikattiin, ja sairaalan kustannuksiksi arvioitiin vuodessa 270 000 euroa (29). Useimmiten kiinnikkeet ovat oireettomia, mutta ne voivat aiheuttaa myös hedelmättömyyttä, suolitukoksia ja kipuja. Valtaosa kiinnikepotilaista on keski-ikäisiä naisia, ja kipuoire on valitettavan usein hoitoresistentti lääkehoidoille. Tällaisen potilaan voi lähettää kirurgin konsultaatioon ja harkita joskus kiinnikkeiden irrotusta.
Refluksitauti, sappikivet, krooninen haimatulehdus, tyrät
Elimellisten sairauksien kirurgisesta hoidosta paras tutkimusnäyttö on refluksitaudin ja oireellisten sappikivien kohdalla (8,30,31,32,33). Vaikean, lääkehoidolle resistentin refluksitaudin hoitona voidaan edelleen suositella laparoskooppista antirefluksileikkausta, kunhan potilasvalinta on oikea. Myös sappirakkotulehduksen tai sappikivikoliikin hoitona laparoskooppinen sappirakon poistoleikkaus on perusteltua näytön asteella A (31,32,33).
Kroonisen haimatulehduksen kipu aiheutuu yleensä pitkittyneestä tulehdusprosessista, kudospaineesta ja haiman eksokriinisestä vajaatoiminnasta. Diagnoosissa keskeistä on ylävatsakipu liittyneenä rasvaiseen ripuliin, laihtumiseen ja haiman kuvantamislöydöksiin (kalkkeumat, atrofia, massat, pseudokystat). Matala ulosteen elastaasiarvo on myös viitteellinen. Kroonisen haimatulehduksen konservatiivisessa hoidossa keskeistä on alkoholin käytön lopettaminen, riittävä kipulääkitys ja ravitsemusohjaus sekä eksokriinisen vajaatoiminnan korvaushoito. Kipukirurgia (resektiot tai endoskooppinen hoito) kroonisen haimatulehduksen hoidossa on myös melko hyvin tutkittu satunnaistetuissa, kontrolloiduissa sarjoissa (34,35,36,37). Paksusuolen divertikuloosin resektiota kivun hoitona on sen sijaan huonosti tutkittu, vaikka oireellisia divertikuloosipotilaita on runsaasti (38). Leikkaushoito on lähes aina perusteltua vaikeaoireisessa nivus- tai vatsanpeitteiden tyrässä (39).
Sairaaloiden kipupoliklinikoilla on myös keskeinen rooli pitkittyneessä vatsakivussa. Diagnostiikka ja tarvittaessa kirurginen hoito kuuluu tehdä ennen kuin potilas lähetetään kipupoliklinikalle. Esimerkiksi sappikivien aiheuttama ylävatsakipu ja sappirakkotulehduksen hoito kuuluvat kirurgille. Jos sappileikkauksen jälkeen ylävatsavaiva on erittäin invalidisoiva eikä tavanomainen kipulääkitys auta, voidaan konsultoida kipupoliklinikkaa. Vaikeissa toiminnallisissa vatsakivuissa potilas kuuluu myös lähettää kipupoliklinikalle.
Yhteenveto
Krooninen vatsakipu on hankala potilaalle ja lääkärille usein hoitoresistentti tilanne. Se kuormittaa mittavasti terveyskeskuksia ja erikoissairaanhoitoa. Potilaat kannattaa tutkia kerran kunnolla orgaanisten sairauksien poissulkemiseksi. Erityisesti vanhemmat potilaat pelkäävät syöpää ja joskus vatsan kaiku- tai magneettikuvaus on perusteltua pelkästään tämän takia. Vatsanpeitteiden kivut ovat yleisempiä (10 %) kuin luullaan, ja puuduteinjektiot tulee muistaa diagnoosin teon apuna. Valitettavasti kroonisen vatsakivun laadukkaita, A-tason näyttöön perustuvia tutkimuksia on edelleen niukasti tarjolla. Erityisesti aikaisemmin leikatuilla potilailla diagnostinen ja hoidollinen laparoskopia voi olla perusteltua, koska kiinnikkeet eivät näy missään kuvantamistutkimuksissa. Tarkkaan valikoitu potilasryhmä kannattaa siis ohjata kirurgille arvioon.
Markku Heikkinen on saanut luentopalkkioita (Tillotts, AbbVie, Orion) sekä korvauksia kongressimatkojen kustannuksista (Tillotts, Cook Medical, Ferring, Takeda, AbbVie).
Muut kirjoittajat: ei sidonnaisuuksia.
- 1
- Takala J, Heikkinen M, Julkunen R. Terveyskeskuspotilaiden vatsavaivat, Suomen Lääkäril 1991;48:21–6.
- 2
- McGarrity TJ, Peters DJ, Thompson C, McGarrity SJ. Outcome of patients with chronic abdominal pain referred to chronic pain clinic. Am J Gastroenterol 2000;95:1812–6.
- 3
- Heading RC. Prevalence of upper gastrointestinal symptoms in the general population: a systematic review. Scand J Gastroenterol Suppl 1999;231:3–8.
- 4
- Thornton GC, Goldacre MJ, Goldacre R ja Howarth LJ. Diagnostic outcomes following childhood non-specific abdominal pain: a record-linkage study. Arch Dis Child 2016;101:305–9.
- 5
- Mujagic Z, Keszthelyi D, Aziz Q, ym. Systematic review: instruments to assess abdominal pain in irritable bowel syndrome. Aliment Pharmacol Ther 2015;42:1064–81.
- 6
- Hillilä MT, Hämäläinen J, Heikkinen ME, Färkkilä MA. Gastrointestinal complaints among subjects with depressive symptoms in the general population. Aliment Pharmacol Ther 2008;28:648–54.
- 7
- Hillilä MT, Färkkilä MA. Prevalence of irritable bowel syndrome according to different diagnostic criteria in a non-selected adult population. Aliment Pharmacol Ther 2004;20:339–45.
- 8
- Patti MG. An evidence-based approach to the treatment of gastroesophageal reflux disease. JAMA Surg 2016;151:73–8.
- 9
- Aerts R, Penninckx F. The burden of gallstone disease in Europe. Aliment Pharmacol Ther 2003;18(suppl 3):49–53.
- 10
- Rose J, Parina RP, Faiz O ym. Long-term outcomes after initial presentation of diverticulitis. Ann Surg 2015;262:1046–53.
- 11
- ten Broek RP, Bakkum EA, van Laarhoven CJ, van Goor H. Epidemiology and prevention of postsurgical adhesions revisited. Ann Surg 2016;263:12–9.
- 12
- Srinivasan R ja Greenbaum DS. Chronic abdominal wall pain: a frequently overlooked problem. Am J Gastroenterol 2002;97:824–30.
- 13
- Andeweg CS, Berg R, Staal B ym. Patient-reported outcomes after conservative or surgical management of recurrent and chronic complaints of diverticulitis: systematic review and meta-analysis. Clin Gastroenterol Hepatol 2016;14:183–90.
- 14
- Heikkinen M, Pikkarainen P, Takala J ym. Etiology of dyspepsia: four hundred unselected consecutive patients in general practice. Scand J Gastroenterol 1995;30:519–23.
- 15
- Hillilä M, Färkkilä M. Ärtyvän suolen oireyhtymän lääkehoito. Lääketieteellinen Aikakauskirja Duodecim 2004;120:2453–8.
- 16
- Ylävatsavaivaisen potilaan tutkiminen ja hoito. Lääketieteellinen Aikakauskirja Duodecim 2012;128:2376–7.
- 17
- Church PC, Turner D, Feldman BM ym. Systematic review with meta-analysis: magnetic resonance enterography signs for the detection of inflammation and intestinal damage in Crohn’s disease. Aliment Pharmacol Ther 2015;41:153–66.
- 18
- Schneider C, Oehmke F, Tinneberg HR, Krombach GA. MRI technique for the preoperative evaluation of deep infiltrating endometriosis: current status and protocol recommendation. Clin Radiol 2016;71:179–94.
- 19
- Lindsetmo RO, Stulberg J. Chronic abdominal wall pain – a diagnostic challenge for the surgeon. Am J Surg 2009;198:129–34.
- 20
- van Assen T, Boelens OB, van Eerten PV ym. Long-term success rates after an anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome. Surgery 2015;157:137–43.
- 21
- Boelens OB, van Assen T, Houterman S ym. A double-blind, randomized, controlled trial on surgery for chronic abdominal pain due to anterior cutaneous nerve entrapment syndrome. Ann Surg 2013;257:845–9.
- 22
- Paajanen H. Does laparoscopy used in open exploration alleviate pain associated with chronic intractable abdominal wall neuralgia? Surg Endosc 2006;20:1835–8.
- 23
- Gerner-Rasmussen J, Burcharth J, Gögenur I. The efficacy of adhesiolysis on chronic abdominal pain: a systematic review. Langenbecks Arch Surg 2015;400:567–76.
- 24
- Swank DJ, Swank-Bordewijk SCG, Hop WCJ ym. Laparoscopic adhesiolysis in patients with chronic abdominal pain: a blinded randomised controlled multi-centre trial. Lancet 2003;361:1247–51.
- 25
- Paajanen H, Julkunen K, and Waris H. Laparoscopy in chronic abdominal pain: A prospective nonrandomized long-term follow-up study. J Clin Gastroenterol 2005;39:110–4.
- 26
- Peters AA, Trimbos-Kemper GC, Admiraal C ym. A randomized clinical trial on the benefit of adhesiolysis in patients with intraperitoneal adhesions and chronic pelvic pain. Br J Obst Gyn 1992;99:59–62.
- 27
- Oor JE, Unlu C, Hazebroek EJ. Systematic review of the treatment for abdominal cutaneous nerve entrapment syndrome (ACNES). Am J Surg 2016;212:165–74.
- 28
- Gerner-Rasmussen J, Burcharth J, Gögenur I. The efficacy of adhesiolysis on chronic abdominal pain: a systematic review. Langenbecks Arch Surg 2015;400:567–76.
- 29
- Kössi J, Salminen P, Rantala A, Laato M. Population-based study of the surgical workload and economic impact of bowel obstruction caused by postoperative adhesions. Br J Surg 2003;90:1441–4.
- 30
- Galmiche JP, Hatlebakk J, Attwood S ym. Laparoscopic antireflux surgery vs esomeprazole treatment for chronic GERD: the LOTUS randomized clinical trial. JAMA 2011;305:1969–77.
- 31
- Wanjura V, Lundström P, Osterberg J ym. Gastrointestinal quality-of-life after cholecystectomy: indication predicts gastrointestinal symptoms and abdominal pain. World J Surg 2014;38:3075–81.
- 32
- Gutt CN, Encke J, Köninger J ym. Acute cholecystitis: early versus delayed cholecystectomy, a multicenter randomized trial. Ann Surg 2013;25:385–93.
- 33
- Schmidt M, Søndenaa K, Vetrhus M ym. A randomized controlled study of uncomplicated gallstone disease with a 14-year follow-up showed that operation was the preferred treatment. Dig Surg 2011;28:270–6.
- 34
- Bouwense SA, Ahmed AU, ten Broek RP ym. Altered central pain processing after pancreatic surgery for chronic pancreatitis. Br J Surg 2013;100:1797–804.
- 35
- Ahmed Ali U, Pahlplatz JM, Nealon WH ym. Endoscopic or surgical intervention for painful obstructive chronic pancreatitis. Cochrane Database 2015;19:CD007884.
- 36
- Yang CJ, Bliss LA, Schapira EF ym. Systematic review of early surgery for chronic pancreatitis: impact on pain, pancreatic function, and re-intervention. J Gastrointest Surg. 2014;18:1863–9.
- 37
- Bachmann K, Tomkoetter L, Erbes J ym. Beger and Frey procedures for treatment of chronic pancreatitis: comparison of outcomes at 16-year follow-up. J Am Coll Surg 2014;219:208–16.
- 38
- Andeweg CS, Berg R, Staal B ym. Patient-reported outcomes after conservative or surgical management of recurrent and chronic complaints of diverticulitis: systematic review and meta-analysis. Clin Gastroenterol Hepatol 2016;14:183–90.
- 39
- Fitzgibbons RJ Jr, Forse RA. Clinical practice. Groin hernias in adults. N Engl J Med 2015;372:756–63.
Is surgical treatment of chronic abdominal pain evidence-based?
Patients with chronic abdominal pain are frequently encountered in primary health care and are often subjected to multiple diagnostic tests with no conclusive outcome. The causes of chronic abdominal pain can be roughly divided into functional conditions (40%) and organic diseases (60%). The most important message to the patient is to confirm the benign nature of his or her disabling abdominal symptom. Clinical history and examination, blood laboratory tests, endoscopies and abdominal imaging are still the cornerstones of correct diagnosis. Abdominal magnetic resonance imaging is becoming an important tool for physicians to distinguish organic diseases from functional symptoms. Adhesions and abdominal wall pain are probably under-diagnosed causes of chronic abdominal pain. It is also known that in many patients with chronic abdominal pain psychological factors play a key role. Our aim was to review the evidence-based studies of surgical treatment of chronic abdominal pain.