Valoihottumat – auringon aiheuttama kiusa
• Valoihottumat ovat auringon ultraviolettisäteilyn tai näkyvän valon aiheuttamia ihottumia, jotka ilmaantuvat yleensä keväällä tai alkukesästä.
• Niistä yleisin on monimuotoinen valoihottuma. Siinä kehittyy kutisevia ihomuutoksia tavallisesti käsivarsiin, rintakehälle ja kasvoille. Se on yleensä lievä ja rauhoittuu itsekseen muutamassa päivässä.
• Oireilua pyritään ehkäisemään suojautumalla auringonvalolta.
• Hoitona käytetään muun muassa kortikosteroidivoiteita, systeemisteroidia ja antihistamiinia.

Ultraviolettisäteily (UV-säteily) on sähkömagneettista aaltoliikettä, joka on aallonpituudeltaan röntgensäteilyn ja näkyvän valon välissä (1). Se jaetaan aallonpituuden mukaan UVA- (320–400 nm), UVB- (280–320 nm) ja UVC-säteisiin (100–280 nm).
Maahan pääsevästä auringon UV-säteilystä 95 prosenttia on UVA-säteitä. Ne läpäisevät ikkunalasin ja tunkeutuvat ihon dermikseen asti. UVB-säteitä on noin viisi prosenttia ilmakehään asti pääsevästä UV-säteilystä. Ne eivät läpäise ikkunalasia ja pysähtyvät ihossa epidermikseen (2). UVB-säteet vaikuttavat ihon D-vitamiinin tuotantoon, punoitukseen ja ruskettumiseen. UVB-säteiden hoitava vaikutus ihotauteihin on suurempi kuin UVA-säteiden. UVC-säteet suodattuvat kokonaan pois ilmakehän yläkerroksissa (3).
Auringonvalon aiheuttamia välittömiä haittoja iholle ovat ihon palaminen, varsinaiset valoihottumat ja sairaudet, joiden iho-oireita UV-säteily pahentaa. Varsinaisia valoihottumia ovat monimuotoinen valoihottuma, aktiininen prurigo, valonokkosihottuma, krooninen aktiininen dermatiitti sekä ulkoisen tai sisäisen tekijän aiheuttama herkistymä UV-säteilylle.
Valoihottumista yleisin on monimuotoinen valoihottuma, jonka ihomuutokset ovat nimen mukaisesti monimuotoisia. Valonokkosihottuman ihomuutokset ovat samanlaisia kuin muissakin nokkosihottumissa. Kroonisen aktiinisen dermatiitin ihottuma muistuttaa ekseemaa. Muun muassa ruusufinni, herpes, punahukka, dermatomyosiitti, porfyriat ja Darierin tauti ovat sairauksia, jotka voivat pahentua UV-säteilystä (4).
Monimuotoinen valoihottuma
Monimuotoinen valoihottuma on yleinen (5). Pohjoismaiden leveysasteilla sitä esiintyy lievänä jopa 10–20 prosentilla ihmisistä (6,7). Siitä on käytetty myös termejä aurinkoihottuma ja aurinkoallergia. Termiä aurinkoallergia ei kannata käyttää, koska se on virheellinen.
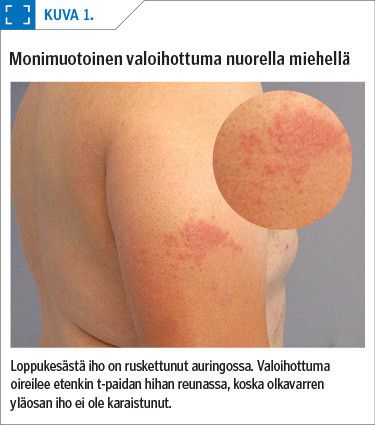
Tämä ihottuma on yleisempi naisilla kuin miehillä. Sen aiheuttavat UVA- ja UVB-säteet. Oireilu alkaa lapsena tai varhaisaikuisuudessa, alle 30 vuoden iässä. Käsivarsiin, ranteisiin, kädenselkiin, rintakehälle ja kasvoille kehittyy voimakkaasti kutisevia ihomuutoksia: punoitusta, näppylöitä, läiskiä ja joskus rakkuloita (kuva 1).
Oireet ilmaantuvat minuuttien tai tuntien aurinkoaltistuksessa – yleensä tunnin tai vuorokauden kuluessa – ja rauhoittuvat muutamassa päivässä. Oireiden ilmaantuminen viiveellä on monimuotoisen valoihottuman oleellinen piirre. Kesän edetessä tapahtuu usein karaistuminen, ihottuma tulee esiin seuraavana keväänä ja rauhoittuu vuosien kuluessa.
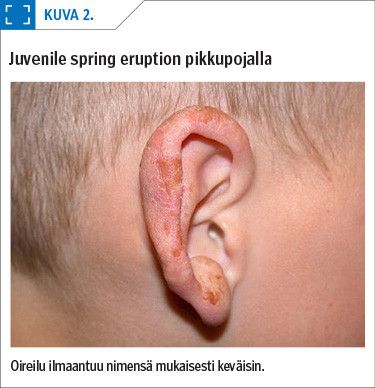
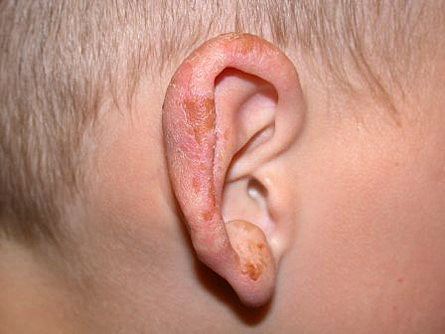
Monimuotoisen valoihottuman alatyyppejä ovat muun muassa juvenile spring eruption ja hydroa vacciniforme. Ensiksi mainittu tarkoittaa rakkulointia tyypillisesti pikkupoikien korvalehdissä (kuva 2). Hydroa vacciniforme on erittäin harvinainen, 3–15-vuotiailla esiintyvä ihottuma, joka oireilee erityisesti kasvoilla ja voi jättää arpia (8).
Aktiininen prurigo
Aktiininen prurigo on harvinainen ihotauti, jota esiintyy lähinnä Amerikan alkuperäisasukkailla (9). Sen aiheuttavat UVA- ja UVB-säteet, ja se on yleisempi tytöillä kuin pojilla. Oireilu alkaa leikki-iässä. Ihottumaa ilmaantuu kasvoille, ja muutokset leviävät vaatteiden peittämille alueille. Ihomuutokset voivat olla kutisevia näppylöitä, karstaa, paksuuntuneita läiskiä, rikkoja ja arpia. Vaiva rauhoittuu hitaasti pimeänä vuodenaikana, kesällä karaistumista ei juuri tapahdu. Tauti rauhoittuu tai paranee aikuisuuteen mennessä.
Valonokkosihottuma
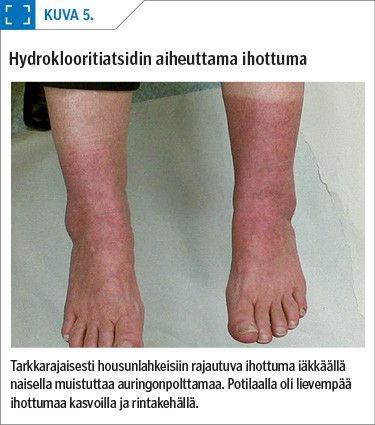
Valonokkosihottuma on paljon harvinaisempi kuin monimuotoinen valoihottuma (8). Se on yleisempi naisilla kuin miehillä. Sen aiheuttavat yleensä näkyvä valo ja UVA-säteet (kuva 3), joskus myös UVB-säteet.
Tauti alkaa tyypillisesti aikuisiässä. Iholle ilmaantuu kutinaa, punoitusta, turvotusta ja nokkosrokkoa. Mikä tahansa altistunut ihoalue voi oireilla. Oireilu alkaa nopeasti, ja sen riittää laukaisemaan hyvin pieni valo- tai UV-säteilyannos. Oireet rauhoittuvat vuorokaudessa. Jos potilaalle ilmaantuu nokkospaukamia, ne eivät ulkonäöltään poikkea muista nokkosihottumista. Tauti voi oireilla useana vuonna.
Krooninen aktiininen dermatiitti
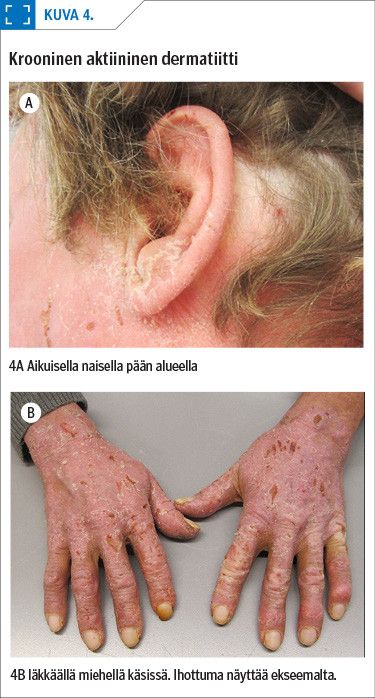
Krooninen aktiininen dermatiitti on harvinainen ihotauti (10), jonka aiheuttavat UVA- ja UVB-säteet, joskus näkyvä valo. Se on yleisempi miehillä kuin naisilla ja tulee esiin usein vasta keski-iässä.
Ihottuma on ekseeman kaltainen (kuva 4A, kuva 4B). Se alkaa UV-säteilylle altistuneilta alueilta, kuten kasvoilta, kaulalta, rintakehältä ja kädenselistä ja leviää myös vaatteiden peittämille alueille.
Ihottuma on pahimmillaan kesällä mutta voi jatkua talvellakin. Siitä otetusta koepalasta on tavallisesti histologisena löydöksenä krooninen ekseema, jossa voi olla mukana lymfosyyttien atypiaa. Valotesteissä näiltä potilailta todetaan yleensä pienentyneet punekynnysarvot. Krooniseen aktiiniseen dermatiittiin liittyy usein muu ekseema tai kosketusallergia esimerkiksi kasveille, hajusteille, luonnonhartsille, kumille tai metalleille. Tauti on pitkäaikainen ja oireiltaan hankala.
Valokosketusihottuma
Valokosketusihottumaa aiheuttavat näkyvä valo ja UVA-säteet (11). Oireilu ei ole kovin harvinaista, ja sitä voi ilmaantua minkä ikäiselle tahansa. Toksinen mekanismi on valokosketusihottuman taustalla yleisempi kuin allerginen mekanismi.
Toksinen valokosketusihottuma muistuttaa auringonpolttamaa. Reaktio on usein rakkulainen, ja ihottuma oireilee vain altistusalueella. Reaktio voi ilmaantua kenelle tahansa, jos altiste ja UV-säteily ovat riittävän voimakkaat. Toksisen valokosketusihottuman altisteita ovat erityisesti erilaiset kasvit, kuten putki-, ruuta- ja sitruskasvit.
Allerginen valokosketusihottuma näyttää ekseemalta ja leviää altistusalueen ulkopuolelle. Altisteita ovat muun muassa aurinkosuojakemikaalit, tulehduskipulääkevoiteet ja jäkäläkasvit.
Valolle herkistävät lääkkeet
Lääkkeiden aiheuttamaa ihon valoherkkyyttä esiintyy, joskin suhteessa vähän verrattuna lääkkeiden runsaaseen käyttöön. Valolle herkistävät lääkkeet aiheuttavat UV-säteilyn vaikutuksesta iholle ulkoisesti auringonpolttaman tai ekseeman kaltaisia, joskus punajäkälää tai erythema multiformea muistuttavia muutoksia (12). Systeemilääkkeet aiheuttavat valoherkkyyttä tavallisesti toksisella mekanismilla ja paikallisesti annosteltavat lääkkeet allergisella mekanismilla (13). Jos valoherkkyyttä ilmenee, potilaan on suositeltavaa mahdollisuuksien mukaan lopettaa lääkkeen käyttö tai käyttää sitä iltaisin.
Valolle herkistäviin lääkkeisiin (taulukko 1) kuuluvat muun muassa mikrobilääkkeistä doksisykliini ja muut tetrasykliinit, fluorokinolonit, sulfonamidit sekä vorikonatsoli (14). Tulehduskipulääkkeistä ihoreaktioita UV-säteilyssä voivat erityisesti paikallisesti käytettyinä aiheuttaa piroksikaami, ketoprofeeni, diklofenaakki ja naprokseeni.
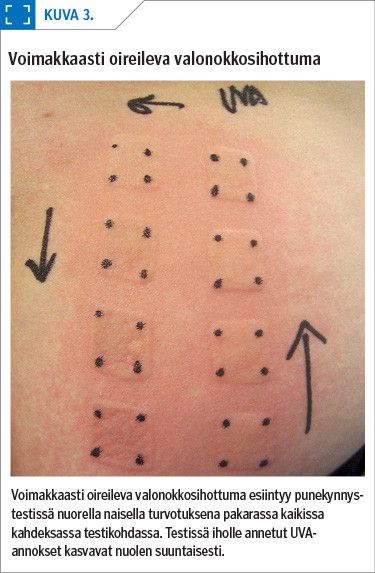
Sydän- ja verenpainelääkkeistä tähän ryhmään kuuluvat mm. hydroklooritiatsidi (kuva 5), furosemidi ja amiodaroni. Psyykenlääkkeistä valolle herkistäviä ovat useat masennuslääkkeet ja vanhemmista valmisteista muun muassa klooripromatsiini. Syöpälääkkeistä yleinen valoherkistäjä on vemurafenibi.
Valoihottuman diagnostiikka
Diagnoosi perustuu ihottuman taustatietoihin. Alkaako oireilu minuuteissa, tunneissa tai päivien UV-säteilyaltistuksen jälkeen, vai onko se jatkuvaa? Minkälainen ihottuma on ulkonäöltään, ja mihin se ilmaantuu? Esimerkiksi nokkospaukamat viittaavat valonokkosihottumaan ja ekseema voi liittyä valoekseemaan. Valoihottuma paikantuu yleensä valoalueille ja säästää katvealueet, kuten leuan alapuolen.
Myös valoihottumaan sairastumisikä auttaa diagnostiikassa. Lapsuusiässä ilmaantuvat monimuotoinen valoihottuma, aktiininen prurigo, lapsuuden porfyriat, erityisesti erytropoieettinen protoporfyria, ja valokosketusihottumat. Nuoremmalla aikuisiällä alkavat monimuotoinen valoihottuma, valolääkeihottuma, valonokkosihottuma, valokosketusihottuma, ruusufinni, punahukka, porfyria cutanea tarda ja porfyria variegata. Vanhemmalla aikuisiällä esiintyvät krooninen aktiininen dermatiitti, valolääkeihottuma, valokosketusihottuma ja dermatomyosiitti.
Potilas on suositeltavaa lähettää selvittelyihin ihotautien poliklinikalle, jos ihottuma on hankalaoireinen eikä vaikuta tyypilliseltä monimuotoiselta valoihottumalta. Valoihottuman diagnoosiin riittää tavallisesti anamneesi ja kliininen kuva.
Valotestejä tehdään yliopistosairaaloissakin vain harvoin. Niihin kuuluvat punekynnys-, valoprovokaatio- ja valoepikutaanitestit. Myös tavallisia epikutaanitestejä tehdään, sillä kosketusallergiat ovat valoihottumien erotusdiagnooseja. UV-säteilystä vaikeutuvien sairauksien poissulkemiseksi tehdään suunnattuja laboratoriokokeita harkinnan mukaan. Ihokoepalasta voi olla apua.
Valotesteissä määritetään punekynnys sekä UVA- että UVB-säteilylle. Testi luetaan 15 minuutin ja 24 tunnin kuluttua valotuksesta. Punekynnyksellä tarkoitetaan UV-annosta, joka aiheuttaa häivähdyksenomaisen punoituksen (15). Valourtikariatesti on positiivinen, jos testiruutuun ilmaantuu punoitusta ja turvotusta 15 minuutin kuluessa valotuksesta (kuva 3).
Valoprovokaatiotestissä pyritään saamaan esiin epäilty ihottuma. Testaus tehdään mahdollisuuksien mukaan ihoalueella, jossa on ollut tutkittavaa valoihottumaa. Valotuksessa käytetään UVA- ja UVB-punekynnysannosta. Testiannos toistetaan yleensä kolmena perättäisenä päivänä. Testi tulkitaan 24 tunnin kuluttua viimeisestä valotuksesta.
Suomen Ihotautilääkäriyhdistyksen suosituksen mukaan valoepikutaanitesteissä tutkitaan nykyisin 15 ainetta, jotka sisältävät erilaisia UV-suoja- ja säilöntäaineita, kasveja sekä paikallisesti käytettäviä tulehduskipulääkkeitä (16). Kaksi samanlaista sarjaa testiaineita laitetaan iholle teipillä pienten kupujen alle kahden vuorokauden ajaksi. Tämän jälkeen testisarjat poistetaan, ja toinen testisarjoista valotetaan UVA-säteillä. Tästä kahden vuorokauden kuluttua testitulokset tulkitaan. Jos jokin testiaine aiheuttaa valotetulle testialueelle ihottuman kaltaisen reaktion, mutta tulos jää tavallisessa epikutaanitestissä negatiiviseksi, on kyseessä valokosketusallergiaa aiheuttava aine.
Porfyrioista ihon polttelua, turvotusta ja punoitusta auringossa aiheuttaa erytropoieettinen protoporfyria (17). Ihon haavautumista ja rakkulointia kesällä ja syksyllä kehittyy porfyria cutanea tardassa, porfyria variegatassa ja hereditaarisessa koproporfyriassa (18). Jos valoihottumapotilaalta halutaan selvittää porfyrian mahdollisuutta, kannattaa seulontatestinä tutkia plasman porfyriinien osoitus (P-Porf-O).
Sidekudostaudeista kannattaa valoihottumien erotusdiagnostiikassa pitää mielessä punahukka ja dermatomyosiitti (19). Sidekudostauteja selvitetään erikoissairaanhoidossa tarpeen mukaan muun muassa tutkimalla tumavasta-aineet (S-ANA), tuman liukoisia komponentteja vastaan kohdistuvat vasta-aineet (S-ENA), tutkimuksella DNA, natiivi, vasta-aineet (S-DNAnAb) ja histonivasta-aineet (S-HistAb). Dermatomyosiittia epäiltäessä voidaan tarkistaa myosiitti-tutkimus (S-MyosAb).
Auringonvalolta suojautuminen ja valoihottumien ehkäisy
Ilmatieteen laitos laatii UV-indeksin ennusteita (20). Indeksi ilmoittaa UV-säteilyn haitallisen määrän yhdellä luvulla (asteikko 0–11+, jossa 0 = ei lainkaan ja yli 11 vastaa säteilymäärää korkealla vuoristossa tai päiväntasaajan leveysasteilla).
Suomessa UV-indeksi on korkeimmillaan kesäisin tasoa 7. Auringolta suojautuminen kannattaa, kun UV-indeksi on 3 tai enemmän. Suomessa tämä taso saavutetaan touko–elokuussa.
Hankalasti oireilevien valoihottumapotilaiden kannattaa välttää ulkoilua kesäisin voimakkaimman UV-säteilyn aikaan klo 11–15. Samoin kannattaa välttää oleskelua UV-säteilyä heijastavien pintojen läheisyydessä, kuten keväthangilla, hiekalla ja vedessä.
Ulkona on syytä hakeutua varjoon. Ihoa suojataan pitkähihaisella ja -lahkeisella vaatetuksella sekä päähineellä, mieluiten leveällä lierihatulla. Lisäksi suositellaan käyttämään aurinkolaseja. Aurinkosuojavoiteita, joissa on suuri suojakerroin (50+) levitetään iholle paksulti ennen ulkoilua, lisätään parin tunnin välein ja uimisen jälkeen. Äärimmäisissä tilanteissa voidaan turvautua ikkunalasien suojaukseen ikkunasuojakalvoilla (2). Valokosketusihottumaa ehkäistään välttämällä altistetta.
Valoihottumien hoito
Valoihottumien ensisijaisena hoitona käytetään kortikosteroidivoiteita. Lisäksi erityisesti kroonisessa aktiinisessa dermatiitissa käytetään paikallisesti kalsineuriinin estäjiä sekä takro- ja pimekrolimuusivoiteita (10).
Keväisin annettava valokaraisuhoito toimii monimuotoisessa valoihottumassa hyvin (5). Hoitomuotona käytetään yleensä kaappimallisessa laitteessa annettavaa kapeakaistaista UVB-valotusta, mutta myös muita valohoitoja voidaan käyttää. Monimuotoisessa valoihottumassa riittää usein 15–20 karaisukertaa annettuna 2–3 kertaa viikossa. Hoitojakso on uusittava vuosittain.
Hankalaoireisissa valoihottumissa joudutaan usein käyttämään systeemilääkitystä. Monimuotoisessa valoihottumassa käytetään kortikosteroidia ja joskus hydroksiklorokiinia. Valonokkosihottuman ensisijainen hoito on muiden nokkosihottumien tapaan antihistamiini. Viime vuosina on myös kokeiltu omalitsumabia, ja se vaikuttaa alustavien kokemusten perusteella tehokkaalta (21). Kroonisen aktiinisen dermatiitin hoitoja ovat kortikosteroidi, siklosporiini, metotreksaatti, atsatiopriini ja mykofenolaattimofetiili (10).
Lopuksi
Valoihottumat ovat lievää monimuotoista valoihottumaa lukuun ottamatta varsin harvinaisia. Yksittäiselle potilaalle valoihottuma on kuitenkin kiusallinen vaiva, ja pyrkimys sen välttämiseen voi johtaa vaikeaan eristäytymiseen. Oleellista on ehkäistä valoihottumia suojautumalla auringonvalolta. Vaikeaoireiset potilaat lähetetään erikoissairaanhoidon tutkimuksiin ja hoitoon.
Meri Lauha: Ei sidonnaisuuksia.
- 1
- Säteilyturvakeskus. Mitä säteily on. 14.4.2021. https://www.stuk.fi/aiheet/mita-sateily-on
- 2
- Rantanen T. Järkevä suojautuminen auringolta. Suom Lääkäril 2017;72:1569–73.
- 3
- Säteilyturvakeskus. UV-säteily, aurinko ja solarium. 14.4.2021. https://www.stuk.fi/aiheet/uv-sateily-aurinko-ja-solarium/auringon-ultraviolettisateily
- 4
- Calzavara-Pinton P, Sala R. Photoaggravated dermatoses. Kirjassa: Hamblin MR, Huang YY, toim. Handbook of Photomedicine. Boca Raton, Florida: CRC Press 2014;89–94.
- 5
- Gruber-Wackernagel A, Byrne SN, Wolf P. Polymorphous Light Eruption: Clinical Aspects and Pathogenesis. Dermatol Clin 2014;32:315–34.
- 6
- Palmer RA, Van De Pas CB, Young AR, Walker SL, Milligan PJ, Hawk JLM. Validation of the ‘Polymorphic Light Eruption Severity Index’. Br J Dermatol 2006, doi: https://doi.org/10.1111/j.1365-2133.2006.07330.x
- 7
- Stratigos AJ, Antoniou C, Katsambas AD. Polymorphous light eruption. J Eur Acad Dermatol Venereol 2002;16:193–206.
- 8
- Nitiyarom R, Wongpraparut C. Hydroa vacciniforme and solar urticaria. Dermatol Clin 2014;32:345–53.
- 9
- Valbuena MC, Muvdi S, Lim HW. Actinic prurigo. Dermatol Clin 2014;32:335–44.
- 10
- Paek SY, Lim HW. Chronic actinic dermatitis. Dermatol Clin 2014;32:355–61.
- 11
- Snyder M, Turrentine JE, Cruz PD Jr. Photocontact dermatitis and its clinical mimics: an overview for the allergist. Clin Rev Allergy Immunol 2019;56:32–40.
- 12
- Khandpur S, Porter RM, Boulton SJ, Anstey A. Drug-induced photosensitivity: new insights into pathomechanisms and clinical variation through basic and applied science. Br J Dermatol 2017;176:902–9.
- 13
- Dawe RS, Ibbotson SH. Drug-Induced Photosensitivity. Dermatol Clin 2014;32:363–8.
- 14
- Kim WB, Shelley AJ, Novice K, Joo J, Lim HW, Glassman SJ. Drug-induced phototoxicity: a systematic review. J Am Acad Dermatol 2018;79:1069–75.
- 15
- Suomen Ihotautilääkäriyhdistys ry. UVA- ja UVB-punekynnyksen määritys. 14.4.2021. https://sily.fi/wp-content/uploads/2018/06/UVA-ja-UVB-punekynnyksen-määritys-Valojaos-2013.pdf
- 16
- Suomen Ihotautilääkäriyhdistys ry. Valoepikutaanitestisarja. 14.4.2021. https://sily.fi/wp-content/uploads/2018/06/Valoepikutaanitestisarja-Kontaktidermatiittiryhmä-2014.pdf
- 17
- Timonen K, Nuutinen P, Kauppinen R. Erytropoieettiset porfyriat. Duodecim 2012;128:1257–63.
- 18
- Timonen K, Nuutinen P, Kauppinen R. Iho-oireiset hepaattiset porfyriat. Duodecim 2012;128:1247–55.
- 19
- Hasan T, Ranki A. Auringon ultraviolettisäteilyn vaikutukset ihon autoimmuunisidekudostauteihin. Suomen Lääkäril 1998;53:281–8.
- 20
- Ilmatieteen laitos. Mitä ovat UV-säteily ja UV-indeksi? 14.4.2021. https://www.ilmatieteenlaitos.fi/ultraviolettisateily
- 21
- Morgado-Carrasco D, Giácaman-Von der Weth M, Fustá-Novell X, Podlipnik S, Pérez-Ferriols A, Aguilera P. Clinical response and long-term follow-up of 20 patients with refractory solar urticaria under treatment with omalizumab. J Am Acad Dermatol 2019, doi: https://doi.org/10.1016/j.jaad.2019.05.070.
Photodermatoses
Photodermatoses are conditions in which an abnormal cutaneous response occurs after exposure to ultraviolet radiation or visible light. Idiopathic photodermatoses include polymorphous light eruption (PMLE), actinic prurigo, solar urticaria, and chronic actinic dermatitis. PMLE is the most common photodermatosis, affecting 10–20% of Scandinavians. PMLE usually has its onset before age 30 years and affects females more frequently than males. It usually presents as a pruritic rash in sun-exposed areas hours to days after sun exposure and persists for several days. The onset characteristically occurs in the spring and early summer. Sun protection is the first line preventive measure for patients with PMLE. Photohardening, prophylactic phototherapy with low-dose narrowband UVB, in early spring to induce tolerance to sun exposure may be an option for patients who are expected to develop significant symptoms.