Aortan dissekoituma – päivystyksen musta joutsen
Aortan dissekoituminen on henkeä uhkaava tilanne, jossa aortan seinämäkerrokset irtoavat toisistaan sisäkalvossa tapahtuneen repeämän vuoksi. Klassinen oire on äkillisesti alkava ja dissekoituman edetessä paikkaa vaihtava rintakipu. Tämän oireen puuttuessa diagnoosiin pääsy voi olla haasteellista, sillä oireet tulevat useista eri elinjärjestelmistä dissekoituman sijainnin ja etenemisen mukaisesti. Kuvaamme kaksi potilastapausta, joissa molemmissa klassinen oirekuva puuttui.

Dissekoituma tarkoittaa verisuonen sisäpinnan repeämää, jossa veri pääsee suonen seinämän keskikerrokseen ja muodostaa seinämäkerrosten väliin vaihtelevan mittaisen väärän käytävän eli niin kutsutun "false lumenin" (1,2). Riskitekijöitä ovat muun muassa korkea ikä, verenpainetauti, ateroskleroosi, olemassa oleva aortan laajentuma, rintakehän vammat ja Marfanin oireyhtymä.
Tyypillinen oire on äkillisesti alkava voimakas rinta- ja selkäkipu. EKG-muutoksia ei välttämättä kehity, joskin ST-nousua voi esiintyä. Muita oireita voivat olla ohimenevä tajuttomuus, kalpea ja kylmänhikinen iho sekä neurologiset puutosoireet (3,4). Potilaan menehtyminen akuutissa vaiheessa liittyy tavallisimmin sydänpussin tamponaatioon, dissekoituman tukkimaan sepelvaltimokiertoon tai akuuttiin aorttaläpän vuotoon.
Dissekoituman tunnistamista vaikeuttavat oireiden moninaisuus ja toisaalta oireiden samankaltaisuus esimerkiksi akuutin sepelvaltimotautikohtauksen ja keuhkoveritulpan kanssa. Tässä artikkelissa esittelemme kaksi potilastapausta, joissa aortan dissekoitumaa ei oireiden alkuvaiheessa osattu epäillä. Tapaukset ovat jääneet potilaita hoitaneiden lääkäreiden mieleen diagnostiikan haastavuuden vuoksi.
Omat potilaat
Potilas 1
81-vuotias mies hakeutui sairaalapäivystykseen ohimenneen puheen puuroutumisen ja oikeanpuoleisen halvausoireen vuoksi. Ennestään hänellä oli verenpainetauti, nivelreuma ja luustoon levinnyt eturauhassyöpä. Päivystyspoliklinikalla diagnosoitiin TIA-kohtaus ja sen etiologiaksi tarjoutui tuore eteisvärinä.
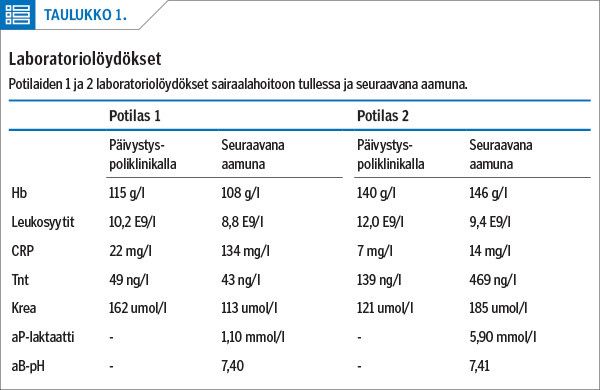
Potilas otettiin neurologiseen jatkoseurantaan päivystysosastolle. Huomiota kiinnitti matala verenpainetaso (RR 87/51), joka ei reagoinut nestehoitoon. Sydämestä kuului uusi sivuääni, ja C-reaktiivisen proteiinin (CRP) pitoisuus suurentui seurannan aikana (taulukko 1). Potilaalla oli rintakipua, ja kertaalleen hän pyörtyi vuoteelta noustessaan. Kipu rajautui rintalastan alueelle, ja potilaan mielestä se sopi aiempaan, metastaaseihin liittyneeseen kipuun. EKG-muutoksia ei todettu, ja troponiini T:n (Tnt) pitoisuus vastasi potilaan aiempaa tasoa.
Matalan verenpainetason, suurentuvan tulehdusarvotason ja sydämestä kuuluvan uuden systolisen sivuäänen vuoksi pyydettiin ennen kotiutumista kardiologin arvio tilanteesta. Kardiologin tekemässä sydämen kaikututkimuksessa havaittiin kalkkinen aorttaläppä, aorttastenoosi ja nestettä sydänpussissa, mutta ei sydämen tamponaatiota eikä aorttaläpän vuotoa.
Matalan verenpainetason ja suurentuneen CRP-pitoisuuden perusteella työdiagnoosiksi muotoutui septinen bakteeri-infektio. Mikrobilääkitys aloitettiin, ja potilas siirtyi sydänvalvontaan jatkohoitoa varten.
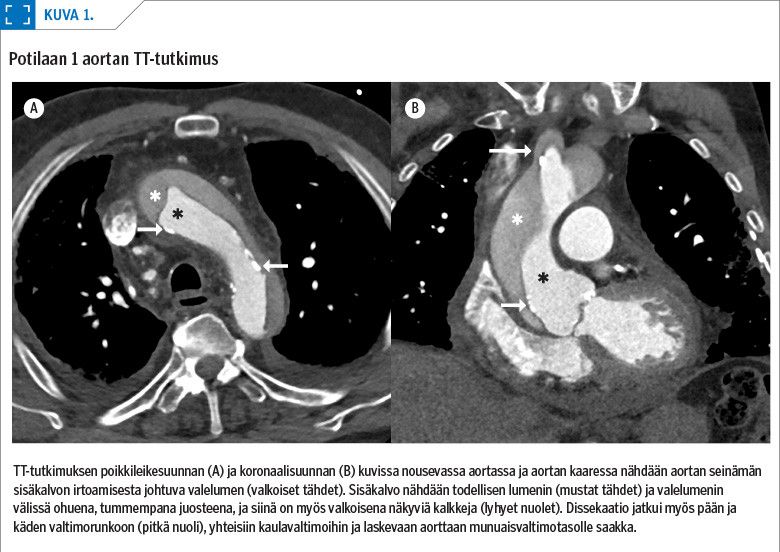
Potilaan verenpainetaso jäi matalaksi, ja illan aikana hän alkoi valittaa voimakasta ylävatsakipua. Tässä vaiheessa heräsi epäily aortan dissekoitumasta. Potilaalle tehtiin aortan tietokonetomografia (TT), jossa löydöksenä oli nousevan aortan A-tyypin dissekoituma (kuva 1). Dissekoituma eteni molemmin puolin carotis communis -verisuonten alueelle ja ulottui kaiken kaikkiaan läppätasosta munuaisvaltimoihin saakka.
Potilaan ikä, toimintakyky ja luustoon levinnyt eturauhassyöpä huomioiden operatiiviselle hoidolle ei ollut edellytyksiä. Hoitolinjaus oli konservatiivinen ja hyvään oirehoitoon tähtäävä. Potilas siirtyi saattohoitoon, ja hän menehtyi muutaman vuorokauden kuluttua.
Potilas 2
62-vuotias nainen sairasti verenpainetautia ja remissiossa olevaa multippelia myeloomaa. Hän oli kotona asettelemassa verhoja, kun hän tuolilla seisoessaan menetti äkkiä tajuntansa. Hän putosi lattialle ja loukkasi päänsä. Kaatumisen jälkeen naisella oli muistikatkos. Hän heräsi kotinsa WC:n lattialta, mutta ei tiennyt, kuinka oli sinne joutunut. Puhelimessa hän valitti tyttärelleen puristavaa rintakipua ja pahoinvointia, joiden vuoksi tytär soitti ambulanssin.
Ensihoidon saavuttua paikalle potilaalla oli puristava rintakipu, ja hän oksensi. Rintakipu helpotti isosorbidinitraattisuihkeella.
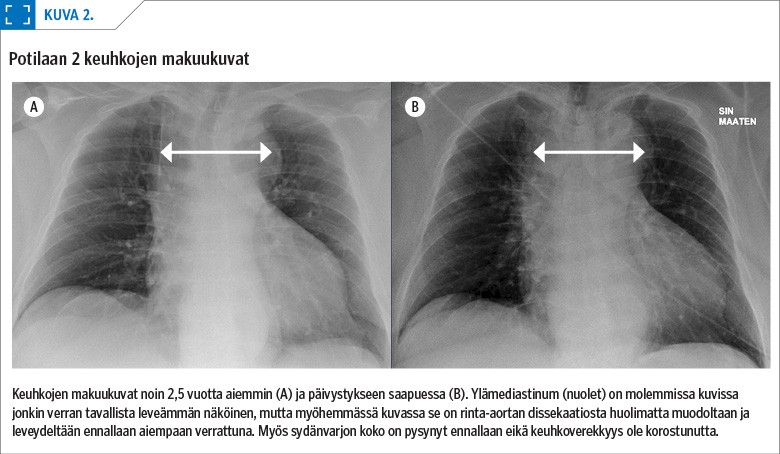
Keskussairaalan päivystyspoliklinikalla potilas oli kivuton, mutta huomattavan unelias, ja hänellä oli edelleen muistikatkos tapahtumiin liittyen. Neurologinen status ja pään tietokonekerroskuvat olivat normaalit. EKG:ssä havaittiin pienet T-inversiot, ja troponiini T:n pitoisuus oli suurentunut (taulukko 1). Keuhkojen makuukuvassa sydämen tulkittiin olevan aiempaan pystykuvaan verrattuna hieman suurempi, mutta koko oli kuitenkin ennallaan noin 2,5 vuotta aiemmin otettuun makuukuvaan (kuva 2) nähden.
Työdiagnoosina oli akuutti sepelvaltimotautikohtaus. Potilas siirtyi kivuttomana sydänvalvontaan odottamaan sepelvaltimoiden varjoainekuvausta.
Ennen varjoainekuvausta potilaan vointi kuitenkin heikkeni, ja päivystävä sisätautilääkäri arvioi tilanteen uudelleen. Potilaalla ei edelleenkään ollut kipuja, mutta hengitys todettiin rohisevaksi ja raajojen ääreisosat viileiksi. Sydämestä kuultiin uusi sivuääni. Tnt-pitoisuus oli edelleen kasvanut, ja verenpainetaso oli aiempaa matalampi (RR 100/60). Seurannan aikana potilaalle oli kehittynyt anuria, ja arteriasta otetussa verinäytteessä todettiin laktatemia.
Sydämen kaikututkimuksessa nouseva aortta oli hieman tavanomaista laajempi (46 mm), ja kolmipurjeisessa aorttaläpässä todettiin minimaalinen sentraalinen vuoto. Sydänpussissa ei todettu nestettä, ja sydämen systolinen funktio oli hyvä. Työdiagnoosina oli edelleen akuutti sepelvaltimotautikohtaus, ja potilas siirtyi tehostetun valvonnan osastolle. Hengitystä tuettiin non-invasiivisella ventilaatiolla.
Sepelvaltimoiden varjoainekuvauksessa vasemmanpuoleiset sepelvaltimot olivat terveet, mutta oikeaan sepelvaltimoon ei saatu näkyvyyttä. Aortan kine-näkymässä todettiin kohtalainen aorttaläpän vuoto ja aortan tyven leveneminen. Nämä löydökset herättivät epäilyn aortan dissekoitumasta. Päivystyksellisessä aortan TT-tutkimuksessa todettiin A-tyypin dissekoituma. Potilas lähetettiin yliopistoklinikkaan leikkaushoitoa ajatellen.
Ambulanssissa potilas meni elottomaksi. Elvytyksellä sydämen pulsoiva rytmi palautui, potilas intuboitiin ja hengitystä avustettiin mekaanisesti. Yliopistosairaalan päivystyspoliklinikalla potilaan verenpainetaso oli matala (RR 70/20) ja hän oli edelleen anurinen. Uudelleen tehdyssä aortan TT-tutkimuksessa varmistui A-tyypin dissekoituma, joka oli edetessään tukkinut oikeanpuoleisen carotis communiksen. Dissekoituma jatkui laskevan torakaaliaortan puolelle ja ulottui palleatasoon.
Potilaan tilanne todettiin heikoksi, eikä hänellä ollut enää selviytymisen mahdollisuuksia operatiivisesta hoidosta. Potilaalle tehtiin saattohoitopäätös, ja hän menehtyi saman vuorokauden aikana.
Pohdinta
Aortan dissekoituma on henkeä uhkaava tilanne, jonka ensisijainen diagnoosi on kliininen – oleellista on dissekoituman mahdollisuuden epäily. Haastavuutta lisää se, että samanlaisia oireita aiheuttavat myös monet muut dissekoitumista yleisemmät syyt, kuten tukirankaperäiset oireet, akuutti sepelvaltimotautikohtaus ja keuhkoembolia (1). Virheellinen tulkinta sydäninfarktiksi voi johtaa liuotushoitoon, joka puolestaan voi pahentaa dissekoitumaa tai aiheuttaa koko verisuonen seinämän repeämän. D-dimeerin (FIDD) määrityksestä ei ole erotusdiagnostista apua, sillä pitoisuus suurenee niin keuhkoemboliassa kuin dissekoitumassakin.
Dissekoitumaepäilyn herätessä tulee edetä mahdollisimman nopeasti aortan TT-tutkimukseen. TT-tutkimus onnistuu yleensä kaikissa sairaalapäivystyksissä. Laajan päivystyksen sairaaloissa on yleensä saatavilla myös rintakipu-TT-tutkimus, jolla voidaan yhdellä tutkimuksella diagnosoida ja sulkea pois merkittävä sepelvaltimotauti, aortan dissekoituma ja keuhkoembolia (ns. triple-rule-out).
TT-tutkimuksella dissekoituman laajuus tarkentuu, mikä puolestaan vaikuttaa hoidon valintaan. Stanfordin luokituksen mukaan A-tyypissä nouseva aortta on dissekoitunut, kun taas B-tyypissä dissekoituma alkaa vasta aortan kaaresta tai laskevan aortan alueelta. Dissekoitumista noin 70 % on A-tyyppiä (1,2).
Aortan dissekoituman klassisena oireena on pidetty kovaa ja äkillisesti alkavaa rintakipua. Sitä on kuvattu tyypiltään repiväksi tai viiltäväksi, ja jatkuessaan se yleensä vaihtaa paikkaa (1,3). Potilaidemme kohdalla tämä tyyppioire puuttui, ja epäily dissekoitumasta heräsi vasta, kun potilaiden vointi alkoi heiketä.
Molemmilla potilaillamme epäiltiin alkuvaiheessa varsin tavallisia sairauksia, potilaalla 1 ohimennyttä aivoverenkiertohäiriötä ja potilaalla 2 akuuttia koronaarisyndroomaa. Jälkikäteen ajateltuna molemmilla potilailla esiintyi dissekoitumaan sopivia oireita ja löydöksiä, jotka muuttuivat dissekoituman etenemisen myötä.
Diagnostiikkaa vaikeutti se, että jatkuva tai paikkaa vaihtava rintakipu ei ollut kummallakaan potilaalla johtava oire. Potilaalla 1 suurentuneen CRP-pitoisuuden tulkittiin aiheutuvan bakteeriperäisestä tulehduksesta, mutta inflammatorinen CRP-pitoisuuden kasvu liittyy sekin tavallisesti aortan dissekoitumaan. Sairaalaan tullessa potilaan 1 munuaisarvo oli aiempaan nähden suurentunut (taulukko 1). Jälkikäteen arvioituna löydös sopii dissekoituman aiheuttamaan munuaisten verenkiertovajaukseen, joka syntyi dissekoituman edettyä abdominaalisen aortan alueelle.
Potilaalla 2 oli sairaalaan tullessa uneliaisuutta ja muistikatkos. Nämä oireet eivät ole dissekoitumalle tyypillisiä, joskin neurologisia puutosoireita tiedetään liittyvän 15–40 %:iin dissekoitumista (2).
Kummallakaan potilaalla ei havaittu sydämen kaikututkimuksessa tamponaatiota. Sydämen transtorakaalisen kaikututkimuksen herkkyys havaita nousevan aortan dissekoituma on tutkimusten mukaan 77–80 % (2,5,6), mutta normaali löydös ei sulje pois dissekoitumaa. Kummallakin potilaalla oli aortan dissekoituman riskitekijöinä sekä ikä että verenpainetauti.
Aortan dissekoituma on suhteellisen harvinainen ja seurauksiltaan vakava hätätilanne (2). Tärkein diagnostinen työkalu on kliininen epäily, joka on edellytys diagnoosin varmentaville tutkimuksille. Päivystystyössä aortan dissekoituma vertautuu kirjallisuudesta tunnettuun mustan joutsenen käsitteeseen. Musta joutsen on erittäin epätodennäköinen tapahtuma, jolla on kolme luonteenomaista piirrettä: se ei ole ennustettavissa, sillä on valtava vaikutus kohteeseensa ja sille kyetään jälkikäteen kehittelemään selitys (7).
Kuvaamamme potilastapaukset muistuttavat kliinikoita siitä, miten vaikeaa lääketieteellinen diagnostiikka välillä on, ja kuinka tärkeää on reagoida jo hoidossa olevallakin potilaalla uusiin oireisiin ja löydöksiin.
Peeter Peil: Koulutusmatkakulut (BD Bard).
Pia Niemelä, Antti Valtola, Jaana Luukkonen, Tiina-Talvikki Lehtimäki ja Sari Hämäläinen: Ei sidonnaisuuksia.
- 1
- Mäkelä T, Satta J. Aortan dissekoitumisen taudinkulku, diagnosointi ja hoitosuuntaukset. Duodecim 2020;136:759–67.
- 2
- Erbel R, Aboyans V, Boileau C ym. 2014 ESC Guidelines on the diagnosis and treatment of aortic diseases: Document covering acute and chronic aortic diseases of the thoracic and abdominal aorta of the adult. The Task Force for the Diagnosis and Treatment of Aortic Diseases of the European Society of Cardiology (ESC). Eur Heart J 2014;35:2873–926.
- 3
- Mäkijärvi M, Harjola V-P, Päivä H, Valli J, Vaula E. Akuuttihoito-opas. Kustannus Oy Duodecim, 20. uudistettu painos 2018.
- 4
- Leppäniemi A, Kuokkanen H, Salminen P. Kirurgia. Kustannus Oy Duodecim, 2010, päivitetty 2018.
- 5
- Khandheria BK, Tajik AJ, Taylor CL ym. Aortic dissection: review of value and limitations of two-dimensional echocardiography in a six-year experience. J Am Soc Echocardiogr 1989;2:17–24.
- 6
- Iliceto S, Ettorre G, Francioso G, Antonelli G, Biasco G, Rizzon P. Diagnosis of aneurysm of the thoracic aorta. Comparison between two non-invasive techniques: two-dimensional echocardiography and computed tomography. Eur Heart J 1984;5:545–55.
- 7
- Taleb NN. The Black Swan: The impact of the highly improbable. Terra Cognita 2007.
Aortic dissection – the black swan in emergency services
Aortic dissection is a condition in which the inner layer of the aorta tears, causing the inner and middle layers of the aorta to separate. This life-threatening condition can lead to internal bleeding, organ damage, stroke, aortic valve damage and death. Risk factors for aortic dissection include chronic high blood pressure, Marfan syndrome, chest injuries and conditions associated with weakening of the walls of the blood vessels. Aortic dissection is classified as type A or type B, depending on whether or not the dissection involves the ascending aorta. Type A is the more common and more dangerous type and it requires emergent surgery. Diagnosis of aortic dissection is a clinical challenge since the presentation mimics other more common emergency medicine conditions such as acute coronary syndrome, pulmonary embolism and stroke.