Alle 60-vuotiaiden tyypin 2 diabeteksen hoitotasapaino on keskimääräistä huonompi
– rekisteritutkimus vuosilta 2014–2019
Lähtökohdat Tutkimus kuvaa tyypin 2 diabeteksen esiintyvyyttä, potilaiden hoitotasapainoa sekä lääkehoitoa vuosina 2014–2019.
Menetelmät Potilaat tunnistettiin kansallisista rekistereistä diagnoosien, lääkeostojen ja lääkekorvausoikeuksien avulla. Hoitotasapainoa arvioitiin taudin seurantaan liittyvien laboratoriomittausten ja liitännäissairauksia diagnoosi- ja toimenpidekoodien perusteella.
Tulokset Tyypin 2 diabeteksen esiintyvyys aikuisilla kasvoi seuranta-aikana 1,6 prosenttiyksikköä, ja kasvua havaittiin kaikissa ikäryhmissä. Potilaista 28,5 % ei saavuttanut HbA1c-tasoa alle 53 mmol/mol, ja osuus oli suurempi alle 60-vuotiaista. Keskimääräinen LDL-kolesterolitaso laski hieman, mutta erityisesti suuren riskin potilaat eivät saavuta hoitotavoitteita riittävän tehokkaasti. Insuliinia käytti reilu viidennes, ja SGLT-2:n estäjien käyttö lisääntyi huomattavasti.
Päätelmät Tyypin 2 diabetes yleistyy Suomessa kaikissa aikuisikäryhmissä. Keskimääräinen HbA1c-taso on hieman noussut. Dyslipidemian hoidossa on positiivisia merkkejä. Hoidon laatua ja toteutumista tulee seurata jatkuvasti.
Diabetes on monisyinen aineenvaihduntasairaus, jonka esiintyvyys on lisääntynyt merkittävästi 2000-luvun aikana. Tällä hetkellä sitä sairastaa maailmassa noin 537 miljoonaa ihmistä, ja on arvioitu, että vuonna 2030 luku nousee 643 miljoonaan (1).
Suomessa diabetesta sairastavia arvioidaan olevan yli 500 000, ja noin joka viides sairastaa tautia tietämättään (2,3). Tieto sairastavien määrästä perustuu lähinnä Kelan erityiskorvausoikeusrekisteriin ja rekisteripohjaiseen FinDM-aineistoon. FinDM-aineiston mukaan vuonna 2017 tyypin 2 diabetesta sairasti 401 911 (4) ja vuonna 2022 valtakunnallisen laaturekisterin pääraportin mukaan 379 415 suomalaista (5).
Tyypin 2 diabeteksen diagnoosi perustuu plasman suurentuneeseen glukoosin tai glykohemoglobiinin (HbA1c) pitoisuuteen, kun muut diabeteksen tyypit on suljettu pois. Taudin etiologia, taudinkuva ja eteneminen ovat epäyhtenäisiä. Merkittävimpiä riskitekijöitä ovat keskivartalolihavuus, aiempi glukoosiaineenvaihdunnan häiriö ja ikääntyminen.
Pitkäkestoinen hyperglykemia voi johtaa vaikeisiin ja pitkäaikaisiin liitännäissairauksiin (valtimosairaudet, jalkaongelmat, retinopatia, munuaissairaus, neuropatia), ja hyvän glukoositasapainon onkin osoitettu vähentävän näiden riskiä (6,7). Käypä hoito -suosituksen mukaan diabetespotilaalla tulee olla yksilölliset glukoositasapainon, veren LDL-kolesterolipitoisuuden, verenpaineen, ruokavalion ja painonhallinnan hoitotavoitteet (3).
Suomalaisen kyselytutkimuksen mukaan vain 35 % tyypin 2 diabetesta sairastavista saa hoitosuunnitelman kirjallisena (8). Kirjallinen suunnitelma oli kuitenkin tutkimuksen mukaan yhteydessä hoitotavoitteiden parempaan ymmärtämiseen.
Tuorein valtakunnallinen tutkimus diabeteksen hoitotasapainosta on vuodelta 2010, eikä nykytilasta ole kattavaa kuvaa (9,10,11). Tyypin 2 diabetesta sairastavien hoitotasapainosta on julkaistu raportteja alueellisista rekistereistä (12,13,14) (Käräjämäki Annemari, konferenssiabstrakti, EASD 2019) sekä kehitteillä olevan diabetesrekisterin pilottihankkeesta (5,15). Viime vuosina on tapahtunut mittavia muutoksia niin hoitosuosituksissa (3,16), hoitovaihtoehdoissa (17) kuin lääkekorvattavuuksissakin.
Tämän tutkimuksen tavoitteena oli tarkastella tyypin 2 diabeteksen esiintyvyydessä, hoitotasapainoissa ja lääkehoidossa tapahtuneita muutoksia vuosina 2014–2019.
Aineisto ja menetelmät
Jaksollinen poikkileikkaustutkimus vuosilta 2014–2019 tehtiin Terveyden ja hyvinvoinnin laitoksen hoitoilmoitusrekistereistä sekä Kelan lääkekorvausrekisteristä ja Reseptikeskuksen lääkerekistereistä tunnistetusta kohortista, johon pyrittiin keräämään kaikki vuosina 2014–2019 diabetesta sairastaneet potilaat.
Vuoden 2014 alussa elossa olleet tyypin 2 diabetesta sairastavat etsittiin rekistereistä vuodesta 1987 alkaen. Täysi-ikäiset potilaat tunnistettiin toistuvien diagnoosimerkintöjen, diabeteslääkeostojen sekä Kelan lääkekorvausoikeuksien perusteella. Tarkka algoritmi ja tunnistettujen potilaiden määrä on esitetty liitetaulukossa.
Hoitotasapainon arviointia varten kohortin potilaille haettiin diabeteksen seurantaan liittyvät laboratoriotulokset vuosilta 2014–2019 Husin, Kysin, Oysin ja Tyksin erityisvastuualueiden tietoaltaista sekä THL:n diabeteslaaturekisteripilotista, joka sisältää aineistoa Keski-Suomen, Pirkanmaan ja Pohjois-Karjalan alueilta. Rekisteriaineistojen käyttö perustui Findatan lupaan (diaarinumero THL/6390/14.06.00/2021).
Hoitotasapainoa arvioitaessa analyyseissä käytettiin kunkin potilaan yksittäisen tutkimusvuoden viimeistä mittausta. Laboratoriomittausten HbA1c-, LDL-, eGFR- ja U-AlbKre-tuloksista muodostettiin luokitellut jakaumat Käypä hoito -suosituksissa esitettyjen raja-arvojen mukaan (3,18,19).
eGFR-arvojen laskemiseen käytettiin CKD-EPI-kaavaa, ja albuminurian arvioinnissa käytettyjen keräysvirtsanäytteiden arvot muunnettiin U-AlbKre-asteikolle. Näiden jakaumat muodostettiin kansainvälisen Kidney Disease: Improving Global Outcomes (KDIGO) -luokituksen mukaisesti (20).
Ateroskleroottisen sydän- ja verisuonisairauden, sydämen vajaatoiminnan ja kroonisen munuaissairauden esiintyvyyttä tarkasteltiin Hilmo- ja Avohilmo-rekistereistä kerättyjen diagnoosi- ja toimenpidekoodien perusteella.
Pseudonymisoidun henkilötasoisen aineiston käsittely ja kuvaileva analysointi tehtiin R-ohjelmistolla (versio 4.2.1).
Tulokset
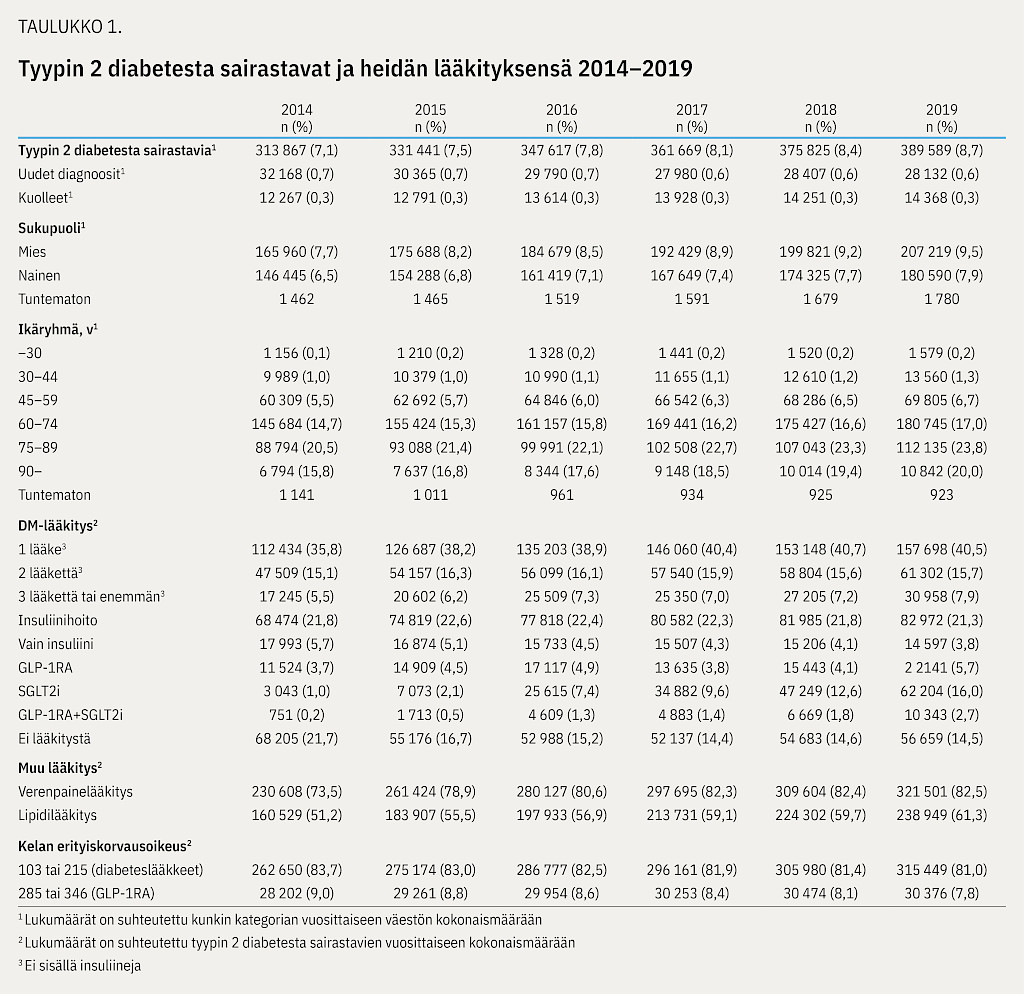
Tyypin 2 diabeteksen esiintyvyys lisääntyi tarkasteltujen kuuden vuoden aikana yli 75 000 potilaalla, miehillä enemmän kuin naisilla (taulukko 1). Kasvua oli sekä potilasmäärinä että väestöön suhteutettuina osuuksina kaikissa ikäryhmissä.
Vuonna 2019 työikäisiä (18–65-vuotiaita) oli 36,4 % potilaista. Koko aikuisväestöön suhteutettuna taudin esiintyvyys kasvoi 7,1 %:sta 8,7 %:iin. Suurin esiintyvyys oli 75–89-vuotiailla, 23,8 % vuonna 2019.
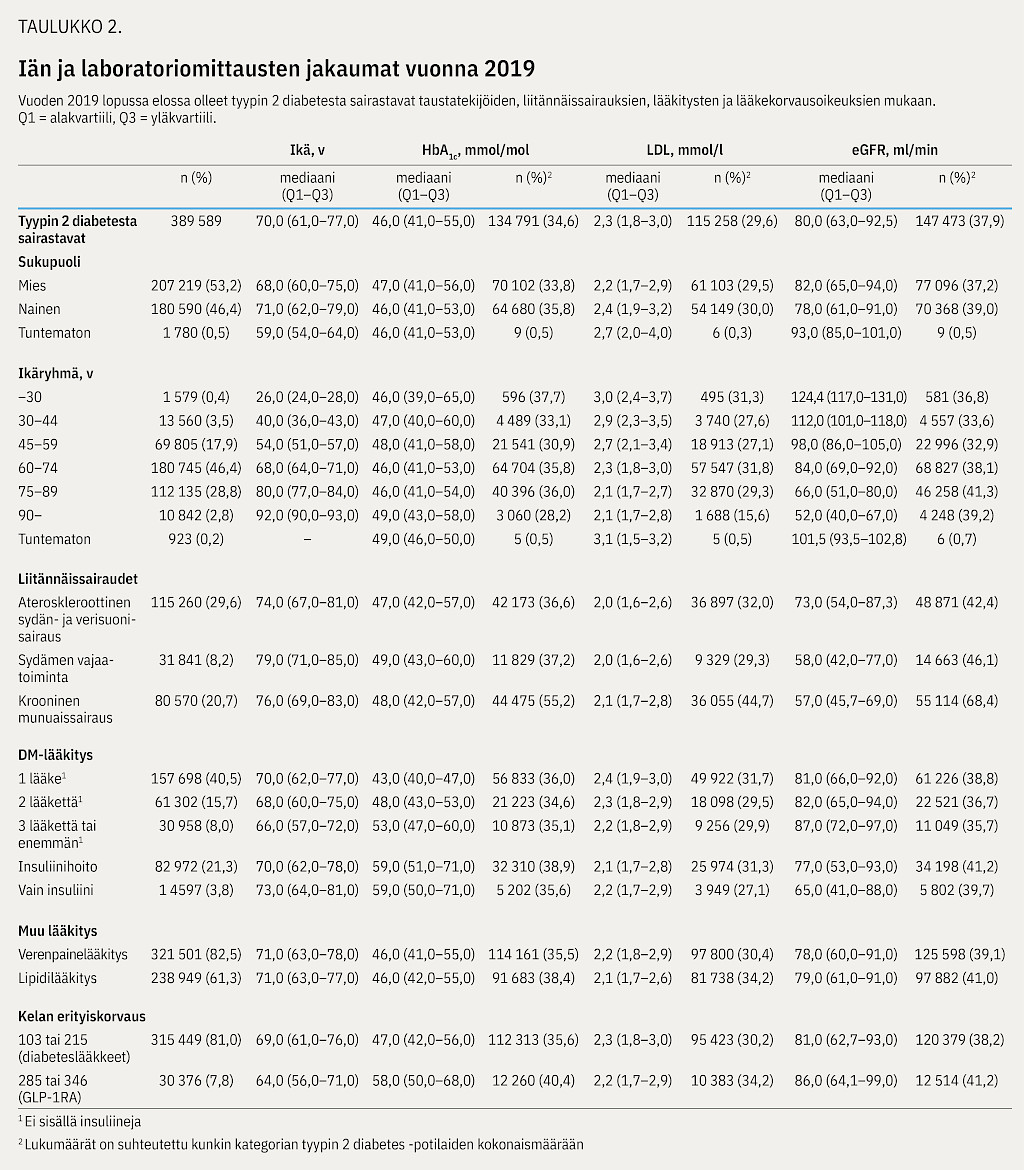
Diagnoosi- ja toimenpidekoodien perusteella vuonna 2019 ateroskleroottinen valtimosairaus oli 29,6 %:lla, sydämen vajaatoiminta 8,2 %:lla ja krooninen munuaissairaus 20,7 %:lla potilaista (taulukko 2).
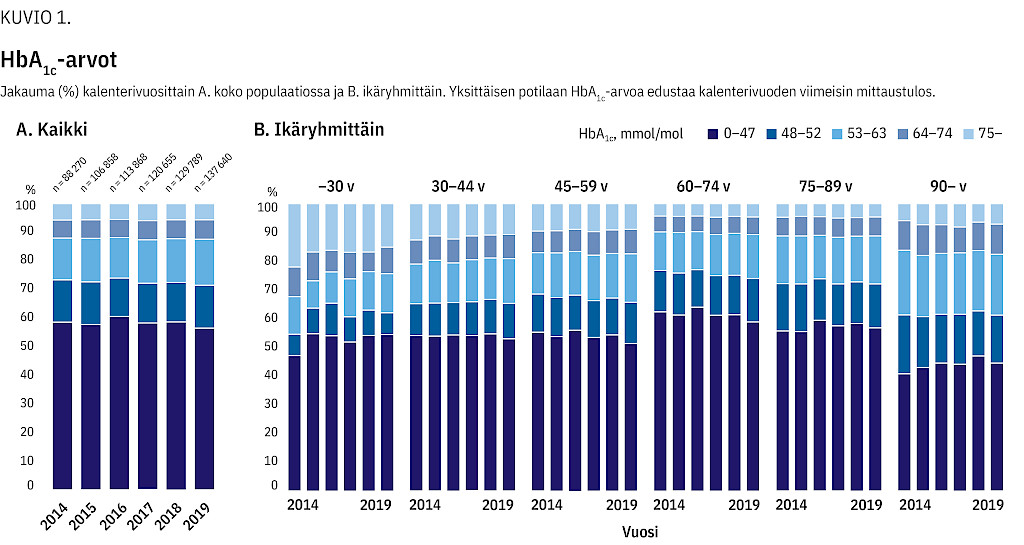
HbA1c-tason alle 53 mmol/mol saavutti 73,4 % vuonna 2014 ja 71,5 % vuonna 2019 (kuvio 1A). Seuranta-aikana näiden potilaiden osuus väheni selvimmin 45–74-vuotiaiden ikäryhmissä. 18–59-vuotiaista tämän tason saavutti selvästi harvempi kuin 60–89-vuotiaista (kuvio 1B).
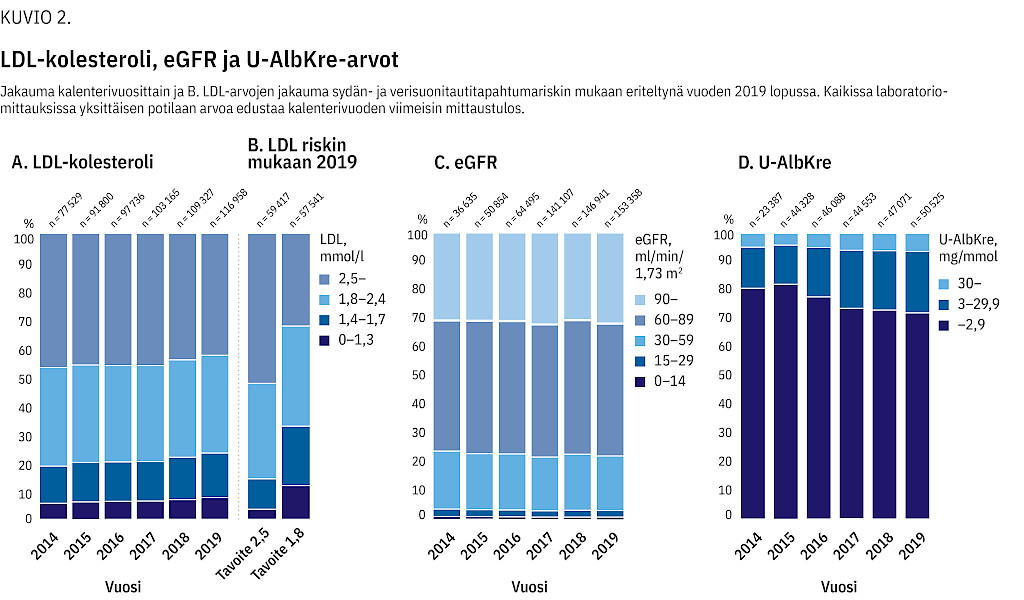
Seuranta-aikana LDL-tavoitteen saavuttaneiden osuus hieman lisääntyi. Vuonna 2014 potilaista 53,1 %:lla LDL-arvo oli alle 2,5 mmol/l, mutta vuonna 2019 osuus oli noussut 57,4 %:iin (kuvio 2A). Käypä hoito -suosituksen tavoitetasojen mukaisesti suuremmassa valtimotautitapahtuman vaarassa olevista 32,6 %:n LDL oli tasolla alle 1,8 mmol/l, ja pienemmän riskin ryhmässä 47,5 %:n LDL oli tasolla alle 2,5 mmol/l (kuvio 2B).
Munuaisten toimintaa kuvaavat eGFR-arvot pysyivät varsin tasaisina koko seuranta-ajan (kuvio 2C), kun taas erityisesti lisääntyneen albuminurian esiintyvyys vaikutti kasvavan (kuvio 2D). Vaikka munuaisiin liittyvien laboratorioarvojen mittaukset lisääntyivät seuranta-aikana, erityisesti virtsan albumiinia mitataan vielä selvästi vähemmän kuin HbA1c-arvoa. Vuonna 2019 U-AlbKre oli aineistossamme mitattu 13,0 %:lta kaikista tyypin 2 diabetesta sairastavista ja 36,0 %:lta niistä potilaista, joille oli samana vuonna tehty vähintään yksi HbA1c-mittaus (13,0 % kaikista).
Alaryhmien HbA1c-, LDL- ja eGFR-arvojen mediaanit ja kvartiilit vuonna 2019 on esitetty taulukossa (taulukko 2).
Diabeteslääkkeiden käytössä havaittiin muutoksia vuosien 2014 ja 2019 välillä (taulukko 1). Insuliinia käyttävien osuus, hieman yli viidennes potilaista, pysyi vakaana koko seuranta-ajan ja natriumin- ja glukoosinkuljettajaproteiini 2:n estäjien (SGLT-2:n estäjien) käyttö lisääntyi huomattavasti. Glukagoninkaltaisen peptidi 1:n reseptoriagonistien (GLP-1RA) käytössä havaittiin notkahdus vuoden 2017 lääkekorvausmuutoksen yhteydessä, mutta sen jälkeen käyttö lisääntyi jälleen. Ilman diabeteslääkitystä olevien potilaiden osuus väheni selvästi.
Diabeteslääkityksen erityiskorvattavuuteen oikeutettujen osuus pieneni 83,7 %:sta 81,0 %:iin. Vuonna 2019 niistä potilaista, joilla ei ollut erityiskorvausoikeutta, 53,6 % kuitenkin osti vähintään yhtä diabeteslääkettä. Sekä verenpainelääkitystä että lipidilääkitystä käyttäneiden osuus kasvoi seurantajakson aikana. Vuonna 2019 ateroskleroottista valtimosairautta, sydämen vajaatoimintaa tai kroonista munuaissairautta sairastavista potilaista 5,8 %:lla oli GLP-1RA- ja 13,6 %:lla SGLT-2:n estäjälääkityksiä.
Pohdinta
Tyypin 2 diabeteksen esiintyvyys aikuisväestössä lisääntyi Suomessa voimakkaasti. Seurantajaksolla tauti diagnosoitiin keskimäärin noin 80 uudella potilaalla päivittäin ja vastaavasti noin 37 sitä sairastavaa henkilöä kuoli.
Potilaiden määrän kasvu kuitenkin hidastui, kun sekä uusien diagnoosien määrä väheni että vuosittain kuolleiden potilaiden määrä lisääntyi seuranta-ajan loppua kohden. Samalla potilaiden keskimääräinen ikä kasvaa, koska uudet diagnoosit painottuvat iäkkäämpään väestönosaan. Keskimääräisen iän tarkastelu saattaa kuitenkin helposti kätkeä alleen sen, että esiintyvyys lisääntyy myös verrattain nuoressa, työikäisessä väestössä. Kansanterveydellisesti tyypin 2 diabeteksen aiheuttama kuorma on sitä suurempi, mitä nuoremmalla iällä siihen sairastutaan, koska pidempi sairastamisaika lisää liitännäissairauksien kehittymisen ja menetettyjen elinvuosien riskiä.
Tyypin 2 diabetes on kuitenkin sairaus, jonka ehkäisyyn on osoitettu olevan toimivia keinoja (21,22). Käytännössä toimenpiteet tähtäävät lihavuuden ehkäisyyn ja hoitoon. Ne olisi ulotettava terveydenhuollon lisäksi myös muihin yhteiskunnan toimintoihin ja infrastruktuuriin. Koska keskivartalolihavuus on keskeisimpiä muunneltavissa olevista riskitekijöistä, voisi uusien diagnoosien määrä ikäryhmittäin toimia lihavuuden ehkäisyn vaikuttavuuden mittarina.
Toinen huolestuttava piirre on, että alle 60-vuotiaiden glukoositasapaino on potilaiden keskitasoa huonompi. Noin joka kolmannella alle 60-vuotiaalla HbA1c-taso on 53 mmol/mol tai yli, vaikka tässä ikäryhmissä olisi perusteltua tavoitella tasoa alle 48 mmol/mol (3). Diabeteksen lisääntyessä tämä kehityssuunta saattaa johtaa liitännäissairauksien ilmaantuvuuden lisääntymiseen myös nuoremmilla potilailla, mikä korostaa seurannan ja hoidon tehostamisen merkitystä. On mielenkiintoista nähdä, miten tilanteeseen vaikuttavat jatkossa GLP-1RA:t ja SGLT2:n estäjät, joista näyttö vakavien tulostapahtumien estossa on tutkimuksen seuranta-aikana ja sen jälkeen vahvistunut (23,24,25,26,27,28).
Dyslipidemian hoidon päätavoitteena on ateroskleroottisen valtimosairauden ehkäiseminen ja tautitapahtumien esto, ja näyttö hoidon vaikuttavuudesta on vahva (29,30). Diabetes ja siihen mahdollisesti liittyvä munuaistauti tiedetään merkittäviksi ateroskleroottisen valtimotaudin riskitekijöiksi (31,32). Tämän vuoksi dyslipidemian hoito kuuluu olennaisena osana tyypin 2 diabetesta sairastavan hoitoon.
Kehitys LDL-kolesterolitasoissa on ollut oikeansuuntainen. Kuitenkin vuonna 2019 noin 60 % potilaista ei saavuttanut tyypin 2 diabeteksen Käypä hoito -suosituksen mukaisia LDL-kolesterolitavoitteita. Todennäköisesti tulos saattaa vielä aliarvioida tuota osuutta, sillä rekisteriaineistosta ei ole mahdollista tunnistaa varmuudella kaikkia suuren sydän- ja verisuontitautiriskin potilaita. Lisäksi munuaistaudin seulonta ei näytä toteutuvan suositusten mukaisesti etenkään vuosittaisen albuminurian seulonnan osalta, mikä on nähty myös muissa suomalaisissa tutkimuksissa (14,15,33).
Vaikka tyypin 2 diabetesta sairastavien lipidilääkitysten käyttö on lisääntynyt, dyslipidemian hoidon tehostamiseen näyttää olevan tarvetta. Tätä tukee myös toinen tuore kotimainen rekisteritutkimus, jonka mukaan valtimotautitapahtuman saaneilla potilailla uusintatapahtuman ja kuoleman voimakkain ennustekijä oli diabeteksen sairastaminen (34). Tyypin 2 diabeteksen hoidon onnistumisen kulmakivenä on hoitosuunnitelma ja sen toteutumisen säännöllinen seuranta.
Tutkimuksemme heikkoutena voidaan pitää sitä, että rekisterilähteistä ei saada kattavasti joitakin tärkeitä riskitekijöitä, kuten tietoja tupakoinnista, verenpaineesta ja painosta. Ne ovat tärkeitä hoidon kohteita ja yksilöllisten hoitotavoitteiden perusteita.
Rekisterien diagnoosimerkinnöissä on myös merkittävää heterogeenisyyttä, joten sekä diabeteksen tyyppiä että liitännäissairauksia on joissain tilanteissa vaikea määrittää. Diagnoosimerkintöjen oikeellisuus ja kattavuus ovat tärkeitä rekisteritietojen hyödynnettävyyden kannalta, ja terveydenhuollon tietojärjestelmät tulisikin rakentaa tukemaan tätä tavoitetta. Tutkimuksessa hyödynnetyistä, suurelta osin julkisesta terveydenhuollosta kerättävistä rekistereistä ei myöskään välttämättä tavoiteta työterveyshuollon tai yksityisrahoitteisen terveydenhuollon piirissä hoidettavia potilaita. Nyt kerätty laboratorioaineisto edustaa noin kolmasosaa tyypin 2 diabetesta sairastavista.
Lopuksi
Kansanterveydellisesti merkittävien sairauksien hoidon laatua ja hoidon toteutumista on seurattava, sillä ilman kattavaa seurantaa ei voida luoda kuvaa terveydenhuollon toimenpiteiden vaikuttavuudesta. Tähän kehitteillä olevat laaturekisterit – diabeteslaaturekisteri mukaan lukien – toivottavasti tuovat parannusta ja mahdollistavat myös hoitotulosten vertailun eri alueilla ja toimintayksiköissä sekä toiminnan tavoitteellisen kehittämisen.
Tällä hetkellä erityinen mielenkiinto kohdistuu koronapandemian aiheuttamaan hoitovelkaan. Tämä tutkimus luo hyvän kuvan pandemiaa edeltäneestä tilanteesta ja tarjoaa siten vertailukohdan tuleville tutkimuksille.
Hannu Vessari: Työsuhde, osakkeet (Novo Nordisk, Pihlajalinna)
Hanne Luoto: Työsuhde, osakkeet (Novo Nordisk).
Tuire Prami: Luentopalkkiot (Novo Nordisk).
Markku Saraheimo: Konsultointipalkkiot (Medtronic), asiantuntijalausunto (Eli Lilly Finland), luentopalkkiot (Abbott, Astra Zeneca, Boehringer lngelheim, Eli Lilly, lnfucare, Medtronic, Mundipharma, Sanofi Aventis), Advisory Board (Abbott, Astra Zeneca, lnfucare, Medtronic, Mundipharma, Novo Nordisk).
Timo T. Valle: Asiantuntijapalkkiot (Eli Lilly, Mundipharma, NovoNordisk), luentopalkkiot (AstraZeneca, Farmasian_oppimiskeskus, MSD, Mundipharma, NovoNordisk, Sanofi, Terveystalo), matka-, majoitus- ja kokouskulut (Sanofi), tutkimusrahoitus laitokselle (Boehringer Ingelheim).
Tero Saukkonen: Työsuhde, osakkeet ja optiot (Novo Nordisk).
Essi J. Peltonen, Antti Aalto, Ilona Iso-Mustajärvi, Paavo Raittinen: Ei sidonnaisuuksia.
Tämä tiedettiin
• Tyypin 2 diabeteksen esiintyvyys lisääntyy maailmanlaajuisesti.
Tutkimus opetti
• Tyypin 2 diabetesta sairastavien aikuisten glukoositasapaino oli vuosina 2014–19 ennen COVID-19-pandemiaa hieman heikentynyt, ja varsinkin alle 60-vuotiaat jäivät useammin hoitotavoitteista.
• Dyslipidemian hoidossa alle puolet potilaista saavuttaa hoitosuositusten tavoitteen.
• Diabeteksen munuaistaudin seulonta etenkin albuminurian osalta toteutuu suosituksiin nähden heikosti.
- 1
- IDF DiabetesAtlas 2021 (viitattu 25.9.2022). www.diabetesatlas.org
- 2
- Diabetesbarometri 2021 (viitattu 25.9.2022). www.diabetes.fi
- 3
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Tyypin 2 diabetes. Käypä hoito -suositus 18.5.2020. www.kaypahoito.fi
- 4
- Arffman M, Ilanne-Parikka P, Keskimäki I ym. FinDM database on diabetes in Finland. Finnish Institute for Health and Welfare (THL). Discussion Paper 19/2020. https://urn.fi/URN:ISBN:978-952-343-492-9
- 5
- Valtava-hanke: Diabetesrekisterin pääraportti. THL 2022 (viitattu 25.10.2022). https://urn.fi/URN:ISBN:978-952-343-846-0
- 6
- Stratton IM, Adler AI, Neil HA ym. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000;321:405–12.
- 7
- Holman RR, Paul SK, Bethel MA, Matthews DR, Neil HA. 10-year follow-up of intensive glucose control in type 2 diabetes. N Engl J Med 2008;359(15):1577–89.
- 8
- Lahtela J, Koski S, Ruotsalainen J ym. Tyypin 2 diabeteksen hoitosuunnitelmissa ja hoidon kohdentamisessa on parantamisen varaa. Suom Lääkäril 2023;78:e34916.
- 9
- Valle T, Koivisto VA, Reunanen A, Kangas T, Rissanen A. Glycemic control in patients with diabetes in Finland. Diabetes Care 1999;22(4):575–9.
- 10
- Valle T, Tuomilehto J. Diabeetikkojen hoitotasapaino Suomessa vuosina 2000-2001. DEHKO-raportti 2004.
- 11
- Valle T ym. Diabeetikkojen hoitotasapaino Suomessa vuosina 2009–2010. DEHKO-raportti 2010;5.
- 12
- Laine M, Järveläinen H, Vielma M, Varjonen J-M, Grönfors M, Rautava P. Diabeteksen hoidon toteutuminen ja kustannukset perusterveydenhuollossa: Esimerkkinä Paimion–Sauvon kansanterveyskuntayhtymä. Suom Lääkäril 2020;13:818–6.
- 13
- Nazu NA, Lindström J, Rautiainen P ym. Maintenance of good glycaemic control is challenging – Acohort study of type 2 diabetes patient in North Karelia, Finland. Int J Clin Pract 2019;73:e13313.
- 14
- Laine M, Järveläinen H, Vielma M, Varjonen J-M, Pape B, Rautava P. Tyypin 2 diabeteksen ja esidiabeteksen hoito Varsinais-Suomessa – ollaanko tavoitteessa? Yleislääkäri 2022;5:13–9.
- 15
- Diabetes-pilottirekisterin loppuraportti. THL 2020 (viitattu 25.9.2022). https://thl.fi/documents/2616650/4353715/Diabetes_pilottirekisterin_loppuraportti.pdf
- 16
- Buse JB, Wexler DJ, Tsapas A ym. 2019 update to: management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the american diabetes association (ADA) and the european association for the study of diabetes (EASD). Diabetes Care 2020;43(2):487–93.
- 17
- Tahrani AA, Barnett AH, Bailey CJ. Pharmacology and therapeutic implications of current drugs for type 2 diabetes mellitus. Nat Rev Endocrinol 2016;12(10):566–92.
- 18
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Dyslipidemiat. Käypä hoito -suositus 14.12.2022. www.kaypahoito.fi
- 19
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien Yhdistys ry:n asettama työryhmä. Diabeteksen munuaistauti. Käypä hoito -suositus 20.4.2020. www.kaypahoito.fi
- 20
- KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int Suppl 2013;3:136–50. doi:10.1038/kisup.2012.72
- 21
- Tuomilehto J, Lindstrom J, Eriksson JG ym; Finnish Diabetes Prevention Study Group. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med 2001;344(18):1343–50.
- 22
- Diabetes Prevention Program Research Group. Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Study. Lancet Diabetes Endocrinol 2015;3(11):866–75.
- 23
- Zinman B, Wanner C, Lachin JM ym. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015;373(22):2117–28.
- 24
- Marso SP, Daniels GH, Brown-Frandsen K ym. Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016;375(4):311–22.
- 25
- Gerstein HC, Colhoun HM, Dagenais GR ym. Dulaglutide and renal outcomes in type 2 diabetes: an exploratory analysis of the REWIND randomised, placebo-controlled trial. Lancet 2019;394:131–8.
- 26
- Wiviott SD, Raz I, Bonaca MP ym. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019;380(4):347–57.
- 27
- Perkovic V, Jardine MJ, Neal B ym. Canagliflozin and renal outcomes in type 2 diabetes and nephropathy. N Engl J Med 2019;380(24):2295–306.
- 28
- Marso SP, Bain SC, Consoli A ym. Semaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2016;375(19):1834–44.
- 29
- de Vries FM, Denig P, Pouwels KB, Postma MJ, Hak E. Primary prevention of major cardiovascular and cerebrovascular events with statins in diabetic patients: a meta-analysis. Drugs 2012;72(18):2365–73.
- 30
- Cholesterol Treatment Trialists Collaboration, Baigent C, Blackwell L, Emberson J ym. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:1670–81.
- 31
- Adler AI, Stevens RJ, Manley SE ym; UKPDS Group. Development and progression of nephropathy in type 2 diabetes: the United Kingdom Prospective Diabetes Study (UKPDS 64). Kidney Int 2003;63(1):225–32.
- 32
- Gerstein HC, Mann JF, Yi Q ym; HOPE Study Investigators. Albuminuria and risk of cardiovascular events, death, and heart failure in diabetic and nondiabetic individuals. JAMA 2001;286(4):421–6.
- 33
- Hellman TA, Skare O, Lee C ym. Cardiovascular outcome according to renal status in Finnish patients with type 2 diabetes. Diab Epidemiol Manag 2022;8:100103. https://doi.org/10.1016/j.deman.2022.100103.
- 34
- Toppila I, Ukkola-Vuoti L, Perttila J ym. Cardiovascular event rate and death in high-risk secondary prevention patient cohort in Finland: A registry study. Clin Cardiol 2022;45(4):342–51. doi: 10.1002/clc.23814
Glycaemic and lipid control and renal status in adult type 2 diabetes patients in Finland between 2014 and 2019
Background Type 2 diabetes (T2D) increases the risk of serious comorbidities, but multifactorial management has been shown to improve prognosis. There have been significant developments in the management of T2D, but their effect in real life remains poorly studied nationally. We assessed the characteristics and standard of care among the Finnish people with T2D (PwT2D) from 2014 to 2019.
Methods T2D patients were identified from national registries based on diagnosis entries, drug purchase records, and drug reimbursement data. T2D related laboratory measurements were used to assess standard of care and comorbidities through codes for diagnosis and medical procedures.
Results Prevalence of T2D among Finnish adults increased by 1,6 %-points during the observation period, and this trend was observed in all age groups. HbA1c target of <53 mmol/mol was not achieved in 28,5 % of PwT2D. LDL cholesterol levels slightly decreased, yet high-risk patients often did not meet targets. Slightly more than one fifth of the patients were treated with insulin, and the use of SGLT-2 inhibitors increased substantially.
Conclusions T2D prevalence is increasing among adult population. HbA1c levels are slowly increasing. Treatment results in dyslipidemia have improved. Standard of care requires continuous scrutiny.
Hannu Vessari, Hanne Luoto, Antti Aalto, Essi J. Peltonen, Ilona Iso-Mustajärvi, Paavo Raittinen, Tuire Prami, Markku Saraheimo, Timo Valle, Tero Saukkonen