Aorttaläpän ahtauman hoito katetritekniikalla Kansallinen ja kansainvälinen vertaisarviointi
Lähtökohdat
Tutkimuksessa selvitettiin tuloksia aorttaläpän ahtauman hoidosta katetritekniikalla (TAVI-hoito) Suomessa ja vertaisarvioitiin niitä tuloksiin Ruotsista.
Menetelmät
Tutkimus on prospektiivinen rekisteritutkimus, jonka aineistona ovat kansallisen KARDIO Vertaisarvioinnin ja Ruotsin SWEDEHEART-rekisterin tiedot TAYS Sydänsairaalasta, Oulun yliopistollisesta sairaalasta (OYS), Keski-Suomen keskussairaalasta ja Ruotsin sairaaloista TAVI-tekniikalla 1.1.–31.12.2015 hoidetuista potilaista. Aineisto koostui 186:sta Suomessa ja 577:stä Ruotsissa hoidetusta potilaasta, joiden perustietoja ja hoitotuloksia analysoitiin kokonaisuutena ja sairaaloittain.
Tulokset
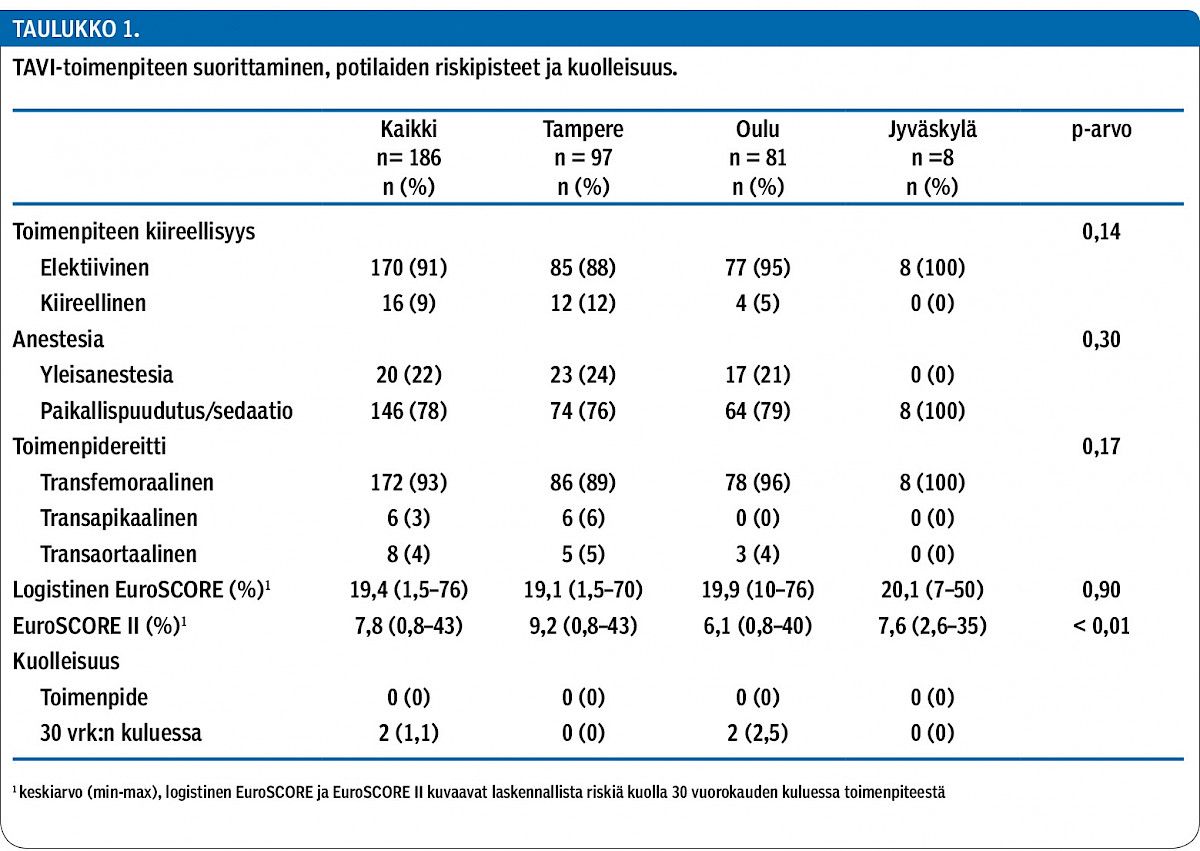
Potilaiden mediaani-ikä Suomessa oli 83 vuotta ja naisia oli 51 %. Sairaaloilla ei ollut eroa potilaiden taustamuuttujien osalta. Toimenpiteistä 93 % tehtiin reisivaltimon kautta ilman yleisanestesiaa. 30 vuorokauden kuolleisuus oli Suomessa 1,1 %. Merkittäviä komplikaatioita oli 5–16,9 %:lla Ruotsissa ja 8,3–12,3 %:lla Suomessa hoidetuista potilaista. Vertaisarvioinnin parhaat laatupisteet saivat TAYS Sydänsairaala, OYS sekä Örebron ja Linköpingin yliopistolliset sairaalat.
Päätelmät
TAVI-hoito oli erinomaisella kansainvälisellä tasolla TAYS Sydänsairaalassa, OYS:ssa ja Keski-Suomen keskussairaalassa. Kuolleisuus 30 vrk:n kuluessa oli pieni. Komplikaatioiden esiintyvyys vaihteli Suomessa ja Ruotsissa sairaaloittain. Toimenpiteen laatua voidaan edelleen parantaa pyrkimällä minimoimaan verisuonikomplikaatiot moderneilla kuvantamis- ja hoitotekniikoilla.
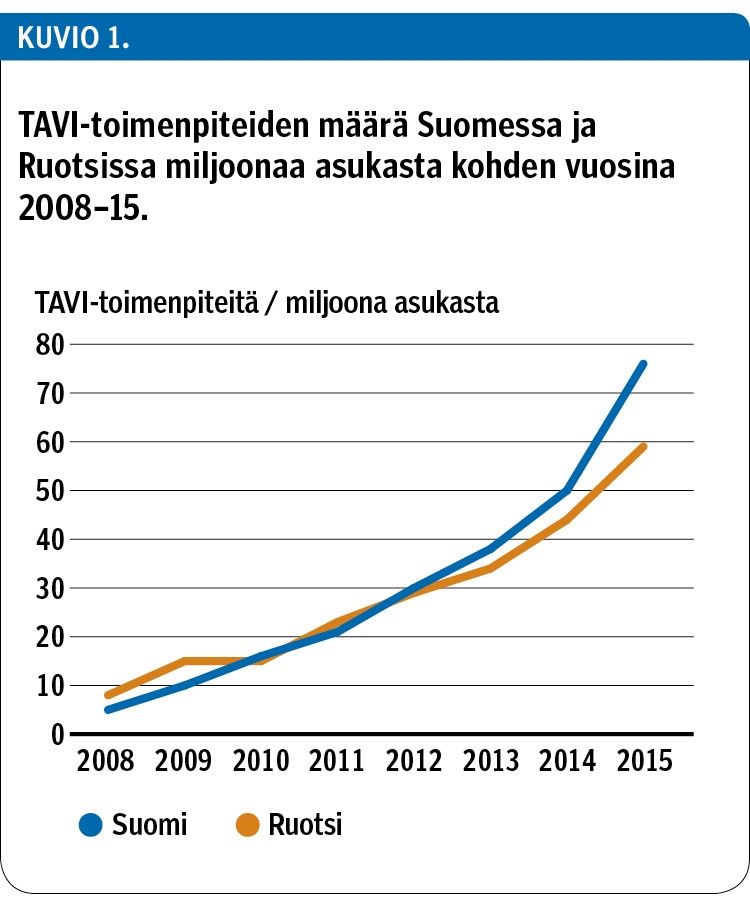
Katetritekniikkaa (transcatheter aortic valve implantation, TAVI) on käytetty aorttaläpän ahtauman hoidossa lähes 15 vuotta (1). Suomessa ensimmäinen potilas hoidettiin TAYS Sydänsairaalassa toukokuussa 2008 (2). TAVI-toimenpiteiden määrä on lisääntynyt 2010-luvulla vuosittain 30–50 %. Lisäys on ollut nopeampaa kuin Ruotsissa (kuvio 1). Vuonna 2015 toimenpiteitä tehtiin Suomessa 419. Nykyään niitä tehdään kaikissa yliopistosairaaloissa ja kolmessa keskussairaalassa.
Hyvään hoitokäytäntöön kuuluu toiminnan laadun tarkka seuranta ja valvonta. Tämä on erityisen tärkeää otettaessa käyttöön uusia hoitomenetelmiä. TAVI-toimenpiteiden yleistyessä nopeasti korostuu myös oman toiminnan tuloksellisuuden ja laadun varmistaminen vertaamalla toimintaa muiden sairaaloiden tuloksiin. Erityisen arvokasta on vertaisarviointi eri maiden laaturekisterien kesken.
Suomeen kehitettiin kansallinen vertaisarviointi kardiologian alalle vuonna 2016. KARDIO Vertaisarviointi on luotu yhteistyössä TAYS Sydänsairaalan, Oulun yliopistosairaalan (OYS) erityisvastuualueen sairaaloiden, Keski-Suomen keskussairaalan (KSKS) ja Satakunnan keskussairaalan kanssa, joissa on käytössä KARDIO Sydäntietojärjestelmä. KARDIO Vertaisarvioinnin palvelin toimii yksityisen palveluntuottajan tiloissa. Sinne päivittyy 15 minuutin viiveellä tieto kaikista kardiologisista toimenpiteistä, jotka on tehty järjestelmän piiriin kuuluvassa kahdeksassa sairaalassa. Tämä varmistaa vertaisarvioinnin raporttien jatkuvan ajantasaisuuden. Reaaliaikaisia raportteja voi tarkastella omalta tietokoneelta. Yhteistyö Ruotsin SWEDEHEART-laaturekisteriä hallinnoivan Uppsala Clinical Research Centerin kanssa mahdollistaa maiden sairaaloiden vertaisarvioinnin.
Tämän artikkelin tarkoituksena on kuvata vuoden 2015 TAVI-hoidon tuloksia Suomessa sekä verrata TAVI-hoidon laatua suomalaisissa ja ruotsalaisissa sairaaloissa.
Aineisto ja menetelmät
Vuonna 2015 KARDIO Sydäntietojärjestelmään kuuluneista sairaaloista tehtiin TAVI-toimenpiteitä TAYS Sydänsairaalassa (jäljempänä Tampere), OYS:ssa (Oulu) ja KSKS:ssa (Jyväskylä). Vuonna 2015 niissä tehtiin 186/419 (44 %) Suomen TAVI-toimenpiteistä.
KARDIO Sydäntietojärjestelmään tallennetaan yhtenevällä tavalla prospektiivisesti potilaiden esi- ja toimenpidetiedot, keskeiset sairaalavaiheen tapahtumat ja oleelliset seurantatiedot. Kuolleisuus päivittyy automaattisesti väestörekisterin kautta sairaalan tietojärjestelmien välityksellä. Jokaisen sairaalan KARDIO Sydäntietojärjestelmään viety tieto siirtyy viiveettä ja anonymisoituna tiedostona KARDIO Vertaisarvioinnin palvelimelle.
Ruotsissa on toiminut useita vuosia SWEDEHEART laaturekisteri. Se sisältää useita eri kokonaisuuksia, joista katetriläppärekisteriin (Percutaneous Valve Registry) kerätään tiedot kaikista Ruotsin sairaaloissa tehdyistä TAVI-toimenpiteistä. Vuonna 2015 niitä tehtiin 577. Katetriläppärekisterin johtoryhmä on määrittänyt TAVI-laatuindeksin (TAVI Quality Index), jonka mukaan sairaaloita verrataan keskenään. Määritelmän mukainen laatuindeksi laskettiin kaikille KARDIO Sydäntietojärjestelmässä ja SWEDEHEARTIN katetriläppärekisterissä mukana oleville sairaaloille.
Aorttaläpän ahtauman kirurgiseen hoitoon liittyvää laskennallista kuolemanriskiä 30 vrk:n kuluessa leikkauksesta arvioitiin kahdella eri riskipisteytyksellä, joista logistinen EuroSCORE on vanhempi ja EuroSCORE II sen uudempi versio (3). Molemmissa otetaan huomioon ikä, sukupuoli, yleinen ateroskleroosi, krooninen keuhkosairaus, aiemmat sydänleikkaukset, munuaisten vajaatoiminta, aktiivinen endokardiitti, kriittinen yleistila leikkaukseen tultaessa, epästabiili angina pectoris, vasemman kammion toiminta, aiemmin sairastettu sydäninfarkti, keuhkoverenpaineen taso, leikkauksen kiireellisyys ja leikkauksen tyyppi, joiden perusteella ilmoitetaan laskennallinen kuolemanriski. Lisäksi EuroSCORE II -riskilaskurissa otetaan huomioon insuliinihoitoinen diabetes, liikuntarajoite ja suorituskyky NYHA-luokkaa käyttäen.
Komplikaatiot kerättiin etukäteen sovitulla tavalla. Sairaalavaiheen aivotapahtumien, munuaisvaurion sekä vuoto- ja verisuonikomplikaatioiden arvioinnissa käytettiin kansainvälisiä Valve Academic Research Consortium-2 (VARC-2) -kriteereitä (4).
TAVI-laatuindeksi määriteltiin seuraavasti:
1) Merkittävät komplikaatiot: merkittävä verisuonikomplikaatio VARC-2-kriteerein (%), merkittävä vuotokomplikaatio VARC-2-kriteerein (%) ja sairaalavaiheen aivoinfarkti (%). Lopuksi merkittävät komplikaatiot laskettiin yhteen selvittämällä, monellako potilaalla oli jokin em. komplikaatioista (%). Jos potilaalla oli useita komplikaatioita, ne laskettiin yhdeksi merkittäväksi komplikaatioksi. Yhteenlasketuista merkittävistä komplikaatiosta annettiin laatupisteitä seuraavasti: 2,5 pistettä, jos merkittäviä komplikaatio oli yhteensä < 5 %:lla hoidetuista potilaista; 2 pistettä, jos 5–7,4 %:lla; 1,5 pistettä, jos 7,5–9,9 %:lla; 1 piste, jos 10–14,9 %:lla; 0,5 pistettä, jos 15–19,9 %:lla; 0 pistettä, jos ≥ 20 %:lla.
2) Riskipisteiden suhteen vakioitu kuolleisuus: tässä luokassa käytettiin kahden peräkkäisen vuoden (2014 ja 2015) toteutunutta 30 vrk:n kuolleisuutta pyrkimyksenä minimoida pienen toimenpidemäärän aiheuttama vaihtelu. Kuolleisuustieto Suomessa ja Ruotsissa saatiin kansallisista kuolleisuustilastoista. EuroSCORE II -riskipisteet laskettiin kansainvälisen kriteerin mukaan (5). Riskipisteiden suhteen vakioitu kuolleisuus laskettiin jakamalla toteutunut 30 vrk:n kuolleisuus EuroSCORE II -pisteiden keskiarvolla. Laatupisteitä kuolleisuudesta annettiin seuraavasti: 2,5 pistettä, jos riskipisteiden suhteen vakioitu kuolleisuus oli 0–39 %; 2 pistettä, jos 40–59 %; 1,5 pistettä, jos 60–79 %; 1 piste, jos 80–109 %; 0,5 pistettä, jos 110–159 %; 0 pistettä, jos ≥ 160 %.
3) Toimenpidemäärä: kunkin sairaalan TAVI-toimenpiteiden (tmp) määrä vuoden aikana. Laatupisteitä annettiin seuraavasti: 2 pistettä, jos ≥ 100 tmp/v; 1,5 pistettä, jos 75–99 tmp/v; 1 piste, jos 50–74 tmp/v; 0,5 pistettä, jos 25–49 tmp/v; 0 pistettä, jos < 25 tmp/v.
4) Heart team -toimintamalli: sairaalassa pysyvästi toimiva moniammatillinen arviointijärjestelmä. Heart team -järjestelmästä annettiin 1,5 pistettä. Ilman sitä toimiva sairaala sai 0 pistettä.
5) Sydänkirurgian saatavuus: sairaalassa tehohoidon kanssa yhteistyössä toimiva sydänkirurginen yksikkö. Sydänkirurgian välittömästä saatavuudesta annettiin 1,5 pistettä, jos sairaalassa on sydänkirurgian valmius, muuten 0 pistettä.
Merkittävät komplikaatiot monitoroi kummassakin maassa erillinen arvioitsija lukuun ottamatta Linköpingin, Örebron ja Karlskronan sairaaloita. Jyväskylän keskussairaalan toiminnasta TAVI-laatuindeksiä ei laskettu, koska toiminta alkoi siellä syyskuussa 2015 eikä 30 vuorokauden kuolleisuutta tai EuroSCORE II -riskipisteitä ollut käytössä vuodelta 2014. Ruotsissa ei vuonna 2015 rekisteröity toimenpiteitä, joissa aorttaläppää ei aikomuksesta huolimatta asennettu potilaalle. Yhteneväisyyden vuoksi yhtä Suomessa tehtyä toimenpidettä, jossa bioläppää ei voitu asentaa läpän teknisen vian vuoksi, ei otettu mukaan laatuindeksin laskuihin. Potilas sai toimenpideyritykseen liittyvän aivoinfarktin.
Tilastomenetelmät
Luokitellut muuttujat ilmoitetaan sekä absoluuttisina lukuina että prosenttilukuina, ja niiden vertailuun käytettiin χ²-testiä. Jatkuvien muuttujien osalta tulokset esitetään joko mediaaneina ja keskihajontana tai keskiarvoina, joita seuraa minimi- ja maksiarvo. Jatkuvien muuttujien vertailussa käytettiin Kruskal–Wallisin testiä. Suomalaisten sairaaloiden vertailussa (taulukko 1, liitetaulukko 1, www.laakarilehti.fi > Sisällysluettelot > 48/2016) tilastollisen merkitsevyyden rajana pidettiin p-arvoa < 0,05. Haittatapahtumien ja kuolleisuuden osalta p-arvoa ei laskettu päätetapahtumien pienen määrän vuoksi. Tilastolliset analyysit tehtiin SPSS 20.0 -tilasto-ohjelmalla.
Tulokset
Kansallinen vertaisarviointi
TAVI-tekniikalla vuonna 2015 hoidetut potilaat olivat keskimäärin 83-vuotiaita. Iän suhteen ei todettu eroa sairaaloiden välillä (liitetaulukko 1, www.laakarilehti.fi > Sisällysluettelot > 48/2016). Munuaisten toiminta oli normaali (GFR > 85 ml/min) vain 10 %:lla (19/186) potilaista. Dialyysihoidossa oli 1 % (2/186) potilaista. Valtaosa potilaista (89 %) oli vaikeaoireisia (NYHA-luokka III tai IV). Viidesosalle oli aiemmin tehty avosydänleikkaus.
Vakavia toimenpidekomplikaatioita oli 2,6 %:lla (5/186) potilaista. Niitä olivat aortta-annuluksen ruptuura (n = 1), aortan dissekaatio/ruptuura (n = 2) ja vasemman kammion ruptuura/perforaatio (n = 2). Kolmea potilasta jouduttiin elvyttämään toimenpiteen yhteydessä. Sydänkeuhkokoneeseen ei tarvinnut turvautua kertaakaan. Akuutti munuaisten vajaatoiminta ilmaantui 2,1 %:lle (4/186) potilaista. Heistä yksi tarvitsi väliaikaista dialyysihoitoa.
Aorttaläpän ahtauma korjaantui TAVI-toimenpiteellä poikkeuksetta. TAVI-läpän huippugradientin mediaani oli 13 mmHg, keskigradientin 7 mmHg ja aorttaläpän pinta-alan 1,8 cm2, eikä sairaaloilla ollut merkittävää eroa niiden suhteen. Suurimmalla osalla potilaista (81 %) ei todettu paravalvulaarivuotoa. Lievä vuoto oli 18 %:lla ja vaikea vuoto 1,2 %:lla. Vaikea vuoto (n = 1) hoidettiin asentamalla potilaalle muutaman päivän kuluttua uusi TAVI-läppä ns. valve-in-valve-tekniikalla. Sairaaloiden välillä ei ollut merkittävää eroa paravalvulaarivuodon määrässä toimenpiteen jälkeen.
Valtaosa TAVI-toimenpiteistä tehtiin reisivaltimon kautta ilman yleisanestesiaa (taulukko 1). TAVI-toimenpiteistä 9 % tehtiin kiireellisinä.
Riskilaskurien perusteella arvioitu 30 vrk:n kuolleisuus oli 7,8 % (EuroSCORE II) ja 19,4 % (logistinen EuroSCORE). Laskennallisessa kuolleisuusriskissä ei ollut eroja sairaaloiden välillä logistisessa EuroSCORE -pisteytyksessä, mutta se vaihteli jonkin verran EuroSCORE II -pisteytyksellä laskettuna (taulukko 1). Kaikkien kolmen sairaalan yhteenlaskettu 30 vrk:n kuolleisuus oli 1,1 % (2/186).
Kansainvälinen vertaisarviointi
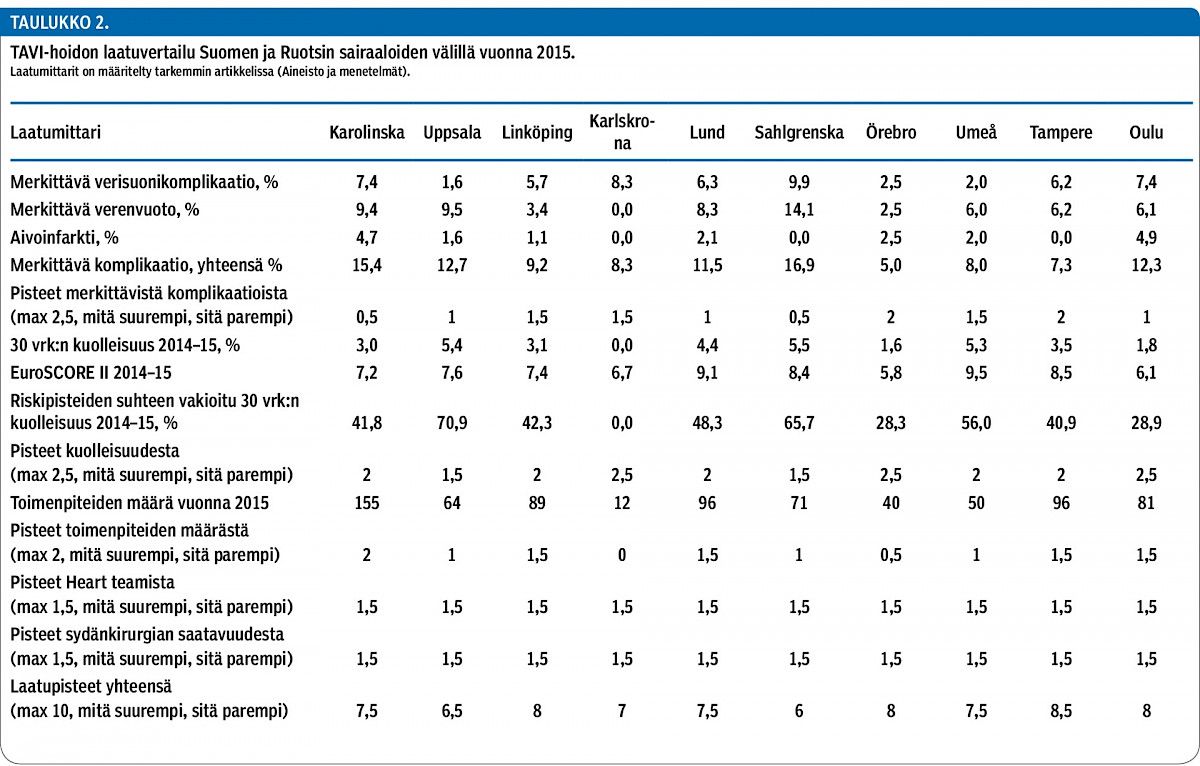
Ruotsissa TAVI-toimenpiteitä tehdään kahdeksassa sairaalassa, joissa kaikissa on sydänkirurginen päivystysvalmius (taulukko 2). Sairaalakohtaisissa toimenpidemäärissä oli hajontaa (taulukko 2). Eniten TAVI-toimenpiteitä tehtiin Karoliinisessa yliopistosairaalassa Tukholmassa (n = 155) ja vähiten Karlskronassa (n = 12). Merkittäviä komplikaatioita esiintyi kaikissa sairaaloissa, ja vaihteluväli oli 5,0–16,9 %. Vuosina 2014–15 hoidettujen potilaiden 30 vrk:n kuolleisuus oli 0–5,5 %. Se oli kuitenkin kaikissa sairaaloissa pienempi, kuin EuroSCORE II -riskipisteiden perusteella voitaisiin olettaa.
Sairaalat arvioitiin TAVI-laatuindeksin perusteella (taulukko 2). Parhaimmat laatupisteet saivat Tampere, Oulu, Linköping ja Örebro.
Pohdinta
Aorttaläpän ahtauman hoito TAVI-tekniikalla on vakiintumassa iäkkäiden potilaiden ensisijaiseksi hoidoksi etenkin, kun toimenpide voidaan tehdä reisivaltimon kautta. Toimenpide on muuttunut entistä turvallisemmaksi, kun toimenpidetekniikka ja -välineistö on kehittynyt. Satunnaistetuissa tutkimuksissa TAVI on ollut avosydänkirurgiaa parempi tai samanveroinen hoitomuoto suuren riskin potilaille (6,7). Keskisuuren riskin TAVI-potilailla oli kahden vuoden seurannassa kuoleman tai aivoinfarktin yhdistelmäpäätetapahtumia reisivaltimon kautta tehdyissä toimenpiteissä 22 % vähemmän kuin avosydänkirurgialla hoidetuilla aorttaläpän ahtaumaa sairastavilla potilailla (8).
Potilaiden iän mediaani on korkea. Kaikissa suomalaisissa sairaaloissa hoidettiin myös yli 90-vuotiaita potilaita, mikä vastaa eurooppalaisia TAVI-hoitokäytäntöjä (9). Nykyisen kansainvälisen käytännön mukaan myös Suomessa oli toimenpidereittinä valtaosin reisivaltimo.
Suomessa hoidettujen potilaiden riski perinteiseen avosydänkirurgiaan oli suuri, eivätkä keskussairaalassa hoidetut potilaat poikenneet yliopistosairaaloiden potilaista. Logistisen EuroSCOREn mukaan odotettu 30 vrk:n kuolleisuus oli suuri (19,4 %). Eurooppalaisessa rekisteritutkimuksessa, jossa oli mukana sairaaloita 10 maasta, kuolleisuutta kuvaava laskennallinen riski oli 20,2 % vuosina 2011–12 (9). Tähän saakka Suomessa hoidetut potilaat ovat olleet monisairaita, ja esimerkiksi munuaisten vajaatoimintaa sairastavien osuus oli hyvin suuri. Tutkimuksemme perusteella TAVI-hoito on kohdistunut pääosin iäkkäisiin suuren riskin potilaisiin, vaikka kansainvälisten tutkimustulosten mukaista siirtymistä enintään keskisuuren riskin potilaisiin on havaittavissa. Tutkimukset nuoremmilla ja pienen riskin potilasryhmillä ovat vasta meneillään.
Aiemmin TAVI-hoidon suurin ongelma on ollut aorttabioläppään liittynyt paravalvulaarivuoto, jota voidaan arvioida luotettavasti sydämen kaikututkimuksella (10). Tiedetään, että keskivaikea tai sitä merkittävämpi paravalvulaarivuoto toimenpiteen jälkeen on huonon ennusteen merkki (11,12,13). Keskivaikean tai vaikean paravalvulaarivuodon yleisyys on ollut varhaisemman sukupolven läpillä (Edwards Sapien tai Medtronic Corevalve) rekisteritutkimuksissa 5,5–18,6 % (14,15,16,17,18) ja satunnaistetuissa tutkimuksissa 10,0–15,3 % (6,19,20,21). Uusimman sukupolven läpillä (Edwards Sapien 3, Boston Scientific Lotus, Medtronic Evolut R) vastaavat luvut ovat selvästi parempia (2,0–3,4 %) (22,23,24). Uusimman sukupolven em. läppiä oli käytössä jo 81 %:ssa toimenpiteistä KARDIO Vertaispalveluun osallistuvissa sairaaloissa vuonna 2015. Sydämen kaikututkimuksella todettu vaikea tai keskivaikea paravalvulaarivuoto todettiin ainoastaan 1,2 %:lla potilaista. Tulos on hyvä ja kuvastaa sitä, ettei aiempiin TAVI-läppiin liittynyt paravalvulaarivuoto ole nykyisin suuri ongelma. Kehittyneen läppäteknologian lisäksi siihen ovat oleellisesti vaikuttaneet oikea potilasvalinta ja etenkin aortan TT:n hyödyntäminen oikeaa läppäkokoa ja -mallia valittaessa.
Toimenpiteen jälkeinen 30 vrk:n kuolleisuus oli vain 1,1 % (2/186). Tulos on erinomainen. Rekisteritutkimuksissa vastaava kuolleisuus on ollut 5,1–13,9 % (14,15,16,17,18) ja satunnaistetuissa tutkimuksissa 3,3–9,8 % (6,19,20,21). Näiden lukujen perusteella TAVI-toiminnan laadun ja turvallisuuden kehityssuunta on ollut myönteinen.
Kansainvälinen vertaisarviointi
Tämä toimenpiderekisteritutkimus tuo uuden ja tärkeän ulottuvuuden Suomen ja Ruotsin sairaaloiden toiminnan tuloksellisuuden ja laadun tarkasteluun. Vertailussa käytetään prospektiivisesti samalla tavalla kerättyjä tietoja. Kotimaisen KARDIO Vertaisarvioinnin avulla voidaan arvioida objektiivisesti sydänpotilaiden hoidon tuloksellisuutta Suomessa.
Vaikka TAVI on hoitomuotona muuttunut turvallisemmaksi, siihen liittyy yhä myös komplikaatioita, eikä yksikään sairaala Ruotsissa tai Suomessa yltänyt korkeimpiin mahdollisiin toiminnan laadukkuutta kuvaaviin pisteisiin komplikaatioita kuvaavien mittarien osalta. Se olisi tarkoittanut, että komplikaatioita (merkittävä verisuonikomplikaatio, verenvuoto tai aivoinfarkti) olisi ollut alle 5 %:lla hoidetuista potilaista. Merkittävien komplikaatioiden määrä vaihteli 5,0–15,4 %:n välillä. Tulos osoittaa, että verenkiertokomplikaatioita on tulevaisuudessa tarve vähentää toimenpide- ja kuvantamisvälineitä kehittämällä sekä panostamalla toimenpiteen esivalmisteluihin entistäkin enemmän.
Ensimmäiset satunnaistetut tutkimukset herättivät huolen TAVI-toimenpiteeseen liittyvästä aivoinfarktiriskistä, joka oli suurempi kuin avosydänleikkauksella hoidetuilla potilailla. Aivoinfarktin esiintyvyydeksi raportoitiin 30 vrk:n kuluessa TAVI:sta 6,7 % ja avosydänleikkauksen jälkeen 1,7 % (19). Sittemmin vastaava aivoinfarktin esiintyvyys on ollut satunnaistetuissa tutkimuksissa 4,0–4,9 % (6,20,21) ja rekisteritutkimuksissa 1,6–3,6 % (14,15,16,17,18). Omassa tutkimuksessamme kahdeksassa sairaalassa kymmenestä aivoinfarkteja esiintyi 30 vuorokauden kuluessa TAVI:sta alle 2,5 %:lla. Suurin sairaalakohtainen esiintyvyys oli 4,9 %. Tuloksemme ovat linjassa aiempien rekisteritutkimusten kanssa. Aivoinfarktin ilmaantuvuus ei ole enää niin suuri kuin toiminnan alkuvuosina, eikä viimeisissä satunnaistetuissa tutkimuksissa havaittu eroja avosydänkirurgiaan verrattuna (8).
Oikea potilasvalinta vaikuttaa hoitotuloksiin, ja tämä on syytä huomioida tulosten vertailussa. Ruotsalaisten SWEDEHEART-katetriläppärekisterissä se on toteutettu laskemalla riskipisteiden suhteen vakioitu 30 vrk:n kuolleisuus. Samaa laskukaavaa käytettiin sekä SWEDEHEART-rekisterissä että KARDIO Vertaisarvioinnissa. Oulu sai potilaiden kuolleisuutta kuvaavassa vertailussa maksimimäärän laatupisteitä yhdessä Karlskronan ja Örebron sairaaloiden kanssa.
Kun kaikki laatupisteet laskettiin yhteen, suomalaiset sairaalat suoriutuivat vertailussa erinomaisesti. Parhaat laatupisteet saivat Tampere, Oulu, Örebro ja Linköping. Vertaisarvioinnin perusteella voidaan todeta, että aorttaläpän ahtaumaa sairastavien potilaiden hoitoketju ja toteutunut TAVI-hoito on Suomessa toimiva ja sen laatu vastaa hyvin hoitoa Ruotsissa.
Rekisteritutkimuksemme päätulos osoittaa, että aorttaläpän ahtauman hoito katetritekniikalla on Suomessa korkeaa kansainvälistä tasoa. Hoidon indikaatiot ja tulokset ovat yhteneviä Tampereella, Oulussa sekä toiminnan syksyllä 2015 aloittaneessa Jyväskylässä. Kuolleisuus 30 vrk:n kuluessa toimenpiteestä on pieni, eikä sitä voitane enää merkittävästi vähentää ottaen huomioon varsin iäkäs ja monisairas potilasaineisto. Toimenpiteeseen liittyviä komplikaatiota esiintyy sekä Suomessa että Ruotsissa, mutta määrää ei voida pitää suurena. Komplikaatioiden vähentämiseen tulisi silti kiinnittää huomiota kaikissa toimenpideyksiköissä hoitotulosten parantamiseksi ja hyvän hoidon varmistamiseksi.
Kiitokset Satakunnan keskussairaalan ylilääkärille Pasi Karjalaiselle osallistumisesta KARDIO Vertaisarvioinnin kehittämiseen.
Markku Eskola: artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: luentopalkkiot (Edwards Lifescience).
Christoph Varenhorst: artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: apuraha, palkkio maksettu laitokselle (AstraZeneca, The Medicines Company), luentopalkkiot (AstraZeneca, Bristol Myers Squibb, Pfizer, CSL Behring), advisory boardin jäsenyys (AstraZeneca, The Medicines Company, Boehringer Ingelheim).
Andreas Rück: artikkelin ulkopuolinen, aiheen kannalta oleellinen taloudellinen toiminta: henkilökohtaiset palkkiot (Symetis SA), apurahat (Medtronic).
Marko Virtanen: artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: luentopalkkiot (Boehringer Ingelheim), matka-, majoitus- tai kokouskulut, maksettu laitokselle(Edwards Lifesciences, Boston Scientific).
Matti Niemelä: artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: lisenssitulot ja tekijänpalkkiot (Duodecim Oy), matka-, majoitus- tai kokouskulut, maksettu laitokselle (Edwards Life Sciences, Hexacath Finland).
Jarkko Niva: artikkelin ulkopuolinen, aiheen kannalta olennainen taloudellinen toiminta: kokousmatkakuluja maksettu laitokselle (Medtronic Oy).
Stefan James: apuraha, maksettu laitokselle (Boston Scientific, Abbott).
Timo Mäkikallio, Kai Nyman, Pasi Maaranen, Vesa Anttila, Olli-Pekka Piira, Jari Laukkanen, Timo Mäkelä: ei sidonnaisuuksia.
Tästä asiasta tiedettiin
Suomalaisia TAVI-hoidon tuloksia ei ole julkaistu aiemmin.
Kansainvälisissä rekisteritutkimuksissa TAVI:lla hoidettujen potilaiden 30 vuorokauden kuolleisuus on ollut 5,1–13,9 %.
Tämä tutkimus opetti
Suomessa TAVI-hoito kohdistuu yhä pääosin iäkkäisiin suuren leikkausriskin potilaisiin.
Suomessa sairaaloiden potilasvalinta on yhtenevää.
Hoidon tulokset Suomessa ovat korkeaa kansainvälistä tasoa.
TAVI-hoitoon liittyvä kuolleisuus on pieni, eikä sitä voida vähentää merkittävästi.
TAVI-hoitoon liittyy jonkin verran verisuoni- ja verenkiertokomplikaatioita sekä Suomessa että Ruotsissa. Toimenpideyksiköissä tulisi kiinnittää huomiota mahdollisuuteen vähentää komplikaatioita hoitotulosten parantamiseksi entisestään.
- 1
- Cribier A, Eltchaninoff H, Bash A ym. Percutaneous transcatheter implantation of an aortic valve prosthesis for calsific aortic stenosis: first human case description. Circulation 2012;106:3006–8.
- 2
- Kohonen M, Kosonen P, Maaranen P, Eskola M. Aorttaläpän asennus katetriteitse. Sydänääni 2008;19:22–4.
- 3
- Ad N, Holmes AD, Patel J ym. Comparison of EuroSCORE II, original EuroSCORE, and the Society of Thoracic Surgeons risk score in cardiac surgery patients. Ann Thorac Surg 2016. http://dx.doi.org/10.1016/j.athoracsur.2016.01.105.
- 4
- Kappetein AP, Head SJ, Généreux P ym. Updated standardized endpoint definitions for transcatheter aortic valve implantation: the Valve Academic Research Consortium-2 consensus document. Eur Heart J 2012;33:2403–18.
- 5
- Nashef SA, Roques F, Sharples LD ym. EuroSCORE II. Eur J Cardiothorac Surg 2012;41:734–45.
- 6
- Smith CR, Leon MB, Mack MJ ym. Transcatheter versus surgical aortic-valve replacement in high-risk patients. N Engl J Med 2011;364:2187–98.
- 7
- Reardon MJ, Adams DH, Kleiman NS ym. 2-year outcomes in patients undergoing surgical or self-expanding transcatheter aortic valve replacement. J Am Coll Cardiol 2015;66:113–21.
- 8
- Leon MB, Smith CR, Mack MJ ym. Transcatheter or surgical aortic-valve replacement in intermediate-risk patients. N Engl J Med 2016;374:1609–20.
- 9
- Gilard M, Schlüter M, Snow TM ym. The 2011-2012 pilot European Society of Cardiology Sentinel Registry of Transcatheter Aortic Valve Implantation: 12-month clinical outcomes EuroIntervention 2016;12:79–87.
- 10
- Collas VM, Paelinck BP, Rodrigus IE, Vrints CJ, Bosmans JM. Aortic regurgitation after transcatheter aortic valve implantation (TAVI) - Angiographic, echocardiographic and hemodynamic assessment in relation to one year outcome. Int J Cardiol 2015;194:13–20.
- 11
- Tamburino C, Capodanno D, Ramondo A ym. Incidence and predictors of early and late mortality after transcatheter aortic valve implantation in 663 patients with severe aortic stenosis. Circulation 2011;123:299–308.
- 12
- Hayashida K, Lefevre T, Chevalier M ym. Impact of post-procedural aortic regurgitation on mortality after transcatheter aortic valve implantation. JACC Cardiovasc Interv 2012;5:1247–56.
- 13
- Kodali SK, Williams MR, Smith CR ym. Two-year outcomes after transcatheter or surgical aortic-valve replacement. N Engl J Med 2012;366:1686–95.
- 14
- Hamm CW, Möllmann H, Holzhey D ym. The German Aortic Valve Registry (GARY): in-hospital outcome. Eur Heart J 2014;35:1588–98.
- 15
- Gilard M, Eltchaninoff H, Lung B ym. Registry of transcatheter aortic-valve implantation in high-risk patients. N Engl J Med 2012;366:1705–15.
- 16
- Schymik G, Lefevre T, Bartorelli AL ym. European experience with the second-generation Edwards SAPIEN XT transcatheter heart valve in patients with severe aortic stenosis: 1-year outcomes from the SOURCE XT Registry. JACC Cardiovasc Interv 2015;8:657–69.
- 17
- Di Mario C, Eltchaninoff H, Moat N ym. The 2011-12 pilot European Sentinel Registry of Transcatheter Aortic Valve Implantation: in-hospital results in 4,571 patients. EuroIntervention 2013;8:1362–71.
- 18
- Ludman PF, Moat N, de Belder MA ym. Transcatheter aortic valve implantation in the United Kingdom: temporal trends, predictors of outcome, and 6-year follow-up: a report from the UK Transcatheter Aortic Valve Implantation (TAVI) Registry, 2007 to 2012. Circulation 2015;131:1181–90.
- 19
- Leon MB, Smith CR, Mack M ym. Transcatheter aortic-valve implantation for aortic stenosis in patients who cannot undergo surgery. N Engl J Med 2010;363:1597–607.
- 20
- Adams DH, Popma JJ, Reardon MJ ym. Transcatheter aortic-valve replacement with a self-expanding prosthesis. N Engl J Med 2014;370:1790–8.
- 21
- Popma JJ, Adams DH, Reardon MJ ym. Transcatheter aortic valve replacement using a self-expanding bioprosthesis in patients with severe aortic stenosis at extreme risk for surgery. J Am Coll Cardiol 2014;63:1972–81.
- 22
- Kodali S, Thourani VH, White J ym. Early clinical and echocardiographic outcomes after SAPIEN 3 transcatheter aortic valve replacement in inoperable, high-risk and intermediate-risk patients with aortic stenosis. Eur Heart J 2016. http://dx.doi.org/10.1093/eurheartj/ehw112.
- 23
- Meredith IT, Walters DL, Dumonteil N ym. Transcatheter aortic valve replacement for severe symptomatic aortic stenosis using a repositionable valve system: 30-day primary endpoint results from the REPRISE II study. J Am Coll Cardiol 2014;64:1339–48.
- 24
- Manoharan G, Walton AS, Brecker SJ ym. Treatment of symptomatic severe aortic stenosis with a novel resheathable supra-annular self-expanding transcatheter aortic valve system. JACC Cardiovasc Interv 2015;8:1359–67.
Outcomes of transcatheter aortic valve implantation in Finland and benchmarking between Finland and Sweden
Background
Data demonstrating the outcome of transcatheter aortic valve implantation (TAVI) in Finland are lacking.
Methods
The KARDIO registry is a prospectively collected database in the 3 out of 6 centres performing TAVI procedures in Finland, and the Swedish Percutaneous Valve Registry includes all TAVI procedures from all eight TAVI-implanting centres in Sweden. These registries included 763 patients who underwent TAVI in 2015. All recorded variables were defined in accordance with the updated Valve Academic Research Consortium-2 (VARC-2) criteria. The outcomes of the hospitals were compared and the TAVI Quality Index per centre was calculated. In the benchmarking between Finland and Sweden the two preceding years’ (2014 and 2015) mortality rates were used to minimize fluctuations due to low case numbers.
Results
In Finland (n = 186) the median age was 83 years, 51% were females and the mean logistic EuroSCORE was 19.4%. The pre-operative aortic valve area was 0.6 ± 0.2 cm² with a median transvalvular gradient of 46 ± 15 mmHg. TAVI was performed percutaneously in the majority of patients (93%) while 14 (7%) procedures were done surgically: 6 (3%) using a transapical approach and 8 (4%) a transaortic approach. The majority of the procedures were performed under local anaesthesia or conscious sedation (78%). The 30-day death rate was 1.1% in Finland in 2015. The benchmarking analyses between hospitals in Finland and Sweden showed wide variation for major vascular complications (from 1.6 to 9.9%), major bleeding (from 0 to 14.1%) and stroke (from 0 to 4.9%). The 30-day mortality rate after TAVI in 2014–2015 ranged between 0 and 5.5%.
Conclusions
In this real-world TAVI registry of high-risk patients with aortic stenosis 30-day mortality was low. The major complication rate was acceptable considering the advanced age and frequent co-morbidities of the treated patients. However, there is wide variation in event rates between sites. By measuring and comparing baseline, procedural and outcomes variables it is possible to identify areas for improvement that will reduce variation and improve patient outcomes. These findings prove the importance of non-selective registries and support the utilization of TAVI in Finland and Sweden.