CP-lasten ja -nuorten systemaattinen lonkkaseuranta puuttuu Suomesta
Lähtökohdat Tutkimuksessa verrattiin Suomen CP-vammaisten lasten ja nuorten lonkkien seurantakäytäntöjä Ruotsissa kehitettyyn CPUP-ohjelmaan. Ohjelman tarkoitus on ehkäistä lonkkien sijoiltaanmenoa varhaisella konservatiivisella tai operatiivisella hoidolla.
Menetelmät Valtakunnallisessa CP-hankkeessa kerättiin tiedot 362:sta alle 20-vuotiaasta potilaasta. Tarkastelimme erityisesti ensimmäistä lonkkaröntgenkuvaa ja lausuntoa, sekä selvitimme tehdyt kirurgiset toimenpiteet. Selvitimme seurantakäytäntöjä myös kyselyllä lastenneurologian ylilääkäreille.
Tulokset Lonkkaröntgenkuva oli otettu ainakin kerran 69 %:lta lapsista (n = 251), ensimmäisen kerran 0,2–15,2-vuotiaana. CPUP-suosituksen mukaan lievimmissä liikuntavammoissa (GMFCS-luokka I) kuvausta ei tarvita rutiininomaisesti. Kuitenkin 43 % tämän ryhmän lapsista oli kuvattu. Liikkumisen apuvälineitä käyttäville lapsille (GMFCS-luokat III–V) kuvausta suositellaan heti diagnoosin varmistuttua. Heistä 33 % oli kuvattu vasta yli 3-vuotiaana ja 6 oli jäänyt kuvaamatta.
Päätelmät Lonkkien seuranta Suomessa poikkesi CPUP-ohjeistuksesta. Kansainvälisiin suosituksiin perustuva radiologinen seuranta mahdollistaa luksaatiokehityksen riittävän varhaisen toteamisen ja hoidon.
CP-vammalla tarkoitetaan kehittyvään keskushermostoon syntyneen vaurion jälkitilaa. Vamma johtaa pysyviin liikkumisen, asennon ylläpitämisen ja toiminnan vaikeuksiin. Kognitiiviset häiriöt, kommunikaation, syömisen ja toiminnallisen näönkäytön vaikeudet, epilepsia sekä tuki- ja liikuntaelinten virheasennot ovat tavallisia. Niiden esiintyminen on riippuvaista aivovaurion sijainnista ja laajuudesta (1,2).
CP-vammasta ja sen aiheuttamasta oirekuvasta käytetään tautiluokituksessa nimeä CP-oireyhtymä. Se on yleisin säännöllistä, moniammatillista kuntoutusta edellyttävä oireisto lapsuusiässä. Vuotuinen ilmaantuvuus on noin 2 ‰. Vaikeat vammat diagnosoidaan jo ensimmäisten elinkuukausien aikana, lievimmät 18–24 kuukauden ikään mennessä. Puolet lapsipotilaista on vaikeavammaisia ja kuuluu Kelan kuntoutuksen piiriin. Kuntoutustarve jatkuu usein läpi elämän (1,3).
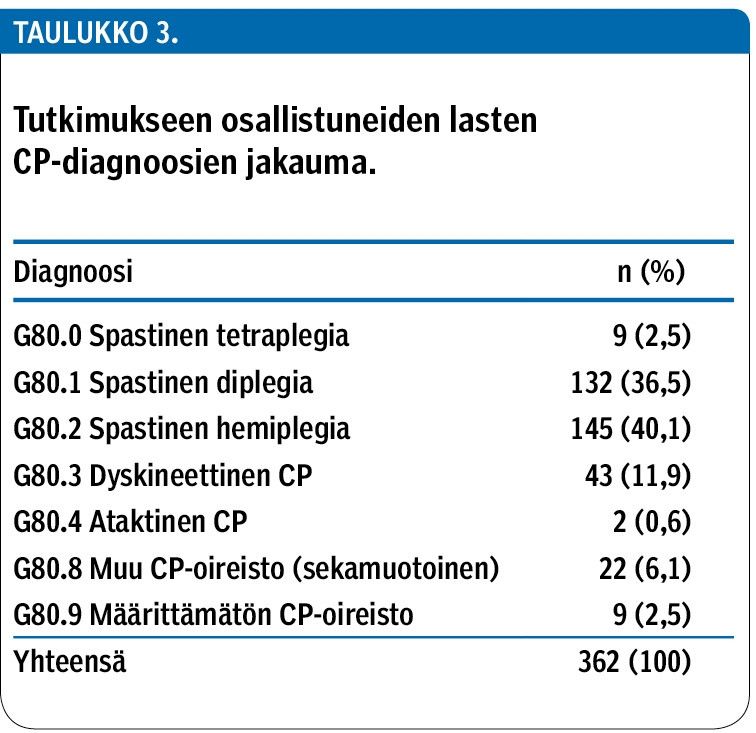
CP-oireiston kliininen luokitus perustuu vamman aiheuttaman toiminnallisen haitan sijaintiin sekä lihasjäntevyyteen. Tautiluokitus ICD-10 kuvaa liikuntavamman sijaintia ja laajuutta sekä lihasten joustokankeutta (spastisuus) tai vallitsevaa liikehäiriötä (dyskinesia, ataksia). Suurimman ryhmän (n. 80 %) (1) muodostavat joustokankeat vammat, joihin kuuluvat toispuoleinen spastinen hemiplegia, alaraajapainotteinen spastinen diplegia ja kaikkien raajojen toimintaan vaikuttava spastinen tetraplegia. Muut oireiston muodot kuten dyskineettinen ja ataktinen CP-vamma ovat huomattavasti edellisiä harvinaisempia (1).
CP-oireiston motorisen vaikeusasteen määrittelyssä käytetään Kanadassa kehitettyä ja validoitua Gross Motor Function Classification System (GMFCS) -luokitusta (4). Luokka I kuvaa lievintä motoriikan rajoittuneisuutta ja luokka V kaikkein vaikeinta muotoa (taulukko 1).
Asuinkunta ja oireiston liitännäisongelmat ratkaisevat Suomessa, mikä taho vastaa CP-potilaan seurannasta. Pienten lasten seuranta on yleensä keskitetty yliopisto- ja keskussairaaloihin. Osa lastenneurologisista yksiköistä siirtää älyllisesti kehitysvammaisten CP-lasten seurannan kehitysvammahuollon erityispoliklinikoille. Kolmas taho, joka osallistuu kuntoutuksen suunnitteluun ja toteutukseen, ovat valtion Oppimis- ja ohjauskeskus Valterin toimipisteet Oulussa (Tervaväylä), Kuopiossa (Mäntykangas) ja Helsingissä (Ruskis). Kaikissa lastenneurologisissa yksiköissä kuntoutuksen suunnittelusta vastaa moniammatillinen työryhmä.
CP-oireistoon liittyvät lonkkaongelmat
Vastasyntyneen CP-vammaisen lapsen lonkkanivelen rakenne ei poikkea terveen vastasyntyneen nivelrakenteesta. Poikkeavan lihastasapainon, tyypillisesti iliopsoas- ja adduktorilihasten spastisuuden vuoksi reisiluun pään ja lonkkamaljakon kehitys kuitenkin häiriintyy ja johtaa osalla lapsista lonkkanivelen sijoiltaanmenoon.
Kehitys on riippuvaista CP-oireiston vaikeusasteesta: motorisilta oireiltaan lievimmässä luokassa (GMFCS luokka I) luksaation esiintyvyys vastaa normaalitilannetta ja luokassa V esiintyvyys on jopa 90 % (5,6). Myös GMFCS-luokissa III ja IV sijoiltaanmenon vaara on suuri.
GMFCS-luokituksen mukainen toiminnallisuuden aste ennustaa lonkkien poikkeavaa kehitystä selvästi paremmin kuin lihasten spastisuuden tai hypotonian vaikeusasteen mukaan tehty arviointi. Ataktiseen CP-vammaan ei liity lonkan sijoitaanmenon riskiä. Toispuoleisessa spastisuudessa (hemiplegia) lonkan poikkeavan kehityksen mahdollisuus on huomioitava, jos myös proksimaaliset lihakset, iliopsoakset ja adduktorit ovat spastiset (tyypin IV hemiplegia) (7).
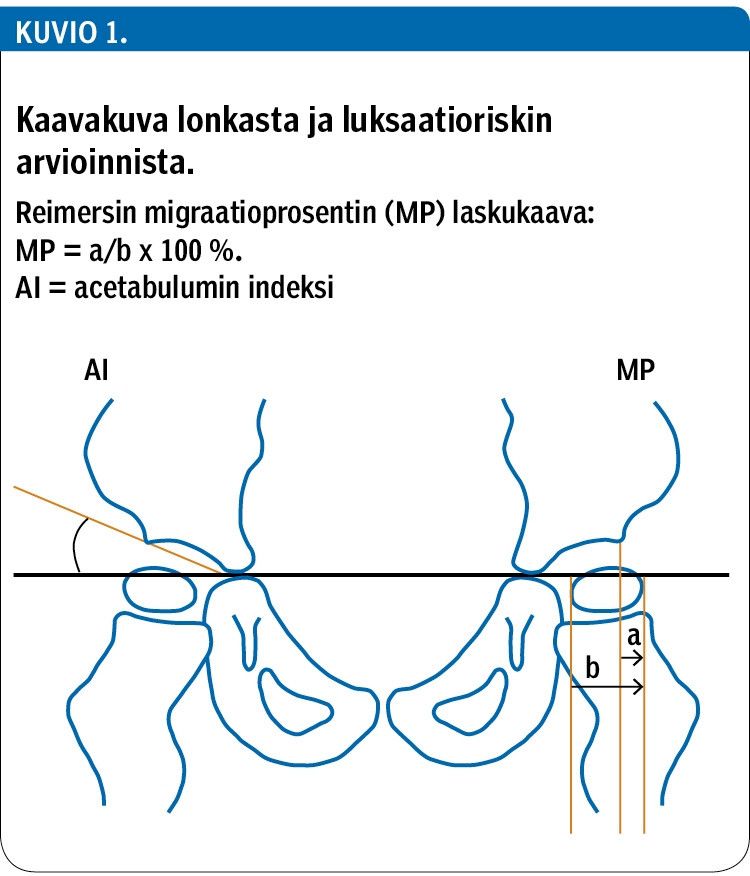
Lonkkanivelen sijoiltaanmenoa edeltää oireeton dysplasiavaihe, mikä johtaa asteittain reisiluunpään lateralisoitumiseen. Tämä näkyy lantion röntgenkuvassa ns. Reimersin migraatioprosentin (MP) kasvamisena (kuvio 1) (8). Lonkkamaljakon kulma (acetabulumin indeksi, AI) kuvaa sen dysplasian vakavuutta (8). Lonkan asteittainen sijoiltaanmeno näkyy kuvassa indeksin kasvamisena ja lonkkamaljakon epämuotoisuutena.
Jos Reimersin migraatioprosentti on korkeintaan 33 % (9) ja acetabulumin indeksi alle 30, lonkkatilanteen katsotaan olevan hyvä. Migraatioprosentti on ainoanakin seurantamenetelmänä riittävän luotettava lonkan sijoiltaanmenon vaaran arvioimisessa. Toisaalta kuitenkin myös reisiluun kaulan korostunut valguskulma on riskitekijä lonkan sijoiltaanmenolle. Kulman mittauksessa käytetään reisiluun varren ja reisiluun pään kasvulinjaa vasten olevan kohtisuoran välistä HSA-kulmaa (head shaft angle) (10). Tällä arvolla on merkitystä hoidon suunnittelussa.
Lonkan sijoiltaanmeno voi aiheuttaa pahimmillaan huomattavaa kipua (9). Se voi myös vaikeuttaa hygieniasta huolehtimista ja johtaa istumatasapainon menetykseen (11). Radiologinen seuranta onkin tärkeää uhan havaitsemiseksi ajoissa. Täysin luksoituneen lonkkanivelen anatomian palauttaminen on mahdotonta jo syntyneiden rappeumamuutosten ja nivelen poikkeavan muodon vuoksi.
Ruotsissa on vuodesta 1994 ollut käytössä CPUP-ohjelma (Uppföljningsprogram för cerebral pares) (12), jonka tavoitteena on ehkäistä CP-oireistoon liittyvä lonkkien sijoiltaanmeno varhaisella konservatiivisella tai operatiivisella hoidolla (taulukko 2). Sittemmin rekisteriä on kehitetty kattamaan useita CP-oireiston seurannan osa-alueita. Rekisterin käyttöönoton jälkeen CP-vammaisten lasten ja nuorten osuus lonkkaluksaatiopotilaista on Ruotsissa vähentynyt 8 %:sta 0,5 %:iin (13).
Suomessa lastenneurologi seuraa yleensä myös lapsen lonkkia kuntoutuksen suunnittelusta vastaavassa yksikössä. Epäiltäessä kehittyvää luksaatiota lapsi lähetetään yliopisto- tai keskussairaalaan lastenortopediseen tai lastenkirurgiseen konsultaatioon. Suomessa ei ole aikaisemmin tehty valtakunnallista selvitystä lonkkaseurannan toteutuksesta.
CP-hanke
CP-vammaisten lasten ja nuorten kuntoutuksen ja seurannan kehittämishankkeessa (CP-hanke) pyrittiin yhtenäistämään alueellisia ja valtakunnallisia käytäntöjä. Hankkeen aikana testattiin oireistoon soveltuvia toimintakyvyn arviointimenetelmiä ja -mittareita Helsingin, Turun, Kuopion ja Oulun yliopistosairaaloissa ja Oppimis- ja ohjauskeskus Valterin toimipisteissä. Kokemusten pohjalta tehtiin suositus toimintakyvyn arvioinnista ja seurannasta. Se julkaistiin v. 2016 THL:n ylläpitämässä TOIMIA-tietokannassa.
Hankkeen yhteydessä koottiin tietoja lonkkien seurannasta ja kirurgisista toimenpiteistä. Tutkimusta täydennettiin lastenneurologian ylilääkäreille lähetetyllä sähköpostikyselyllä, jolla selvitettiin seurannan alueellisia ohjeistuksia ja käytäntöjä.
HUS:in eettinen toimikunta puolsi hanketta. Lonkkaröntgenkuville saatiin lupa myös Pohjois-Savon ja Pohjois-Pohjanmaan sairaanhoitopiireistä. Tutkimukseen osallistuvat nuoret tai heidän vanhempansa saivat tutkimuksesta suullisen ja kirjallisen informaation ja allekirjoittivat suostumuksen (oma suostumus 12 vuotta täyttäneiltä luku- ja kirjoitustaitoisilta nuorilta).
Tutkimuksen tavoitteet
Tässä tutkimuksessa selvitettiin, kuinka kattavasti lonkkien luksaation todennäköisyyttä arvioiva seuranta on toteutunut Suomessa. Tuloksia verrattiin muissa Pohjoismaissa käytössä olevaan CPUP-suositukseen (12).
Aineisto ja menetelmät
Sairauskertomustiedot kerättiin 362:sta alle 20-vuotiaasta potilaasta, joiden kuntoutussuunnitelmat oli tehty CP-hankkeessa mukana olleissa lastenneurologisissa työryhmissä. Ryhmät toimivat kolmessa yliopistollisessa sairaalassa (HYKS, KYS, OYS) ja samoilla paikkakunnilla sijaitsevissa Oppimis- ja ohjauskeskus Valterin toimipisteissä (Valteri-koulu Ruskis, Mäntykangas ja Tervaväylä).
Seurantaan ja hoitoihin liittyviä tietoja koottiin potilasrekistereistä, lastentautien, lastenneurologian ja lastenkirurgian sairauskertomuksista, röntgenlausunnoista ja -kuvista sekä PACS-arkistoista. Tiedot kerättiin aikavälillä 1.1.2009–30.6.2010 (HYKS/HUS) ja 1.9.2011–31.5.2014 (muut yksiköt).
Tutkimukseen osallistuneista lapsista 53,6 % oli HYKS:n lastenneurologisen työryhmän seurannassa, 35,6 % Valteri-koulujen ja 10,8 % KYS:n tai OYS:n seurannassa.
Potilaiden ikä oli 0,8 ja 20 vuoden välillä. Poikia heistä oli 53,3 %. Diagnoosien jakautuminen ICD-10-luokituksen mukaisiin alaryhmiin vastasi aiemmin julkaistua (1) (taulukko 3).
Suurimmalla osalla lapsista ja nuorista CP-oireiston liikunnallinen haitta oli melko lievä, ja he pystyivät kävelemään ilman apuvälineitä (GMFCS-luokka I–II). Pääosa vaikeimmin vammaisista oli seurannassa Valteri-kouluissa. Taulukossa 4 lapset on ryhmitelty CP-vamman vaikeusasteen mukaan käyttäen GMFCS-luokitusta.
Lonkkaseurannan ja siihen liittyvien toimenpiteiden selvittämiseksi sairauskertomuksista kerättiin seuraavat tiedot: 1) missä iässä ensimmäinen lonkkaröntgenkuva otettiin, 2) millaista oli röntgenseuranta sen jälkeen ja 3) kuinka monelle tutkittavista oli tehty lonkkaleikkaus.
Tutkittavien ensimmäisestä röntgenkuvasta ja lausunnosta arvioitiin, oliko löydös poikkeava lausunnon perusteella ja kuinka suuri osa lausunnoista oli puutteellisia seurannan ja hoitopäätösten kannalta (esim. puuttuiko Reimersin migraatioprosentti).
Koska valtaosa röntgenlausunnoista oli puutteellisia, lastenortopedi tai -neurologi mittasi saatavilla olevista kuvista migraatioprosentin.
Tiedot seurantakäytännöistä kerättiin kaikilta yliopisto-, keskus- ja aluesairaaloiden, Turun kaupungin lastenneurologisen yksikön ja Folkhälsanin lastenneurologian ylilääkäreiltä (n = 19) marraskuussa 2015. Kyselyssä tiedusteltiin, onko sairaalassa käytössä kirjallisia ohjeita tai muuten sovittua käytäntöä lonkkien radiologisesta seurannasta.
Aineisto käsiteltiin IBM SPSS Statistic 21 -ohjelmalla.
Tulokset
Radiologinen seuranta
Lonkkaröntgenkuva oli otettu vähintään kerran 251:ltä (69,3 %) aineistomme 362 lapsesta. Liitekuviossa 1 (artikkelin sähköinen versio, www.laakarilehti.fi > Sisällysluettelot > 15/2018) on esitetty yksityiskohtaisempi kuvaus ensimmäisestä röntgenkuvalausunnosta käytettävissä olleista tiedoista.
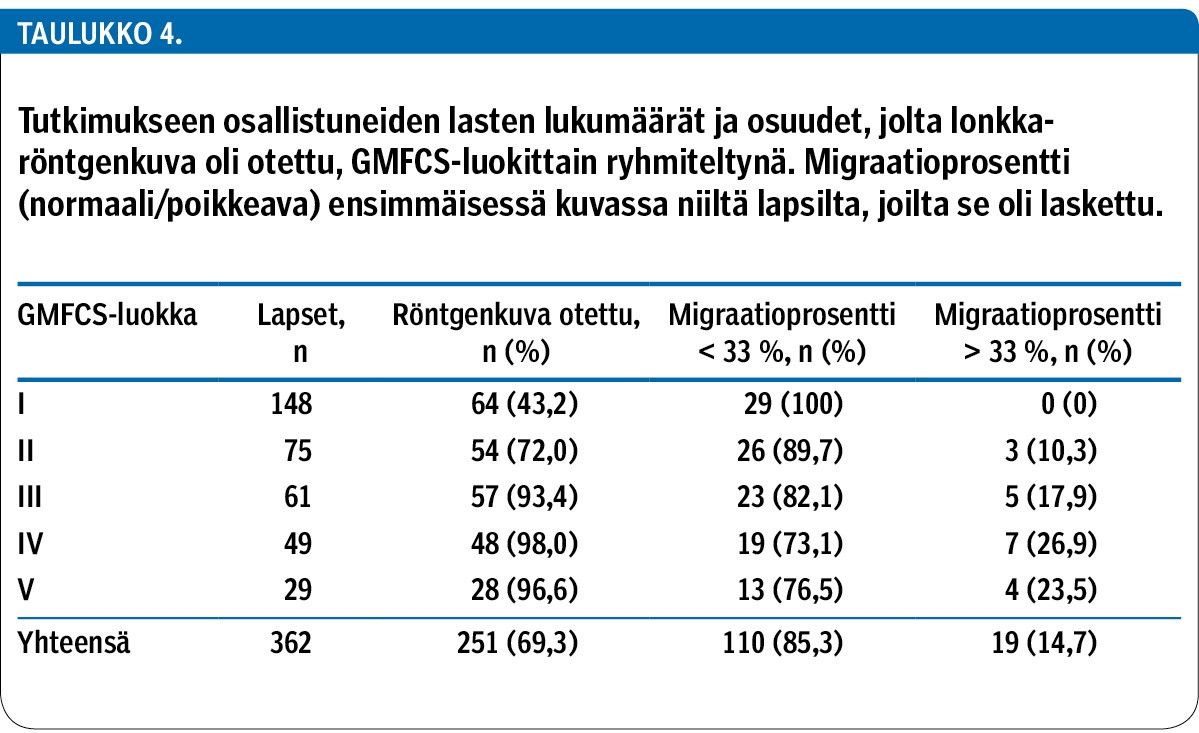
Taulukossa 4 on esitetty liikuntavamman vaikeusasteen mukaan ryhmiteltynä niiden lasten määrät ja osuudet, joilta oli otettu ainakin yksi lonkkaröntgen.
Vaikeimmin liikuntarajoitteisista lapsista (GMFCS-luokat III–V) se oli otettu yli 90 %:lta. Ryhmässä oli kuitenkin 6 lasta, joilta kuvia ei ollut otettu lainkaan. Tutkittavien ikä ensimmäisen kuvauksen aikana oli 0,2 vuodesta 15,2 vuoteen (liitetaulukko 1).
Yhteensä lonkkakuvia oli lasta kohden otettu 1–22. GMFCS-luokan I lapsista 28,4 % oli kuvattu yhden kerran, yksi lapsi 10 kertaa ja loput 2–5 kertaa.
GMFCS-luokan II lapsista suurin osa oli kuvattu alle 5 kertaa, mutta yksi jopa 12 kertaa.
GMFCS-luokissa III–V 35,6 %:lta oli otettu ainoastaan yksi lonkkakuva. Näissä luokissa lasta kohden oli kuitenkin keskimäärin eniten kuvauksia, jopa yli 10 (8,4 %:lla). Suurimmat määrät selittyvät lonkkaleikkausten jälkeen otetuilla kontrollikuvilla. Oli myös lapsia, joilla lonkkakuva oli otettu vuosittain, vaikka löydös oli ollut normaali. Reimersin migraatioprosenttia tällöin ei kuitenkaan ollut arvioitu.
Tutkimuksemme mukaan kuvauskäytännöt poikkesivat selvästi CPUP-ohjeistuksesta, jossa vaikeimmin liikuntavammaisten (GMFCS-luokat III–V) lonkat suositellaan kuvattavan ensimmäisen kerran heti CP-diagnoosin varmistuttua. Kuitenkin kolmasosalla ryhmän lapsista ensimmäinen kuva oli otettu aikaisintaan 3 vuoden iässä.
GMFCS-luokassa I lonkkakuvausta ei CPUP:n ohjeiden mukaan suositella rutiininomaisesti. Se tehdään vain, jos lonkissa epäillään kliinisesti poikkeavaa. Aineistossamme kyseisen luokan lapsista lähes puolelta (43,2 %) oli tutkittu ainakin yksi röntgenkuva.
GMFCS-luokassa II lonkat kuvataan ohjeiden mukaan 2- ja 6-vuotiaana. Aineistossamme kyseisen luokan kuvatuista lapsista 25,9 %:lla ensimmäinen kuvaus oli alle 2-vuotiaana, lähes yhtä suurella osalla 2–3 vuoden iässä ja 50,0 %:lla vasta 3 ikävuoden jälkeen. 28,0 %:lla ryhmän lapsista lonkkia ei ollut kuvattu lainkaan.
Röntgenlöydökset
251 kuvasta 215:stä (85,5 %) oli käytettävissä radiologin lausunto tai tieto oli mainittu sairauskertomuksessa. Röntgenlausunnot olivat lähinnä kuvaavia: "normaali", "symmetrinen", "kattoisuus hyvä" tai "ei ole luksoitunut". Poikkeavia löydöksiä kuvasivat "luiska", "on asymmetrinen" ja "subluksoitunut".
Niistä lapsista, joiden ensimmäisestä lonkkakuvasta migraatioprosentti oli laskettu (n = 129), 19:llä (14,7 %) se todettiin poikkeavaksi (MP yli 33 %). Nämä lapset kuuluivat pääasiassa GMFCS-luokkiin III–V, mutta joukossa oli myös kolme GMFCS-luokkaan II kuuluvaa lasta (taulukko 4). Osalta oli kuvattu vain toinen lonkka.
Ensimmäisessä röntgenkuvassa migraatioprosentti oli poikkeava yleisimmin lapsilla, joilla oli spastinen diplegia, spastinen tetraplegia tai dyskineettinen, sekamuotoinen tai määrittelemätön CP-oireisto (liitetaulukko 2). Migraatioprosentit olivat pienempiä hemiplegiatyyppisessä ja ataktisessa oireistossa. Ne ovat liikuntakyvyn kannalta yleensä lievimmät vammat.
Neljällä lapsella migraatioprosentti oli poikkeava molemmissa lonkissa. Heistä yhdellä oli spastinen diplegia, yhdellä spastinen hemiplegia, yhdellä dyskineettinen ja yhdellä sekamuotoinen CP-vamma. Kaikilla muilla migraatioprosentti oli ensimmäisessä kuvauksessa poikkeava vain toisessa lonkassa.
Ensimmäinen kuva arvioitiin tutkimuksemme yhteydessä uudelleen 85 tapauksessa. Migraatioprosentti laskettiin ja osasta kuvia myös acetabulumin indeksi. Uudelleen arvioitaessa 11 lonkkakuvan (12,9 %) luokitus muuttui normaalista poikkeavaksi.
Ortopediset toimenpiteet
Joka kolmannelle lapselle (34,3 %, n = 124) oli tehty tietojen keruuajankohtaan mennessä ortopedinen toimenpide alaraajoihin. Toimenpiteet olivat pääosin lonkan adduktoreiden ja fleksoreiden vapautuksia sekä distaalisia hamstring-lihasten pidennyksiä. Osalle oli tehty myös laajempia reiden ja/tai lantion rekonstruktioita.
Kysely lastenneurologian ylilääkäreille
Tutkimukseen kuuluneeseen kyselyyn saatiin vastaus kaikista yliopisto-, keskus- ja aluesairaaloista, joissa toimi lastenneurologinen työryhmä sekä Turun kaupungin lastenneurologisesta yksiköstä ja Folkhälsanilta (n = 19, 100 %).
Kirjalliset ohjeet CP-vammaisten lasten ja nuorten lonkkien radiologisesta seurannasta oli laadittu ainoastaan HYKS:ssä. Kyseiset ohjeet oli sovellettu pohjoismaisesta CPUP-suosituksesta.
Kolmen keskussairaalan ylilääkärit ilmoittivat pyrkivänsä toimimaan HYKS:n ohjeistuksen mukaan. Kolmessa lastenneurologisessa työryhmässä pyrittiin toimimaan CPUP-ohjeistuksen mukaan tai sitä soveltaen. Parhaiten tämä toteutui GMFCS-luokkiin IV–V kuuluvien lasten kohdalla. Sen sijaan ilman apuvälineitä liikkuvien lasten seuranta ei aina toteutunut ohjeistuksen mukaan.
Muissa yksiköissä lonkkakuva otettiin harkinnanvaraisesti kliinisen tilan perusteella esimerkiksi, jos lonkissa ilmeni kipua, jäykkyyttä tai puolieroa. Viisi vastaajaa ilmoitti käytäntönä olevan, että röntgenkuva tarkistetaan siinä vaiheessa, kun seisomateline otetaan käyttöön tai lapsi harjoittelee pystyasennossa liikkumista.
Yhdessä työryhmässä vaikeimmin liikuntavammaisilta lapsilta (GMFCS IV–V) ensimmäinen lonkkakuva otettiin rutiininomaisesti 1,5–2 vuoden iässä. Yhdessä keskussairaalassa lonkkien kehitystä seurattiin apuvälineillä liikkuvilta röntgenkuvien avulla. Yksi keskussairaala ilmoitti, että vaikeimmin liikuntavammaiset lapset olivat toisen yksikön seurannassa.
Jatkoseuranta röntgenkuvauksin tapahtui yleensä kliinisen tilan mukaan, ellei noudatettu CPUP:n tai HYKS:n ohjeistusta. Kahdesta keskussairaalaasta ilmoitettiin, että aiemmin kaikkien CP-lasten ja -nuorten lonkat oli kuvattu säännöllisesti 1–2 vuoden välein, mutta tästä oli luovuttu säderasituksen vähentämiseksi.
Lonkkien radiologisesta seurannasta huolehti alkuvaiheessa lastenneurologi. Jos oli viitteitä luksaatiokehityksestä, aloitettiin botuliinitoksiinihoito ja konsultoitiin lastenortopedia tai -kirurgia. Osassa keskussairaaloista oli käytettävissä ainoastaan konsultoiva lastenkirurgi/-ortopedi. Kolmessa yliopistosairaalassa ja yhdessä keskussairaalassa toimi lastenortopedinen poliklinikka. Niissä tilanteen arvioivat lastenneurologi ja -ortopedi yhdessä.
Pohdinta
Toimintatavat CP-vammaisten lasten ja nuorten lonkkien radiologisessa seurannassa ovat Suomessa hyvin vaihtelevia. Tämä käy ilmi sekä sairauskertomuksista kootusta retrospektiivisestä aineistosta että lastenneurologian ylilääkäreille tehdystä kyselystä.
Tässä tutkimuksessa tarkasteltiin erityisesti ensimmäisen lonkkakuvauksen ajankohtaa ja kuvista käytettävissä ollutta lausuntoa. Sen lisäksi, että seurantakäytännöt vaihtelivat huomattavasti, myös kuvien lausunnoissa oli kirjavuutta. Keskeisten subluksaation todennäköisyyttä kuvaavien indeksien (migraatioprosentti ja acetabulumin indeksi) puuttuminen oli tyypillistä.
CP-oireistoon, erityisesti alaraajojen toimintaan ja motoriikkaan eniten vaikuttaviin muotoihin (GMFCS-luokat III–V) liittyy huomattava, jopa 75–90 %:n todennäköisyys lonkkaluksaation kehittymiselle (5,6,14). Näiden potilaiden lonkkien radiologinen arviointi ja seuranta ovat tärkeitä jo varhaisessa vaiheessa. Lonkkien sijoiltaanmeno voi tapahtua kasvun myötä (14). Siksi myös GMFCS-luokkaan II kuuluvien lasten lonkkien kuvaaminen on tarpeen ainakin 2 ja 6 vuoden iässä ja kliinisen löydöksen perusteella myös muulloin.
Lonkkaluksaation esiintyvyyttä on saatu oleellisesti vähennettyä yksiköissä, joissa on käytössä valtakunnallisesti hyväksytyt seuranta- ja hoitolinjat. Tästä on vahvaa näyttöä maista, joissa CPUP-linjaukset on otettu käyttöön (9,10,15).
CP-lasten ja -nuorten lonkkien seuranta on alkuvaiheessa ensisijaisesti hoitavan lastenneurologin/-lääkärin vastuulla. Kokonaisuudessaan vastuu jakautuu Suomessa hyvin moniin yksiköihin, joten seuranta voi olla epäyhtenäistä tai jäädä pahimmillaan toteutumatta. Siksi olisikin välttämätöntä sopia valtakunnallisista suosituksista; missä iässä ja kuinka usein lonkat kuvataan erilaisissa CP-oireistoissa. CPUP-rekisteriin liittyminen mahdollistaisi myös seurannan ja
hoidon arvioinnin kansainvälisesti.
CPUP-ohjelma tukee varhaisen hoidon toteutumista luksaation ehkäisemiseksi. Varhaisella hoidolla voidaan välttää lonkan asteittainen sijoiltaanmeno, joka johtaa vääjäämättä lantion ja alaraajojen paheneviin virheasentoihin ja pahimmillaan vaikeisiin kiputiloihin.
Hoidon perustana ovat konservatiiviset hoidot, kuten spastisuutta vähentävä lääkitys (myös intratekaalisesti annosteltuna), botuliinitoksiiniruiskeet ja sähköstimulaatiohoitojaksot yhdistettynä säännölliseen fysioterapiaan.
Arvion leikkaustarpeesta tekee lastenortopediaan perehtynyt lääkäri. Varhaisvaiheessa kyseeseen tulevat lonkkien adduktoreiden ja iliopsoaslihasten jännevapautukset. Tarvittaessa tehdään reisiluun yläosan osteotomia ja luksaation vaikeusasteesta riippuen laajempi rekonstruktiivinen (tai ns. salvage-) toimenpide.
Hoidon oikea ajoitus kliinisen ja radiologisen arvion perusteella on ensiarvoisen tärkeää. Näin voidaan auttaa lasta säilyttämään hyväksyttävä istumatasapaino, helpottaa lapsen liikkumista ja hoitoisuutta sekä parantaa elämänlaatua.
Käytäntöjen yhdenmukaistaminen vähentää myös turhaa säderasitusta erityisesti lapsilla, joilla luksaation todennäköisyys on pieni eikä säännöllisen radiologisen seurannan tarvetta ole.
Kiitämme tutkimushoitaja, TH Kati Immosta (HUS), lastenkirurgian ylilääkäri, dosentti Kari Vanamoa (KYS), ESH Tuija Korhosta (KYS), ESH Matti Miettistä (Valteri, Mäntykangas), ESH Sisko Kelonevaa (OYS), ESH Pirkko Ala-Viitalaa (Valteri, Tervaväylä) ja FM Paula Zimmermania sekä kaikkia CP-hankkeessa mukana olleita lapsia, nuoria, perheitä ja työryhmiä.
Tutkimuksen toteuttamisen mahdollisti Arvo ja Lea Ylppö Säätiöltä sekä Kelalta saatu taloudellinen tuki.
Tästä asiasta tiedettiin
CP-vamma altistaa lonkkaluksaatiolle.
CP-lasten ja -nuorten seuranta toteutuu alueittain erilaisissa yksiköissä (yliopisto-, keskus- ja aluesairaalat, terveyskeskukset, erityishuoltopiirit ja Oppimis- ja ohjauskeskus Valterin toimipisteet).
Seurantakäytännöt vaihtelevat yksiköittäin.
Tämä tutkimus opetti
Lonkkien systemaattinen radiologinen seuranta puuttuu Suomesta.
Röntgenkuvien lausuntojen laatu ja sisällöt vaihtelevat.
CPUP-ohjelman mukainen seuranta on otettava käyttöön, jotta CP-lasten ja -nuorten lonkkaongelmat voidaan hoitaa asianmukaisesti.
Tuija Löppönen, Helena Mäenpää, Jari Peltonen, Matti Ahonen, Tuula Kiviranta: Ei sidonnaisuuksia.
- 1
- Mäenpää H. CP-vamma. Kirjassa: Pihko H, Haataja L, Rantala H, toim. Lastenneurologia, 1. painos. Helsinki: Duodecim 2014;128–37.
- 2
- Kiviranta T, Eronen U, Heikkinen E, Miinalainen I, Tervo A, toim. Näkökulmia näköpulmiin. Liikuntavammaisten koululaisten toiminnallisen näönkäytön arviointi. Valteri-julkaisusarja 2/2008.
- 3
- Mäenpää H, Varho TY, Forsten W, Autti-Rämö I, Pihko H, Haataja L. Hajanaisista käytännöistä yhtenäisiin suosituksiin CP-lasten kuntoutuksessa. Suom Lääkäril 2012;34:2304–10.
- 4
- Rosenbaum P, Walter S, Hanna S ym. Prognosis for gross motor function in cerebral palsy: Creation of motor development curves. JAMA 2002;288:1357–63.
- 5
- Larnert P, Risto O, Hägglund G, Wagner P. Hip displacement in relation to age and gross motor function in children with cerebral palsy. J Child Ortop 2014;8:129–34.
- 6
- Winters RF, Gage JR, Hix R. Gait patterns in spastic hemiplegia in children and young adults. J Bone Joint Surg Am 1987;69:437–41.
- 7
- Samilson RL, Tsou P, Aamoth G, Green WM. Dislocation and subluxation of the hip in cerebral palsy. Pathogenesis, natural history and management. J Bone Joint Surg Am 1972;54:863–73.
- 8
- Hermanson M, Hägglund G, Riad J, Rodby-Bousquet E, Wagner P. Prediction of hip displacement in children with cerebral palsy-development of CPUP hip score. Bone Joint J 2015;97-B:1441–1444.
- 9
- Reimers J. The stability of the hip in children: a radiological study of results of multiple surgery in cerebral palsy. Acta Ortop Scand Suppl 1980;184:1–100.
- 10
- Hermanson M, Hägglund G, Riad J, Wagner P. Head-shaft angle is a risk factor for hip displacement in children with cerebral palsy. Acta Orthop 2015;86:229–32.
- 11
- Hägglund G, Andersson S, Duppe H, Lauge-Petersen H, Nordmark E, Westbom L. Prevention of dislocation of the hip in children with cerebral palsy. The first ten years of a population-based prevention programme. J Bone Joint Surg Br 2005;87:95–101.
- 12
- Uppföljningsprogram För Cerebral Pares (siteerattu 28.1.2018). www.CPUP.se/in-english/what-is-cpup-in-english
- 13
- Hägglund G, Alriksson-Schmidt A, Lauge-Pedersen H, Rodby-Bousquet E, Wagner P, Westbom L. Prevention of dislocation of the hip in children with cerebral palsy. Bone Joint J 2014;96:1546–52.
- 14
- Lonstein JE, Beck K. Hip dislocation and subluxation in cerebral palsy. J Pediatr Orthop 1986;6:521–26.
- 15
- Elkamil AI, Andersen GL, Hägglund G, Lamvik T, Skranes J, Vik T. Prevalence of hip dislocation among children with cerebral palsy in regions with and without a surveillance programme: a cross sectional study in Sweden and Norway. BMC Musculoskelet Disord 2011;12:284–293.
Hip problems in children and adolescents with cerebral palsy. Systematic radiographic follow-up is needed in Finland.
Background
Cerebral palsy (CP) is a group of disorders affecting an individual’s movement and posture, causing activity limitations that are attributed to non-progressive disturbances that occurred in the developing fetal or infant brain.
The yearly prevalence rate of CP is approximately 2‰. The disorder often requires regular rehabilitation by a multi-professional team, frequently continuing throughout the individual’s life. The heterogeneity of the brain damage influences the degree of motor impairment, co-morbidity, functional ability and prognosis.
The main goal of the study was to compare the follow-up of hip x-ray examinations in Finland to the standards set by the Nordic CPUP (Uppföljningsprogram för cerebral pares) programme.
Methods
To investigate how the radiological follow-up of the hip x-ray examinations has been performed in Finland, we collected and analyzed medical records (first hip x-ray, medical report, surgical operations) of 362 children and adolescents participating in the national CP research programme. To further examine hip x-ray follow-up practices, we conducted a questionnaire survey among chief physicians of paediatric neurology.
Results
A total of 69% (N = 251) of the children had undergone hip x-ray examination at least once. The time of the first x-ray varied from 0.2 years to 15.2 years and the number of x-rays per child ranged from one to 22. According to the CPUP standards, no routine x-ray examinations are recommended for children with only minor limitations in mobility (Gross Motor Function Classification System, GMFCS Level I). In this study almost half (43%) of the children at this level of gross motor function had been examined at least once.
For children with limitation in mobility but no need for mobility aids (GMFCS II) x-rays are recommended at the ages of two and six years. For children utilizing mobility aids (GMFCS Levels III−V) the first hip x-ray is recommended to be taken as soon as the diagnosis is made. In this study one third (33%) of the children in this category were not examined until the age of three or above. Six children at this level of gross motor function had never had an x-ray examination.
Conclusions
Hip x-ray follow-up practices for CP children and adolescents in Finland vary considerably by region and differ from the recommended CPUP follow-up surveillance programme. The radiologists’ reports commonly lacked measures for subluxation (such as the migration percentage). Striving towards more uniform practices in hip x-ray follow-up is important: performing radiological examinations at the right time allows for early intervention and aids in avoiding unnecessary radiological examinations.