Lääkkeiden määrääminen avohoidon eri sektoreilla
Lähtökohdat Tutkimuksessa selvitettiin, miten lääkeostot jakautuvat sen mukaan, toimiiko lääkemääräyksen kirjoittanut lääkäri julkisella vai yksityisellä sektorilla vai työterveyshuollossa, ja onko lääkevalinnoissa eroja toimintasektoreittain.
Menetelmät Kelan rekisterien ja Oulun alueen terveydenhuollon tapahtumatietojen avulla määriteltiin 25–64-vuotiaiden oululaisten (n = 75 423) vuoden 2013 korvatuista lääkeostoista (n = 676 684), millä toimintasektorilla lääkkeet oli todennäköisesti määrätty. Lääkevalintojen eroja selvitettiin kolmessa lääkeryhmässä.
Tulokset Julkisen terveydenhuollon lääkärien määräämien lääkkeiden osuus työikäisten oululaisten lääkeostoista oli 56 %, lääkekustannuksista 70 % ja korvauksista 76 %. Yksityissektorilla ja työterveyshuollossa useammat potilaat saivat uudempia protonipumpun estäjiä, statiineja ja reniini-angiotensiinijärjestelmään vaikuttavia lääkkeitä kuin julkisessa terveydenhuollossa.
Päätelmät Lääkekustannukset painottuvat julkiselle sektorille. Tutkimus antaa kuitenkin viitteitä systemaattisista eroista lääkkeiden määräämiskäytännöissä eri toimintasektoreilla. Erojen kustannusvaikutuksia on syytä tutkia, etenkin koska maakunta- ja sote-uudistuksessa kaavailtu valinnanvapaus saattaa lisätä yksityissektorilla määrättyjen lääkkeiden osuutta.
Sote-uudistuksen yksi tavoite on, että rahoitusjärjestelmä kannustaisi jatkossa sosiaali- ja terveydenhuollon toimijoita parantamaan hoidon kustannusvaikuttavuutta (1). Rahoituksen järjestämistapaa tulevassa järjestelmässä ei vielä tiedetä. Valmistelutyön aikana asiantuntijat ovat ehdottaneet lääkekorvausten rahoitusvastuun siirtoa maakunnille (2). Nykyisin avohoidossa lääkkeen määräämiseen ei kohdistu resurssiohjausta. Myöskään Käypä hoito -suositukset eivät ole ottaneet kantaa lääkehoitojen kustannusvaikuttavuuteen (3).
Uudistuksen tavoitteena on myös lisätä potilaan valinnanvapautta siten, että julkisesti rahoitettuja sosiaali- ja terveyspalveluja voisivat jatkossa tarjota julkiset, yksityiset ja kolmannen sektorin toimijat (4). Tällä voi olla vaikutusta lääkehoitojen kustannuksiin, mikäli eri sektoreilla lääkkeiden määräämiskäytännöt eroavat toisistaan. Ruotsissa on havaittu julkisen sektorin lääkärien määräävän kustannuksiltaan edullisia lääkevaihtoehtoja useammin kuin yksityissektorin lääkärit, ottavan hitaammin käyttöön uusia analogeja ja noudattavan paremmin lääkesuosituksia (5−8). Suomessa lääkkeiden määräämiskäytäntöjen eroja ei ole tutkittu.
Sektorikohtaisen vaihtelun tutkiminen on Suomessa haastavaa, koska lääkäri voi toimia ja potilas asioida useammalla sektorilla eikä rekistereissä ole tietoa siitä, minkä kontaktin yhteydessä lääkemääräys on annettu. Suomen erikoisuus on myös työterveyshuollon vahva rooli perusterveydenhuollossa (9). Tässä artikkelissa työterveyshuolto erotetaan omaksi sektorikseen, mutta käytännössä sen palveluja tuotetaan sekä yksityisellä että julkisella sektorilla (10,11).
Tämän tutkimuksen tarkoitus oli selvittää sairausvakuutuksen työikäisille korvaamien lääkeostojen määrien, kustannusten ja korvausten jakautumista sen mukaan, työskentelikö lääkkeen määrännyt lääkäri julkisella tai yksityisellä sektorilla vai työterveyshuollossa. Lisäksi tutkimuksessa verrattiin lääkkeiden määräämiskäytäntöjä kolmessa eri lääkeryhmässä.
Aineisto ja menetelmät
Tutkimus on osa Kelan etuuksia sosiaali- ja terveydenhuoltojärjestelmässä tarkastelevaa hanketta, jonka aineistokokonaisuus on koottu Kelan, Oulun kaupungin, työterveyshuollon palveluntuottajien (Oulun Työterveys, Mehiläinen, Terveystalo ja Attendo), Sitran ja Nordic Healthcare Groupin (NHG) yhteistyönä. Tutkimuksen perusjoukon muodostavat Oulussa vuonna 2013 asuneet 25–64-vuotiaat (n = 104 743). Aineisto sisältää tiedot niistä näiden henkilöiden vuonna 2013 tekemistä lääkeostoista, joista on maksettu sairausvakuutuskorvauksia, sekä näitä henkilöitä koskevia tapahtumatason tietoja vuodelta 2013 Oulun kaupungin kunnallisesta terveydenhuollosta (perusterveydenhuolto ja erikoissairaanhoito), yksityisiltä työterveyshuollon palveluntuottajilta (Attendo, Mehiläinen ja Terveystalo), Oulun kaupungille työterveyspalveluja tuottaneelta liikelaitokselta (Oulun Työterveys) sekä yksityislääkäripalvelujen tuottajilta (Mehiläinen ja Terveystalo).
Terveydenhuollon käynnit jaoteltiin kolmeen sektoriin: julkiseen terveydenhuoltoon, yksityiseen terveydenhuoltoon ja työterveyshuoltoon. Työterveyshuollon yksityisiä ja julkisia palveluntuottajia ei eroteltu toisistaan, kuten ei myöskään julkisen sektorin perus- ja erikoissairaanhoitoa. Korvattujen lääkeostojen määriä sekä lääkkeiden kustannusten ja korvausten jakautumista tarkasteltiin sektoreittain kohdistamalla lääkeosto sille sektorille, jolla lääkäri lääkkeen määrätessään oli todennäköisesti työskennellyt.
Sektorikohtaisia lääkkeiden määräämiskäytäntöjä vertailtiin tarkastelemalla kolmea lääkeryhmää, joihin kuuluvia lääkkeitä käytettiin paljon ja joissa oli kliiniseltä teholtaan toisistaan vain vähän poikkeavia mutta erihintaisia hoitovaihtoehtoja (12,13,14,15): protonipumpun estäjiä (ATC-luokka A02BC), HMG-CoA-reduktaasin estäjiä eli statiineja (C10AA) ja reniini-angiotensiinijärjestelmään vaikuttavia lääkeaineita (C09).
Vuonna 2013 maksettiin lääkekorvausta viidestä protonipumpun estäjästä: esomepratsolista (Kelan reseptitiedoston mukaan keskimääräinen oston kustannus koko maassa vuonna 2013 oli 37 euroa), rabepratsolista (35 euroa), omepratsolista (23 euroa), lansopratsolista (15 euroa) ja pantopratsolista (15 euroa). Rabepratsolia lukuun ottamatta lääkeaineet olivat vuonna 2013 viitehintajärjestelmässä. Vastaavasti lääkekorvausta maksettiin kuudesta statiinista: rosuvastatiinista (60 euroa), lovastatiinista (40 euroa), fluvastatiinista (37 euroa), atorvastatiinista (35 euroa), pravastatiinista (22 euroa) ja simvastatiinista (17 euroa). Kaikki ne olivat vuonna 2013 viitehintajärjestelmässä.
Reniini-angiotensiinijärjestelmään vaikuttavista lääkeaineista tarkasteluun otettiin angiotensiinikonvertaasin (ACE) estäjät ja angiotensiini II -reseptorin (ATR) salpaajat; reniininestäjiä ei otettu mukaan, koska niitä käytetään erittäin vähän. Vuonna 2013 ACE:n estäjien oston kustannus koko maassa oli keskimäärin 16 euroa ja ATR:n salpaajien 32 euroa. ACE:n estäjää sisältävien yhdistelmävalmisteiden oston keskimääräinen kustannus oli 34 euroa ja ATR:n salpaajaa sisältävien yhdistelmävalmisteiden 49 euroa.
Tutkimus on rekisteritutkimus, eikä eettisen toimikunnan käsittelyä siten edellytetty.
Tilastomenetelmät
Lääkeostotietojen kohdentamiseksi eri sektoreille muodostettiin yhdistämissäännöt käyttämällä apuna potilaan ja lääkärin salattua tunnistetta, lääkemääräyksen kirjoituspäivää sekä terveydenhuollon käyntipäivää tai käyntikuukautta. Sääntöjen perusteella jokainen lääkeosto yhdistettiin siihen sektoriin, jolla lääkemääräys todennäköisimmin oli annettu. Yhdistämisen säännöt on kuvattu tarkemmin toisaalla (16).
Sektorien välisiä lääkevalintojen eroja tarkasteltiin ikä- ja sukupuolivakioituina osuuksina kunkin lääkeryhmän lääkkeitä käyttäneiden kokonaismääristä. Jotta laskelma huomioi lääkeryhmän lääkettä ostaneen potilaan vain kertaalleen, vertailuun otettiin mukaan jokaiselta vain yksi osto. Laskelmat tehtiin erikseen sekä vuoden ensimmäisestä että vuoden viimeisestä ostosta. Protonipumpun estäjiä ja statiineja tarkasteltiin lääkeainetasolla ja reniini-angiotensiinijärjestelmään vaikuttavia lääkkeitä lääkeryhmätasolla.
Aineiston ikä- ja sukupuolijakauma vakioitiin sektoreittain siten, että painotettu ikä- ja sukupuolijakauma noudatti lääkkeitä ostaneiden kesken samaa jakaumaa. Aineisto kattaa tutkimuksen koko perusjoukon, ja sen vuoksi erojen tilastollista merkitsevyyttä ei testattu.
Tulokset
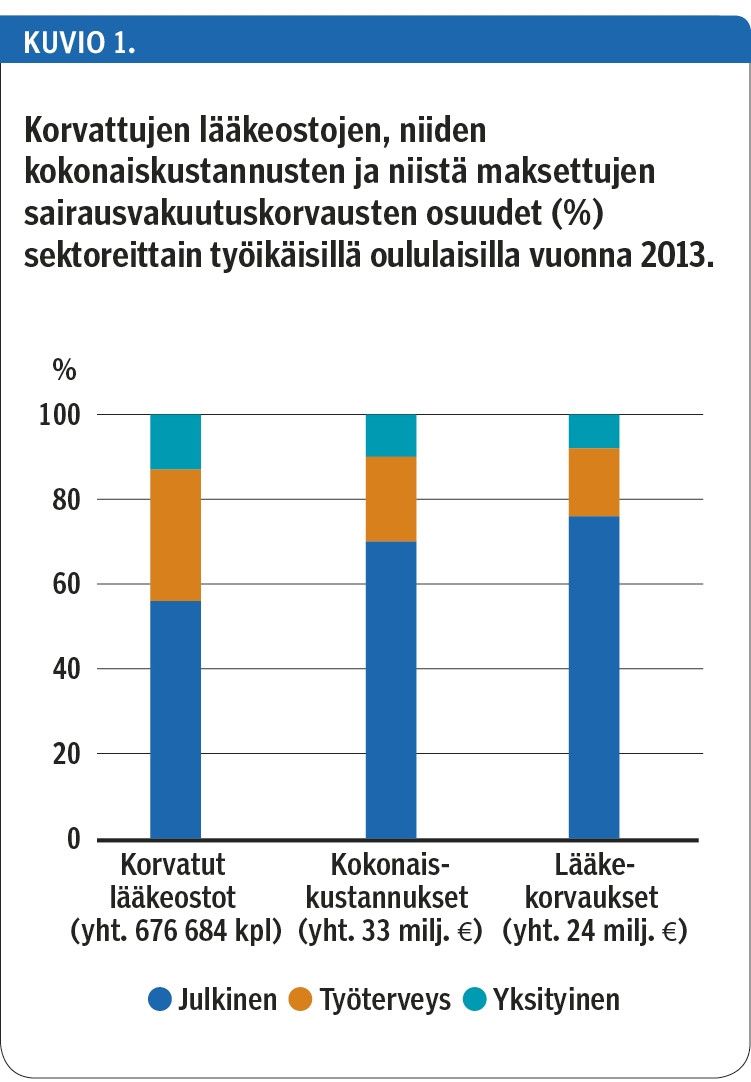
Vuonna 2013 yhteensä 75 423 (72 %) työikäiselle oululaiselle maksettiin lääkekorvausta. Heillä oli 676 684 korvattua lääkeostoa, joista 56 % oli määrätty julkisessa terveydenhuollossa, 31 % työterveyshuollossa ja 13 % yksityisessä terveydenhuollossa (kuvio 1). Korvattujen lääkeostojen kokonaiskustannukset ennen korvauksen vähentämistä olivat 33 miljoonaa euroa. Julkisessa terveydenhuollossa määrättyjen lääkkeiden osuus kustannuksista oli 70 % ja korvauksista 76 %.
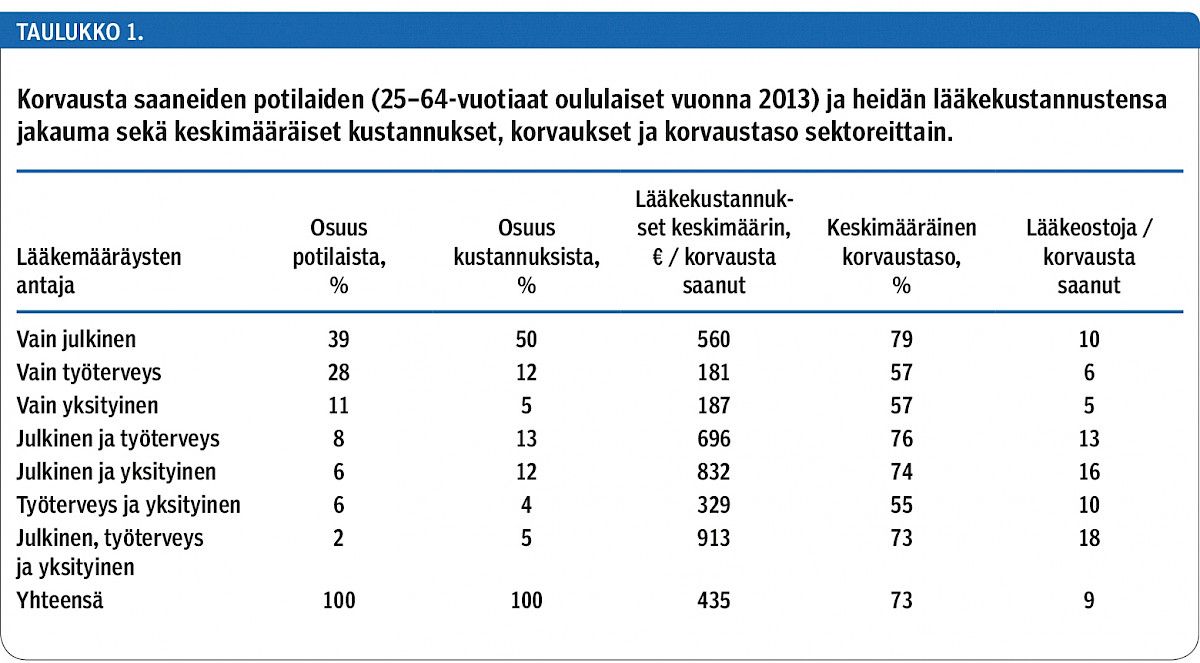
Korvausta saaneista 78 %:lla oli vuoden aikana vain yhdeltä, 20 %:lla kahdelta ja 2 %:lla kaikilta kolmelta sektorilta määrättyjen lääkkeiden ostoja (taulukko 1). Potilaista 39 % osti vain julkisesta terveydenhuollosta määrättyjä lääkkeitä, ja heidän lääkeostonsa muodostivat 50 % lääkekustannuksista. Keskimääräiset kustannukset ja lääkeostojen määrä olivat suurimmat sellaisilla potilailla, joilla oli sekä julkisesta että yksityisestä terveydenhuollosta tai kaikilta kolmelta sektorilta määrättyjä lääkkeitä. Keskimääräinen korvaustaso oli selvästi pienempi potilailla, jotka eivät ostaneet lainkaan julkisesta terveydenhuollosta määrättyjä lääkkeitä.
Lääkkeiden määräämiskäytännöt
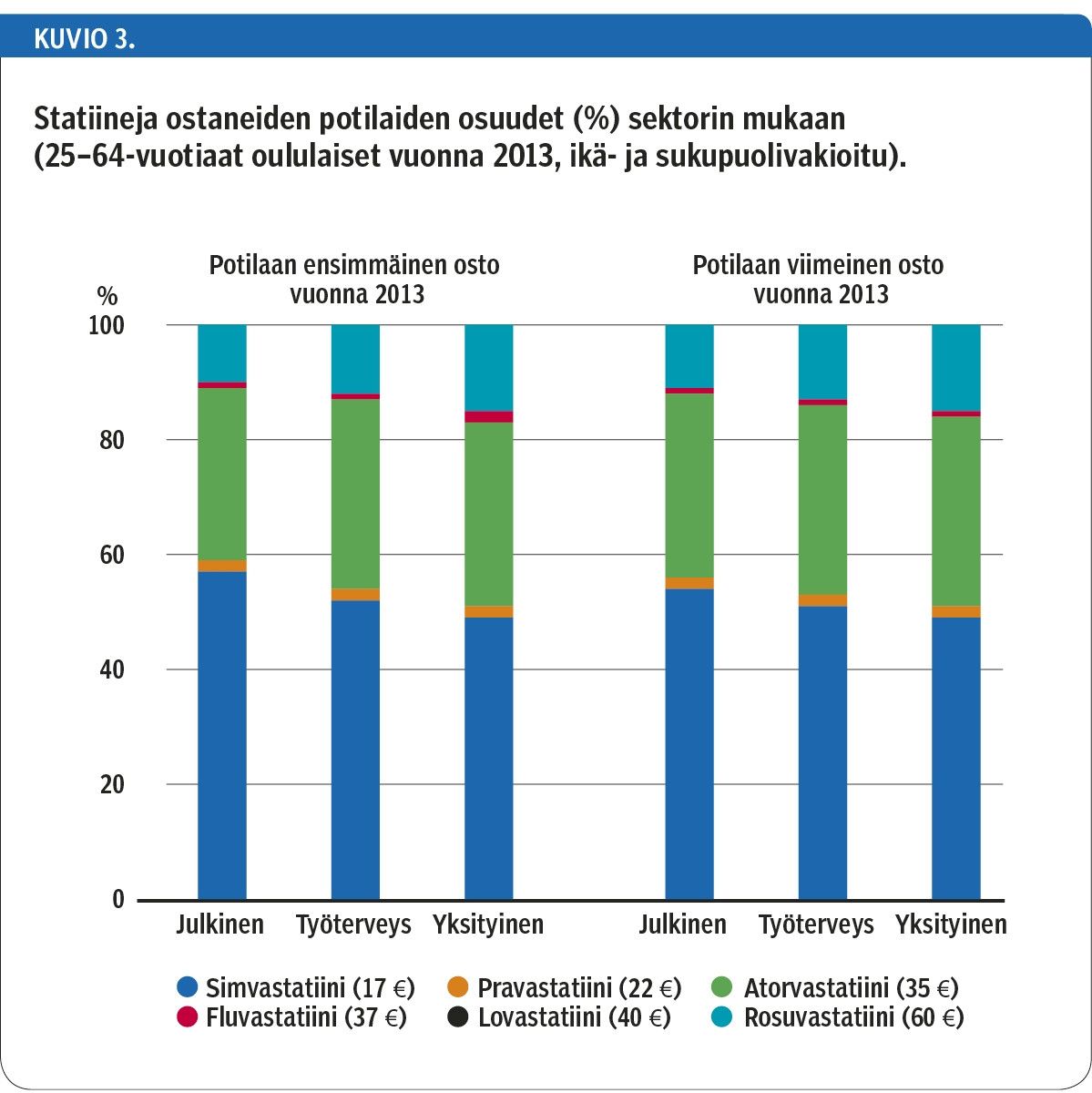
Protonipumpun estäjistä sai korvauksia yhteensä 11 381 työikäistä oululaista. Vuoden 2013 ensimmäinen lääkeosto perustui 50 %:lla julkisen, 39 %:lla työterveyshuollon ja 11 %:lla yksityisen terveydenhuollon määräykseen. Eri sektoreilla lääkevalinnat olivat erilaisia (kuvio 2). Uusin lääkeaine, esomepratsoli, oli selvästi yleisempi työterveyshuollon (30 % ensimmäisen oston perusteella) ja yksityisen terveydenhuollon (38 %) potilailla kuin julkisen terveydenhuollon (22 %) potilailla. Tulokset eivät muuttuneet tarkasteltaessa vuoden 2013 viimeistä ostoa.
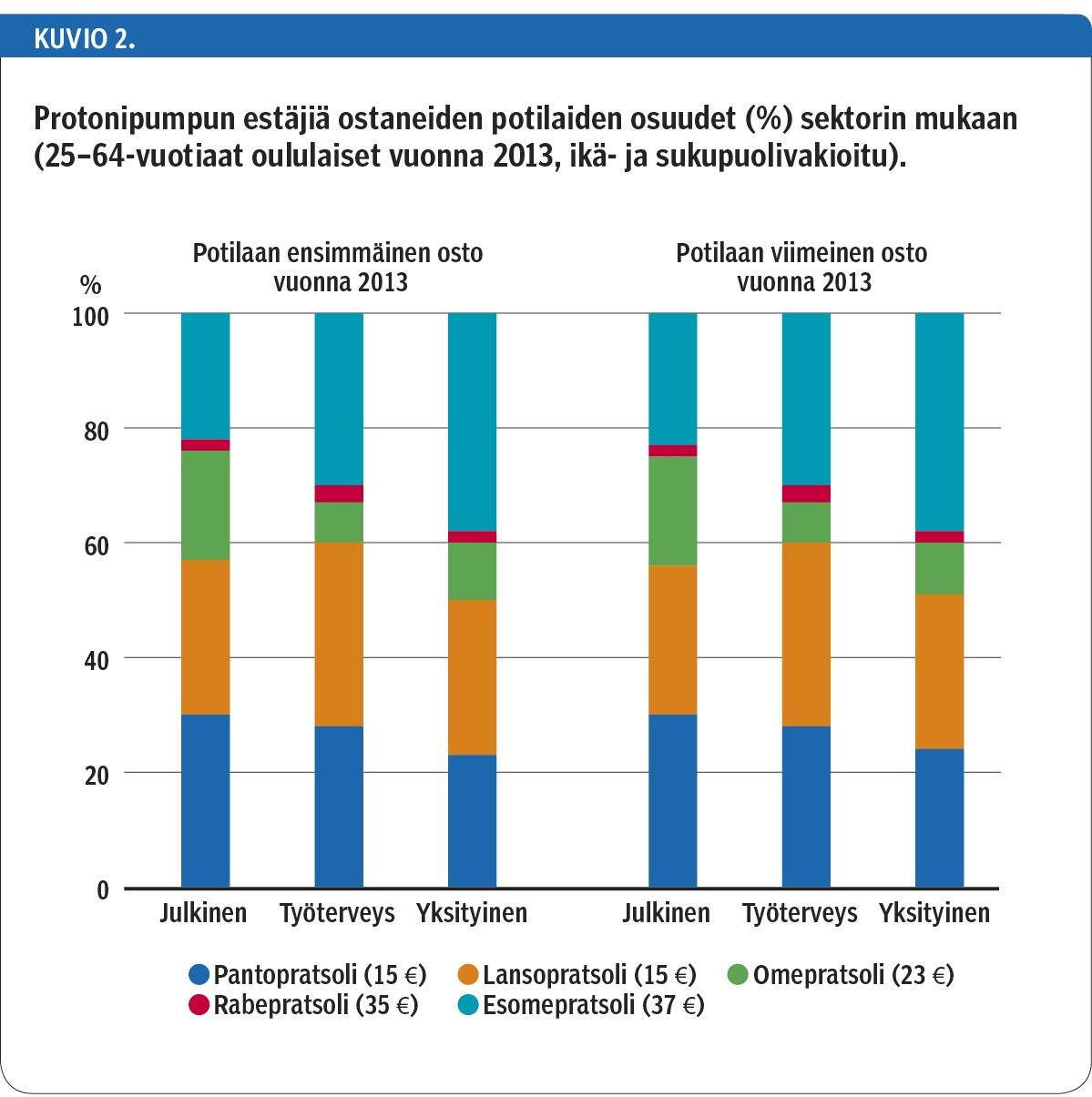
Statiineista sai korvauksia 8 542 työikäistä oululaista. Vuoden 2013 ensimmäinen lääkeosto perustui 55 %:lla julkisen, 36 %:lla työterveyshuollon ja 9 %:lla yksityisen terveydenhuollon määräykseen. Sektorista riippumatta useimmat potilaat käyttivät simvastatiinia ja atorvastatiinia (kuvio 3). Uusin statiini, rosuvastatiini, oli hieman yleisempi työterveyshuollossa (12 % ostoista) ja yksityisessä terveydenhuollossa (15 %) kuin julkisessa terveydenhuollossa (10 %).
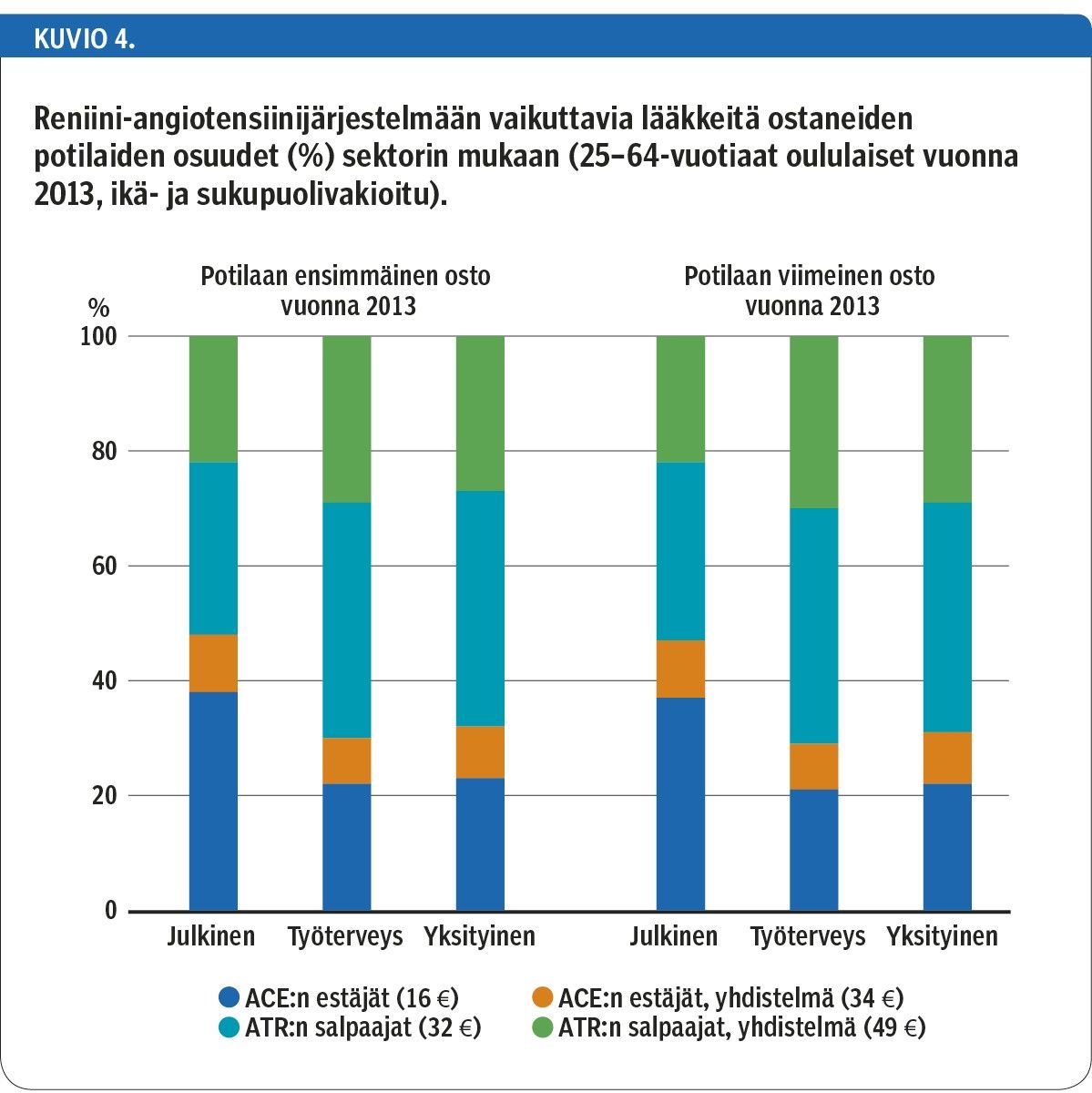
Reniini-angiotensiinijärjestelmään vaikuttavista lääkeaineista (C09) sai korvausta 12 622 työikäistä oululaista. Vuoden 2013 ensimmäinen lääkeosto perustui 49 %:lla julkisen, 42 %:lla työterveyshuollon ja 9 %:lla yksityisen terveydenhuollon määräykseen (kuvio 4). ATR:n salpaajia ja niiden yhdistelmävalmisteita määrättiin useammin työterveydenhuollossa (70 %) ja yksityisessä terveydenhuollossa (68 %) kuin julkisessa terveydenhuollossa (52 %).
Pohdinta
Vuonna 2013 runsas puolet työikäisten oululaisten korvatuista lääkeostoista perustui julkisessa terveydenhuollossa annettuun lääkemääräykseen. Kustannuksia tai korvauksia tarkasteltaessa julkisen terveydenhuollon osuus oli vieläkin suurempi. Valtaosa potilaista oli saanut lääkemääräyksensä vain yhdeltä sektorilta. Kolmen lääkeryhmän tarkastelussa lääkkeiden määräämiskäytännöissä oli eroja sektorien kesken. Työterveyshuollon ja yksityisen terveydenhuollon lääkemääräykset sisälsivät useammin uudempia lääkkeitä.
Noin kolme neljäsosaa työikäisten oululaisten avohoidon lääkekustannuksista ja -korvauksista tuli julkisessa terveydenhuollossa annetuista lääkemääräyksistä. Nämä suuret osuudet selittää etenkin julkinen erikoissairaanhoito, jossa yleensä hoidetaan vaikeampia ja enemmän kustannuksia aiheuttavia sairauksia.
Kolmessa tarkastellussa lääkeryhmässä uudempien vaihtoehtojen käyttö oli yleisempää yksityisessä terveydenhuollossa ja työterveyshuollossa kuin julkisessa terveydenhuollossa. Erot lääkkeiden määräämisessä eivät todennäköisesti selity yksinomaan hoidollisilla tekijöillä. Tarkastelemissamme lääkeryhmissä hoitovaihtoehtojen tehoerot ovat vähäisiä. Julkisen terveydenhuollon potilaat ovat useammin pienempituloisia ja alemmassa sosioekonomisessa asemassa, millä on yhteys myös suurempaan sairastavuuteen. Koska uudet lääkkeet ovat yleensä kalliimpia kuin vanhemmat, osa lääkkeiden määräämiskäytäntöjen eroista saattaa selittyä potilaiden maksukyvyn eroilla (17,18). Suomalaisessa tutkimuksessa havaittiin, että ATR:n salpaajien käyttö oli yleisempää suurempituloisilla ja ACE:n estäjien käyttö pienempituloisilla verenpainepotilailla (19). On myös mahdollista, että yksityissektorilla toimivat lääkärit ja työterveyslääkärit ottavat uudet lääkkeet nopeammin käyttöön kuin julkisella sektorilla toimivat lääkärit. Yksityissektorilla toimivista lääkäreistä selvästi suurempi osa on erikoislääkäreitä kuin julkisessa avoterveydenhuollossa ja työterveyshuollossa toimivista, ja tällä voi olla vaikutusta lääkevalintoihin.
Rationaalisen lääkehoidon toteuttamiseksi hoidot on tarkoituksenmukaista aloittaa samantehoisista vaihtoehdoista kustannuksiltaan edullisimmilla ja siirtyä kalliimpiin vaihtoehtoihin vasta silloin, kun se on hoidollisista syistä perusteltua. Tässä tutkimuksessa havaittujen lääkevalintojen erojen kustannusvaikutuksiin liittyy epävarmuutta sikäli, että käytössämme oli vain yhden vuoden lääkeostotiedot, ja näin ollen meillä ei ole tietoa siitä, millä lääkkeellä potilaiden hoito oli aloitettu. Emme voi myöskään olla varmoja siitä, että verrattujen ostojen sisällöt vastaavat toisiaan lääkemäärältään. Havaituilla lääkkeiden määräämiskäytäntöjen eroilla voi kuitenkin olla laajempaa merkitystä, sillä kuvatut erot tuskin rajoittuvat vain tässä tarkasteltuihin lääkeryhmiin. Jatkotutkimuksissa on syytä selvittää eri lääkeryhmien lääkkeiden määräämisen eroja sekä näiden erojen kustannusvaikutuksia. Tulevassa sosiaali- ja terveydenhuollon uudistuksessa valinnanvapauden seurauksena yksityissektorilla määrättyjen lääkkeiden osuus voi kasvaa. Mikäli lääkkeen määräämistä ei uudessa järjestelmässä ohjata nykyistä aktiivisemmin, seurauksena voi olla lääkekustannusten kasvu.
Tulosten tulkinnassa on eräitä huomioon otettavia seikkoja. Ensinnäkään Oulun havainnot eivät ole suoraan yleistettävissä koko maahan. Oulun työikäisten osalta aineisto on kuitenkin kattava, sillä aineistossa on työikäinen väestö kokonaisuudessaan sekä kaikki heille korvatut lääkeostot. Toiseksi lääkeostojen ja lääkärissäkäyntien yhdistämiseen liittyi epävarmuutta, koska yhdistäminen perustui osin terveydenhuollon sektorin käyttöosuuksiin (16). Valtaosasta aineiston sisältämistä julkisen terveydenhuollon lääkärissäkäynneistä ei ollut tiedossa käyntipäivää, ainoastaan käyntikuukausi. Lääkkeiden määräämiskäytäntöjen tarkastelussa ei myöskään voitu ottaa huomioon potilaskohtaisia syitä lääkevalintoihin. Opiskelijaterveydenhuollossa määrätyt lääkkeet luokiteltiin tässä tutkimuksessa julkisessa terveydenhuollossa määrätyiksi, koska opiskelijaterveydenhuollon käyntitietoja ei ollut käytettävissä.
Päätelmät
Oulussa avohoidon lääkekustannukset ja korvaukset kertyvät valtaosin julkisessa terveydenhuollossa määrätyistä lääkkeistä. Tämä johtuu siitä, että julkinen erikoissairaanhoito hoitaa pääosan vaikeammista sairauksista. Tarkastelu viittaa siihen, että yksityisessä terveydenhuollossa ja työterveyshuollossa määrätään samaan sairauteen uudempia lääkevaihtoehtoja useammin kuin julkisessa terveydenhuollossa.
Hanketta on rahoitettu osin Suomen Akatemian strategisen tutkimuksen rahoituksella (päätös 293103).
Katri Aaltonen, Jani Miettinen, Timo Maljanen, Lauri Virta, Jaana E. Martikainen: Ei sidonnaisuuksia.
Tästä asiasta tiedettiin
Avohoidon lääkärien lääkevalintoihin saattavat vaikuttaa hoitoon liittyvien seikkojen lisäksi potilaaseen, lääkäriin itseensä tai hänen toimintaympäristöönsä liittyvät seikat.
Ruotsissa on havaittu julkisen sektorin lääkärien määräävän edullisia lääkevaihtoehtoja useammin kuin yksityissektorin lääkärit. Suomessa asiaa ei ole tutkittu.
Tämä tutkimus opetti
Oulussa julkisessa terveydenhuollossa määrättyjen lääkkeiden osuus työikäisen väestön lääkekustannuksista oli 70 % ja lääkekorvauksista 76 %.
Lääkekustannukset olivat suurimmat potilailla, joilla oli sekä julkiselta että muilta sektoreilta määrättyjä lääkkeitä.
Uudempia lääkevaihtoehtoja määrättiin työterveyshuollossa ja yksityisessä terveydenhuollossa suhteessa useammille potilaille kuin julkisessa terveydenhuollossa.
- 1
- Maakunta- ja sote-uudistus -verkkosivusto. Sosiaali- ja terveydenhuollon rahoitus (siteerattu 23.8.2017).http://alueuudistus.fi/rahoitus/sote-rahoitus
- 2
- Brommels M, Aronkytö T, Kananoja A ym. Valinnanvapaus ja monikanavarahoituksen yksinkertaistaminen sosiaali- ja terveydenhuollossa. Selvityshenkilöryhmän väliraportti. Sosiaali- ja terveysministeriön raportteja ja muistioita 18/2016.
- 3
- Kalliokoski A, Pelkonen L. Lääkekorvausjärjestelmä ohjaa lääkkeiden määräämistä ja korvausmenoja. Sic! Lääketietoa Fimeasta 1/2016.
- 4
- Maakunta- ja sote-uudistus -verkkosivusto. Valinnanvapaus (siteerattu 23.8.2017). http://alueuudistus.fi/soteuudistus/asiakkaan-valinnanvapaus
- 5
- Håkansson A, Andersson H, Cars H ym. Prescribing, prescription costs and adherence to formulary committee recommendations: long-term differences between physicians in public and private care. Eur J Clin Pharmacol 2001;57:65–70.
- 6
- Andersson K, Carlsten A, Hedenrud T. Prescribing behaviour after the introduction of decentralized drug budgets:is there an association with employer and type of care facility? Scand J Prim Health Care 2009;27:117–22.
- 7
- Ohlsson H, Chaix B, Merlo J. Therapeutic traditions, patient socioeconomic characteristics and physicians’ early new drug prescribing. A multilevel analysis of rosuvastatin prescription in south Sweden. Eur J Clin Pharmacol 2009;65:141–50.
- 8
- Ohlsson H, Lynch K, Merlo J. Is the physician’s adherence to prescription guidelines associated with the patient’s socio-economic position? An analysis of statin prescription in South Sweden.J Epidemiol Community Health 2010;64:678−83.
- 9
- Uitti J, Sauni R, Leino T. Työterveyshuollon vaikuttavuus asiakkaiden näkökulmista. Duodecim 2007;123:723–30.
- 10
- Vuorenkoski L, Mladovsky P, Mossialos E. Finland: Health system review. Health Systems in Transition 2008;10:1–168.
- 11
- Teperi J, Porter ME, Vuorenkoski L ym. The Finnish Health Care System: A value-based perspective. Helsinki: Sitra, Reports 82/2009.
- 12
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Gastroenterologiayhdistyksen asettama työryhmä. Ylävatsavaivaisen potilaan tutkiminen ja hoito. Käypä hoito -suositus 10.6.2013 (siteerattu 2.6.2017).www.kaypahoito.fi.
- 13
- Fimea. Lääkehaku FimeaWeb. (siteerattu 22.1.2018). http://www.fimea.fi/laakehaut_ja_luettelot/laakehaku
- 14
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Sisätautilääkärien yhdistys ry:n asettama työryhmä. Dyslipidemiat. Käypä hoito -suositus 18.12.2017 (siteerattu 2.6.2017).www.kaypahoito.fi
- 15
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Kohonnut verenpaine. Käypä hoito -suositus 22.9.2014. (siteerattu 2.6.2017).www.kaypahoito.fi
- 16
- Miettinen J, Aaltonen K, Martikainen JE. Lääkemääräysten alkuperän määrittäminen terveydenhuollon käyntitietojen avulla. Menetelmäraportti Oulu-hankkeessa käytetystä algoritmista. Helsinki: Kela, Työpapereita 108/2016.
- 17
- Buusman A, Andersen M, Merrild C ym. Factors influencing GPs’ choice between drugs in a therapeutic drug group.A qualitative study. Scand J Primary Health Care 2007;25:208−13.
- 18
- Hajjaj F, Salek M, Basra M ym. Non-clinical influences on clinical decision-making: a major challenge to evidence-based practice. J R Soc Med 2010;103:178−87.
- 19
- Härkönen M, Timonen J, Tervola J ym. Income differences in the type of antihypertensive medicines used in ambulatory settings in Finland: a register-based study. Eur J Clin Pharmacol 2015;71:1263−70.