Lähetteet lastenpsykiatrialle lisääntyivät selvästi jo ennen pandemiaa
Lähtökohdat Lasten psykiatrinen oireilu on lisääntynyt.
Menetelmät Tutkimuksessa selvitettiin muutoksia Tampereen yliopistollisen sairaalan lastenpsykiatrian vastuualueelle vuosina 2009–2019 ohjautuneiden lähetteiden määrissä. Lähettämisen syitä ja taustatekijöitä tarkasteltiin käymällä läpi sata ensimmäisestä lähetettä vuosilta 2009 ja 2019.
Tulokset Lähetteiden määrä lähes kaksinkertaistui tarkasteluvälillä. Lähettämisen syynä olevissa oireissa ei juuri tapahtunut muutoksia. Yleisimpiä olivat käytös- ja tunneoireet sekä keskittymisvaikeudet. Lähetteissä kuvattu perheiden tuen tarve lisääntyi. Myös kouluikäisten lasten lähetteissä mainittu psykiatrinen lääkehoito lisääntyi.
Päätelmät Lastenpsykiatriseen erikoissairaanhoitoon ohjattujen lähetteiden kokonaismäärä sekä päivystyslähetteiden määrä kasvoivat selvästi. Tulokset ovat linjassa aiempien havaintojen kanssa. Perheiden tuen tarpeen lisääntyminen voi olla yksi merkittävä taustatekijä. Lisää tutkimusta tarvitaan.
Psykiatrisia häiriöitä esiintyy noin 5–16 prosentilla lapsista (1,2). Viime vuosina lasten itseraportoima mielialaoireilu on lähes kaksinkertaistunut Suomessa (3).
Myös ulkomaisten tutkimusten mukaan lasten ahdistuneisuusoireet ja itseä vahingoittava käytös vaikuttavat lisääntyneen (4,5,6). Lasten mielenterveyspalvelujen käyttö on lisääntynyt useissa maissa (7,8,9,10).Suomessa lapsille asetetut mielenterveyshäiriöiden diagnoosit ja erikoissairaanhoidon käyntien määrä ovat olleet kasvusuuntaiset viime vuosina (11,12). Väestötasolla lasten mielenterveyshäiriöiden esiintyvyys vaikuttaa kuitenkin pysyneen melko tasaisena tai jopa vähentyneen vuosikymmenten aikana (7,13,14,15,16,17).
Mielenterveyspalvelujen lisääntyneen käytön taustasyyt ovat osin tuntemattomat. Häiriöiden parempi tunnistaminen, palvelujärjestelmän haasteet ja hakeutuminen aiemmin avun piiriin saattavat olla osaltaan selittämässä lisääntynyttä hoitoon hakeutumista (11,18,19).
Lastenpsykiatrinen erikoissairaanhoito vastaa alle 13-vuotiaiden lasten vaikeiden mielenterveyshäiriöiden tutkimisesta ja hoidosta tilanteissa, joissa lapsen toimintakyky on selvästi heikentynyt oireiden vuoksi, perustason hoidosta ei ole ollut riittävää apua tai oireilu on pitkittynyt (11,20). Erikoissairaanhoito vastaa myös kiireellistä ja päivystyksellistä osasto- tai avohoitoa vaativien lasten tutkimisesta ja hoidosta.
Tutkimuksen tavoitteena oli selvittää Tampereen yliopistollisen sairaalan (Tays) lastenpsykiatrian vastuualueelle ohjautuneiden lähetteiden määrissä, syissä ja lapsipotilaiden psykososiaalisissa taustatekijöissä mahdollisesti tapahtuneita muutoksia vuosina 2009–2019.
Aineisto ja menetelmät
Tutkimus toteutettiin kaksiosaisena. Ensimmäinen osa oli rekisteritutkimus, johon liittyen koottiin tiedot Taysin lastenpsykiatrian vastuualueelle vuosina 2009–2019 ohjautuneiden 0–13-vuotiaiden lasten lähetteiden kokonaismäärästä ja lähetteiden kiireellisyydestä.
Toinen osa oli retrospektiivinen potilasasiakirjatutkimus, jonka aineisto koostui Taysin lastenpsykiatrian vastuualueelle 1) 1.1.2009 alkaen ja 2) 1.1.2019 alkaen saapuneista sadasta ensimmäisestä lähetteestä.
Lähetteistä koottiin tiedot lapsen sukupuolesta, iästä, oirekuvasta ja mahdollisesta lääkehoidosta. Niistä koottiin tiedot myös perheen tilanteesta ja mahdollisista psykososiaalisista kuormitustekijöistä (perheen mielenterveysongelmat, vanhempien välinen tai lapseen kohdistuva väkivalta, koulukiusaaminen).
Lapsiin tai heidän vanhempiinsa ei otettu yhteyttä tutkimuksen aikana. Tutkimukseen saatiin lupa Taysin tiedekeskukselta.
Aineistosta suljettiin pois potilaat, joiden lähetettä ei hyväksytty, sekä potilaat, joilla oli lähetteen saapuessa jo meneillään oleva hoitokontakti Taysin lastenpsykiatrialla. Tutkimusaineiston (n = 100) keräämiseksi vuodelta 2009 käytiin läpi 171 aikavälillä 1.1.–15.4.2009 tullutta lähetettä. Vuodelta 2019 käytiin läpi vastaavasti 161 lähetettä aikavälillä 1.1. – 6.3.2019.
Aineisto jaettiin iän mukaan alle kouluikäisiin (0–6-vuotiaat) ja kouluikäisiin (7–12-vuotiaat). Luokiteltuja muuttujia kuvaillaan frekvensseillä ja niiden eroja testattiin Khiin neliö - ja Fisherin eksaktilla testillä. Tilastollisesti merkitsevänä pidettiin p-arvoa < 0,05. Jatkuvista muuttujista raportoidaan mediaani ja kvartaaliväli. Iän eroja testattiin Mann–Whitneyn U-testillä. Tilastolliset analyysit tehtiin IBM SPSS Statistics (v. 29) -ohjelmalla.
Tulokset
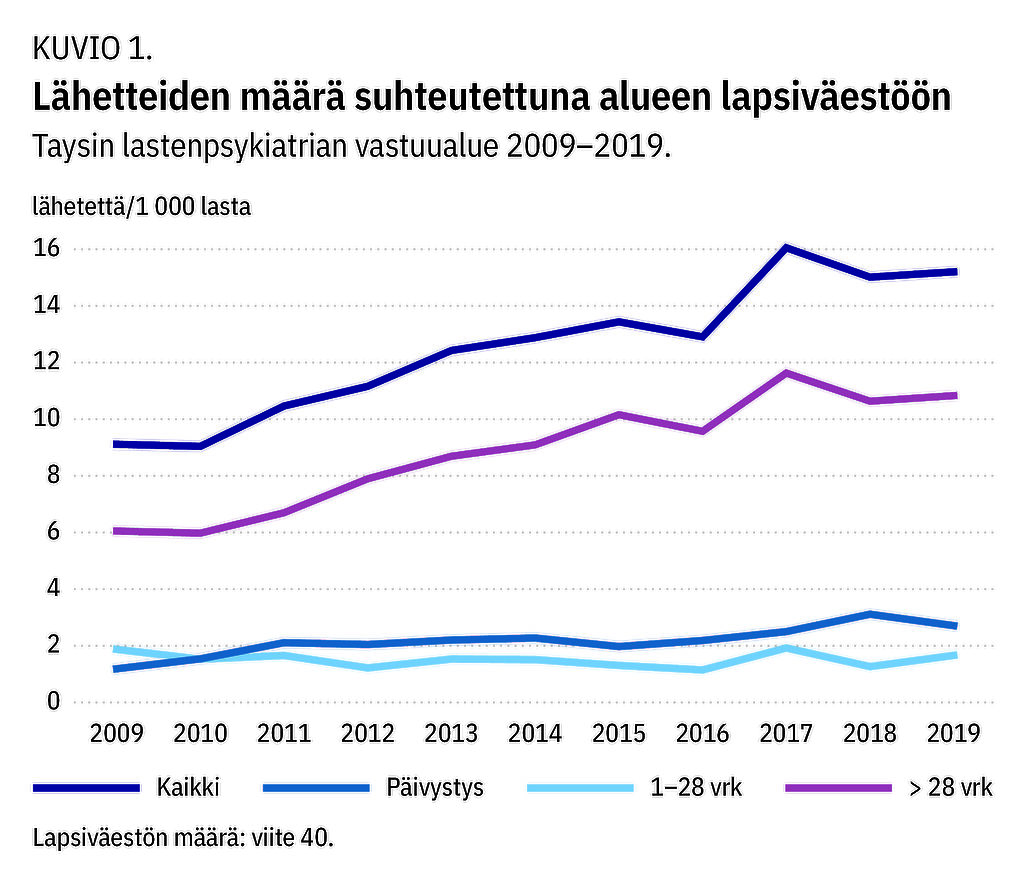
Taysin lastenpsykiatrian vastuualueelle ohjautuneiden lähetteiden kokonaismäärä suhteutettuna lapsiväestöön lähes kaksinkertaistui vuosien 2009 ja 2019 välillä (kuvio 1). Erityisen suuri nousu havaittiin vuosien 2016 ja 2017 välillä, jolloin alueen lapsiväestöön suhteutettu lähetteiden määrä kasvoi 24 %.
Vuosien 2009 ja 2019 välillä myös päivystyslähetteiden määrä yli kaksinkertaistui. Kiireellisten lähetteiden (1–28 vrk) määrä pysyi melko muuttumattomana.
Erikoissairaanhoitoon vuonna 2009 lähetetyistä lapsista 66 %:lla oli kaksi tai useampia oireita, kun vuonna 2019 vastaava osuus oli 57 %.
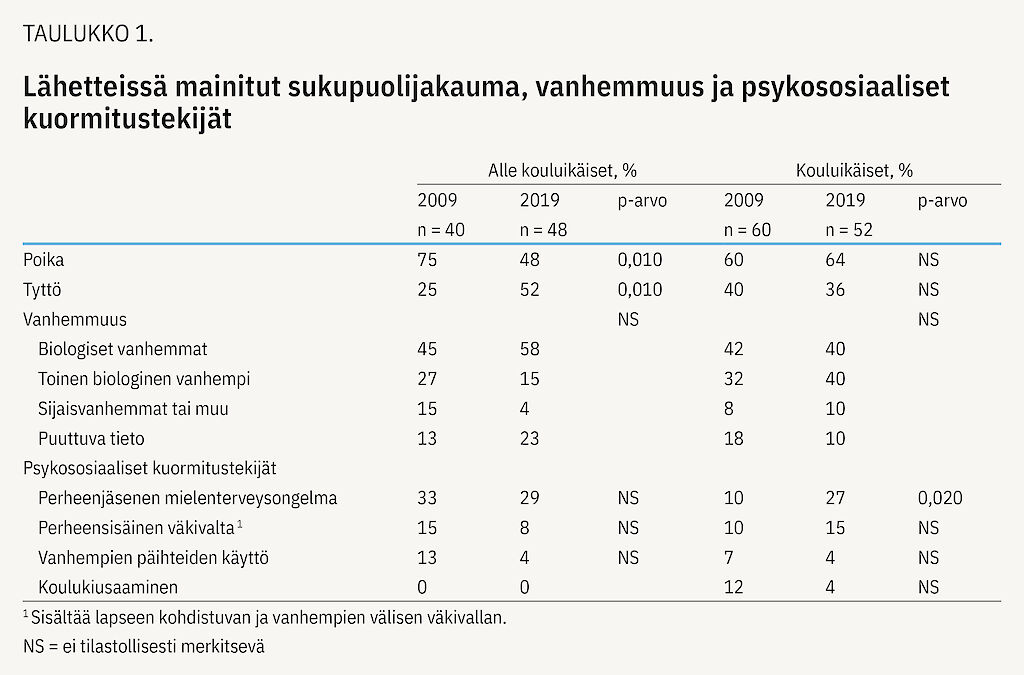
Vuonna 2009 alle kouluikäisistä lastenpsykiatriseen hoitoon ohjatuista potilaista suurin osa oli poikia (taulukko 1). Poikien määrä kuitenkin väheni tässä ikäryhmässä tilastollisesti merkitsevästi vuonna 2019 (75 % vs. 48 %, p = 0,010).
Alle kouluikäisten ryhmässä keskimääräisessä lähettämisiässä ei tapahtunut tilastollisesti merkitseviä muutoksia (2009: mediaani 3,8; kvartaaliväli 0,6–4,7 vs. 2019: 1,4; 0,1–4,8, NS = ei-merkitsevä ero).
Lapsista kaksi kolmesta asui vähintään toisen biologisen vanhemman luona molempina tarkasteluvuosina. Perheen psykososiaalisissa kuormitustekijöissä ei tapahtunut muutoksia (taulukko 1).
Alle kouluikäisten lasten lähettämisen syynä olevat psykiatriset oireet pysyivät varsin muuttumattomina tarkasteluvuosien välillä. Sosiaalisten taitojen haasteita tuli kuitenkin esille merkitsevästi vähemmän vuonna 2019 kuin vuonna 2009 (23 % vs. 4 %, p = 0,010).
Lapsen syntymän jälkeinen tai vaikean somaattisen sairauden toteamiseen liittyvä vanhempien tuen tarve lisääntyi merkitsevästi vuonna 2019 verrattuna vuoteen 2009 (23 % vs. 46 %, p = 0,023).
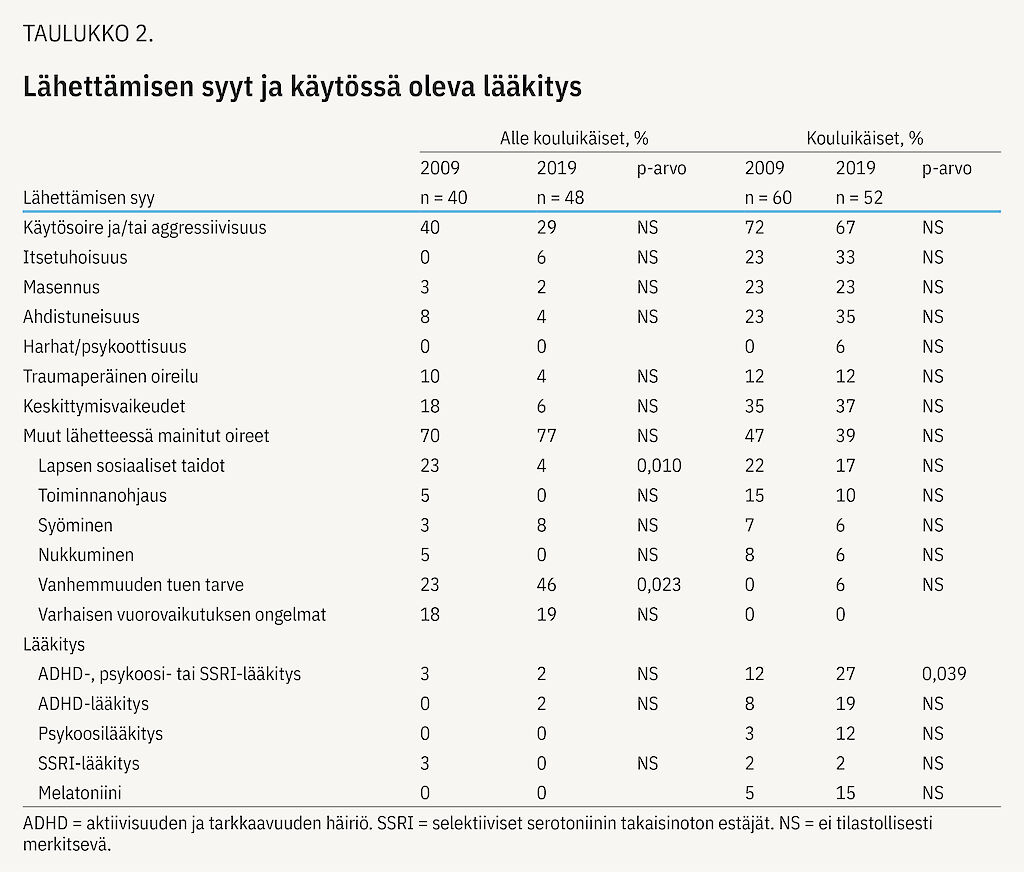
Lähetteissä raportoiduissa alle kouluikäisten lasten psykiatristen lääkehoitojen määrässä ei ollut havaittavissa muutoksia tarkasteluvuosien välillä (taulukko 2).
Kouluikäisistä lastenpsykiatriseen hoitoon ohjatuista potilaista yli puolet oli poikia vuosina 2009 ja 2019 (taulukko 1). Keskimääräisessä lähettämisiässä ei havaittu merkitseviä muutoksia (2009: 9,8; 8,6–11,0 vs. 2019: 9,6; 8,8–10,6, NS).
Lasten asumisessa ei tapahtunut muutoksia tarkasteluvuosien välillä. Lähetteissä mainitut perheenjäsenten mielenterveysongelmat lisääntyivät merkitsevästi verrattaessa vuosia 2009 ja 2019 (10 % vs. 27 %, p = 0,020) (taulukko 1).
Kouluikäisten lasten lähettämisen syissä ei havaittu tilastollisesti merkitseviä muutoksia vuosien 2009 ja 2019 välillä. Lähetteissä raportoitu kouluikäisten lasten psykiatristen lääkehoitojen määrä kuitenkin lisääntyi merkitsevästi vuosien 2009 ja 2019 välillä (12 % vs. 27 %, p = 0,039) (taulukko 2).
Päätelmät
Tampereen yliopistollisen sairaalan lastenpsykiatriseen erikoissairaanhoitoon ohjattujen lähetteiden kokonaismäärä ja päivystyslähetteiden määrä lähes kaksinkertaistuivat tarkasteluaikana (2009–2019). Myös ulkomaisissa tutkimuksissa on havaittu sama suuntaus erityisesti akuutin lastenpsykiatrisen hoidon tarpeessa (21,22,23).
Vaikka hoidon tarve on selvästi lisääntynyt, ulkomaisissa tutkimuksissa mielenterveydenhäiriöiden väestötason esiintyvyys lapsilla vaikuttaa kuitenkin pysyneen melko tasaisena viime vuosikymmenten aikana (7,13,14,15,16). Toisaalta tutkimusten mukaan lasten ahdistuneisuusoireiden ja itsetuhoisuuden esiintyvyys on lisääntynyt melko vastaavana ajanjaksona kuin tässä tutkimuksessa (4,5,6).
Taysin lastenpsykiatrian vastuualueella lisääntyneeseen akuuttihoidon kysyntään vastattiin vuonna 2017 muuttamalla osastohoitoa akuuttihoitopainotteiseksi (23). Lisäksi vuonna 2019 toteutettiin suurempi organisaatiomuutos, jolla parannettiin sekä kiireettömään että kiireelliseen hoitoon pääsyä.
Lasten perustason mielenterveyspalveluissa ei Pirkanmaan alueella tapahtunut laaja-alaisia muutoksia vastaavana aikana. Lähetteiden määrän kasvusta huolimatta erikoissairaanhoitoon ohjattujen lasten lähettämisen syyt vaikuttavat pysyneen varsin samanlaisina.
Molemmissa tarkastelluissa ikäryhmissä yleisimpiä syitä olivat käytösoireet, aggressiivisuus, masennus ja ahdistuneisuus sekä keskittymisvaikeudet. Useamman samanaikaisen oireen esiintyminen oli tavallista. Tutkimuksissa lasten yleisimpiä psykiatrisia häiriöitä ovat ahdistuneisuushäiriö, aktiivisuuden ja tarkkaavuuden häiriö ADHD sekä käytöshäiriö (24).
Vaikka lasten oirekuvassa ei lähetteiden perusteella havaittu juuri muutoksia, perheiden tuen tarve vaikutti lisääntyneen tarkasteluvälillä molemmissa ikäryhmissä. Alle kouluikäisten lasten vanhemmat ohjattiin useammin lastenpsykiatrisen hoidon piiriin lapsen syntymän tai lapsen somaattisen sairauden toteamisen jälkeen vuonna 2019 kuin 10 vuotta aiemmin.
Tulokseen voi osittain vaikuttaa se, että vuonna 2019 hoitoon ohjatuista vauvaikäisten osuus korostui verrattuna vuoteen 2009. Vanhempien lisääntyneeseen tuen tarpeeseen lapsen varhaisvaiheiden aikana voivat olla muun muassa vaikuttamassa synnyttäneiden keski-iän kasvu sekä terveydelliset syyt (25). Taustalla voivat olla myös lisääntynyt tietoisuus varhaisen vuorovaikutuksen tukemisen merkityksestä sekä erilaiset yhteiskunnalliset tekijät.
Kouluikäisten lasten ryhmässä vanhempien mielenterveysongelmat vaikuttivat lähetetietojen mukaan lisääntyneen vuosien 2009 ja 2019 välillä. Löydös voi liittyä osittain esimerkiksi muuttuneisiin kirjaamiskäytäntöihin ja mielenterveyshäiriöihin liittyvän stigman vähentymiseen tarkasteluvälillä. Vanhempien voi olla aiempaa helpompi kertoa lähettävälle lääkärille omista mielenterveyteen liittyvistä haasteistaan.
Kansainvälisesti lastenpsykiatrisessa hoidossa olevien lasten vanhempien mielenterveysoireilu vaihtelee 16 prosentista 79 prosenttiin riippuen tutkimustavasta (26). On myös todettu, että psykiatrisesti oireilevien vanhempien lasten riski sairastua mielenterveyshäiriöihin on suurempi kuin muilla samanikäisillä (27).
Perheiden lisääntynyt tuen tarve on tarkasteluvälillä havaittavissa myös lastensuojelun tilastoissa. Lastensuojeluilmoitusten määrä kasvoi noin kolmasosan ja kodin ulkopuolelle sijoitettujen lasten kuudenneksella vuosien 2009 ja 2019 välillä (28).
Tulosten perusteella kouluikäisten lasten psykiatrinen lääkehoito ennen erikoissairaanhoidon lastenpsykiatrista hoitokontaktia lisääntyi tarkasteluvälillä. Vastaava löydös on havaittu myös muissa tutkimuksissa sekä Suomessa että ulkomailla (29,30,31).
Etenkin ADHD-lääkityksen käyttö on lisääntynyt (32,33). ADHD:n oireiden parempi tunnistaminen ja diagnoosien yleistyminen ovat osittain selittämässä lääkehoidon lisääntymistä (34). Psykiatrisen lääkehoidon lisääntymisen taustalla voi kuitenkin olla myös palvelujen lisääntynyt käyttö, aktiivisempi lääkehoitokulttuuri ja psykososiaalisten hoitojen rajallinen tarjonta (10,35).
Tutkimuksen vahvuuksia olivat pitkä tarkasteluväli sekä tilastoaineiston lisäksi toteutettu potilasasiakirjatutkimus, joka mahdollisti myös lähetteiden sisällöllisten muutosten tarkastelun. Rajoitteena oli kuitenkin aineiston kohtalaisen pieni koko, jonka vuoksi kaikkia muutoksia ei välttämättä voitu havaita.
Myös alkuvuoden lähetteisiin liittyvä painotus saattoi olla vaikuttamassa tuloksiin, koska lasten oirekuvassa saattaa olla vaihtelua vuodenaikojen välillä liittyen esimerkiksi kouluvuoden vaiheeseen ja arjen kuormitukseen. Myös lähetteisiin kirjatut tiedot ja niiden tarkkuus voivat vaihdella ja siten vaikuttaa tuloksiin.
Tutkimuksen ajanjakso ajoitettiin tarkoituksellisesti loppumaan ennen covid-19-pandemiaa. Pandemia ja sen seuraamuksena tullut sosiaalisten kontaktien rajoittaminen ovat tutkimusten mukaan lisänneet maailmalla lasten mielenterveysoireilua, etenkin masentuneisuutta ja ahdistuneisuutta (36,37,38).
Tämän tutkimuksen mukaan lähetteiden määrä alkoi kuitenkin lisääntyä jo ennen pandemiaa. Lähettämisen syyt ovat kuitenkin pysyneet varsin samanlaisina.
Lasten oirekuvan vakavuudessa tapahtuneisiin muutoksiin ei tämän tutkimuksen perusteella voi ottaa suoraan kantaa, koska oireiden vaikutusta lasten toimintakykyyn ei ole tutkimuksessa arvioitu.
Havaittu päivystyslähetteiden määrän kasvu saattaa kuitenkin viitata hoitoon ohjautuneiden lasten oireiden vakavuuden lisääntymiseen. Myös laajassa suomalaistutkimuksessa havaittiin viitteitä osastohoidossa olevien lasten toimintakyvyn heikkenemisestä ja itsetuhoisten tekojen lisääntymisestä suurin piirtein samalla ajanjaksolla, mikä voi liittyä kasvaneeseen kiireellisen hoidon tarpeeseen (39).
Jatkossa tarvitaan lisää tutkimusta lasten psykiatrisen oireilun esiintyvyydestä ja taustatekijöistä, oireilun vaikutuksesta lasten toimintakykyyn sekä lastenpsykiatristen tukipalveluiden käytöstä.
Perheen kuormitus ja stressikokemukset lisäävät lapsen psyykkistä oireilua (26). Tulevaisuudessa on syytä kiinnittää huomiota tutkimuksessa esiin nousseeseen perheiden tuen lisääntyneeseen tarpeeseen.
Maria Kajovirta: Apurahat (Kauhajoen kulttuurisäätiö).
Kirsi Kakko: Apurahat (Suomen Lastenpsykiatriyhdistys), luentopalkkiot (Suomen Lastenpsykiatriyhdistys, Professio), korvaus käsikirjoituksen valmistelusta (Lääkärilehti), muu (palkkiot Lääkärilehden Lääketieteen maailmasta -palstan referaateista).
Reija Latva: Ei sidonnaisuuksia.
Tämä tiedettiin
• Lasten psykiatrinen oireilu on lisääntynyt viime vuosikymmeninä.
• Lasten mielenterveyspalvelujen käyttö on lisääntynyt kansainvälisesti.
Tutkimus opetti
• Lähetteiden kokonaismäärän ja päivystyslähetteiden määrän lisääntyminen voi kuvata oireiden vakavoitumista.
• Lasten lähettämisen syissä ei tapahtunut muutoksia, mutta kouluikäisten lasten lääkehoito lisääntyi.
• Perheiden tuen tarve kasvoi, ja tähän tulisi kiinnittää jatkossa huomiota.
- 1
- Kieling C, Buchweitz C, Caye A ym. Worldwide prevalence and disability from mental disorders across childhood and adolescence: Evidence from the Global Burden of Disease Study. JAMA Psychiatry 2024;81:347.
- 2
- Polanczyk GV, Salum GA, Sugaya LS, Caye A, Rohde LA. Annual Research Review: A meta‐analysis of the worldwide prevalence of mental disorders in children and adolescents. J Child Psychol Psychiatry 2015;56:345–65.
- 3
- Terveyden ja hyvinvoinnin laitos. Kouluterveyskysely 2017–2021. Mielialaan liittyviä ongelmia kahden viime viikon aikana (päivitetty 1.10.2021). sampo.thl.fi/pivot/prod/fi/ktk/ktk4/fact_ktk_ktk4?row=area1-600836&column=time-199465.403056.601069.&column=gender-143993&filter=measure-199810&fo=1#
- 4
- Bitsko RH, Holbrook JR, Ghandour RM ym. Epidemiology and impact of health care provider-diagnosed anxiety and depression among US children. J Dev Behav Pediatr 2018;39:395–403.
- 5
- Griffin E, McMahon E, McNicholas F, Corcoran P, Perry IJ, Arensman E. Increasing rates of self-harm among children, adolescents and young adults: a 10-year national registry study 2007–2016. Soc Psychiatry Psychiatr Epidemiol 2018;53:663–71.
- 6
- Morgan C, Webb RT, Carr MJ ym. Incidence, clinical management, and mortality risk following self harm among children and adolescents: cohort study in primary care. BMJ 2017;j4351.
- 7
- Sourander A, Lempinen L, Brunstein Klomek A. Changes in mental health, bullying behavior, and service use among eight-year-old children over 24 years. J Am Acad Child Adolesc Psychiatry 2016;55:717–25.e2.
- 8
- Lempinen L, Luntamo T, Sourander A. Changes in mental health service use among 8-year-old children: a 24-year time-trend study. Eur Child Adolesc Psychiatry 2019;28:521–30.
- 9
- Olfson M, Blanco C, Wang S, Laje G, Correll CU. National trends in the mental health care of children, adolescents, and adults by office-based physicians. JAMA Psychiatry 2014;71:81.
- 10
- Olfson M, Druss BG, Marcus SC. Trends in mental health care among children and adolescents. N Engl J Med 2015;372:2029–38.
- 11
- Huikko E, Kovanen L, Torniainen-Holm M ym. Selvitys 5–12-vuotiaiden lasten mielenterveyshäiriöiden hoito- ja kuntoutuspalvelujärjestelmästä Suomessa .Terveyden ja hyvinvoinnin laitos, Raportti 14/2017.
- 12
- Terveyden ja hyvinvoinnin laitos. Lasten ja nuorten psykiatrinen erikoissairaanhoito alueittain (päivitetty 23.8.2024). sampo.thl.fi/pivot/prod/fi/thil/psykiatria5j/fact_thil_psykiatria5j?row=area-2079&column=time-6656&filter=agegroup-153408#
- 13
- Tick NT, Van Der Ende J, Verhulst FC. Twenty‐year trends in emotional and behavioral problems in Dutch children in a changing society. Acta Psychiatr Scand 2007;116:473–82.
- 14
- Eimecke S, Pauschardt J, Remschmidt H, Walter R, Mattejat F. Time trends in psychopathology: A 21-year comparison from Germany. Z Kinder Jug-Psych 2011;39:187–95.
- 15
- Sellers R, Maughan B, Pickles A, Thapar A, Collishaw S. Trends in parent‐ and teacher‐rated emotional, conduct and ADHD problems and their impact in prepubertal children in Great Britain: 1999–2008. J Child Psychol Psychiatry 2015;56:49–57.
- 16
- Lee CYS, Goh TJ, Meaney MJ ym. Our children then and now: Changes in mental health symptoms among Singaporean children from 2003 to 2017. Asian J Psychiatr 2021;63:102773.
- 17
- Mason WA, Lambert MC, Epstein MH. Differences in emotional and behavioral problems of students over time: A 22-year cross-sectional cohort study. Res Child Adolesc Psychopathol 2023;51:557–69.
- 18
- Hobbs Knutson K, Meyer MJ, Thakrar N, Stein BD. Care coordination for youth with mental health disorders in primary care. Clin Pediatr (Phila) 2018;57:5–10.
- 19
- Collishaw S. Annual Research Review: Secular trends in child and adolescent mental health. J Child Psychol Psychiatry 2015;56:370–93.
- 20
- Huikko E, Santalahti P, Torniainen-Holm M ym. Lastenpsykiatrisen erikoissairaanhoidon yhteistyö kuntien mielenterveyspalvelujen ja lastensuojelun kanssa. Duodecim 2018;134:1827–36.
- 21
- Bommersbach TJ, McKean AJ, Olfson M, Rhee TG. National trends in mental health-related emergency department visits among youth, 2011–2020. JAMA 2023;329:1469.
- 22
- Plemmons G, Hall M, Doupnik S ym. Hospitalization for suicide ideation or attempt: 2008–2015. Pediatrics 2018;141:e20172426.
- 23
- Friberg V, Kakko K, Salmelin R, Borg AM. Lastenpsykiatrinen akuuttiosastohoito TAYS:ssa 2017-18. Suom Lääkäril 2019;74:2943–7.
- 24
- Sourander A, Marttunen M. Lasten ja nuorten mielenterveyden häiriöiden epidemiologia. Kirjassa: Kumpulainen K, Aronen E, Ebelling H ym., toim. Lastenpsykiatria ja nuorisopsykiatria. Helsinki: Kustannus oy Duodecim 2016.
- 25
- Nikkinen H, Gissler M, Klemetti R. Raskaus ja synnytys yli 35-vuotiaana. Suom Lääkäril 2021;76:1637–41.
- 26
- Campbell TCH, Reupert A, Sutton K ym. Prevalence of mental illness among parents of children receiving treatment within child and adolescent mental health services (CAMHS): a scoping review. Eur Child Adolesc Psychiatry 2021;30:997–1012.
- 27
- Hosman CMH, Van Doesum KTM, Van Santvoort F. Prevention of emotional problems and psychiatric risks in children of parents with a mental illness in the Netherlands: I. The scientific basis to a comprehensive approach. Adv Ment Health 2009;8:250–63.
- 28
- Forsell M, Kuoppala T. Lastensuojelu 2023: Joka kuudennesta teinistä tehtiin lastensuojeluilmoitus vuonna 2023. Terveyden ja hyvinvoinnin laitos, Tilastoraportti 19/2024.
- 29
- Varimo E, Saastamoinen LK, Rättö H, Mogk H, Aronen ET. New users of antipsychotics among children and adolescents in 2008–2017: A nationwide register study. Front Psychiatry 2020;11:316.
- 30
- Piovani D, Clavenna A, Bonati M. Prescription prevalence of psychotropic drugs in children and adolescents: an analysis of international data. Eur J Clin Pharmacol 2019;75:1333–46.
- 31
- Kakko K, Pesonen R, Pihlakoski L, Salmelin R, Latva R. Structured monitoring of psychotropic medication in university hospital child psychiatry in Finland. Psychiatria Fennica 2022;53:138–53.
- 32
- Kolari TA, Vuori M, Rättö H ym. Incidence of ADHD medication use among Finnish children and adolescents in 2008–2019: A need for practice changes? Scand J Public Health 2024;14034948231219826.
- 33
- Raman SR, Man KKC, Bahmanyar S ym. Trends in attention-deficit hyperactivity disorder medication use: a retrospective observational study using population-based databases. Lancet Psychiatry 2018;5:824–35.
- 34
- Vuori M, Vuorenmaa M, Ervasti E, Tuovinen E, Aalto-Setälä T. Lasten ja nuorten ADHD-diagnoosien yleisyys 2022. ADHD-diagnoosit yleistyvät tasaisesti – sukupuoli- ja alue-erot ovat melko suuria. Terveyden ja hyvinvoinnin laitos, Tilastoraportti 1/2024.
- 35
- Puustjärvi A, Raunio H, Lecklin A, Kumpulainen K. Lasten psykiatristen häiriöiden lääkehoito ja tavallisimmat lääkkeet. Duodecim 2016;132:943–50.
- 36
- Bignardi G, Dalmaijer ES, Anwyl-Irvine AL ym. Longitudinal increases in childhood depression symptoms during the COVID-19 lockdown. Arch Dis Child 2021;106:791–7.
- 37
- Chen IH, Chen CY, Pakpour AH, Griffiths MD, Lin CY. Internet-related behaviors and psychological distress among schoolchildren during COVID-19 school suspension. J Am Acad Child Adolesc Psychiatry 2020;59:1099–102.e1.
- 38
- Magson NR, Freeman JYA, Rapee RM, Richardson CE, Oar EL, Fardouly J. Risk and protective factors for prospective changes in adolescent mental health during the COVID-19 pandemic. J Youth Adolescence 2021;50:44–57.
- 39
- Kronström K, Tiiri E, Vuori M, Ellilä H, Kaljonen A, Sourander A. Multi-center nationwide study on pediatric psychiatric inpatients 2000–2018: length of stay, recurrent hospitalization, functioning level, suicidality, violence and diagnostic profiles. Eur Child Adolesc Psychiatry 2023;32:835–46.
- 40
- Terveyden ja hyvinvoinnnin laitos. Sotkanet.fi. Tilasto- ja indikaattoripankki. sotkanet.fi/sotkanet/fi/taulukko/?indicator=szZMdbLWNTSNije0tDbSM7TWTbQ2B1Fm_gA=®ion=s7YsBgA=&year=sy6rsk7U0zUEAA==&gender=t&abs=f&color=f&buildVersion=3.1.2&buildTimestamp=202502111403
Referrals to specialised child psychiatric care increased before the pandemic
Background Psychiatric symptoms in children have increased.
Methods The study examined changes in the number of referrals to the child psychiatry department of Tampere University Hospital between 2009 and 2019. The reasons and background factors for referrals were also analysed by reviewing the first 100 referrals in both 2009 and 2019.
Results The number of referrals nearly doubled during the study period. There were no significant changes in the symptoms leading to referrals. The most common reasons for referral were behavioural symptoms, emotional symptoms end attention difficulties. The need for family support described in the referrals increased. The number of psychiatric medications prescribed to school-aged children mentioned in the referrals also increased.
Conclusions The total number of referrals and emergency referrals increased significantly. These findings align with previous observations. The increased need for family support may be an important underlying factor in the rise in referrals. Further research on the topic is needed.
Maria Kajovirta, Kirsi Kakko, Reija Latva