Muistin ja tarkkaavaisuuden häiriöiden seulonta sairaalassa on aiheellista
Lähtökohdat Iäkkäillä sairaalapotilailla on akuutin ongelman lisäksi usein muitakin sairauksia ja geriatrisia oireyhtymiä. Yleisiä mutta usein alidiagnosoituja ovat dementia ja delirium. Molemmat heikentävät potilaan ennustetta ja toipumista.
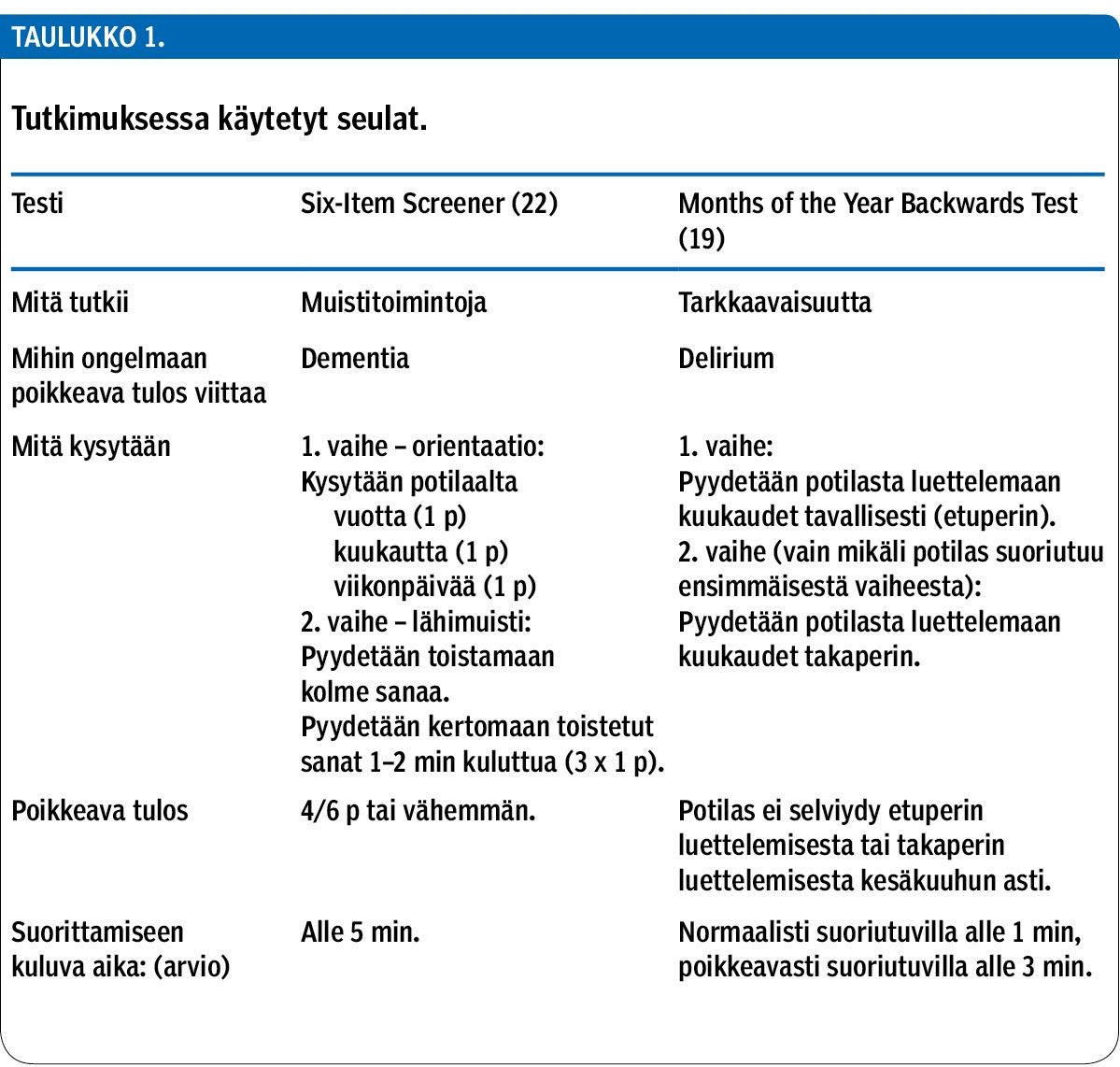
Menetelmät Tässä poikkileikkaustutkimuksessa selvitettiin muistitoimintojen häiriöiden ja deliriumiin viittaavan tarkkaavaisuuden häiriön yleisyyttä TAYS:ssa 70 vuotta täyttäneillä potilailla. Seulontatesteinä käytettiin kuuden kohdan muistiseulaa (Six-Item Screener) ja kuukausien luettelemista takaperin (MOTYB-testi).
Tulokset Tutkimukseen osallistui 151 potilasta, mikä oli 77 % osastoilla hoidossa olleista ikäryhmän potilaista. Heistä 97 (64 %) suoriutui normaalisti molemmista seuloista. Muistitoimintojen häiriö todettiin 40 potilaalla (27 %), joista vain neljällä (3 %) muistisairausdiagnoosi oli mainittu sairauskertomuksessa. Tarkkaavaisuuden häiriö todettiin 30 potilaalla (20 %), joista alle puolella oli sairaskertomuksessa merkintöjä sekavuudesta.
Päätelmät Muistitoimintojen ja tarkkaavaisuuden häiriöt ovat yleisiä mutta huonosti tunnistettuja myös suomalaisilla sairaalapotilailla. Tässä tutkimuksessa käytetyt testit soveltuvat nopeutensa ja helppokäyttöisyytensä takia rutiininomaiseen dementian ja deliriumin seulontaan.
Vanhuspotilaan akuutin sairauden taustalla olevat mahdollisesti diagnosoimattomat sairaudet, geriatriset oireyhtymät ja oireet jäävät helposti huomiotta (1). Tällöin on vaarana, että potilaan toimintakyky heikentyy, vaikka akuutti ongelma saataisiinkin hoidettua (2).
Geriatrisista oireyhtymistä yleisimpiä ovat muistisairaudet. Ne ovat myös tärkeimpiä syitä toimintakyvyn heikentymiseen ja lopulta jatkuvaan avuntarpeeseen. Muistisairaus altistaa sairaalahoidon aikana toimintakyvyn heikentymiselle, ja toisaalta akuutti sairaus voi heikentää muistisairaan toimintakykyä (2). Muistitoimintojen häiriöiden on havaittu myös vaikeuttavan muiden sairauksien hoitoa ja kuntoutumista (3).
Muistisairaudet altistavat sairaalahoidon aikana kehittyvälle akuutille sekavuustilalle, deliriumille (4,5). Siinä kognitiiviset toiminnot häiriintyvät kokonaisvaltaisesti, mutta oirekuva ja oireiden voimakkuus saattavat vaihdella nopeastikin, minkä vuoksi diagnosointi on haastavaa (6). Delirium jääkin usein tunnistamatta (7) tai sekoitetaan muistisairauksiin. Akuutin sairaalahoidon aikana deliriumia on jopa joka kolmannella potilaalla (8,9,10,11). Se lisää kuolleisuutta ja altistaa sairaalahoidon pitkittymiselle sekä toimintakyvyn heikkenemiselle (10,12).
Selvät deliriumin oireet ja muistivaikeudet tulevat esiin tavallisessa potilaskontaktissa, mutta lievemmät oireet jäävät helposti huomiotta. Varsinkin hypoaktiivinen eli nk. hiljainen delirium saattaa jäädä huomaamatta, vaikka se on yhteydessä jopa huonompaan ennusteeseen kuin hyperaktiivinen muoto (6).
Tavanomaisia muistitutkimuksia (kuten MMSE-testiä) ei ole useinkaan perusteltua tehdä akuutin sairauden aikana, koska ne kestävät kauan ja voivat antaa valheellisen huonon tuloksen. Confusion Assesment Method (CAM-testi) (6), jota on Suomessakin suositeltu deliriumin tunnistamiseen, taas vaatii käyttäjältään perehtyneisyyttä, jotta herkkyys olisi riittävä (13).
Muistisairauksien ja deliriumin tunnistamisen helpottamiseksi onkin kehitetty myös suppeampia testistöjä, joiden tarkoituksena on tunnistaa potilaat, joiden tilannetta tulisi kartoittaa tarkemmin. Tällaisia seuloja ovat esimerkiksi deliriumin tunnistamisessa käytetyt Months of the Year Backwards (MOTYB), The 4 A’s Test (4AT) ja Single Question in Delirium (SQiD) (14,15) sekä muistisairauksien seulontaan tarkoitetut Six-Item Screener, Abbreviated Mental Test Score (AMTS) ja Mini-Cog (16,17).
Tämän tutkimuksen tavoitteena oli selvittää muistitoimintojen häiriöiden ja deliriumiin viittaavien tarkkaavaisuuden häiriöiden yleisyyttä iäkkäillä sairaalapotilailla sairaalaolosuhteisiin soveltuvilla nopeilla seuloilla.
Aineisto ja menetelmät
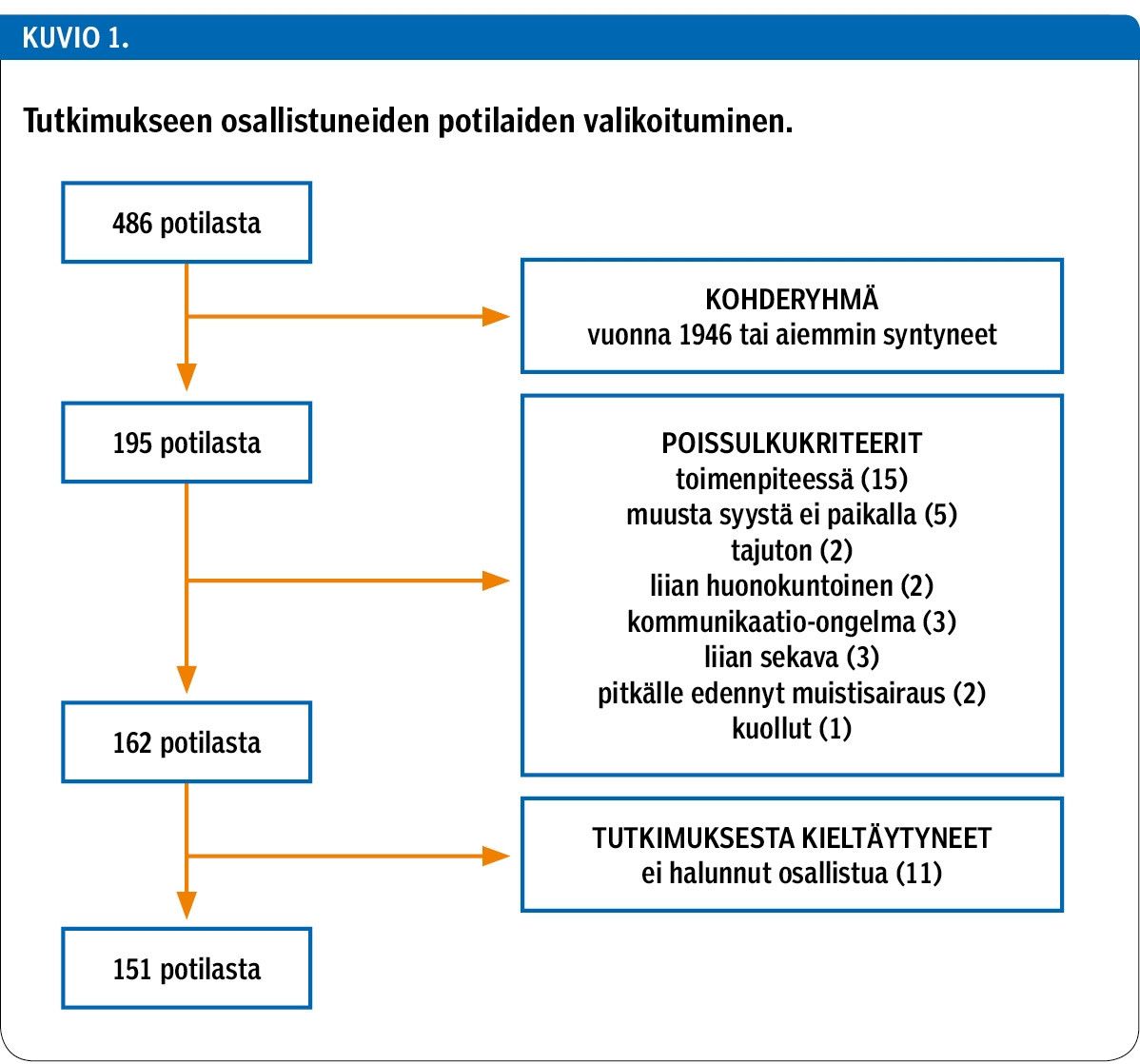
Tämä poikkileikkaustutkimus toteutettiin Tampereen yliopistollisen sairaalan, TAYS Sydänsairaalan ja Tekonivelsairaala Coxan osastoilla (yhteensä 31 osastoa) lukuun ottamatta lastentautien, synnytysten ja psykiatrian osastoja sekä teho-osastoa (ml. tehostettu valvonta). Osastoilla oli 486 potilasta, joista tutkimuksen kohteena olivat tutkimusvuonna 70 vuotta täyttävät ja tätä vanhemmat potilaat (n = 195, 40 % kaikista potilaista). Heistä tutkimukseen osallistui 151 potilasta (77 %) (kuvio 1).
Kuuden kohdan muistiseula
Muistitoimintojen häiriöiden tunnistamiseen käytettiin kuuden kohdan muistiseulaa (Six-Item Screener) (taulukko 1), joka on tarkoitettu varsinkin edenneiden muistisairauksien seulontaan (18). Lähimuistia testaavat sanalistat valittiin etukäteen Mini Mental State Examination -testin (MMSE) sanalistoilta (19) siten, että samassa huoneessa olevilla potilailla käytettiin eri sanaryhmiä.
MMSE-testin ja kuuden kohdan muistiseulan tarkkuus ja herkkyys ovat seulontakäytössä lähes yhtä hyvät, mutta viimeksi mainittu on nopeampi (17,18). Kuuden kohdan muistiseulan etuna on myös se, ettei se vaadi motorisia tai visuaalisia taitoja, joten se voidaan tehdä myös potilaille, joilla on puutteita näillä alueilla (18). Testiä ei ole validoitu muistisairauksien seulontaan sairaalapotilailla, mutta sen kysymykset ovat osa tähän tarkoitukseen sopivaksi osoittautunutta MMSE-testiä (16).
Kuukaudet takaperin -testi
Deliriumin ydinpiirteenä olevan tarkkaavaisuuden häiriön tunnistamisessa käytettiin kuukaudet takaperin -testiä (Months of the Year Backwards, MOTYB) (taulukko 1) (20). O’Reganin ym. (15) tutkimuksessa se havaittiin parhaaksi yksittäiseksi seulontatestiksi (herkkyys 83 % ja tarkkuus yli 90 %). Erityisesti nuoremmilla potilailla ja niillä, joilla ei ollut muistisairautta, toisen seulontatestin ottaminen mukaan kasvatti herkkyyttä, mutta vanhemmilla ja muistisairailla lisähyötyä ei juuri saatu. Siksi kuukaudet takaperin -testin katsottiin tässä tutkimuksessa riittävän yksinäänkin (15).
Testin etuna on nopeus (20). Tässä tutkimuksessa sen tekemiseen kului arviolta alle puolesta minuutista muutamaan minuuttiin. Virheettömästi suoriutuneilla potilailla aikaa kului vähemmän, mutta poikkeavasti suoriutuneilla testi saattoi kestää kauemmin. Kuukausien takaperin luettelemisen lisäksi potilailta tiedusteltiin, olivatko he kokeneet oloaan sekavaksi hoidon aikana.
Muut tutkimukset
Samaan aikaan tehtiin tutkimusta vajaaravitsemuksesta. Potilaiden ravitsemustilaa kartoitettiin Nutritional Risk Screening (NRS-2002) ja Mini Nutritional Assessment Short-Form (MNA-SF) -menetelmillä (21,22). Niiden avulla saatiin mm. selvitettyä potilaan painoindeksi ja tietoa hänen liikkumiskyvystään.
Tiedonkeruu
Tiedot potilaista kerättiin haastattelemalla käyttäen apuna internettiin yhdistettyjä tabletteja sekä sähköistä tiedonkeruulomaketta. Sairaus- ja hoitokertomuksista kerättiin tiedot sairaalahoidon syystä, sairaalaan tulotavasta ja mahdollisesta muistisairausdiagnoosista sekä etsittiin merkintöjä sekavuudesta.
Tutkimustulokset ja tulkintaohjeet kirjattiin potilaan sairauskertomustietoihin potilaan hoidosta vastaavien nähtäville, jotta niitä oli mahdollista myös hyödyntää potilaan hoidossa. Tutkimuksessa ei kuitenkaan selvitetty, tehtiinkö näin.
Eettiset näkökohdat
Ennen tutkimuksen aloittamista tutkimussuunnitelma sai Pirkanmaan sairaanhoitopiirin eettiseltä toimikunnalta puoltavan lausunnon (R16102). Valikoitumisharhan välttämiseksi myös vaikeasti muistisairaat ja sekavat potilaat pyrittiin saamaan mukaan tutkimukseen. Potilas suljettiin pois tutkimuksesta vasta, jos haastattelussa ei yrityksestä huolimatta onnistuttu. Koska tutkimus oli kajoamaton ja siitä oli mahdollisesti odotettavissa hyötyä, sekavien ja muistisairaiden potilaiden katsottiin voivan antaa suostumuksensa itse, vaikka he eivät välttämättä ymmärtäneetkään tutkimuksen laajempaa merkitystä.
Tilastomenetelmät
Tärkein tulosmuuttuja oli muistitoimintojen tai tarkkaavaisuuden häiriön tai molempien ilmeneminen. Esiintyvyyteen liittyvien tekijöiden selvittämiseksi potilaita ryhmiteltiin iän, sukupuolen, osaston, tulosyyn, tulotavan, painoindeksin ja liikkumiskyvyn mukaan. Tilastollisen merkitsevyyden testeinä käytettiin khiin neliö -testiä ja Fisherin tarkkaa testiä. Tulosten tilastolliseen käsittelyyn käytettiin SPSS 23.0 -ohjelmaa.
Tulokset
Aineisto koostui 151 potilaasta, joiden taustatiedot on esitelty tarkemmin taulukossa 2.
Muistitoimintojen häiriö
Muistitoimintojen häiriö todettiin 40 potilaalla (27 %). Heistä kaksi (5 %) suoriutui testin lähimuistiosuudesta täysin virheettä, eli poikkeava tulos johtui orientaatiovirheistä. Lopuista 15 (37,5 %) unohti yhden sanan, 15 (37,5 %) kaksi sanaa ja 8 (20 %) kaikki kolme sanaa.
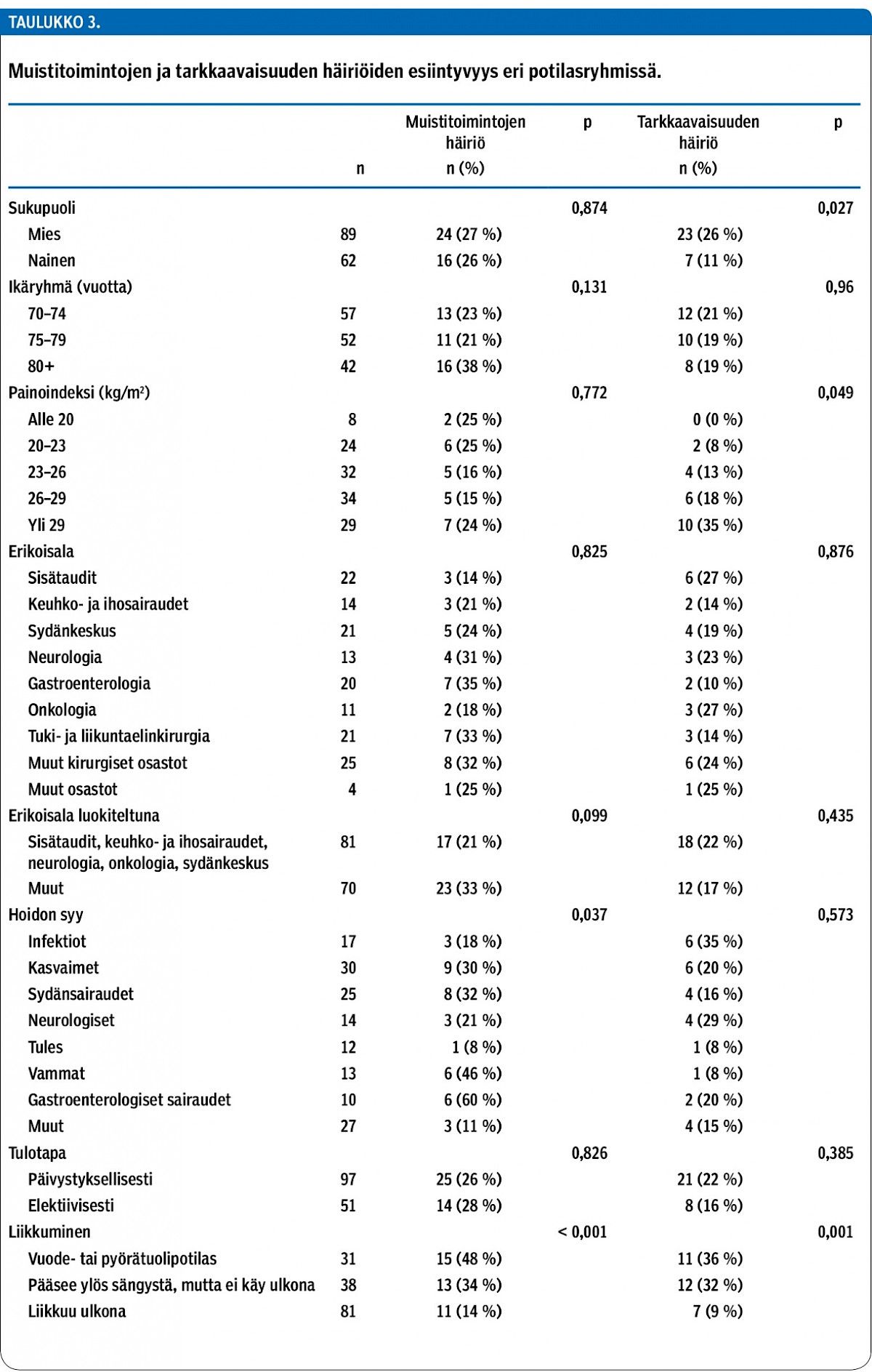
Sukupuolella tai ikäryhmällä ei ollut yhteyttä muistitoimintojen häiriön esiintyvyyteen. Ulkona liikkuvilla potilailla sen sijaan häiriöitä oli huomattavasti vähemmän kuin vain sisällä liikkuvilla sekä vuode- ja pyörätuolipotilailla (taulukko 3). Hoidon syyn perusteella luokiteltaessa muistitoimintojen häiriöiden esiintyvyys oli suurin (60 %) gastroenterologisista sairauksista kärsivillä potilailla ja pienin (8 %) tuki- ja liikuntaelinsairauksista kärsivillä (p = 0,037) (taulukko 3).
Tarkkaavaisuuden häiriö
Tarkkaavaisuuden häiriö todettiin 30 potilaalla (20 %). Miehillä se oli yleisempi kuin naisilla. Ikäryhmien välillä ei havaittu merkittävää eroa. Myöskään sairaalaan tulotapa tai hoidon syy eivät vaikuttaneet esiintyvyyteen (taulukko 3).
Muistitoimintojen häiriö oli vahvasti yhteydessä tarkkaavaisuuden häiriöön: poikkeavan tuloksen kuuden kohdan muistiseulassa saaneista 40 %:lla (16/40) todettiin myös tarkkaavaisuuden häiriö, kun taas normaalisti suoriutuneilla osuus oli vain 13 % (14/111) (p < 0,001). Ulkona liikkuvilla potilailla tarkkaavaisuuden häiriö oli harvinaisempi (9 %) kuin vain sisällä liikkuvilla (32 %) tai vuode- ja pyörätuolipotilailla (36 %) (p = 0,001). Tarkkaavaisuuden häiriön esiintyvyys kasvoi painoindeksin suurentuessa (taulukko 3).
Samanaikainen muistitoimintojen ja tarkkaavaisuuden häiriö
Tutkituista 97 (64 %) suoriutui molemmista testeistä normaalisti. Toisin sanoen suoriutuminen vähintään toisesta testistä oli poikkeavaa 54 potilaalla (36 %): 14:llä (9 %) todettiin tarkkaavaisuuden häiriö, 24:llä (16 %) muistitoimintojen häiriö ja 16:lla (11 %) molemmat häiriöt. Kun tarkasteltiin molempien häiriöiden samanaikaista esiintymistä, vain liikkumiskyvyllä oli yhteys esiintyvyyteen. Ulkona liikkuvista potilaista 82 % (66/81) suoriutui molemmista testeistä normaalisti, kun vastaava osuus sisällä liikkuvilla oli 50 % (19/38) ja vuode- ja pyörätuolipotilailla 38 % (12/32) (p < 0,001).
Testeistä saatu uusi tieto
Sairauskertomustiedoissa vain neljällä potilaalla (3 %) oli mainittu aiempi muistisairausdiagnoosi. He kaikki saivat poikkeavan tuloksen kuuden kohdan muistiseulassa, ja kahdella todettiin myös tarkkaavaisuuden häiriö.
29 potilaan (19 %) sairaus- tai hoitokertomusmerkinnöistä löytyi mainintoja sekavuudesta. Heistä 23:lla (79 %) todettiin vähintään joko muistitoimintojen tai tarkkaavaisuuden häiriö. Deliriumseulassa poikkeavasti suoriutuneista 13:lla (43 %) oli hoitokertomuksessa jonkinlainen sekavuuteen viittaava merkintä. Potilaista 41 (27 %) oli kokenut olonsa sekavaksi jossain vaiheessa sairaalahoidon aikana. Heistä 15:llä (37 %) oli potilastiedoissaan merkintä sekavuudesta ja 13:lla (32 %) todettiin tarkkaavaisuuden häiriö tutkimushetkellä.
Koska painoindeksi oli yhteydessä tarkkaavaisuuden häiriöön, tarkasteltiin muistitoimintojen ja tarkkaavaisuuden häiriöiden yhteyttä ravitsemustilaan. Potilaista, joilla todettiin muistitoimintojen häiriö, 95 %:lla (37 potilasta) todettiin MNA-SF-testin perusteella vajaaravitsemus tai vajaaravitsemuksen riski. Muistiseulasta normaalisti suoriutuneilla osuus oli 71 % (79 potilasta) (p < 0,001). Vajaaravitsemuksen ja sen riskin esiintyvyys oli MNA-SF-testin perusteella suurempi potilailla, joilla todettiin tarkkaavaisuuden häiriö, kuin niillä, jotka suoriutuivat normaalisti kuukaudet takaperin -testistä (93 % vs. 73 %, p = 0,032). Sen sijaan NRS-2002-menetelmän tuloksissa ei havaittu eroa.
Pohdinta
Noin kolmasosalla tutkimukseen osallistuneista todettiin joko muistitoimintojen tai tarkkaavaisuuden häiriö tai molemmat. Monissa tapauksissa testit antoivat uutta tietoa potilaan tilasta. Vain alle puolella potilaista, joiden tarkkaavaisuus oli häiriintynyt, oli merkintä sekavuudesta. Aiempi muistisairausdiagnoosi oli mainittu vain neljällä potilaalla. Poikkeava testitulos seuloissa voi viitata muistisairauteen tai deliriumiin, jotka molemmat on syytä huomioida myös akuutin sairaalahoidon aikana.
Muistitoimintojen ja tarkkaavaisuuden häiriöiden esiintyvyydet olivat tässä tutkimuksessa samaa luokkaa kuin aiemmissa tutkimuksissa (1,11,16). Häiriöt olivat lisäksi yhteydessä toisiinsa, mikä on niin ikään todettu aiemmin (12, 23). Deliriumin seulonta erityisesti muistipotilailta olisikin tärkeää. On myös muistettava, että sekavuustila voi olla muistisairauden ensimmäinen oire tai itsenäinen syy poikkeavaan tulokseen muistitestissä (7,11).
Kuitenkin on tärkeää myös erottaa, kummasta ongelmasta on kyse – vai mahdollisesti molemmista. Huolellinen anamneesi potilaalta ja läheisiltä auttaa tässä erotusdiagnostiikassa. Poikkeavan suoriutumisen muistiseulassa tulee herättää epäily muistisairaudesta. Sairauden mahdollisuutta on syytä selvittää esimerkiksi omaisia haastattelemalla tai ohjaamalla potilas jatkotutkimuksiin akuutin tilanteen väistyttyä (24).
Deliriumseulassa poikkeavan tuloksen saaneiden kohdalla tulee arvioida, täyttyvätkö deliriumin muut kriteerit. Niitä ovat oireiden äkillinen alku ja fluktuoiva kulku, hajanainen ajattelu ja poikkeava vireystila (7). Mikäli potilaalla diagnosoidaan delirium, sen taustalla olevat tekijät tulee tunnistaa ja kohdistaa hoito niiden mukaan. Delirium tulee huomioida myös potilaan päivittäisessä hoidossa ja kuntoutuksessa (7, 11) ja kirjata myös epikriisiin. Ellei aiempaa muistisairautta ole tiedossa, jatkossa myös tarkemmat muistitutkimukset ovat aiheellisia (7).
Huono liikkumiskyky oli yhteydessä sekä muistitoimintojen että tarkkaavaisuuden häiriön, ja suurempi painoindeksi sekä miessukupuoli tarkkaavaisuuden häiriön suurempaan esiintyvyyteen. Ei kuitenkaan selvinnyt, mistä havaitut erot ryhmien välillä johtuvat, sillä tietoja esimerkiksi potilaiden muista sairauksista ei kerätty. Joka tapauksessa tutkimus osoittaa, että varsinkin vuode- ja pyörätuolipotilaiden sekä pelkästään sisällä liikkuvien potilaiden kognitioon ja tarkkaavaisuuteen tulee kiinnittää erityistä huomiota. Myös ravitsemustilan arviointi on aiheellista.
Tutkimuksessa ei selvitetty kliinisten parametrien tai tarkempien potilaaseen tai hoitoon liittyvien yksityiskohtien yhteyttä testituloksiin. Luottamuksellisten terveystietojen käsittely haluttiin pitää mahdollisimman vähäisenä, jotta vaikeamminkin muistisairaat ja sekavat potilaat voisivat antaa suostumuksensa tutkimukseen ilman eettistä ristiriitaa. Lisäksi potilasaineisto oli heterogeenistä, joten mahdollisten riskitekijöiden tarkastelu olisi joka tapauksessa rajoittunut yksittäisiin potilaisiin, eikä siksi olisi ollut mielekästä, etenkään, kun myötävaikuttavia tekijöitä ei olisi pystytty kontrolloimaan.
Sekä kuuden kohdan muistiseula että kuukaudet takaperin -testi todettiin toimiviksi seulontatesteiksi. Niiden käyttö on helppoa ja tekeminen nopeaa, eivätkä ne vaadi tutkijalta tai tutkittavalta erityisiä taitoja. Molemmat on standardoitu seulontakäyttöön (15, 18). Tässä tutkimuksessa havaittu poikkeavien tulosten suuri määrä antaa perusteen näiden testien rutiininomaiselle käytölle.
Tulokset vahvistavat aiempaa tietoa siitä, että sekä muistitoimintojen että tarkkaavaisuuden häiriöt ovat yleisiä mutta alidiagnosoituja iäkkäillä sairaalapotilailla. Rutiininomaisesti tehtävät seulat ovat oiva apu häiriöille alttiiden potilaiden löytämisessä. Tässä tutkimuksessa käytetyt testit soveltuvat nopeutensa ja helppokäyttöisyytensä ansiosta hyvin dementian ja deliriumin seulontaan myös kiireisessä yliopistosairaalassa.
TÄSTÄ ASIASTA TIEDETTIIN
Muistitoimintojen ja tarkkaavaisuuden häiriöt ovat yleisiä mutta usein alidiagnosoituja iäkkäillä sairaalapotilailla.
Häiriöiden varhainen tunnistaminen on tärkeää potilaan hoidon kannalta.
Tunnistamiseen on kehitetty erilaisia seulontatestejä.
TÄMÄ TUTKIMUS OPETTI
Kyseiset häiriöt ovat yleisiä myös suomalaisilla sairaalapotilailla ja esiintyvät usein yhtäaikaisesti.
Niistä ei ole läheskään aina merkintää sairauskertomustiedoissa.
Kuuden kohdan muisti-seula (Six-Item Screener) ja kuukausien luetteleminen taka-perin soveltuvat hyvin dementian ja deliriumin seulontaan myös kiireisessä yliopisto-sairaalassa.
Jaakko Valvanne: Luentopalkkiot (Globex, FCG Koulutus, Professio). Esa Jämsen: Luentopalkkiot (Fioca), Suomen akuuttigeriatrian yhdistyksen sihteeri.
Tilda Kangas ja Roosa Hämäläinen: Ei sidonnaisuuksia.
- 1
- Buurman BM, Hoogerduijn JG, de Haan RJ ym. Geriatric conditions in acutely hospitalized older patients: prevalence and one-year survival and functional decline. PLoS One 2011;6:e26951.
- 2
- Jämsen E, Kerminen H, Strandberg T ym. Kun tauti paranee, mutta potilas ei. Suom Lääkäril 2015;70:977–83.
- 3
- Mecocci P, von Strauss E, Cherubini A ym. Cognitive impairment is the major risk factor for development of geriatric syndromes during hospitalization: results from the GIFA study. Dement Geriatr Cogn Disord 2005;20:262–9.
- 4
- Ryan DJ, O’Regan NA, Caoimh RO ym. Delirium in an adult acute hospital population: predictors, prevalence and detection. BMJ Open 2013;3:e001772.
- 5
- Voyer P, Cole MG, McCusker J ym. Prevalence and symptoms of delirium superimposed on dementia. Clin Nurs Res 2006;15:46–66.
- 6
- Laurila J. Delirium. Duodecim 2012;128:642–7.
- 7
- Kean J, Ryan K. Delirium detection in clinical practice and research: critique of current tools and suggestions for future development. J Psychosom Res 2008;65:255–9.
- 8
- Dasgupta M, Brymer C. Prognosis of delirium in hospitalized elderly: worse than we thought. Int J Geriatr Psychiatry 2014;29:497–505.
- 9
- Fick DM, Steis MR, Waller JL ym. Delirium superimposed on dementia is associated with prolonged length of stay and poor outcomes in hospitalized older adults. J Hosp Med 2013;8:500–5.
- 10
- Inouye SK, Westendorp RG, Saczynski JS. Delirium in elderly people. Lancet 2014;383:911–22.
- 11
- Jackson TA, MacLullich AM, Gladman JR ym. Undiagnosed long-term cognitive impairment in acutely hospitalised older medical patients with delirium: a prospective cohort study. Age Ageing 2016;45:493–9.
- 12
- Siddiqi N, House AO, Holmes JD. Occurrence and outcome of delirium in medical in-patients: a systematic literature review. Age Ageing 2006;35:350–64.
- 13
- Ryan K, Leonard M, Guerin S ym. Validation of the confusion assessment method in the palliative care setting. Palliat Med 2009;23:40–5.
- 14
- De J, Wand AP. Delirium Screening: A Systematic Review of Delirium Screening Tools in Hospitalized Patients. Gerontologist 2015;55:1079–99.
- 15
- O’Regan NA, Ryan DJ, Boland E ym. Attention! A good bedside test for delirium? J Neurol Neurosurg Psychiatry 2014;85:1122–31.
- 16
- Jackson TA, Naqvi SH, Sheehan B. Screening for dementia in general hospital inpatients: a systematic review and meta-analysis of available instruments. Age Ageing 2013;42:689–95.
- 17
- Wilber ST, Lofgren SD, Mager TG ym. An evaluation of two screening tools for cognitive impairment in older emergency department patients. Acad Emerg Med 2005;12:612–6.
- 18
- Callahan CM, Unverzagt FW, Hui SL ym. Six-item screener to identify cognitive impairment among potential subjects for clinical research. Med Care 2002;40:771–81.
- 19
- Sulkava R, Vuori U, Ylikoski R. Mini-Mental State Examination -testi (MMSE), Ohjeet testin tekemiseen. Suomen muistiasiantuntijat, Perusoppaat 2007;3:1–7.
- 20
- Meagher J, Leonard M, Donoghue L ym. Months backward test: A review of its use in clinical studies. World J Psychiatry 2015;5:305–14.
- 21
- Kaiser MJ, Bauer JM, Ramsch C ym. Validation of the Mini Nutritional Assessment short-form (MNA-SF): a practical tool for identification of nutritional status. J Nutr Health Aging 2009;13:782–8.
- 22
- Kondrup J, Rasmussen HH, Hamberg O ym. Nutritional risk screening (NRS 2002): a new method based on an analysis of controlled clinical trials. Clin Nutr 2003;22:321–36.
- 23
- Ahmed S, Leurent B, Sampson EL. Risk factors for incident delirium among older people in acute hospital medical units: a systematic review and meta-analysis. Age Ageing 2014;43:326–33.
- 24
- Suomalaisen Lääkäriseuran Duodecimin, Societas Gerontologica Fennican, Suomen Geriatrit -yhdistyksen, Suomen Neurologisen Yhdistyksen, Suomen Psykogeriatrisen Yhdistyksen ja Suomen Yleislääketieteen Yhdistyksen asettama työryhmä. Muistisairaudet. Käypä hoito -suositus 27.1.2017. www.kaypahoito.fi