Kuinka hoidan paperitonta potilasta?
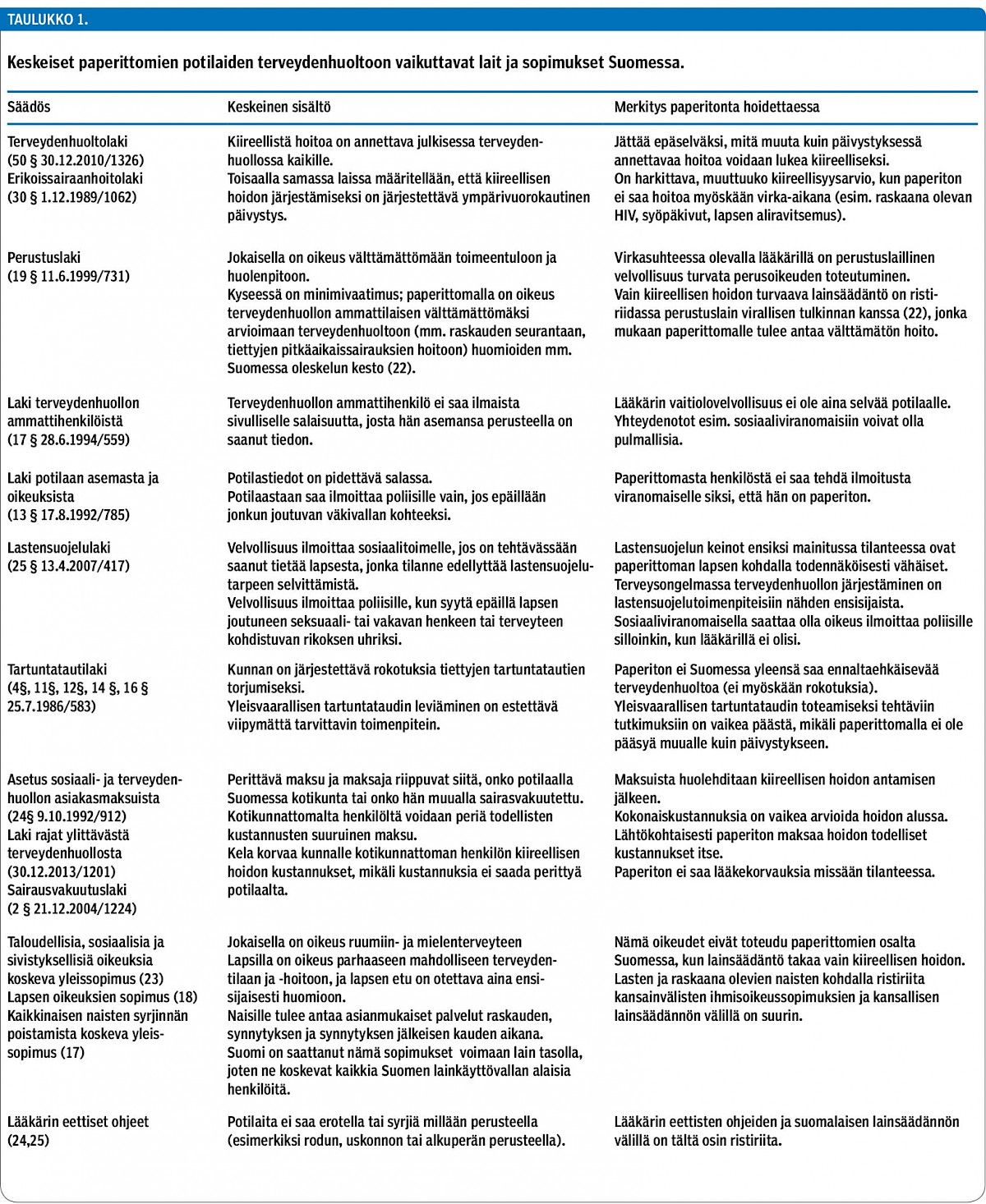
•Suomen terveydenhuoltolaki turvaa jokaiselle Suomessa oleskelevalle ainoastaan kiireellisen hoidon omakustanteisesti. Tällainen rajaus on perustuslain, ihmisoikeussopimusten ja terveydenhuoltoalan eettisten ohjeiden näkökulmasta tiukka.
•Lääkäri vastaa potilaansa hoidosta myös silloin, kun potilas on paperiton. Potilaan hoitaminen ei missään tilanteessa ole laitonta.
•Paperittoman hoito vaati lääkäriltä etsivää ja yksilöllistä otetta, koska tavanomaiset hoitopolut eivät yleensä ole sellaisenaan käytettävissä.
•Haavoittuvimmassa asemassa olevien paperittomien äitien ja lasten hoito vaatii lääkäriltä erityishuomiota. Raskaana olevien paperittomien oikea-aikainen hoito on myös kustannustehokasta.
•Ainakin päivystyspoliklinikoille ja synnytyssairaaloihin tarvitaan yksinkertaiset ohjeet paperittoman potilaan hoidon järjestelyistä.
•Maksuja selvitellään vasta kiireellisen hoidon antamisen jälkeen.
Paperittomien potilaiden olemassaolo on tiedostettu Suomessa vasta äskettäin, sillä olemme olleet pitkään syrjässä maahanmuuton valtavirroista. Vielä vuonna 2014 THL arvioi, että paperittomia on maassamme vain joitakin tuhansia (1). Käynnissä oleva Eurooppaan suuntautuva muuttoliike lisää maahanmuuttajien määrää selvästi myös Suomessa, mikä tulee todennäköisesti heijastumaan myös paperittomien määrään. Kun paperittomuus ei enää ole marginaali-ilmiö, suomalaisten terveydenhuollon ammattilaisten on ryhdyttävä kehittämään toimivia käytäntöjä uudenlaisen potilasryhmän varalta.
Paperittomia ei mainita erikseen lainsäädännössä eikä heidän terveydenhuoltonsa järjestämisestä ole ohjeita. Olemassa olevat lait ovat puutteellisia ja hankalasti tulkittavia. Lisäksi niiden tiukka tulkinta on lääkärin eettisten ohjeiden, Suomen perustuslain ja kansainvälisten sopimusten vastaista (taulukko 1). Kun ohjeita ei ole ja laki on vaikeaselkoinen, lääkärin oma vastuu potilaan hoidon järjestämisestä korostuu, mikä on omiaan herättämään riittämättömyyden ja ahdistuksen tunteita (2,3,4).
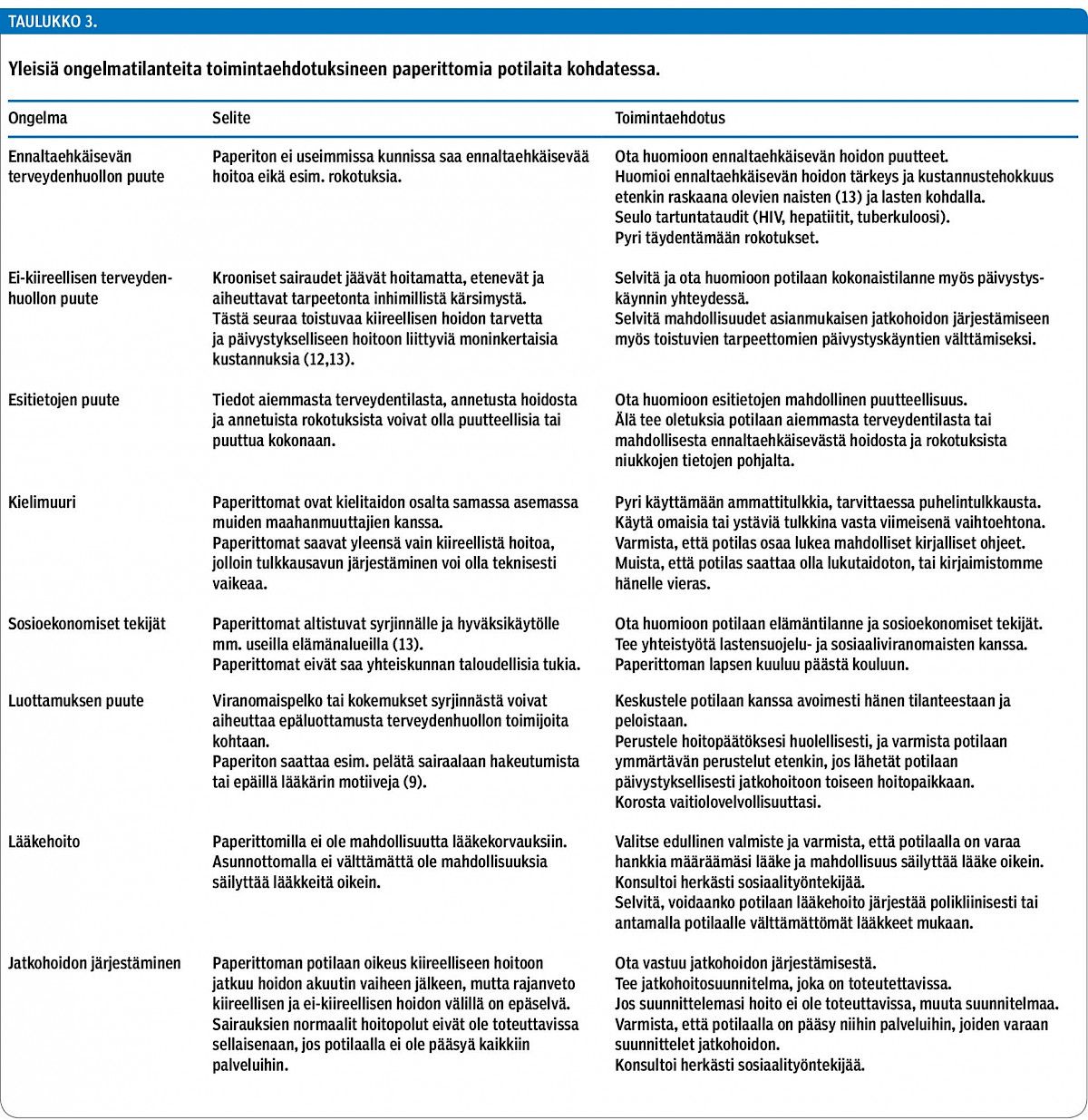
Tähän katsaukseen on koottu yhteenveto asioista, jotka Suomessa toimivien lääkärien ja muiden terveydenhuollon ammattilaisten on hyvä tiedostaa kohdatessaan paperittomia potilaita. Erityisesti lakien ja sopimusten (taulukko 1), maahanmuuttoon liittyvien peruskäsitteiden (taulukko 2) sekä muutamien taulukossa 3 mainittujen tavallisimpien kompastuskivien tunteminen on hyödyksi. Katsauksessa esitetyt suositukset perustuvat tutkimusnäyttöön tai sen puuttuessa Helsingissä paperittomia vuodesta 2011 hoitaneiden lääkärien kokemuksiin.
Paperittomalla voi olla passi
"Paperiton" soveltuu terminä huonosti terveydenhuollon käyttöön. Kansainvälisessä kirjallisuudessa käytetään yleensä käsitteitä "irregular immigrant" tai "undocumented immigrant" (5), joilla viitataan selkeämmin maahanmuuttajan tilanteen sääntelemättömyyteen, ei henkilöllisyyden toteamiseen.
Suomalaisessa terveydenhuollossa paperittoman asemaan voi päätyä monta reittiä riippumatta kansalaisuudesta, lähtömaasta tai maahantulon tavasta (taulukot 1 ja 2). Paperittomalla (taulukko 2) voi hyvin olla passi ja muitakin dokumentteja, jopa Kela-kortti. Toisaalta se, että henkilöllisyyspapereita ei ole mukana, ei tee kenestäkään paperitonta. Potilaan maassa oleskelun luokitus voi muuttua äkillisesti esimerkiksi oleskeluluvan saamisen tai epäämisen myötä, joten terveydenhuollon toimintaohjeiden pohjaksi nämä määritelmät ovat usein epätarkoituksenmukaisia.
Päivystyksellistä, kiireellistä vai välttämätöntä hoitoa?
Terveydenhuoltolain mukaan kaikilla Suomessa oleskelevilla, myös paperittomilla, on oikeus kiireelliseen hoitoon, jonka he maksavat kokonaan itse (taulukot 1 ja 2). Kiireellisellä hoidolla tarkoitetaan terveydenhuoltolaissa äkillisen sairastumisen, vamman, pitkäaikaissairauden vaikeutumisen tai toimintakyvyn heikkenemisen edellyttämää välitöntä arviota ja hoitoa, jota ei voida siirtää ilman sairauden pahenemista tai vamman vaikeutumista. Perustuslain mukaan jokaisella, joka ei kykene hankkimaan ihmisarvoisen elämän edellyttämää turvaa, on oikeus välttämättömään toimeentuloon ja huolenpitoon. Perustuslakivaliokunnan tulkinnan mukaan (taulukko 1) tähän sisältyy oikeus välttämättömiin terveyspalveluihin, mikä on käsitteenä laajempi kuin terveydenhuoltolaissa tarkoitettu kiireellinen hoito.
Kiireellisen hoidon käsite sekoitetaan jatkuvasti päivystykselliseen hoitoon, sillä terveydenhuoltolaissakin puhutaan kiireellistä hoitoa tarjoavista ympärivuorokautisista päivystyksistä (taulukko 1). Kiireellinen ja päivystyksellinen hoito eivät kuitenkaan aina ole sama asia: vaikka päivystyksissä annettava hoito onkin kiireellistä, kaikkea terveydenhuoltolain tarkoittamaa kiireellistä hoitoa ei välttämättä saa päivystyspoliklinikalta. Kun päivystyspoliklinikan sisäänpääsykriteerit eivät täyty (esimerkiksi moni hammasperäinen infektio, raskaana olevan HIV, raskaudenkeskeytys, vastasyntyneen huono painonnousu), kiireellinenkin hoito voi jäädä paperittomalta saamatta, koska terveydenhuollon piiriin ei pääse muuta reittiä.
Kunnat voivat päättää myös muun kuin kiireellisen terveydenhuollon järjestämisestä paperittomille. Helsingin kaupunki on päättänyt (6), että kaupungissa oleskelevat paperittomat lapset ja raskaana olevat naiset saavat kiireetöntä perusterveydenhuoltoa kuten kunnan asukkaat, ja paperittomat maksavat samansuuruiset asiakasmaksut kuin kuntalaiset. Turku on tehnyt vastikään päätöksen paperittomien äitien ja lasten hoitamisesta (7), ja samansuuntaiset esitykset odottavat käsittelyä useassa kaupungissa.
Suomesta ei ole saatavilla tietoa paperittomien potilaiden välttämättömän hoidon tarpeesta. Muualta Euroopasta ja Yhdysvalloista tiedetään, että paperittomat käyttävät terveydenhuoltoa vähemmän kuin kantaväestö ja myös oletettua vähemmän, vaikka pääsyä terveydenhuoltoon ei systemaattisesti rajattaisi (8,9,10). Taustalla on todennäköisesti sekä valikoitumista (ns. terve maahanmuuttaja -ilmiö) että erilaisia teknisiä, kulttuurisia, sosioekonomisia sekä hallinnollisia esteitä hoitoon pääsyssä (3,9).
Usein epäillään (3,10,11), että terveydenhuollon avaaminen paperittomille johtaisi hallitsemattomiin kustannuksiin toimimalla maahanmuuton "vetovoimatekijänä". Lääkärin on hyvä tiedostaa, etteivät väitteet perustu tutkimusnäyttöön (3,11). Päinvastoin, on enenevästi näyttöä siitä, että maahanmuuttajien hoidon rajaaminen pelkkään akuuttihoitoon tulee järjestelmälle kalliimmaksi kuin se, että tarjotaan myös kiireetöntä ja ennaltaehkäisevää terveydenhuoltoa (12,13). Terveyspalvelujen tarjoamisella ja maahanmuuttajien määrällä ei ole voitu osoittaa yhteyttä muissa Euroopan maissa (5,11), ei edes naapurimaassamme Ruotsissa (10). Onkin ilmeistä, että maahanmuuttoa ohjaavat paljon monimutkaisemmat tekijät kuin yksittäisen palvelun saatavuus (3,10,11).
Paperittoman terveys ja sairaus
"Paperittomien sairauksia" ei ole olemassa, vaan terveysongelmat edustavat koko lääketieteen alaa (4,11), kuten millä tahansa yleislääkärin vastaanotolla. Ennaltaehkäisevä terveydenhuolto toteutuu huonosti, ja päivystyskäynnit ovat tästä syystä yliedustettuja (8,14). Raskauteen ja synnytykseen liittyvät ongelmat ovat tavallista yleisempiä (4,14), luultavasti kantaväestöstä poikkeavan ikäjakauman takia (11,14).
Ruotsissa paperittomat ovat saaneet kiireellisen hoidon lisäksi myös välttämätöntä terveydenhoitoa vuodesta 2013 alkaen. Yli puolet käynneistä tapahtuu perusterveydenhuollossa. Sekä ikä- että diagnoosijakauma poikkeavat muusta väestöstä. Lapsia on potilaista kolmannes, yli 60-vuotiaita vain 8 % (10). Ulkoiset kuolinsyyt (onnettomuudet, väkivalta, itsemurhat) sekä sydämen ja verenkiertoelimistön sairaudet ovat paperittomilla selvästi yleisempiä, syöpätaudit puolestaan harvinaisempia kuin kantaväestöllä (15).
Helsingissä paperittomia hoitavan Global Clinicin potilaissa näkyy terveysongelmien koko kirjo (liitetaulukko 1, www.laakarilehti.fi > Sisällysluettelot). Suurin osa potilaiden lääketieteellisistä pulmista olisi hoidettavissa perusterveydenhuollossa. Global Clinicin potilaista noin 3 % on lähetetty erikoissairaanhoitoon. Tuki- ja liikuntaelimistön, ruoansulatuskanavan ja ihon oireet sekä sairaudet muodostavat 38 % käynneistä. Näiden taustalla on usein elinolosuhteisiin ja psyykkiseen kuormitukseen liittyviä lisätekijöitä, kuten huonot asuinolot, hygienia ja ruokavalio. Naisten käynneistä kolmasosa liittyy raskauden seurantaan tai gynekologisiin syihin. Suurin osa potilaista on nuoria tai keski-ikäisiä, lapsia on alle kymmenesosa. Osalla potilaista on aiemmin todettuja kroonisia sairauksia, kuten diabetes, astma, epilepsia tai verenpainetauti, jotka edellyttävät säännöllistä lääkitystä ja seurantaa. Tällaisten tautien, samoin kuin varsin yleisten hammasongelmien, hoidon organisoiminen on osoittautunut ongelmalliseksi.
Akuuteilla infektioilla tai trooppisilla taudeilla ei ole ollut merkittävää asemaa paperittomien klinikoilla Helsingissä (liitetaulukko 1) eikä muissa Pohjoismaissa (4). Helsingissä esimerkiksi keuhkotuberkuloosiepäilyjä ja HIV-positiivisia on ollut muutamia vuosittain. Paperittomien infektio-ongelmien ehkäisemiseksi voidaan noudattaa samoja periaatteita, joita STM suosittelee pakolaisille ja turvapaikanhakijoille (16). Suomessa paperittomille ei järjestetä missään systemaattista tartuntatautien seulontaa, joten päivystyskäyntien yhteydessä on muistettava ainakin tuberkuloosin ja HIV:n mahdollisuus ja tutkittava herkästi keuhkokuva, yskösten tuberkuloosinäytteet ja S-HIVAgAb.
Paperittomat äidit ja lapset vaativat erityishuomiota
Paperittomien lasten ja raskaana olevien naisten välttämättömän hoidon takaava alemman tason lainsäädäntö puuttuu Suomesta. Tämä on selkeimmin ristiriidassa kansainvälisten sopimusten (taulukko 1) ja EU-suositusten (9) kanssa. Kaikkinaisen naisten syrjinnän poistamista koskevan sopimuksen perusteella naisille tulee antaa raskauden, synnytyksen ja lapsivuodeajan palvelut asianmukaisesti (17). Lapsen oikeuksien sopimus velvoittaa tarjoamaan kaikille maan lainkäyttövallan alaisille lapsille saman terveydenhuollon (18). Suomalainen käytäntö rajata paperittomat lapset ennaltaehkäisevän ja muun ei-kiireellisen terveydenhoidon ulkopuolelle on eurooppalaisittain poikkeuksellinen (9).
Tuoreen tutkimustiedon mukaan paperittomien äitien raskaudenaikainen seuranta on esimerkiksi Saksassa ja Ruotsissa kustannustehokasta verrattuna siihen, että äidit hakeutuisivat suoraan synnyttämään (13). Suurimmat säästöt syntyvät ennenaikaisten synnytysten ja raskaudenaikaisten infektiosairauksien ennaltaehkäisystä ja oikea-aikaisesta hoidosta. Raskaudenaikaisen neuvolaseurannan vähimmäisvaatimukset on esitetty liitetaulukossa 2 (www.laakarilehti.fi > Sisällysluettelot).
Kun raskaana oleva paperiton hakeutuu lääkärin hoitoon mistä tahansa syystä, kyseessä saattaa olla potilaan ainoa kontakti terveydenhuoltoon ennen synnytystä. Mikäli raskaana oleva potilas tulee maasta, jossa tuberkuloosin esiintyvyys on suuri (19), hänestä tulee aina ottaa keuhkokuva keuhkotuberkuloosin poissulkemiseksi. Kaikilta raskaana olevilta on poissuljettava HIV, B-hepatiitti, kuppa, klamydia ja tippuri tutkimalla S-HIVAgAb, S-HBsAg, S-TrpaAb ja U-CtGcNh. Lisäksi on yritettävä arvioida raskauden kesto, sikiöiden lukumäärä ja tarjonta. Raskaana olevaa tulee ohjeistaa raskauskomplikaatioiden oireista sekä siitä, miten toimia synnytyksen käynnistyessä. Ainakin riskiraskauspotilas tulee lähettää arvioon äitiyspoliklinikalle, jolloin ainoana vaihtoehtona on useimmiten päivystyslähete. Puhelinkonsultaatio järkevimmästä toimintatavasta helpottaa kaikkien osapuolten tilannetta. Jos yhtään käyntiä ennen synnytystä ei ehditä toteuttaa, tulee ym. infektioseulat tehdä päivystyksenä synnytyssairaalassa.
Paperittomille lapsille ja raskaana oleville naisille tulisi (9,18) järjestää kansallisen rokotusohjelman mukainen suojaus tartuntatauteja vastaan. Mikäli paperittomien määrä kasvaa nykyisestä, tällä voi olla merkitystä myös koko väestön rokotuskattavuuden ylläpitämisessä. Rokottaminen ei kuitenkaan kuulu tiukasti tulkittuun kiireellisen hoidon määritelmään Suomessa. Helsingissä rokotukset järjestyvät paperittomillekin lasten- ja äitiysneuvolassa (6), mutta muualla Suomessa lääkärin on toistaiseksi järjestettävä asia erikseen. Koska paperittomien lasten rokotussuoja ja terveyden seuranta ovat usein puutteellisia (8), paperitonta lasta hoitavan suomalaislääkärin on pidettävä mielessä meillä harvinaiset, mutta maailmalla merkittävää kuolleisuutta ja sairastavuutta aiheuttavat taudit, esimerkiksi invasiiviset hemofilusinfektiot, tuberkuloosi, tuhkarokko ja HIV, sekä infektiot, kuten B-hepatiitti, HIV, kuppa tai vihurirokko.
Vaikean sosiaalisen tilanteen vuoksi paperittoman lapsen terveysongelman selvittely kannattaa pääsääntöisesti aloittaa erikoissairaanhoidossa, vaikkei lääketieteellinen pulma yksinään tätä edellyttäisi. Erityisesti on huomattava paperittomien äitien terveet vastasyntyneet, joita ei voi kotiuttaa synnytyssairaalasta ilman suunnitelmaa siitä, missä lapsen terveydenhoito jatkossa tapahtuu. Lastensuojelun apua ei pidä unohtaa. On kuitenkin hahmotettava, että lastensuojelun keinot ovat todennäköisesti vähäiset paperittoman perheen auttamisessa. Lääketieteellisen hoidon järjestäminen on ensisijaisesti lääkärin tehtävä, sillä hänellä on tähän parhaat mahdollisuudet.
Tunnista paperiton potilas
Osa paperittomien terveydenhuollon ongelmista johtuu puhtaasti siitä, että paperittoman potilaan tilannetta ei tunnisteta lainsäädännössä eikä monesti vielä ilmoittautumisluukulla tai vastaanotollakaan. Mikäli asia tulee ilmi, toimintaohjeet puuttuvat. Potilas itse ei välttämättä tuo paperittomuuttaan esille, eikä aina edes tiedä olevansa paperiton. Taustalla voi olla tietämättömyys julkisen terveydenhuollon toimintaperiaatteista ja maksukäytännöistä (15,20), joskus harvemmin syynä on myös viranomaisten pelko (5,9). Kieli- ja kulttuurierot tuovat oman lisähankaluutensa (9).
Vastaanotolle pääsyä saattavat vaikeuttaa myös tekniset seikat: kun potilaalla ei ole henkilötunnusta tai osoitetta, häntä on vaikeampi kirjata potilastietojärjestelmään. Hallinnollista tai avustavaa työtä tekevä henkilökunta saattaa käännyttää potilaan tällaisin perustein helpommin kuin lääkäri (3). Potilasturvallisuuden kannalta on olennaista pystyä tunnistamaan sama potilas kerrasta toiseen luotettavasti. Kokemuksemme mukaan suurin osa paperittomista ilmoittaa henkilöllisyytensä terveydenhuollossa, mikäli henkilökunnan vaitiolovelvollisuus tuodaan esille. Tällöin potilas on jatkossakin tunnistettavissa nimellään ja syntymäajallaan.
Paperittomia potilaita kohdataan Suomessa todennäköisimmin päivystyspoliklinikoilla, akuuttiosastoilla ja synnytyssairaaloissa. Mikäli tällaisen potilaan kertomus ei tunnu terveydentilaan nähden todennäköiseltä (esimerkiksi synnyttäjä, joka sanoo olevansa lyhyellä lomamatkalla sukulaisten luona), on hyvä pohtia tilannetta tarkemmin. Lääkärin on varmistuttava siitä, että suunniteltu jatkohoito voidaan toteuttaa (21). Selkeintä on aina kysyä suoraan: minne ja milloin potilas aikoo hakeutua jatkohoitoon, ja onko hänellä rahaa hankkia määrätyt lääkkeet. Potilaalle on selvitettävä, että kysymykset esitetään mahdollisimman hyvän hoidon järjestämiseksi, ja korostettava vaitiolovelvollisuutta (taulukko 3). Luottamuksen saavuttaminen on erityisen tärkeää ja samalla haastavaa kohdattaessa paperittomia potilaita.
Päivystyspotilaiden kiireellisyysarviosta (triage) vastaava henkilökunta tarvitsee ehdottomasti toimintaohjeet paperittoman potilaan varalle. Kiireellisyysarviossa on otettava huomioon sekä potilaan ajankohtainen taudinkuva että mahdollisuudet päästä kiireettömään hoitoon virka-aikana. Jos potilas ei voi saada hoitoa toisaalta virka-aikana, on lääkärin otettava kantaa siihen, muuttaako hoidotta jääminen sairauden kiireellisyyden arviota. Monessa tilanteessa näennäisen kiireetön ongelma (esimerkiksi raskaana olevien naisten ja pienten lasten terveysongelmat, hammasinfektiot) muuttuu väistämättä akuutiksi lähitulevaisuudessa, eikä hoitamatta jättäminen ole inhimillisesti, lääketieteellisesti eikä taloudellisesti perusteltavissa (12,13). Epäselvissä tilanteissa sääntöjä tulee tulkita potilaan eduksi. Kiireellisissä tapauksissa maksajaa selvitellään aina vasta hoidon antamisen jälkeen (taulukko 1).
Lääkäri päättää hoidosta – ja vastaa siitä
Terveydenhuoltolain mukaan terveydenhuollon ammattihenkilö päättää hoidon kiireellisyydestä. Kun lainsäädäntö ei tarjoa konkreettisia ohjeita vastaanottotilanteisiin ja kansalliset toimintaohjeet puuttuvat, terveydenhuollon ammattilaisen tulee käyttää omaa harkintaansa potilaan parhaaksi. Lääkäriä velvoittavat tähän sekä vastuu potilaan hoidosta, lääkärin eettiset ohjeet että kansainväliset sopimukset (taulukko 1).
Päättäessään tarjota hoitoa paperittomalle potilaalle lääkäri ei missään tilanteessa riko lakia. Paperittoman potilaan hoitoa järjestelevältä lääkäriltä ei siis vaadita kansalaistottelemattomuutta eikä lakien kiertämistä, mutta kylläkin yksilöllistä otetta. Jos paperiton potilas tarvitsee hoitoa, lääkitystä tai seurantaa, mutta hän ei täytä päivystyksellisen hoidon kriteereitä (esimerkiksi synnytyssairaalasta kotiutuva vastasyntynyt, keuhkokuumeesta toipuva potilas, antikoagulaatiota tai insuliinihoitoa tarvitseva potilas, kivulias syöpäpotilas), lääkärin on etsittävä yksilöllisiä ratkaisuja tilanteeseen (taulukko 3). Lähestymistapa ei poikkea muiden haastavien potilasryhmien hoidosta: lääketieteellisesti perustelluista hoitovaihtoehdoista valitaan toteuttamiskelpoisin.
Potilasta ei saa jättää hoitamatta, vaikka hoidon järjestäminen on hankalaa ja poikkeaa totutusta. Tarpeellisten tutkimusten ja hoidon epääminen voivat johtaa toistuviin päivystyskäynteihin ja samalla moninkertaisiin kustannuksiin (8,12,13), inhimillisestä kärsimyksestä ja diagnoosiviiveestä puhumattakaan. Joskus ainoa vaihtoehto on toteuttaa esimerkiksi lääkehoitoa tai seurantaa päivystyspoliklinikalta tai akuuttiosastolta käsin, kunnes potilaan tilanne ja hoitomahdollisuudet on selvitetty – aivan kuten toimitaan muidenkin potilaiden kohdalla. Hoidon toteuttamisen vaihtoehtoja kannattaa pohtia alusta alkaen yhdessä oman toimipisteen sosiaalityöntekijän kanssa. Kokemuksemme mukaan ristiriitatilanteilta esimerkiksi työnantajan kanssa vältytään parhaiten, kun hoidon tarjoamiseen tai epäämiseen liittyvistä ongelmista keskustellaan avoimesti alusta asti.
Mikäli on selvää, ettei potilas saa Suomessa hoitoa sairauteensa (esim. diagnostiikkaa pitkäaikaisiin oireisiin, apuvälineitä, elektiivistä kirurgiaa, syöpähoitoja), lääkärin velvollisuutena on ottaa asia rehellisesti puheeksi potilaan kanssa. Katteettomia lupauksia ei saa antaa, esimerkiksi kirjoittamalla lähetettä ajanvarauspoliklinikalle, jonne paperiton ei lähetteestä huolimatta pääse. Lääkärin ei myöskään tule määrätä toteuttamiskelvotonta hoitoa. Varattomalle päivystyspotilaalle ei voi määrätä kalliita lääkkeitä ja jättää tilannetta farmaseutin selvitettäväksi, tai vastasyntynyttä kotiuttaa neuvolaseurantaan, ellei ole järjestänyt hänelle pääsyä neuvolaan.
Yhteenveto
Lääkäri on vastuussa potilaan hoidosta kaikissa tilanteissa. Nykyinen vaikeasti tulkittava lainsäädäntömme asettaa merkittäviä haasteita, muttei estä lääkäriä hoitamasta paperitonta potilastaan niin kuin lääkärin eettiset ohjeet ja kansainväliset sopimukset edellyttävät. Paperittoman hoitaminen ei koskaan ole rikos, mutta hoidotta jättäminen saattaa olla lainvastaista.
Paperittoman potilaan saapuessa vastaanotolle kannattaa kysyä suoraan hänen tilanteestaan ja mahdollisuuksistaan saada hoitoa muualla. Lääkärin on tärkeää kertoa rehellisesti, minkälaista hoitoa hän arvioi potilaan voivan jatkossa saada. Sosiaalityöntekijän ja lastensuojelun apua ei pidä unohtaa.
Hoitokäytäntöjä täytyy yhtenäistää, jotta yksittäinen lääkäri ei joutuisi kohtuuttoman hankaliin ammattieettisiin päätöksentekotilanteisiin tai ristiriitaan työnantajansa kanssa. Suomalaisille terveydenhuollon ammattilaisille tulisikin laatia kansalliset toimintaohjeet paperittoman potilaan kohtaamisesta.
Heli Salmi: luentopalkkiot (Tampereen Lääkäriseura, Lääketieteellinen Aikakauskirja Duodecim), korvaus käsikirjoituksen valmistelusta (Lääketieteellinen Aikakauskirja Duodecim), hallituksen jäsenyys (Lääkärin sosiaalinen vastuu ry).
Ari Mönttinen: työsuhde (kansainvälinen Punainen Risti, Punainen Puolikuu).
Paula Tiittala, Tomas Lundqvist, Susanna Sainio, Heli Aali, Ville Holmberg: ei sidonnaisuuksia.
- 1
- Keskimäki I, Nykänen E, Kuusio H. Paperittomien terveyspalvelut Suomessa. Helsinki: THL 2014. ISBN: 978-952-302-156-3
- 2
- Jensen NK, Norredam M, Draebel T, Bogic M, Prebe S, Krasnik A. Providing medical care for the undocumented in Denmark: what are the challenges for health professionals? BMC Health Serv Res 2011;11:154.
- 3
- Grit K, den Otter JJ, Spreij A. Access to health care for undocumented migrants: a comparative policy analysis of England and the Netherlands. J Health Polit Policy Law 2012;37:37–67.
- 4
- Ehmsen BK, Biswas D, Jensen NK ym. Undocumented migrants have diverse health problems. Dan Med J 2014;61:A4897.
- 5
- Cuadra BC. Right of access to health care for undocumented migrants in EU: a comparative study on national policies. Eur J Public Health 2012;22:267–71.
- 6
- Helsingin kaupungin sosiaali- ja terveyslautakunta 26.11.2013 § 405. www.hel.fi/ www/Helsinki/fi/kaupunki-jahallinto/paatoksenteko/kaupunginhallitus/paatostiedotteet?year=2013
- 7
- Turun kaupunginvaltuusto 16.11.2015 § 197 http://ah.turku.fi/kv/2015/1116011x/ welcome.htm
- 8
- Mohanty SA, Woolhandler S, Himmelstein DU ym. Health care expenditures of immigrants in the United States: a nationally representative analysis. Am J Public Health 2005;95:1431–8.
- 9
- European Union Agency for Fundamental Rights 2011. Fundamental rights of migrants in an irregular situation in the European Union. Comparative report 2011. Luxembourg: Publications Office of the European Union. 2011 ISBN 978-92-9192-706-7. doi:10.2811/31559.
- 10
- Statskontoret 2015/10. Vård till papperslösa – En uppföljning av lagen om vård till personer som vistas i Sverige utan tillstånd. Stockholm: Statskontoret 2015. www.statskontoret.se/upload/Publikationer/2015/201510.pdf
- 11
- Kaoutar B, Mathieu-zahzam L, Lebas J, Chauvin P. La santé des migrants consultant la policlinique Baudelaire de l’hôpital Saint-Antoine à Paris, France. Bull Soc Pathol Exot 2012;105:86–94.
- 12
- Bozorgmehr K, Razum O. Effect of restricting access to health care on health expenditures among asylum-seekers and refugees: a quasi-experimental study in Germany, 1994-2013. PLoS One 2015;10:e0131483. DOI: 10.1371/journal.pone.0131483.
- 13
- European Union Agency for Fundamental Rights 2015. Cost of exclusion from healthcare. Luxembourg: Publications Office of the European Union 2015. ISBN 978-92-9239-946-7, doi:10.2811/825284.
- 14
- DuBard ja Massing WA. Trends in emergency medicaid expenditures for recent and undocumented immigrants. JAMA 2007;297:1085–92.
- 15
- Wahlberg A, Källeståhl C, Lundgren A, Essén B. Causes of death among undocumented migrants in Sweden, 1997-2013. Glob Health Action 2014;7:24464. doi: 10.3402/gha.v7.24464. eCollection 2014.
- 16
- STM. Pakolaisten ja turvapaikanhakijoiden infektio-ongelmien ehkäisy. STM:n julkaisuja 2009:21. http://urn.fi/URN:ISBN:978-952-00-2939-5.
- 17
- YK:n yleiskokous 18.12.1979. Convention on the Elimination of All Forms of Discrimination Against Women, United Nations, Treaty Series, vol. 1249;13. www.refworld.org/docid/3ae6b3970.html
- 18
- YK:n yleiskokous 20.11.1989. Convention on the Rights of the Child, United Nations, Treaty Series, vol. 1577;3. www.refworld.org/docid/3ae6b38f0.html (siteerattu 5.12.2015).
- 19
- THL. Korkean tuberkuloosi-ilmaantuvuuden maat sekä pakolaisilta ja turvapaikanhakijoilta maakohtaisesti seulottavat sairaudet. 16.6.2015 Infektiotautien torjuntayksikkö, THL. www.thl.fi/attachments/Infektiotaudit/Maaluettelo.pdf
- 20
- Okie S. Immigrants and health care – at the intersection of two broken systems. N Engl J Med 2007;357:525–9.
- 21
- STM:n asetus kiireellisen hoidon perusteista ja päivystyksen erikoisalakohtaisista edellytyksistä, 8 §. www.finlex.fi/laki/alkup/2014/20140782
- 22
- Perustuslakivaliokunnan lausunto PeVL 73/2014 vp — HE 343/2014 vp. www.eduskunta.fi/FI/vaski/Lausunto/Documents/pevl_73+2014.pdf
- 23
- YK:n yleiskokous 16.12.1966. International Covenant on Economic, Social and Cultural Rights, United Nations, Treaty Series, vol. 993;3. www.refworld.org/ docid/3ae6b36c0.html
- 24
- Maailman lääkäriliiton yleiskokous 1949, ja yleiskokoukset 1968, 1983 ja 2006. WMA international code of medical ethics. www.wma.net/en/30publications/10policies/ c8/index.html.pdf?print-media-type&footer-right=%5Bpage%5D/%5BtoPage
- 25
- Lääkäriliiton valtuuskunta 12.12.2014. Lääkärin eettiset ohjeet. www.laakariliitto.fi/ edunvalvonta-tyoelama/liiton-ohjeet/eettisen-ohjee /
Providing health care for undocumented patients
Until recently, undocumented immigrants were unknown to the Finnish health care system and legislation. Consequently, there are no national guidelines for health care professionals. Finnish law grants access to “urgent” medical care for everyone. Payment is required only after provision of care. In contrast to other European countries, the same rules for the provision and payment of care apply for children and adults.
The current legislation is, however, ambiguous about the definition of such urgent care, the rights of the undocumented patient, and the duties of the health care professional. Moreover, the law does not take professional ethics or international treaties into account. As a result, legal, ethical and professional controversies arise.
Undocumented immigrants, like any other heterogeneous patient group, suffer from diverse health problems, most of which could be treated in primary health care. Even when health care is provided, the undocumented have lower health care costs than the general population in Western countries. Problems related to pregnancy are common. Visits to the emergency department are frequent, as preventive care is not available.
Several studies suggest that limitations to the provision of health care to the undocumented are associated with higher costs to the health care system. Particularly, unlimited prenatal care has been shown to be highly cost-effective. Undocumented children and pregnant women should have access to preventive health care, which is not always the case in Finland.
Despite the challenges related to the ambiguity of the current legislation, the Finnish medical practitioner is responsible for the diagnosis and treatment of the undocumented patient. Usual diagnostic and therapeutic guidelines may be impossible to follow due to administrative, economic and other barriers, necessitating an individualized approach. The legal status of the patient and ensuing problems in the provision of appropriate care must be openly discussed with the patient. Other professionals (e.g. child protection authorities, social workers) should be included.