Peräpukamien nykyhoito – konservatiiviset keinot, ligeeraus vai leikkaus?
• Peräpukamat oireilevat jopa 40 %:lla väestöstä ajoittain. Tyypilliset oireet ovat kirkas verenvuoto ja pukamien ulos luiskahtaminen. Valtaosa pukamista voidaan hoitaa konservatiivisesti tai ligeerauksella.
• Ligeeraus eli kumilenkkihoito on tehokas ja edullinen toimenpide, joka voidaan tarvittaessa uusia. Se soveltuu hyvin perusterveydenhuoltoon.
• Vain pieni osa peräpukamista tarvitsee kirurgista hoitoa.
• Kirkas verenvuoto peräaukosta on tyypillistä. Yli 45-vuotiaat kannattaa herkästi lähettää kolonoskopiaan, jos kliininen kuva ei sovi pukamavuotoon.
Peräpukamat ovat hyvin tavallinen peräaukon alueen sairaus. Pukamat oireilevat ajoittain jopa 40 %:lla väestöstä (1). Potilaat yleensä hoitavat itse peräaukon oireita, joita pitävät pukamista johtuvina, ennen lääkäriin hakeutumista. Oireiden syynä on kuitenkin usein joku muu sairaus kuin peräpukamat (2). Siksi potilaan ensiksi tapaava lääkäri on avainasemassa potilaan hakeutuessa hoitoon peräaukon oireiden takia.
Oikeaan diagnoosiin päästään useimmiten anamneesin ja kliinisen tutkimuksen avulla. Valtaosa peräpukamista ei tarvitse kirurgista hoitoa, vaan voidaan hoitaa konservatiivisin keinoin tai polikliinisesti ligeeraus- eli kuminlenkkihoidolla (Barron).
Etiologia ja patogeneesi
Peräaukkokanavan sisäpinnalla on kolme limakalvon paksuuntumaa, jotka muodostuvat verisuonten, sileän lihaksen ja sidekudoksen ympäröimistä tyynykkeistä. Nämä ovat normaali anatominen rakenne, joka pitää peräaukon tiiviinä. Toisaalta ulostamisen yhteydessä ne painuvat kasaan ja työntyvät ulospäin helpottaen ulostamista.
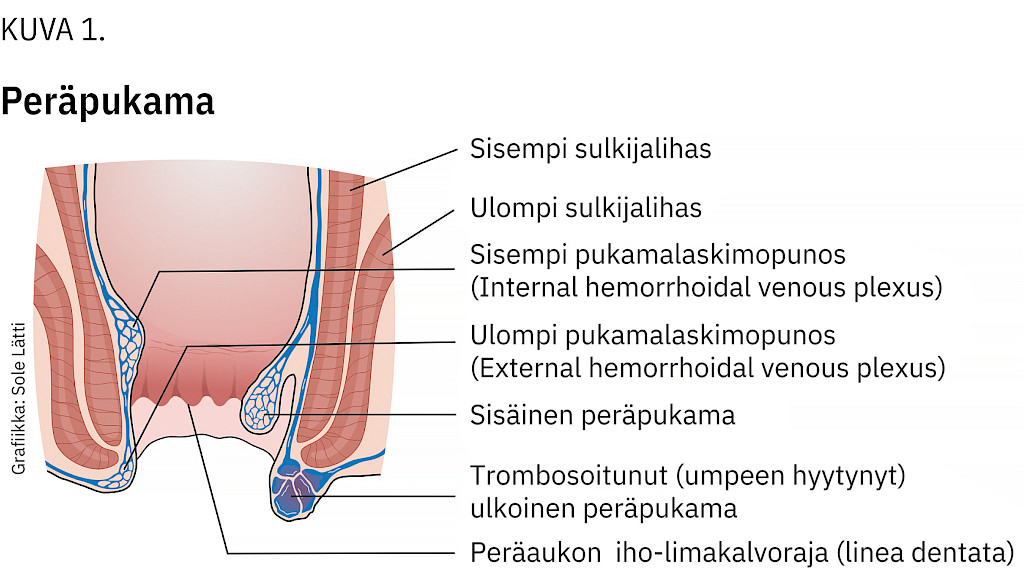
Tyynykkeet muuttuvat oireisiksi pukamiksi, kun arteriovenoosiset verisuoniyhteydet laajenevat ja niitä ympäröivä sidekudos heikkenee (kuva 1). Nykykäsityksen mukaan kova uloste ja pitkittynyt ponnistelu aiheuttavat sidekudoksen heikkenemistä ja rikkoutumista, mikä johtaa tyynykkeiden venymiseen ja irtoamiseen sisemmästä sulkijalihaksesta sekä verisuonten laajenemiseen (3).
Toinen patofysiologinen ilmiö oireisilla pukamapotilailla on peräaukkokanavan lepopaineen nousu. Tätä pidetään sekundaarisena ilmiönä, joka johtuu pukamakudoksen verentungoksesta ja kudoksen sisäisen paineen noususta (4). Pukamakudoksen histopatologisissa tutkimuksissa on todettu häiriötä kollageenin koostumuksessa, mikä johtaa anaalityynykkeiden sidekudoksen heikkenemiseen (5,6).
Ummetusta ja vähäkuituista ruokavaliota on pidetty altistavana tekijänä peräpukamille, mutta tutkimusnäyttö tästä on ristiriitaista (7,8,9). Muita altistavia tekijöitä ovat ripuli, ylipaino ja pitkittynyt ponnistelu ulostettaessa (1,8,10). Raskauden aikana peräpukamat oireilevat usein, mutta rauhoittuvat synnytyksen jälkeen, eikä raskauden ole todettu olevan pukamien riskitekijä myöhemmällä iällä (8). Perinnöllinen taipumus peräpukamiin on mahdollinen heikentyneen kollageenikoostumuksen seurauksena, mutta vahvaa tutkimusnäyttöä tästä ei ole (6).
Pukamien luokittelu
Sisäiset peräpukamat sijaitsevat iho-limakalvorajan (linea dentata) yläpuolella limakalvon alla, kun taas ulkoiset pukamat muodostuvat iho-limakalvorajan alapuolella olevasta laskimoverkosta ja ovat ihon alla (kuva 1). Sisäiset pukamat luokitellaan niiden ulosluiskahtamistaipumuksen mukaan neljään asteeseen (taulukko 1) (11). Sisäisten pukamien luokittelulla on merkitystä pukamien hoidon suunnittelussa.
Oireet
Sisäiset peräpukamat aiheuttavat kirkasta verenvuotoa ulostaessa; vuoto voi olla tiputtelevaa tai näkyä paperissa pyyhkiessä. Kirkas veri johtuu arteriovenoosisista verisuonirakenteista pukamassa. Sisäiset pukamat voivat myös luiskahtaa ulos aiheuttaen limakalvoärsytystä, limansekaista eritystä sekä kutinaa ja kirvelyä. Kova kipu ei ole tyypillinen oire sisäisille pukamille. Ulkoiset pukamat ovat yleensä oireettomia, mutta voivat trombosoitua, jolloin peräaukon iholle muodostuu kivulias verihyytymän sisältävä patti.
Potilaan tutkiminen
Potilas on tutkimuspöydällä vasemmalla kyljellä polvet koukussa. Peräaukon lähellä oleva ihottuma (proktologisesta sairaudesta tai ihosairaudesta johtuva) sekä ulkoiset ihokielekkeet ja ulos pullistuvat sisäiset pukamat voidaan todeta inspektiolla.
Sisäiset pukamat eivät tunnu tuseeraten, vaan tarkoitus on poissulkea kasvaimet peräaukkokanavassa ja peräsuolen alaosassa. Jos tuseeraus ei kivun takia onnistu, on peräaukon haavauma tavallisin syy oireisiin, eivät peräpukamat. Kivuttoman tuseerauksen jälkeen liukastettu kertakäyttöinen proktoskooppi viedään peräaukkokanavaan ja seinämä tarkastellaan sektoreittain ulospäin tultaessa.
Pukamien ulos luiskahtamista voidaan tarkastella pyytämällä potilasta ponnistamaan proktoskooppia ulos vedettäessä. Pukamien lisäksi ulos voi luiskahtaa myös anaalipolyyppi tai varrellinen adenoomapolyyppi. Proktologisen potilaan tutkimisesta ja tavallisista peräaukon vaivoista löytyy varsin tuore hyvä suomenkielinen artikkeli (12).
Konservatiivinen hoito
Kuidun lisäämisen ruokavalioon on osoitettu lievittävän pukamiin liittyvää verenvuotoa, mutta ulos pullistumiseen se ei auta (13). Lisäksi yleisinä ohjeina suositellaan liikunnan lisäämistä, riittävää juomista ja ponnistamisen ja pitkään istumisen välttämistä wc:ssä, vaikka tutkimusnäyttöä näiden hyödystä on varsin vähän (14).
Peräpukamien hoitoon on tarjolla erilaisia paikallishoitovalmisteita, joita potilaat käyttävät runsaasti itsehoitoon, ja myös lääkärit määräävät niitä. Niiden tehosta ei ole juuri tutkimusnäyttöä, mutta usein ne lievittävät oireita akuutissa tilanteessa, eikä niiden lyhytaikaisesta käytöstä ole haittaa. Kortisonipitoisten valmisteiden pitkäaikaiskäyttöä pitäisi kuitenkin välttää.
Kirjallisuudessa on jonkin verran näyttöä kasvisuutteista peräisin olevien flavonoidien tehosta peräpukamaoireisiin, erityisesti verenvuotoon. Tarkkaa vaikutusmekanismia ei tiedetä, mutta ne lisäävät laskimoiden tonusta ja mahdollisesti siten vähentävät pukamaoireita (15). Suomessa flavonoideja sisältävien rohdosvalmisteiden käyttö peräpukamien hoitoon lienee varsin vähäistä.
Polikliiniset toimenpiteet
Jos konservatiivisella hoidolla ei saada riittävää apua, on Barronin vuonna 1963 kuvaama ligeeraus- eli kumilenkkihoito nykyään eniten käytetty toimenpide I–III asteen sisäisten pukamien hoitoon. Toimenpide voidaan tehdä vastaanottohuoneessa, eikä mitään esivalmisteluja tarvita. Proktoskoopin ja valolähteen lisäksi tarvitaan ligeerauslaite, joka on yleensä kertakäyttöinen imuun kytkettävä.
Verenvuotoa aiheuttavan ja ulos luiskahtavan pukaman hoidossa ligeeraus on ensisijainen toimenpide. Sen sijaan IV asteen eli pysyvästi ulos luiskahtaneen sisäisen pukaman hoitoon ligeeraus ei sovellu. Silikonisia lenkkejä voi laittaa kolmekin kerrallaan, mutta usein kaikkia pukamia ei saa kerralla hoidetuksi. Toimenpide voidaan uusia noin 1–2 kuukauden kuluttua.
Ligeeraustoimenpide voidaan tarvittaessa toistaa useita kertoja. Toimenpiteen seurauksena hirtetty pukama menee kuolioon ja irtoaa lenkin kanssa noin 1–2 viikon kuluttua. Vakavat komplikaatiot ovat hyvin harvinaisia, mutta pientä kipua voi esiintyä toimenpiteen jälkeen. Lenkin irrotessa voi myös tulla vähän verenvuotoa, mutta runsas vuoto on harvinaista.
Jos potilas on kivulias heti ligeeraushoidon jälkeen, voi silikonilenkki olla liian lähellä iho-limakalvorajaa ja se kannattaa poistaa katkaisemalla kapeakärkisillä saksilla.
Leikkaushoitoa voidaan harkita, jos vaiva uusii toistetusta ligeeraushoidosta huolimatta. Toisaalta toistetuilla ligeerauksilla voidaan välttää varsin kivulias leikkaus, ja hoitovaihtoehdoista kannattaa keskustella potilaan kanssa. Peräpukamien ligeeraushoito on helppo oppia ja se soveltuu hyvin tehtäväksi terveyskeskuksessa.
Muita polikliinisesti pukamien hoitoon käytettäviä menetelmiä ovat skleroterapia (kovetushoito), infrapunakoagulaatio ja kryohoito (kylmähoito), mutta näiden käyttö lienee Suomessa hyvin vähäistä. Ligeeraushoito on osoitettu näitä tehokkaammaksi (16).
Leikkaushoito
Leikkaushoitoa suositellaan oireileviin IV asteen ja osaan III asteen peräpukamista. Pelkät ulkoiset ihokielekkeet eivät yleensä ole leikkauksen aihe.
Milliganin ja Morganin vuonna 1937 kuvaama leikkausmenetelmä on Suomessa ensisijainen menetelmä valtaosassa pukamaleikkauksista. Tässä menetelmässä pukamakudos poistetaan iho- ja limakalvokaistaleiden kanssa sisempää sulkijalihasta myöten, ja haava jätetään auki. Fergusonin 1959 kuvaamassa suljetussa menetelmässä toimenpide on muuten sama, mutta haavapinnat suljetaan jatkuvalla sulavalla ompeleella. Kirjallisuuden mukaan Fergusonin suljetulla menetelmällä haavat paranevat vähän nopeammin ja leikkauksen jälkeinen kipu on vähäisempää kuin Milliganin leikkauksen jälkeen, mutta pitkäaikaistulokset ovat yhtä hyvät (17,18).
Nämä leikkausmenetelmät soveltuvat erityisen hyvin yksittäisiin III ja IV asteen pukamiin, joihin liittyy myös ulkoista pukamakudosta. Potilaat ovat varsin kivuliaita, etenkin jos on poistettu useampia pukamia. Vakavat komplikaatiot ovat harvinaisia, mutta verenvuoto, virtsaumpi ja infektiot ovat tavallisimpia (19). Pukamaleikkauksen jälkeistä ulosteenpidätyskyvyttömyyttä esiintyy jopa 28 %:lla potilaista (20). Peräaukon ahtaumaa esiintyy alle 5 %:lla (21).
Uudempi leikkausmenetelmä on rengassulkuinstrumentilla tehtävä sirkulaarinen limakalvon poistoleikkaus, jota on käytetty etenkin kookkaiden koko ympärysmitallaan ulosluiskahtaneiden pukamien hoitoon. Tällä menetelmällä poistetaan donitsimainen limakalvo pukamien yläpuolelta, jolloin pukamatyynykkeet nousevat peräaukkokanavan sisäpuolelle samalla kun verenkierto pukamiin vähenee. Leikkauksen jälkeinen kipu on vähäisempää ja sairausloman tarve lyhyempi kuin Milliganin leikkauksessa (22). Menetelmään liittyy kuitenkin pieni vakavien komplikaatioiden riski (suolen puhkeaminen, peräsuoli-emätinfisteli), ja pukamien uusiutumistaipumus on suurempi kuin Milliganin leikkauksessa (14,23).
Toinen uudempi leikkausmenetelmä on HAL (hemorroidaaliarterian ligeeraus) ja siihen tarvittaessa liitetty pukamaprolapsin korjaus peksiaompeleilla (RAR, rectoanal repair). Tämä soveltuu II ja III asteen pukamiin, joihin ei saada ligeeraushoidolla riittävää apua (13). Menetelmässä suljetaan pukamia syöttävät valtimot ja ompeleilla nostetaan pukamatyynykkeitä ylöspäin. Tämän takia menetelmä on kivuttomampi kuin Milliganin leikkaus, mutta uusiutumistaipumus on suurempi (24,25). Satunnaistetussa monikeskustutkimuksessa todettiin toistuvien ligeeraushoitojen olevan yhtä tehokas kuin HAL-toimenpide. Ligeeraus oli myös kustannustehokkaampaa, ja komplikaatioita oli vähemmän kuin HAL-ryhmässä (26).
Suomessa näiden uudempien tekniikoiden käyttö vaihtelee sairaala- ja kirurgikohtaisesti, mutta suurin osa leikkauksista tehdään Milliganin tekniikalla. Viime vuosina on julkaistu tutkimussarjoja laserilla tehtävista mini-invasiivisista pukamatoimenpiteistä (27). Tutkimusnäyttö näistä menetelmistä on vielä varsin vähäistä, eivätkä ne ole mukana melko tuoreessa eurooppalaisessa hoitosuosituksessa (28).
Akuutit tilanteet
Hyvin harvoin sisäiset pukamat voivat kureutua peräaukon ulkopuolelle, jolloin kova kipu on tyypillinen oire. Kureutuneista sisäisistä pukamista kärsivä potilas kuuluu lähettää päivystyksellisesti sairaalaan leikkausharkintaan. Useimmiten tilanne rauhoittuu, kun leikkaussalissa anestesiassa pukamat reponoidaan sisään ja tilanne rauhoitetaan kipulääkkein, ulostetta pehmentävien lääkkein ja paikallishoidoin. Pukamat voidaan tarvittaessa hoitaa rauhallisessa vaiheessa.
Trombosoitunut kivulias pukama eli anaalihematooma kuuluu avata. Hyytymä poistetaan paikallispuudutuksessa parin vuorokauden kuluessa oireiden alusta. Sen jälkeen kipu alkaa vähitellen helpottaa itsestään. Trombosoitunut pukama paranee muutamassa viikossa, eikä rutiininomaista kontrollia tai lähetettä erikoissairaanhoitoon tarvita.
Lopuksi
Valtaosa peräpukamista voidaan hoitaa konservatiivisin menetelmin tai ligeeraushoidolla. Ligeeraushoidon toteutuminen perusterveydenhoidossa Suomessa vaihtelee alueittain suuresti. Alueilla, joilla ligeeraushoitoa ei ole tarjolla perusterveydenhoidossa, tulee pukamalähetteitä erikoissairaanhoitoon valtavasti.
Tavoitteena on tulevaisuudessa koulutuksen myötä saada pukamien ligeeraushoito laajasti terveyskeskuksiin. Siten erikoissairaanhoitoon tarvitsisi lähettää vain potilaat, joille harkitaan kirurgista hoitoa.
Suolistosyöpä on lisääntynyt viime vuosina myös aiempaa nuoremmille, joten pukamavuotoja hoidettaessa tämäkin on pidettävä mielessä. Jos verenvuoto jatkuu ligeeraushoidon jälkeen tai pukamalöydös on vähäinen, kuuluu yli 45-vuotias potilas herkästi lähettää kolonoskopiaan, jos sitä ei ole tehty viimeisten kolmen vuoden aikana.
Heikki Huhtinen: Ei sidonnaisuuksia.
- 1
- Kirjallisuutta
- 2
- Riss S, Weiser F, Schwameis K ym. The prevalence of hemorrhoids in adults. Int J Colorectal Dis 2012;27:215–20.
- 3
- Johanson J, Sonnenberg A. Constipation is not a risk factor for hemorrhoids: a case-control study of potential etiological agents. J Gastroenterol 1994;89:1981–6.
- 4
- Goligher JC. Surgery of the anus, rectum and colon. 4. painos. Balliere Tindal London 1980.
- 5
- Salmenkylä S. Peräaukon tavalliset vaivat. Duodecim 2020;136:1824–9.
- 6
- Alonso-Coello P, Mills E, Heels-Ansdell D ym. Fiber for the treatment of hemorrhoids complications: a systemic review and meta-analysis. Am J Gastroenterol 2006;101;181–8.
- 7
- Brown S. Haemorrhoids: an update on management. Ther Adv Chronic Dis 2017;8:141–7.
- 8
- Perera N, Liolitsa D, Iype S ym. Phlebotonics for haemorrhoids. Cochrane Database Syst Rev 20125;8:CD004322. DOI: 10.1002/14651858.CD004322.pub3
- 9
- MacRae H, McLeod R. Comparison of hemorrhoidal treatments: a meta-analysis. Can J Surg 1997;40:14–7.
- 10
- Bhatti M, Sajid M, Baig M. Milligan–Morgan (open) versus Ferguson (closed) haemorrhoidectomy: A systematic review and meta-analysis of published randomized, controlled trials. World J Surg 2016:40;1509–19.
- 11
- Ho Y, Buettner P. Open compared with closed haemorrhoidectomy: meta-analysis of randomizeds controlled trials. Tech Coloproctol 2007;11:135–43.
- 12
- Ng K, Holzgang M, Young C. Still a case of “no pain, no gain”? An updated and critical review of the pathogenesis, diagnosis and management options for haemorrhoids in 2020. Ann Coloproctol 2020:36:133–47.
- 13
- Rohde H, Christ H. [Haemorrhoids are too often assumed and treated. Survbey of 548 patients with anal discomfort]. Dtsch Med Wochenschr 2004;129:1965–9.
- 14
- Ommer A, Wenger F, Rolfs T, Walz M. Continence disorders after anal surgery – a relevant problem? Int J Colorectal Dis 2008;23:1023–31.
- 15
- Eu K, Teoh T, Seow-Choen F, Goh H. Anal stricture following haemorrhoidectomy: early diagnosis and treatment. ANZ J Surg 1995:65;101–3.
- 16
- Rowsell M, Bello M, Hemingway D. Circumferential mucosectomy (stapled haemorrhoidectomy) versus conventional haemorrhoidectomy: randomized controlled trial. Lancet 2000;355:779–81.
- 17
- Nyström P, Qvist N, Raahave D, Lindey I, Mortensen N. Randomized clinical trial of symptom control after stapled anopexy or diathermy excision for haemorrhoid prolapse. Br J Surg 2010;97:167–76.
- 18
- Popov V, Yonkov A, Arabadzieva E ym. Doppler-guided transanal hemorrhoidal dearterilization versus conventional hemorrhoidectomy for treatment of hemorrhoids – early and long-term postoperative results. BMC Surg 2019;19:4. DOI: 10.1186/s12893-019-0469-9
- 19
- Similis C, Thoukididou S, Slesser A, Rasheed S, Tan E, Tekkis P. Systematic review and network meta-analysis comparing clinical outcomes and effectiveness of surgical treatments for haemorrhoids. Br J Surg 2015;102:1603–18.
- 20
- Brown S, Tieman J, Watson A ym. Haemorrhoidal artery ligation versus rubber band liagation for the management of symptomatic second-degree and third-degree haemorrhoids (HubBLe): a multicentre, open-label, randomised controlled trial. Lancet 2016;388:356–64.
- 21
- Longchamp G, Liot E, Mayer J, Toso C, Buchs N, Ris F. Non-excisional laser therapies for hemorrhoidal disease: a systemic review of literature. Lasers Med Sci 2021:36;485–96.
- 22
- van Toll R, Kleijnen J, Watson A ym. European Society of ColoProctology: guideline for haemorrhoidal disease. Colorectal Dis 2020:22;650–62.
- 23
- Talley N, Lasch K, Baum C. A gap in our understanding: chronic constipation and its comorbid conditions. Clin Gastroenterol Hepatol 2009;7:9–19.
- 24
- Loder P, Kamm M, Nicholls R, Phillips R. Haemorrhoids: pathology, pathophysiology and aetiology. Br J Surg 1994;81:946–54.
- 25
- Willis S, Junge K, Ebrahimi R, Prescher A, Schumpelick V. Haemorrhoids – a collagen disease? Colorectal Dis 2010;12:1249–53.
- 26
- Nasseri Y, Krott E, Van Kroningen K ym. Abnormalities in collagen composition may contribute to the pathogenesis of haemorrhoids: morphometric analysis. Tech Coloproctol 2015;19:83–7.
- 27
- Johanson J, Sonnenberg A. The prevalence of hemorrhoids and chronic constipation. An epidemiologic study. Gastroenterology 1990;98:380–6.
- 28
- Peery A, Saandler R, Galanko J ym. Risk factors for hemorrhoids on screening colonoscopy. PLoS One 2015;10:e0139100. DOI: 10.1371/journal.pone.0139100
- 29
- Kalkdijk J, Broens P, Ten Broek R ym. Functional constipation in patients with hemorrhoids: a systemic review and meta-analysis. Gastroentero Hepatol 2022;34:813–22.
Modern treatment of haemorroids
Haemorrhoids are the most common anorectal disease. Internal haemorrhoids are graded based on the extent of prolapse which defines the treatment methods for symptomatic disease. Typical symptoms are rectal bleeding and prolapsing. Prolapsing haemorrhoids can feel inconvenient and cause seepage and itching. Thrombosis of external haemorrhoids and strangulation of internal haemorrhoids are acutely painful but otherwise pain is not typical symptom for haemorrhoids. Diagnosis is based on symptoms and clinical examination which should include Inspection and digital examination and proctoscopy. Conservative treatment consist of increasing the intake of oral fiber and fluids and abstaining straining on the toilet. Topical medical treatment is widely used but strong evidence of these drugs is lacking. Rubber band ligation is safe and effective intervention for grade I-III internal haemorrhoids. Operative treatment is indicated for grade IV and for those grade II- III haemorroids that fail non-operative treatment. Milligan excision is standard operative method. For selected cases newer techniques like stapled haemorroidopexy or Doppler-guided hemorroidal artery ligation with or without mucopexy can be used. Majority of the haemorroids can be treated non-operatively.
Heikki Huhtinen