Ulostamisen ongelmat: pidätyskyvyn häiriöt ja ulostamisvaikeus
• Lievä tai keskivaikea pidätyskyvyttömyys sekä ulostamisvaikeudet sopivat yleislääkärin hoidettaviksi. Ensin tulee kuitenkin sulkea pois pahanlaatuiset kasvaimet ja selvittää neurologiset tai muut yleissairaudet.
• Hoito on pitkälti konservatiivista. Huomattava osa potilaista voidaan hoitaa perusterveydenhuollossa.
• Suomessa voitaisiin käyttää nykyistä enemmän proktologiaan koulutetun asiantuntijahoitajan työpanosta. Myös monialaisen tiimin osaamista voidaan hyödyntää.
Ulosteenpidätyskyvyttömyys (inkontinenssi) ja toiminnallinen ummetusoireisto ovat yleisiä ja voivat esiintyä samanaikaisesti (1). Suomalaisessa väestötutkimuksessa todettiin noin 5 %:n kärsivän ulosteninkontinenssista vähintään kaksi kertaa kuukaudessa. Apua vaivaansa oli saanut heistä vain 10 %, vaikka yli 2/3 tunsi tarvitsevansa hoitoa (2).
Ulosteinkontinenssiin liittyvä häveliäisyys voi pitkittää potilaan hakeutumista hoidon piiriin. Hoitohenkilökunnan on siten syytä aktiivisesti kysyä inkontinenssin mahdollisuudesta (3).
Ulosteinkontinenssi voidaan määritellä yli 3 kk:n ajan esiintyväksi toistuvaksi tahattomaksi suolensisällön karkaamiseksi, pois lukien limaneritys ja ilman karkailu (4). Se voidaan jakaa passiiviseen muotoon ja äkilliseen ulostamistarpeeseen (5).
Ummetuksesta kärsii aikuisväestöstä noin 12 %. Kroonisesta ummetuksesta kärsivistä 40 %:lla voidaan todeta peräaukon kohottajalihaksen ja sulkijalihaksen lihaskoordinaation häiriö (dyssynerginen defekaatio, DD) (6).
Ulostamisvaikeusoireyhtymässä (obstructed defecation syndrome, ODS) peräsuolen tyhjeneminen on vaikeutunut mekaanisista tai toiminnallisista syistä. Oireita ilmenee 7–18 %:lla, ja esiintyvyys on suurempi naisilla ja yli 65-vuotiailla. Krooninen ummetus ja ummetuspainotteinen ärtyvän suolen oireyhtymä on tärkeää erottaa ulostamisvaikeusoireyhtymästä. ODS voi kuitenkin aiheuttaa kroonista ummetusta (7) . Ahdistus ja masennusoireet ovat tavallisia näillä potilailla (8).
Patofysiologia ja oireet
Normaali ulostamistapahtuma ja pidätyskyvyn ylläpito koostuvat somatoviskeraalisten refleksien ja lantionpohjan lihasten, ligamenttien ja faskioiden monimutkaisesta yhteistoiminnasta. Lisäksi vaikutusta on peräsuolen myötäävyydellä, ulosteen koostumuksella ja tilavuudella sekä kognitiivisillä tekijöillä.
Yli 80 %:lla ulosteinkontinenssista kärsivistä on todettavissa useamman kuin yhden pidätyskykyyn vaikuttavan mekanismin häiriö (9). Synnytykseen liittyvä sulkijalihasvaurio voi aiheuttaa pidätyskyvyn häiriöitä. Ulkoisen sulkijalihaksen vaurio (pukamaleikkaus, fistelikirurgia, sulkijalihaksen katkaisu) voi aiheuttaa ulostamispakkoa, ja sisäisen sulkijalihaksen vaurio voi aiheuttaa passiivisen inkontinenssin, jolloin ulostetta valuu tiedostamattomasti (10,11). Häpyluu-peräsuolilihaksen (m. puborectalis) toiminta voi häiriintyä lantionpohjan laskeuman tai vamman mukana tai ikääntyessä, mikä aiheuttaa anorektaalikulman oikenemisen ja ulosteinkontinenssin (12).
Tuhrimisen aiheuttaa heikentynyt peräsuolen tunto yhdistettynä epätarkoituksenmukaiseen sulkijalihaksen paineen kasvuun ja ulkoisen sulkijan supistumiseen ponnistelun seurauksena (13). Ummetuksen aiheuttama ylivuotoinkontinenssi on tyypillistä potilailla, joilla on ulostamisvaikeus. Peräsuolen tilavuuteen vaikuttavat tilat, kuten kolorektaalisyöpä, tulehdukselliset suolistosairaudet, sädevaurio ja peräsuolen esiinluiskahdus tai tuppeuma, voivat aiheuttaa myös inkontinenssia.
Peräsuolen tuppeuma liittyy yleensä muihin lantionpohjan laskeumiin. Oireena on tavallisesti ummetusta, ulostuspakkoa ja yli 50 %:lla myös ulosteenkarkailua. Peräsuolen tuppeuma on yleinen ulosteenkarkailusta kärsivillä potilailla (14). Oman kokemuksemme mukaan se on tavallisin syy tuhrimiseen ja ulosteenkarkailuun. Kliinisessä tutkimuksessa sulkijalihaksen lepojänteys voi olla normaali, jos kyseessä on rektorektaalinen tuppeuma. Rektoanaalisessa tuppeumassa lepojänteys on usein heikentynyt epätarkoituksenmukaisen rektoanaalisen estämisrefleksin aktivoitumisen vuoksi (15).
Voimakas ponnistelu ulostamiseen liittyen, esteen tunne, epätäydellinen tyhjeneminen, säännöllinen laksatiivien käyttötarve, tarve painaa tai kaivaa ulostetta peräsuolesta ulos (digitaatio), ulostamisen jälkeinen tuhriminen ja välilihan alueen kipu ovat tyypillisiä ulostamisvaikeusoireyhtymän oireita (7). Oireen taustalla voi olla rektoseele, enteroseele, lantionpohjan lihasten dyssynergia, paradoksaalinen puborektaliskontraktio (anismus) tai peräsuolen laajentuma (12).
Diagnostiikka
Tutkimuksen perustan muodostaa huolellinen anamneesi huomioiden aiemmat lantion alueen leikkaukset, vammat ja mahdolliset synnytysvauriot ulosteinkontinenssin etiologisina tekijöinä. Proktologiseen perusselvittelyyn kuuluvat perianaaliseudun inspektio, tuseeraus ja proktoskopia. Oirekyselykaavakkeita (Wexner, ODS score) voi käyttää apuna. Tarvittaessa tehdään kolonoskopia syövän poissulkemiseksi.
Erikoissairaanhoidon tutkimuksina voidaan tehdä tarvittaessa lantionpohjan lihasaktiivisuuden mittaukset (EMG), endoanaalinen kaikututkimus, peräsuolen toiminnallinen varjoainekuvaus (defekografia) tai magneettidefekografia.
Konservatiivinen hoito
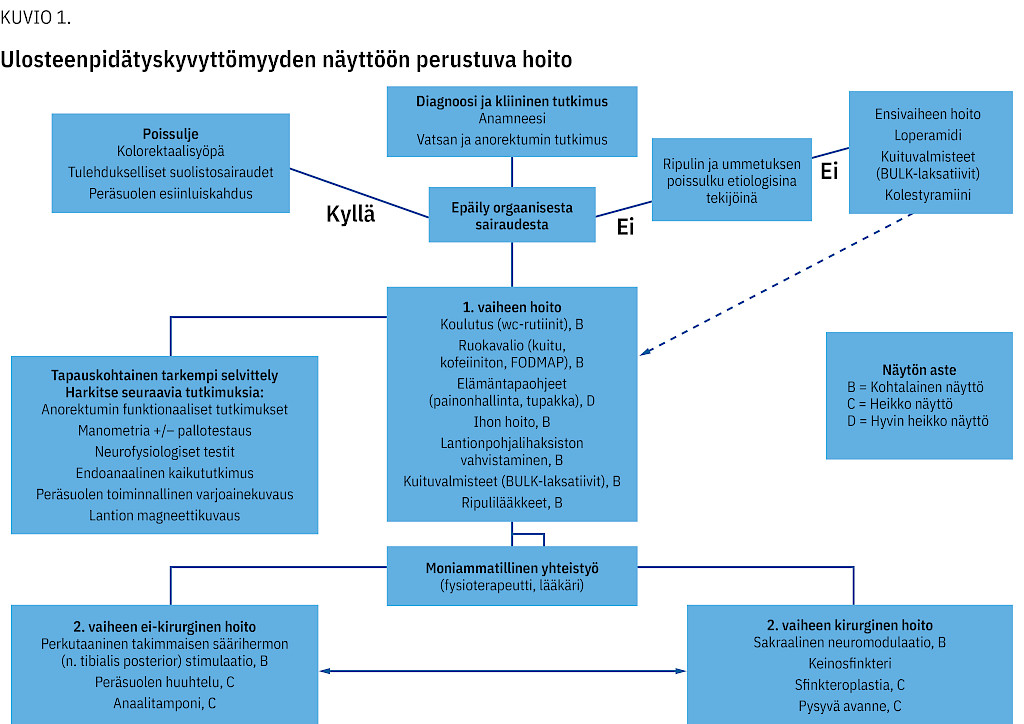
Yleislääkärin hoitokokeiluun soveltuvat mikä tahansa lievä tai keskivaikea inkontinenssi sekä ulostamisvaikeudet, joiden taustalta on poissuljettu pahanlaatuiset kasvaimet. Myös mahdollisena etiologisena tekijänä toimiva neurologinen tai muu yleissairaus tulee ensin selvittää. Ulosteinkontinenssin näyttöön perustuva hoitoalgoritmi on esitetty kuviossa 1. Potilaan käyttämä itsehoito, henkilökohtaiset hoitomieltymykset sekä tarvittaessa omaisten mahdollisuus osallistua hoidon toteuttamiseen on hyvä ottaa huomioon.
Vastikään on julkaistu päivitetyt näyttöön perustuvat suositukset aikuisten ulosteinkontinenssin hoitoketjusta (16,17).
Sekä ulosteinkontinenssin että ulostamisvaikeuksien konservatiivisen hoidon perustan muodostavat ruokavalio-ohjaus, kuitulisä ja suolen sisältöä tasaavat valmisteet, kuten psyllium ja metyyliselluloosa. Ulosteen löysyyttä ja lisääntynyttä suolen peristaltiikkaa aiheuttavia ruokia ja juomia tulisi välttää (FODMAP-ruokavalio).
Loperamidia voi kokeilla ulosteinkontinenssiin, jos ulosteen koostumus on löysä. Vaikutus perustuu ohutsuolen ja paksusuolen alkuosan läpikulkuajan pitenemiseen sekä sulkijalihaksen lepopaineen kasvuun (18,19). Anaalitamponit soveltuvat potilaille, joilla on passiivinen ulosteinkontinenssi. Pitkäaikaiskäyttö on useimmiten kuitenkin huonosti siedetty (20).
Päivittäin tai joka toinen päivä annetuilla peräsuolen huuhteluilla saadaan aikaan distaalisen paksu- ja peräsuolen tyhjeneminen ja pseudokontinenssi. Hoito on turvallista myös pitkäaikaiskäytössä. Paras hyöty saavutetaan neurogeenisissa suoliongelmissa (21). Peräsuolen huuhtelut soveltuvat myös erittäin hyvin ulostamisvaikeuksien hoitoon (7).
Hyvällä konservatiivisella hoidolla ja potilaiden ohjauksella huomattava osa ulosteinkontinenssipotilaista selviää ilman erityistason tutkimuksia, vaikka etiologisena tekijänä olisi selvä anatominen tai fysiologinen syy (22).
Tanskalaisessa lantionpohjaklinikan auditoinnissa 80 % ulosteenkarkailun vuoksi erikoissairaanhoitoon lähetetyistä potilaista ohjautui lähetetietojen perusteella ensivaiheessa proktologisen sairaanhoitajan itsenäiselle vastaanotolle. Hoitajan arvion, ohjauksen ja konservatiivisen hoitojakson jälkeen vain 25 % heistä tarvitsi kirurgin arviota, eli kaikkiaan yli puolet lähetepotilaista pärjäsi hyvin konservatiivisella hoidolla (23).
Laadukkaita vertailevia tutkimuksia eri konservatiivisten hoitomuotojen vaikutuksista ulosteinkontinenssiin on vähän. Lantionpohjan lihasharjoituksiin liitetyllä biopalautehoidolla voidaan saavuttaa inkontinenssitapahtumien vähenemistä verrattuna pelkkään lihasharjoitteluun (24). Toisaalta laajassa satunnaistetussa tutkimuksessa saatiin vain vähäinen hyöty yhdistelmähoidoilla (biopalautehoito, potilasohjaus, loperamidi, plasebo) (25,26).
Peräsuolihuuhteluita sekä biopalautehoitoa ja/tai botuliinipistosten yhdistelmää voidaan käyttää hankalissa ulostamisongelmissa. Neuromodulaatiohoidosta ei tässä tautityhmässä ole kunnollista näyttöä (27).
Kirurginen hoito
Mikäli konservatiivinen hoito ei tuota potilasta tyydyttävää tulosta, voidaan hänet ohjata kirurgisen hoidon harkintaan. Erikoissairaanhoidossa tehtävät tutkimukset valitaan kunkin potilaan kohdalla yksilöllisesti.
Sulkijalihakseen kohdistuvat toimenpiteet
Uusimpien kansainvälisten hoitosuositusten mukaan sulkijalihasten myöhäiskorjaus ei yleensä johda hyvään lopputulokseen. Myöhäisvaiheen sulkijalihaskorjausta voidaan kuitenkin harkita, mikäli ulkoisessa sulkijalihaksessa on huomattava vaurio huomioiden kuitenkin sulkijalihaskorjauksen pitkäaikaistuloksen mahdollinen hiipuminen (16,28). Tähän voivat vaikuttaa ikääntyminen ja sen mukana tulevat lantionpohjaongelmat, kuten tuppeutuminen, joka voi aiheuttaa karkailua (29,30). Sulkijalihaksen ympärille pistettävistä täyteaineista (keinosfinkteri, polysakkaridigeeli) ei ole hyviä pitkäaikaistuloksia (17).
Laskeumakirurgia
Peräsuolen tuppeuman aiheuttamassa ulosteenkarkailussa vakiintunut ja tehokas hoito on laparoskooppinen eli vatsaontelon tähystyksessä tapahtuva peräsuolen ripustusleikkaus (sakrokolporektopeksia) (29,30). Peräsuolen tuppeuman ja rektoseelen hoidossa tällä leikkausmenetelmällä voidaan saavuttaa yli 50 %:lla leikatuista oireiden lieventymistä yhden vuoden kohdalla ja sen jälkeenkin (30).
Koska ulostamisvaikeusoireyhtymän taustalla on usein sekä anatomisia että toiminnallisia muutoksia lantionpohjan alueella, kirurginen lähestymistapa (vatsan, peräaukon, emättimen tai välilihan kautta) pitäisi suunnitella yksilöllisesti ottaen huomioon sulkijalihaksen toiminta ja kliininen oirekuva (31). Kirurgista hoitoa ei suositella, mikäli potilaalla on todettu lantionpohjan lihaksiston dyssynergia.
Jos sulkijalihaksen toiminta on heikentynyt, laparoskooppinen sakrokolporektopeksia on suositeltavampi korjaustapa kuin transanaalinen kirurgia (32). Huomattava on, että yhden lantionpohjan osa-alueen anatomisten olosuhteiden korjaaminen ei aina johda toivottavaan elämänlaadun paranemiseen. Seurauksena voi olla uusia toimintahäiriöitä joko samalta tai toiselta lantionpohjan osa-alueelta (32). Huolellinen moniammatillinen suunnittelu onkin tärkeää ennen kajoavia hoitoja.
Sakraalinen neuromodulaatio
Sakraalinen neuromodulaatio (SNM) on ollut käytössä ulosteinkontinenssin hoidossa yli 25 vuotta (33). Modulaatiohoidon tarkka vaikutusmekanismi ei ole selvillä. Tuovien (afferenttien) hermoratojen aktivaatio muovaa todennäköisesti somatosensoriselle aivokuorelle meneviä hermoratoja vaikuttaen sulkijalihasjärjestelmän toimintaan suotuisasti (34,35).
Hoidon on todettu olevan tehokas riippumatta ulosteinkontinenssin etiologiasta (35). Vaikka potilaalla on todettu aiemmin sulkijalihasvaurio, hoito voidaan toteuttaa hyvällä vasteella ilman edeltävää sulkijalihasvaurion myöhäiskorjausta (36). Viime vuosina onkin tapahtunut muutos ulosteinkontinenssin kirurgisessa hoidossa: on siirrytty enenevästi suoraan neuromodulaatiohoitoon ilman edeltävää sulkijalihasten korjausta (37).
Toimenpide voidaan tehdä päiväkirurgisesti paikallispuudutuksessa ja lievässä laskimonsisäisessä sedaatiossa. Tavallisimmin S3 (S2, S4) -sakraalihermojuuriaukon kautta asetetaan elektrodi hermojuuren viereen läpivalaisua apuna käyttäen (38). Mikäli saavutetaan yli 50 %:n paraneminen ulosteenkarkailussa 3–4 viikon testijakson aikana, asennetaan pysyvä tahdistin.
Toimenpiteeseen liittyy 3–10 %:n infektioriski, ja kirjallisuuden mukaan noin 5 % asennetuista laitteista joudutaan tämän vuoksi poistamaan (39).
SNM-hoito on todettu pitkäaikaiskäytössä tehokkaaksi ulosteninkontinessin hoitomuodoksi (40,41,42). Hyvää hoitovastetta ennustavien tekijöiden löytämiseksi kaivataan kuitenkin lisää tutkimuksia.
Suoliavanne
Konservatiivisen ja kirurgisen hoidon osoittauduttua riittämättömiksi voidaan potilaan niin toivoessa päätyä pysyväisratkaisuna joko paksusuolen alkuosaan tehtyyn huuhteluavanteeseen tai paksusuolen pääteavanteen tekoon. Nämä voivat tarjota potilaalle elämänlaadun paranemisen lähtötilanteeseen verrattuna (17,28).
Lopuksi
Ulosteenkarkailu ja ulostamisvaikeus ovat psyykkisesti ja sosiaalisesti kuormittavia oireita, mutta niiden hoito on tuloksellista. Hoito perustuu anamneesiin sekä kliiniseen ja toiminnalliseen tutkimukseen.
Hoito on pitkälti konservatiivista, ja perusterveydenhuollon keinoin voidaan hoitaa huomattava osa näistä potilaista. Suomessa voitaisiin käyttää nykyistä enemmän proktologiaan koulutetun asiantuntijahoitajan työpanosta tanskalaisen mallin mukaan (24).
Tarvittaessa voidaan hyödyntää monialaisen tiimin osaamista (kolorektaalikirurgi, gynekologi, lantionpohjaterapia, radiologi) hankalissa tapauksissa.
Anne K. Mattila, Matti Kairaluoma: Ei sidonnaisuuksia.
- 1
- Vollebregt PF, Wiklendt L, Dinning PG, Knowles CH, Scott SM. Coexistent faecal incontinence and constipation: A cross-sectional study of 4027 adults undergoing specialist assessment. EClinicalMedicine 2020;27:100572. doi.org/10.1016/j.eclinm.2020.100572
- 2
- Aitola P, Lehto K, Fonsell R, Huhtala H. Prevalence of faecal incontinence in adults aged 30 years or more in general population. Colorectal Dis 2010;12:687–91. doi.org/https://doi.org/10.1111/j.1463-1318.2009.01878.x
- 3
- Brown HW, Guan W, Schmuhl NB, Smith PD, Whitehead WE, Rogers RG. If we don’t ask, they won’t tell: Screening for urinary and fecal incontinence by primary care providers. J Am Board Fam Med 2018;31:774–82. doi.org/10.3122/jabfm.2018.05.180045
- 4
- Rao SSC, Bharucha AE, Chiarioni G ym. Anorectal disorders. Gastroenterology 2016;150:1430–42.e4. doi.org/10.1053/j.gastro.2016.02.009
- 5
- Pahwa AK, Khanijow KD, Harvie HS, Arya LA, Andy UU. Comparison of patient impact and clinical characteristics between urgency and passive fecal incontinence phenotypes. Female Pelvic Med Reconstr Surg 2020;26:570–4. doi.org/10.1097/SPV.0000000000000603
- 6
- Rao SSC, Patcharatrakul T. Diagnosis and treatment of dyssynergic defecation. J Neurogastroenterol Motil 2016;22:423–35. doi.org/10.5056/jnm16060
- 7
- Bunni J, Laugharne MJ. Pathophysiological basis, clinical assessment, investigation and management of patients with obstruction defecation syndrome. Langenbecks Arch Surg 2023;408:75. doi.org/10.1007/s00423-023-02755-1
- 8
- Pescatori M, Spyrou M, Pulvirenti D’urso A. A prospective evaluation of occult disorders in obstructed defecation using the “iceberg diagram.” Colorectal Dis 2006;8:785–9. doi.org/10.1111/j.1463-1318.2006.01138.x
- 9
- Rao SS, Patel RS. How useful are manometric tests of anorectal function in the management of defecation disorders? Am J Gastroenterol 1997;92:469–75
- 10
- Madoff RD, Parker SC, Varma MG, Lowry AC. Faecal incontinence in adults. Lancet 2004;364:621–32. doi.org/10.1016/S0140-6736(04)16856-6
- 11
- Abdool Z, Sultan AH, Thakar R. Ultrasound imaging of the anal sphincter complex: A review. Br J Radiol 2012;85:865–75. doi.org/10.1259/bjr/27314678
- 12
- Heitmann PT, Vollebregt PF, Knowles CH, Lunniss PJ, Dinning PG, Scott SM. Understanding the physiology of human defaecation and disorders of continence and evacuation. Nat Rev Gastroenterol Hepatol 2021;18:751–69. doi.org/10.1038/s41575-021-00487-5
- 13
- Rao SSC, Ozturk R, Stessman M. Investigation of the pathophysiology of fecal seepage. Am J Gastroenterol 2004;99:2204–9. DOI: 10.1111/j.1572-0241.2004.40387.x
- 14
- Collinson R, Cunningham C, D’Costa H, Lindsey I. Rectal intussusception and unexplained faecal incontinence: Findings of a proctographic study. Colorectal Dis 2009;11:77–83. doi.org/10.1111/j.1463-1318.2008.01539.x
- 15
- Farouk R, Duthie GS, MacGregor AB, Bartolo DC. Rectoanal inhibition and incontinence in patients with rectal prolapse. Br J Surg 1994;81:743–6. doi.org/10.1002/bjs.1800810542
- 16
- Bordeianou LG, Thorsen AJ, Keller DS ym. The American Society of Colon and Rectal Surgeons’ clinical practice guidelines for the management of fecal incontinence. Dis Colon Rectum 2023:66:647–61. doi.org/10.1097/dcr.0000000000002776
- 17
- Assmann SL, Keszthelyi D, Kleijnen J ym. Guideline for the diagnosis and treatment of faecal incontinence – A UEG/ESCP/ESNM/ESPCG collaboration. United Eur Gastroenterol J 2022;10:251–86. doi.org/10.1002/ueg2.12213
- 18
- Ruppin H. Review: loperamide – a potent antidiarrhoeal drug with actions along the alimentary tract. Aliment Pharmacol Ther 1987;1:179–90. doi.org/10.1111/j.1365-2036.1987.tb00617.x
- 19
- Sze EHM, Hobbs G. Efficacy of methylcellulose and loperamide in managing fecal incontinence. Acta Obstet Gynecol Scand 2009;88:766–71. doi.org/10.1080/00016340902993320
- 20
- Deutekom M, Dobben AC. Plugs for containing faecal incontinence. Cochrane Database Syst Rev 2015:CD005086. doi.org/10.1002/14651858.CD005086.pub4
- 21
- Christensen P, Krogh K, Buntzen S, Payandeh F, Laurberg S. Long-term outcome and safety of transanal irrigation for constipation and fecal incontinence. Dis Colon Rectum 2009;52:286–92. doi.org/10.1007/DCR.0b013e3181979341
- 22
- Ribas Y, Muñoz-Duyos A. Conservative treatment of severe defecatory urgency and fecal incontinence: minor strategies with major impact. Tech Coloproctol 2018;22:673–82. doi.org/10.1007/s10151-018-1855-5
- 23
- Duelund-Jakobsen J, Haas S, Buntzen S, Lundby L, Bøje G, Laurberg S. Nurse-led clinics can manage faecal incontinence effectively: results from a tertiary referral centre. Colorectal Dis 2015;17:710–5. doi.org/10.1111/codi.12983
- 24
- Heymen S, Scarlett Y, Jones K ym. (2009) Randomized Controlled Trial Shows Biofeedback to be Superior to Alternative Treatments for Patients with Pelvic Floor Dyssynergia-type Constipation. Dis Colon Rectum 2009;52:1730–7. DOI: 10.1007/DCR.0b013e3181b55455 52
- 25
- Norton C, Chelvanayagam S, Wilson-Barnett J, Redfern S, Kamm MA. Randomized controlled trial of biofeedback for fecal incontinence. Gastroenterology 2003;125:1320–9. doi.org/10.1016/j.gastro.2003.09.039
- 26
- Jelovsek JE, Markland AD, Whitehead WE ym. Controlling faecal incontinence in women by performing anal exercises with biofeedback or loperamide: a randomised clinical trial. Lancet Gastroenterol Hepatol 2019;4:698–710. doi.org/10.1016/S2468-1253(19)30193-1
- 27
- Kaplan JA, Simianu VV. Pelvic floor nonrelaxation: approach to evaluation and treatment. Clin Colon Rectal Surg 2021;34:49–55. doi.org/10.1055/s-0040-1714286
- 28
- Recommendations of the International Scientific Committee. Continence 2023;8:100717. doi.org/10.1016/J.CONT.2023.100717
- 29
- Consten ECJ, van Iersel JJ, Verheijen PM, Broeders IAMJ, Wolthuis AM, D’Hoore A. Long-term outcome after laparoscopic ventral mesh rectopexy: an observational Study of 919 consecutive patients. Ann Surg 2015;262:742–8. doi.org/10.1097/SLA.0000000000001401
- 30
- Tsunoda A, Takahashi T, Matsuda S, Kusanagi H. Long-term annual functional outcome after laparoscopic ventral rectopexy for rectoanal intussusception and/or rectocele: evaluation of sustained improvement. Tech Coloproctol 2021;25:1281–9. doi.org/10.1007/s10151-021-02499-4
- 31
- Picciariello A, Rinaldi M, Grossi U ym. Time trend in the surgical management of obstructed defecation syndrome: a multicenter experience on behalf of the Italian Society of Colorectal Surgery (SICCR). Tech Coloproctol 2022;26:963–71. doi.org/10.1007/s10151-022-02705-x
- 32
- Picciariello A, O’Connell PR, Hahnloser D ym. (2021) Obstructed defaecation syndrome: European consensus guidelines on the surgical management. Br J Surgery 2021;108:1149–53. doi.org/10.1093/bjs/znab123
- 33
- Matzel KE, Stadelmaier U, Hohenfellner M, Gall FP. Electrical stimulation of sacral spinal nerves for treatment of faecal incontinence. Lancet 1995;346:1124–7. doi.org/10.1016/s0140-6736(95)91799-3
- 34
- Carrington E V, Evers J, Grossi U ym. A systematic review of sacral nerve stimulation mechanisms in the treatment of fecal incontinence and constipation. Neurogastroenterol Motil 2014;26:1222–37. doi.org/10.1111/nmo.12388
- 35
- Chiarioni G, Palsson OS, Asteria CR, Whitehead WE. Neuromodulation for fecal incontinence: an effective surgical intervention. World J Gastroenterol 2013;19:7048–54. doi.org/10.3748/wjg.v19.i41.7048
- 36
- Kirss JJ, Pinta T, Rautio T ym. Impact of sphincter lesions and delayed sphincter repair on sacral neuromodulation treatment outcomes for faecal incontinence: results from a Finnish national cohort study. Int J Colorectal Dis 2018;33:1709–14. doi.org/10.1007/s00384-018-3161-0
- 37
- Ong K, Bordeianou L, Brunner M ym. Changing paradigm of sacral neuromodulation and external anal sphincter repair for faecal incontinence in specialist centres. Colorectal Dis 2021;23:710–5. doi.org/10.1111/codi.15349
- 38
- Martellucci J. The technique of sacral nerve modulation. Colorectal Dis 2015;17:O88-94. doi.org/10.1111/codi.12900
- 39
- Wexner SD, Hull T, Edden Y ym. Infection rates in a large investigational trial of sacral nerve stimulation for fecal incontinence. J Gastrointest Surg 2010;14:1081–9. doi.org/10.1007/s11605-010-1177-z
- 40
- Koh H, McSorley S, Hunt S, Quinn M, MacKay G, Anderson J. Sacral neuromodulation for faecal incontinence – 10 years’ experience at a Scottish tertiary centre. Surgeon 2018;16:207–13. doi.org/10.1016/j.surge.2017.08.006
- 41
- De Meyere C, Nuytens F, Parmentier I, D’Hondt M. Five-year single center experience of sacral neuromodulation for isolated fecal incontinence or fecal incontinence combined with low anterior resection syndrome. Tech Coloproctol 2020;24:947–58. doi.org/10.1007/s10151-020-02245-2
- 42
- de Miguel Valencia MJ, Cabasés Hita JM, Sánchez Iriso E ym. Long-term cost-effectiveness analysis of sacral neuromodulation in the treatment of severe faecal incontinence. Colorectal Dis 2023;25:1821–31. doi.org/10.1111/codi.16692