Vältettävissä olevien sairaalahoitojaksojen mittari tukee perusterveydenhuollon suoriutumisen arviointia
Vältettävissä olevat sairaalahoitojaksot (VOS) muodostavat avohoidon suoriutumisen laaja-alaisen koontimittarin, jota on tutkittu Suomessa yhä vähänlaisesti.
VOS-jaksojen taustat ovat usein monitekijäisiä, minkä vuoksi mittarin arvot heijastelevat vain osin avohoidon suoriutumista ja osin niin potilaskohtaisia kuin vuodeosastohoidon järjestämiseenkin liittyviä tekijöitä.
Mittarin arvoja suositellaan vertailtaviksi joko koko maan keskiarvoon tai kunkin alueen aiempiin tuloksiin.
VOS-jaksot tarjoavat avohoidon palvelujärjestelmälle merkityksellisen, potilaiden terveydentilaan liittyvän tavoitteen.
Vuoden 2023 alusta sosiaali- ja terveydenhuollon järjestämisestä vastaavat 21 hyvinvointialuetta ja Helsingin kaupunki. Alueet on velvoitettu arvioimaan muun muassa järjestämänsä sosiaali- ja terveydenhuollon laatua sekä yhdenvertaisuutta ja vertaamaan keräämiään seurantatietoja muiden hyvinvointialueiden vastaaviin tietoihin (1). Perusterveydenhuollon kohdalla tämä on erityisen haastavaa niin järjestelmän moniulotteisuuden, tiedonkeräämisen haasteiden kuin väestörakenteen alueellisten erojen vuoksi. Tämä korostaa tarvetta kehittää perusterveydenhuollon laadun laaja-alaiseen arviointiin soveltuvia kansallisia mittareita ja niiden tiedonkeruuta sekä tutkia kuinka hyvin nämä mittarit käytännössä toimivat ja mitkä tekijät niiden arvoihin vaikuttavat.
Sairauskohtaiset vai laaja-alaiset mittarit
Terveydenhuollon suoriutumista voidaan mitata joko kapeammin yksittäisten prosessien toteutumisen tai laajemmin terveydentilan epätoivottujen päätetapahtumien kautta (2). Niin kansainväliset laatumittarijärjestelmät kuin kotimaiset laaturekisterimme (3) koostuvat pääosin useista sairauskohtaisista prosessimittareista. Ne yhdistelevät joko kirjaamiseen, hoitoon tai hoitotasapainoon liittyviä tietoja. Esimerkiksi Britanniassa yhtenä prosessimittarina on hoitotavoitteen (< 140/90 mmHg) saavuttaneiden osuus kaikista alle 80-vuotiaista verenpainepotilaista (4).
Pelkkien sairauskohtaisten prosessimittarien antama kuva perusterveydenhuollon laadusta on kuitenkin rajallinen. Vaikka näillä mittareilla yleislääkärien suoriutuminen näyttäytyy muiden alojen erikoislääkäreitä heikompana, väestötasolla perusterveydenhuoltoon panostamisen on todettu sekä lisäävän väestön terveyttä, palveluiden laatua ja oikeudenmukaisuutta että vähentävän hoidon kustannuksia (5). Tämä tukee päätetapahtumamittarien käyttöä prosessimittareiden rinnalla. Liitetaulukkoon 1 on koottu molempien mittarityyppien etuja ja haasteita.
Vältettävissä olevat sairaalahoitojaksot (VOS)
VOS-jaksoja käytetään kansainvälisesti perusterveydenhuollon laadun laaja-alaisena, epäsuorana mittarina. Suomessa käytössä oleva mittari koostuu 20 sairausryhmän aiheuttamien vuodeosastohoitojaksojen väestöön suhteutetusta määrästä (liitetaulukko 2). VOS-jaksot poimitaan hoitoilmoitusrekisteristä joko kaikkien tai pelkästään päivystyksellisesti alkaneiden hoitojaksojen diagnoosien pohjalta. Sairausryhmät ja diagnoosit on valittu asiantuntija-arvioina sillä perusteella, että perusterveydenhuollon antama laadukas ja oikea-aikainen hoito voisi ehkäistä niissä sairaalahoidon tarvetta (6).
VOS-jaksoja voi mitata joko yhtenä kokonaisuutena tai jaettuna 1) rokotuksin ehkäistäviin, 2) kroonisiin ja 3) akuutteihin sairauksiin. Mittaria voi tarkastella eri kohdepopulaatioissa, esimerkiksi valikoimattomassa aikuisväestössä tai tuloryhmittäin. VOS-jaksojen yleisyyttä, ajallista kehitystä, merkittävimpiä syitä sekä alueellista jakautumista kuvattiin Suomessa ensimmäisen kerran vuonna 2015 (7). Tämän jälkeen mittarista on kertynyt uutta tietoa sekä kotimaassa että kansainvälisesti, minkä lisäksi se on hyväksytty osaksi kansallista sosiaali- ja terveydenhuollon kustannusvaikuttavuusmittaristoa (KUVA-mittaristo, sotekuva.fi).
Samalla, kun VOS-jaksoja käytetään perusterveydenhuollon laatumittarina, tutkimusnäyttö niiden vähentämiseen tähtäävien interventioiden toimivuudesta on yhä rajallista ja pohjautuu pääosin laadulliseen tutkimukseen (8). Tämä johtuu todennäköisesti siitä, että aiheen tutkiminen laadukkailla, prospektiivisilla tutkimusasetelmilla on haastavaa. Yksittäisessä prospektiivisessa tutkimuksessa noin puolessa (46 %) kroonisten sairauksien VOS-jaksoista sairaalahoidon tarve olisi ollut aidosti ehkäistävissä perusterveydenhuollon keinoin, joskaan neljänneksessä (24 %) jaksoista luokittelu ei onnistunut (9). Taulukkoon 1 on koostettu VOS-jaksojen ehkäistävyyteen vaikuttavia yksilötason tekijöitä ja toimia, joilla VOS-jaksoja on ehdotettu ehkäistäviksi.
Yhteydet tarjontaa ja laatua kuvaaviin mittareihin
Kansainvälisissä tutkimuksissa VOS-jaksojen vähäisempi määrä näyttää liittyvän vain osin perusterveydenhuollon lääkäripalvelujen parempaan saatavuuteen ja muilla laatumittareilla saatuihin parempiin tuloksiin. Systemaattisten katsausten mukaan alueiden VOS-jaksojen vähäisyyttä voi selittää yleislääkärien suurempi määrä (10,11). Löydös on yhdenmukaisin Yhdysvalloissa, mutta epäselvempi pääosin julkisrahoitteisissa terveydenhuoltojärjestelmissä (11,12,13). Esimerkiksi Portugalissa VOS-jaksojen vähäisempi alueellinen ilmaantuvuus oli selvemmin yhteydessä nimettyjen perhelääkärien suurempaan tarjontaan (14). Australiassa, Hollannissa ja Britanniassa on havaittu, että VOS-jaksoille päätyneet potilaat käyttävät verrokkeja runsaammin yleislääkärin palveluita ennen sairaalahoitoon päätymistä (15,16,17). Julkisrahoitteisissa järjestelmissä VOS-jaksot eivät siis näyttäisi ainakaan suoraan heijastelevan palveluiden saatavuutta.
Hoidon saatavuuden sijaan VOS-jaksot näyttäisivät heijastelevan hoitokontaktien sisältöön vaikuttavia tekijöitä. Yleislääkärien suuremman työkuorman on havaittu liittyvän VOS-jaksojen suurempaan alueelliseen ilmaantuvuuteen (18,19). Toisaalta Britanniassa VOS-jaksojen määrät eivät ole juurikaan yhteydessä perusterveydenhuollon vastaanottojen prosesseja kuvaavien laatumittarien tuloksiin (20). On epäselvää, miten hyvin nämä prosessimittarit kuvaavat potilaan hoidosta saamaa terveyshyötyä. Hyvä hoidon jatkuvuus perusterveydenhuollossa näyttäisi puolestaan yhdistyvän VOS-jaksojen vähäisempään ilmaantuvuuteen (10,21,22) – ja sen heikkeneminen VOS-jaksojen hieman suurempaan ilmaantuvuuteen (23).
Kanadassa hoidon jatkuvuudesta sekä kokonaisvaltaisesta hoidosta palkitsevat perusterveydenhuollon järjestämismallit on liitetty kroonisten sairauksien VOS-jaksojen vähäisempiin määriin (24). Myös eurooppalaisessa maavertailussa VOS-jaksojen pienempi kokonaismäärä yhdistyy sekä kansallisten perusterveydenhuollon järjestelmien rakenteisiin (muun muassa parempi maantieteellinen kattavuus, resursointi ja henkilöstö) että näiden järjestelmien parempaan koordinaatioon, kokonaisvaltaisuuteen ja saavutettavuuteen (25).
Yhteydet potilaskohtaisiin ja muihin tekijöihin
Kaikissa VOS-jaksoissa ei ole kyse pelkästään perusterveydenhuollon suoriutumisesta, vaan myös yksilön terveydentilasta ja hoitoon hakeutumisesta sekä muun palvelujärjestelmän toiminnasta. Potilaskohtaisesti kohonnut VOS-jaksojen riski liittyy muun muassa korkeaan ikään (12), heikkoon itsearvioituun terveyteen (12), toimintakyvyn rajoitteisiin (26), kroonisiin oheissairauksiin (12,27) ja alhaiseen sosioekonomiseen asemaan (12,28). Akuutteja VOS-jaksoja lukuun ottamatta jaksot ovat yleisempiä miehillä (12). Terveelliset elintavat puolestaan pienentävät riskiä (29,30). Ainakin osa VOS-jaksojen alueellista eroista näyttäisi selittyvän väestön terveydentilan ja sosioekonomisen aseman eroilla (12,13,19). Alueellinen ilmaantuvuus näyttäisi lisäksi osin heijastelevan sairaalahoidon tarjontaan liittyviä tekijöitä: sairaalan kokoluokkaa ja tyyppiä sekä vuodepaikkojen määriä (22,31,32).
Australialaisissa laadullisissa tutkimuksissa huomiota ovat herättäneet VOS-jaksojen usein monitekijäiset taustat. Potilaiden näkökulmasta kroonisten sairauksien VOS-jaksot liittyvät hoitoon sitoutumisen ongelmiin, joiden taustalla on niin mielenterveysongelmia, heikkoa terveydenlukutaitoa kuin riittämättömäksi koettua tukea lähipiiriltä ja/tai palvelujärjestelmältä (33). Lääkärien näkökulmasta näiden jaksojen taustalla on tyypillisesti päällekkäisiä niin järjestelmään, lääkäreihin kuin potilaisiinkin liittyviä tekijöitä, joista vain yksi on yleislääkärien antaman hoidon heikko laatu (34).
VOS-jaksot Suomessa
Kotimaisissa tutkimuksissa VOS-jaksojen ikävakioitu ilmaantuvuus valikoimattomassa aikuisväestössä on vähentynyt selvästi vuoteen 2010 asti (7), minkä jälkeen lasku vaikuttaa tasaantuneen (35). Vähenemä heijastelee ennen kaikkea kroonisten sairauksien VOS-jaksojen ilmaantuvuuden puolittumista vuosina 1996–2013 (36). Vuonna 2017 VOS-jaksojen ikä- ja sukupuolivakioitu ilmaantuvuus oli noin 260/10 000 potilasvuotta, mikä jakautui varsin tasaisesti rokotuksin ehkäistävien, kroonisten ja akuuttien sairauksien kesken (35). Jaksoista reilu 75 % alkoi päivystyksellisesti.
Yksilötasolla korkea ikä, miessukupuoli, krooniset oheissairaudet ja heikko sosioekonominen asema ennustavat meilläkin VOS-jaksojen suurempaa ilmaantuvuutta (37). Useampien sosioekonomisen huono-osaisuuden tekijöiden kertyminen yhdelle yksilölle lisää VOS-jaksojen riskiä entisestään (38). Erityisessä riskissä ovat henkilöt, joilla matala koulutus, köyhyys ja yksinasuminen esiintyvät yhtäaikaisesti vuodesta toiseen. Samalla VOS-jaksoihin näyttää liittyvän selvä ylikuolleisuus vuoden sisällä hoitojakson päättymisestä (39). Löydös korostaa VOS-jaksojen luonnetta odottamattomina ja epätoivottuina potilaan heikentynyttä ennustetta ilmaisevina haittatapahtumina.
VOS-jaksojen ikävakioidun ilmaantuvuuden pienentyessä myös alue-erot ovat vähentyneet (36). Pohjois-Suomen maaseutumaisilla alueilla ilmaantuvuus on noin 1,5–2 kertaa suurempi kuin Etelä-Suomessa (40). Pohjois-Suomen alueilla väestö on muuta maata sairaampaa ja vähemmän koulutettua, minkä lisäksi perusterveydenhuollon vuodeosastoja hyödynnetään selvästi muuta maata enemmän. Tutkimuksessa VOS-jaksoiksi katsottiin kaikki diagnoosikriteerit täyttävät hoitojaksot sekä erikoissairaanhoidon että perusterveydenhuollon vuodeosastoilla (40).
VOS-jaksojen alue-eroja tarkastelevassa tutkimuksessa yksilö- ja aluetason tekijöitä samanaikaisesti huomioivat mallit selittivät 40–52 % terveyskeskusten ja 61–74 % sairaanhoitopiirien välisistä alue-eroista (37). Noin kolmannes alue-eroista heijasteli yksilöiden oheissairauksia ja sosioekonomista asemaa, minkä jälkeenkin lähes vastaava osuus heijasteli alueen sairastavuutta (eli perusterveydenhuollon suurempaa kysyntää), vuodeosastohoidon järjestämistapaa sekä vuodepaikkojen tarjontaa ja käyttöä (37). Pelkästään päivystyksellisesti alkaneissa jaksoissa alue-erojen selitysosuudet jäivät hieman pienemmiksi, mutta tulokset olivat muuten samanlaisia (35). Kotimaista lisätutkimusta tarvitaan, sillä mittarin muita ominaisuuksia ei ole Suomessa tutkittu.
Lopuksi
VOS-jaksojen käyttö muiden mittarien rinnalla tukee perusterveydenhuollon (avosairaanhoito ja kansanterveystyö mukaan lukien) suoriutumisen laaja-alaista arviointia. Mittaria voi käyttää myös arvioitaessa palvelujen sosioekonomisen yhdenvertaisuuden toteutumista. Alueellisilla arvoilla saatu yleiskuva mittaa paikallisen järjestelmän, ei yksittäisten työntekijöiden, suoriutumista.
Koska VOS-jaksojen tausta on usein monitekijäinen, KUVA-mittaristossa niiden ilmaantuvuuden on katsottu mittaavan laajemmin koko avohoidon suoriutumista (perusterveydenhuolto, erikoissairaanhoito ja sosiaalihuolto). Jaksojen ilmaantuvuudelle ei ole yhtä oikeaa tavoitearvoa, ja mittarin tulkinnassa käytetään vertailuun pohjautuvaa ”benchmark”-lähestymistapaa. Esimerkiksi KUVA-mittaristossa alueellista ilmaantuvuutta suositellaan ensisijaisesti verrattavaksi koko maan keskiarvoon, minkä lisäksi vertailua voidaan tehdä aluekohtaisesti aiempien vuosien arvoihin. Alueelliset erot heijastelevat osin väestön sosiodemografista rakennetta, väestön sairastavuutta, hoidon jatkuvuutta sekä vuodeosastohoitoon liittyviä tekijöitä. Poikkeavan suuria alueellisia arvoja tuleekin tarkastella suhteessa näitä tekijöitä kuvaaviin mittareihin ja paikallinen tilanne huomioiden. Suotuisissakin arvoissa on todennäköisesti vielä parantamisen varaa.
Suomessa monia vuodeosastohoitoa vaativia sairauksia hoidetaan terveyskeskusten vuodeosastoissa, mikä tuo lisähaasteensa VOS-jaksojen tulkintaan. Osa näissäkin toteutuneista jaksoista olisi todennäköisesti ehkäistävissä avohoidon keinoin. KUVA-mittaristoon onkin koostettu kaksi erillistä kokonaisuutta: päivystyksellisesti alkaneet VOS-jaksot 1) erikoissairaanhoidon ja perusterveydenhuollon vuodeosastoilla ja 2) pelkästään erikoissairaanhoidon vuodeosastoilla.
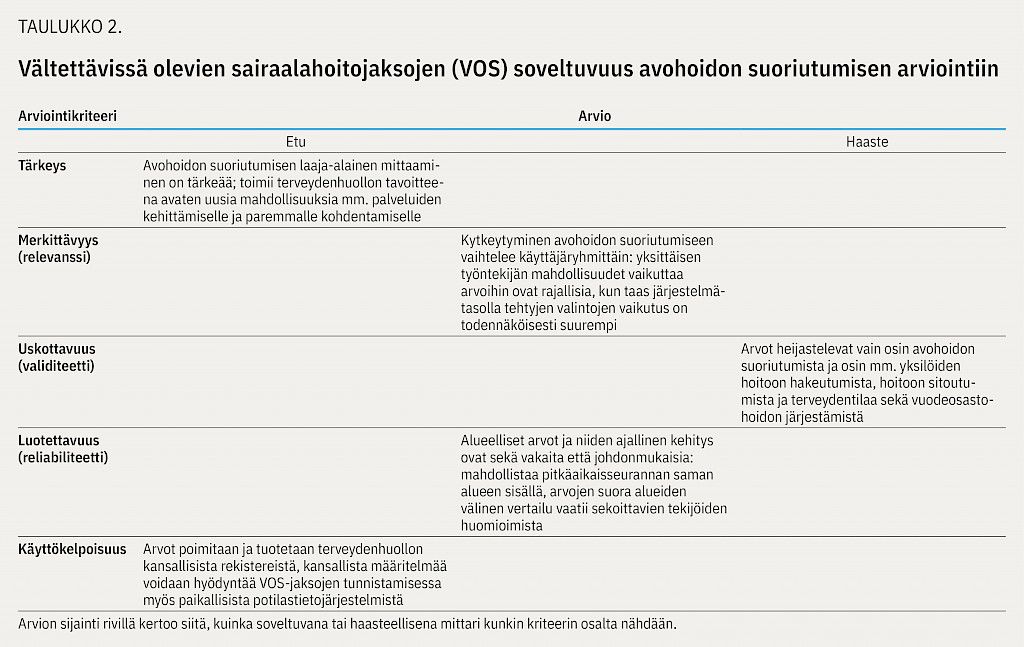
VOS-jaksojen edut ja haasteet ovat päätetapahtumamittareille tyypillisiä (vrt. liitetaulukko 1). Niistä saatu yleisnäkemys ei mahdollista kohdistettua päätöksentekoa, mutta tuo lisäarvoa muihin laatumittareihin tarjoamalla avohoidon palvelujärjestelmälle merkityksellisen, terveyshyötyä sisältävän ja potilaan terveydentilaan keskittyvän tavoitteen: epätoivottujen, ylikuolleisuuteen yhdistyvien sairaalahoitojaksojen määrän vähentämisen (taulukko 2). Mittarin tiedot kattavat kaikki arvioitavat hyvinvointialueet riippumatta niiden avohoidon käyttötietojen kirjaamiskattavuudesta. VOS-jaksoja käyttäen voidaan myös tunnistaa väestöryhmiä, jotka eivät ole käyttäneet tai voineet käyttää avohoidon palveluita. Avohoidon käyttötiedoista koostetut prosessimittarit eivät huomioi näiden ryhmien palvelutarvetta. VOS-jaksot antavat lisänäkymän avohoidon suoriutumiseen, mutta tulkinta vaatii aiemmin kuvattujen sekoittavien tekijöiden huomioimista.
Kirjoittajat kiittävät tutkimusta rahoittanutta Strategisen tutkimuksen neuvostoa (rahoituspäätösnumerot 336325 ja 336328).
Liitetaulukko 1. Terveydenhuollon prosessimittarien ja päätetapahtumamittarien edut ja haasteet
Markku Satokangas, Martti Arffman, Tuomas Koskela: Ei sidonnaisuuksia.
Tiina Hetemaa: Muu (Suomen Lääkäriliiton eettisen neuvottelukunnan puheenjohtaja ja edunvalvontajaoksen jäsen
Ilmo Keskimäki: Apurahat (Suomen Akatemia).
- 1
- 612/2021 Laki sosiaali- ja terveydenhuollon järjestämisestä 29.6.2021/612. www.finlex.fi/fi/laki/alkup/2021/20210612
- 2
- Davies H. Measuring and reporting the quality of health care : issues and evidence from the international research literature. Edinburgh: NHS Quality Improvement Scotland 2005.
- 3
- Metso S, Tahkola A, Vanhamäki S ym. Valtava-hanke: Diabetesrekisterin pääraportti. 2022.
- 4
- National Health Services, Iso-Britannia. NHS Digital: Quality and Outcomes Framework. 12.11.2020. qof.digital.nhs.uk/
- 5
- Stange KC, Ferrer RL. The paradox of primary care. Ann Fam Med 2009;7:293–9.
- 6
- Billings J, Anderson GM, Newman LS. Recent findings on preventable hospitalizations. Health Aff (Project Hope) 1996;15:239–49.
- 7
- Manderbacka K, Arffman M, Lumme S, Lehikoinen M, Ruuth I, Keskimäki I. Perusterveydenhuollon mittatikku? Vältettävissä olevat sairaalahoitojaksot Suomessa 1996–2010. Suom Lääkäril 2015;70:3298–304.
- 8
- Lyhne CN, Bjerrum M, Riis AH, Jørgensen MJ. Interventions to prevent potentially avoidable hospitalizations: A mixed methods systematic review. Front Public Health 2022;10.
- 9
- Johnston J, Longman J, Ewald D, King J, Das S, Passey M. Study of potentially preventable hospitalisations (PPH) for chronic conditions: what proportion are preventable and what factors are associated with preventable PPH? BMJ Open 2020;10:e038415.
- 10
- van Loenen T, van den Berg MJ, Westert GP, Faber MJ. Organizational aspects of primary care related to avoidable hospitalization: a systematic review. Family Practice 2014;31:502–16.
- 11
- Rosano A, Loha CA, Falvo R ym. The relationship between avoidable hospitalization and accessibility to primary care: a systematic review. Eur J Public Health 2013;23:356–60.
- 12
- Falster MO, Jorm LR, Douglas KA, Blyth FM, Elliott RF, Leyland AH. Sociodemographic and health characteristics, rather than primary care supply, are major drivers of geographic variation in preventable hospitalizations in Australia. Medical Care 2015;53:436–45.
- 13
- Lynch B, Fitzgerald AP, Corcoran P, Buckley C, Healy O, Browne J. Drivers of potentially avoidable emergency admissions in Ireland: an ecological analysis. BMJ Qual Saf 2019;28:438–48.
- 14
- Carneiro CS. Hospitalisation of ambulatory care sensitive conditions and access to primary care in Portugal. Public Health 2018;165:117–24.
- 15
- Paul MC, Dik J-WH, Hoekstra T, van Dijk CE. Admissions for ambulatory care sensitive conditions: a national observational study in the general and COPD population. Eur J Public Health 2019;29:213–9.
- 16
- Falster MO, Jorm LR, Leyland AH. Visualising linked health data to explore health events around preventable hospitalisations in NSW Australia. BMJ Open 2016;6(9):e012031.
- 17
- Vuik SI, Fontana G, Mayer E, Darzi A. Do hospitalisations for ambulatory care sensitive conditions reflect low access to primary care? An observational cohort study of primary care usage prior to hospitalisation. BMJ Open 2017;7(8):e015704.
- 18
- Chang C-H, O'Malley AJ, Goodman DC. Association between temporal changes in primary care workforce and patient outcomes. Health Serv Res 2017;52:634–55.
- 19
- Magan P, Alberquilla A, Otero A, Ribera JM. Hospitalizations for ambulatory care sensitive conditions and quality of primary care: their relation with socioeconomic and health care variables in the Madrid regional health service (Spain). Medical Care 2011;49:17–23.
- 20
- van der Pol M, Olajide D, Dusheiko M ym. The impact of quality and accessibility of primary care on emergency admissions for a range of chronic ambulatory care sensitive conditions (ACSCs) in Scotland: longitudinal analysis. BMC Fam Pract 2019;20:32.
- 21
- Barker I, Steventon A, Deeny SR. Association between continuity of care in general practice and hospital admissions for ambulatory care sensitive conditions: cross sectional study of routinely collected, person level data. BMJ 2017;356:j84.
- 22
- Busby J, Purdy S, Hollingworth W. How do population, general practice and hospital factors influence ambulatory care sensitive admissions: a cross sectional study. BMC Fam Pract 2017;18:67.
- 23
- Skarshaug LJ, Kaspersen SL, Bjørngaard JH, Pape K. How does general practitioner discontinuity affect healthcare utilisation? An observational cohort study of 2.4 million Norwegians 2007–2017. BMJ Open 2021;11:e042391.
- 24
- Laberge M, Wodchis WP, Barnsley J, Laporte A. Hospitalizations for ambulatory care sensitive conditions across primary care models in Ontario, Canada. Soc Sci Med 2017;181:24–33.
- 25
- Kringos DS, Boerma W, van der Zee J, Groenewegen P. Europe’s strong primary care systems are linked to better population health but also to higher health spending. Health Aff 2013;32:686–94.
- 26
- Schüssler‐Fiorenza Rose SM, Stineman MG, Pan Q ym. Potentially avoidable hospitalizations among people at different activity of daily living limitation stages. Health Serv Res 2017;52:132–55.
- 27
- Saver BG, Wang CY, Dobie SA, Green PK, Baldwin LM. The central role of comorbidity in predicting ambulatory care sensitive hospitalizations. Eur J Public Health 2014;24:66–72.
- 28
- Löfqvist T, Burstrom B, Walander A, Ljung R. Inequalities in avoidable hospitalisation by area income and the role of individual characteristics: a population-based register study in Stockholm County, Sweden. BMJ Qual Saf 2014;23:206–14.
- 29
- Tran B, Falster MO, Douglas K, Blyth F, Jorm LR. Health behaviours and potentially preventable hospitalisation: a prospective study of older Australian adults. PLoS One 2014;9:e93111.
- 30
- Tran B, Falster MO, Douglas K, Blyth F, Jorm LR. Smoking and potentially preventable hospitalisation: The benefit of smoking cessation in older ages. Drug Alcohol Depend 2015;150:85–91.
- 31
- Falster MO, Leyland AH, Jorm LR. Do hospitals influence geographic variation in admission for preventable hospitalisation? A data linkage study in New South Wales, Australia. BMJ Open 2019;9:e027639.
- 32
- Kim AM, Park JH, Yoon TH, Kim Y. Hospitalizations for ambulatory care sensitive conditions as an indicator of access to primary care and excess of bed supply. BMC Health Serv Res 2019;19:259.
- 33
- Longman JM, Rix E, Johnston JJ, Passey ME. Ambulatory care sensitive chronic conditions: what can we learn from patients about the role of primary health care in preventing admissions? Aust J Prim Health 2018;24:304–10.
- 34
- Longman J, Johnston J, Ewald D ym. What could prevent chronic condition admissions assessed as preventable in rural and metropolitan contexts? An analysis of clinicians’ perspectives from the DaPPHne study. PLOS One 2021;16:e0244313.
- 35
- Satokangas M. Geographic equity in primary health care performance in Finland – from individual socioeconomic position into the blind spot of the service system. Helsinki: University of Helsinki 2021.
- 36
- Manderbacka K, Arffman M, Satokangas M, Keskimäki I. Regional variation of avoidable hospitalisations in a universal health care system: a register-based cohort study from Finland 1996−2013. BMJ Open 2019;9:e029592.
- 37
- Satokangas M, Arffman M, Antikainen H, Leyland AH, Keskimäki I. Individual and area-level factors contributing to the geographic variation in ambulatory care sensitive conditions in Finland: a register-based study. Medical Care 2021;59:123–30.
- 38
- Lumme S, Manderbacka K, Arffman M, Karvonen S, Keskimäki I. Cumulative social disadvantage and hospitalisations due to ambulatory care-sensitive conditions in Finland in 2011–2013: a register study. BMJ Open 2020;10:e038338.
- 39
- Partanen V-M, Arffman M, Manderbacka K, Keskimäki I. Mortality related to ambulatory care sensitive hospitalisations in Finland. Scand J Public Health 2020:1403494820944722.
- 40
- Satokangas M, Lumme S, Arffman M, Keskimäki I. Trajectory modelling of ambulatory care sensitive conditions in Finland in 1996–2013: assessing the development of equity in primary health care through clustering of geographic areas – an observational retrospective study. BMC Health Serv Res 2019;19:629.
Applicability of hospitalisations for ambulatory care sensitive conditions in assessing primary health care and outpatient care performance in Finland
Tools for assessing and comparing regional primary health care (PHC) and outpatient care performance in Finland are still lacking, despite the fact that this assessment will be required by law from early 2023. The performance indicators currently applied are mainly disease-specific and concentrate on individual processes, which is not ideal for capturing the multidimensional nature of PHC. As a solution to tackle this issue, documentation of hospitalisations for ambulatory care sensitive conditions (ACSCs) was introduced in Finland in 2015.
ACSC hospitalisations are an internationally applied indirect indicator of PHC performance, obtained from routinely collected registries. In the research literature their incidence has been identified as being associated with some aspects of PHC supply (varying between health systems) as well as with both continuity and comprehensiveness of PHC. At the individual level, ACSC hospitalisations are associated with age, health status, health behaviour and socioeconomic position. Moreover, regional variation of ACSC hospitalisations is partly explained by these individual factors as well as by regional morbidity and arrangement of hospital care. ACSC hospitalisations are also associated with increased subsequent mortality, which emphasizes their role as unwanted, sentinel events. While it is unlikely that all ACSC hospitalisations would be preventable, single studies suggest that only a little less than half of ACSC hospitalisations due to chronic conditions could be truly prevented by PHC.
The ACSC hospitalisation rate offers a meaningful goal for health care systems – reduction of unwanted hospitalisations. However, due to issues with its validity, in Finland the ACSC hospitalisation rate has been considered a measure of outpatient care performance (rather than of PHC). Moreover, benchmarking its regional values either against the national average or over time within the same region is recommended. Finally, direct comparisons of ACSC hospitalisation rates between two regions should be interpreted with caution – and alongside information on regional differences in sociodemographic structure, morbidity, and arrangement of hospital care.
Markku Satokangas, Martti Arffman, Tuomas Koskela, Tiina Hetemaa, Ilmo Keskimäki
Markku Satokangas
M.D., specialist in general practice
Senior Researcher, Finnish Institute for Health and Welfare, Health Economics and Equity in Health Care