Verenpainetaudin lääkehoito yksilöllistyy
• Verenpaineen tavoitetaso määräytyy Finriski-pisteiden ja perussairauksien mukaan.
• Verenpainetaudin lääkehoito kannattaa yleensä aloittaa angiotensiinireseptorin salpaajalla tai angiotensiinikonvertaasin estäjällä.
• Toisen ja kolmannen lääkkeen valintaan vaikuttaa erityisesti, onko potilaalla diabetes, krooninen munuaistauti tai sydän- ja verisuonisairaus.
• Spironolaktoni lienee tehokkain lääke hoitoresistenttiin verenpainetautiin. Ennustetutkimukset kuitenkin puuttuvat.
• Pieniannoksinen yhdistelmähoito on usein parempi vaihtoehto kuin yksittäisen lääkkeen annoksen maksimointi.
Verenpainetauti on merkittävin sydän- ja verisuonitautien riskitekijä. Sen hoitoon on useita edullisia lääkkeitä, joiden tehoissa ei ole kliinisesti merkittäviä eroja. Potilaan yksilölliset ominaisuudet voivat kuitenkin vaikuttaa siihen, missä järjestyksessä lääkkeet kannattaa aloittaa.
Tuoreen arvion mukaan systolinen verenpaine laskee jopa 5 mmHg enemmän, kun lääkehoito on toteutettu optimaalisesti (1). Tämä pienentää sydän- ja verisuonitautien riskiä noin 10 % (2).
Tässä artikkelissa käsitellään tekijöitä, jotka vaikuttavat verenpainetaudin yksilölliseen lääkehoitoon ei-raskaana olevilla aikuisilla.
Hoidon aloitus
Ennen lääkehoitoa aloitetaan pääsääntöisesti elintapahoito. Se tulisi toteuttaa viimeistään, kun vastaanotolla mitattu verenpaine ylittää 140/90 mmHg (3).
Lääkehoito aloitetaan, kun vastaanottopaine on toistuvasti yli 140/90 mmHg ja kohonnut myös joko kotimittauksissa tai 24 tunnin mittauksessa (taulukko 1) (4).
Lääkitys aloitetaan mahdollisimman pian myös silloin, jos kohonnut verenpaine ei laske elintapahoidolla tavoitetasolle 4–8 viikon seurannassa. Elintapahoitoa tulee jatkaa lääkehoidon aikana.
Tavoitetaso määräytyy sydän- ja verisuonitautiriskin perusteella (4). Se on alle 130/80 mmHg (vastaanottopaine), kun Finriski-pisteet ovat yli 10 % tai potilaalla on joko sydän- ja verisuonisairaus, diabetes tai krooninen munuaistauti. Muilla tavoite on alle 140/90 mmHg.
Yli 80-vuotiailla tavoitteeksi voidaan asettaa alle 150/90 mmHg ja diabeetikoilla alle 140/80 mmHg, jos tiukempia rajoja ei saavuteta haitoitta (4).
Kotimittauksia ja 24 tunnin mittausta voidaan käyttää seurannan tukena (taulukko 1). Tavoitetaso pyritään saavuttamaan kolmen kuukauden kuluessa lääkehoidon aloituksesta.
Mikäli verenpaine on yli 160/100 mmHg ja potilas on hyväkuntoinen, lääkehoito kannattaa aloittaa kahden lääkkeen yhdistelmällä. Näin tavoitetaso saavutetaan todennäköisemmin (4).
Sekä tehon että siedettävyyden kannalta on usein parempi yhdistellä pieniannoksisia lääkkeitä kuin maksimoida yksittäisen lääkkeen annos. Annoksen kaksinkertaistaminen lisää yleisimpien verenpainelääkkeiden tehoa vain noin 20 %. Se myös suurentaa sivuvaikutusten riskiä merkittävästi. Poikkeuksena on angiotensiinikonvertaasin (ACE) estäjän aiheuttama yskä (5).
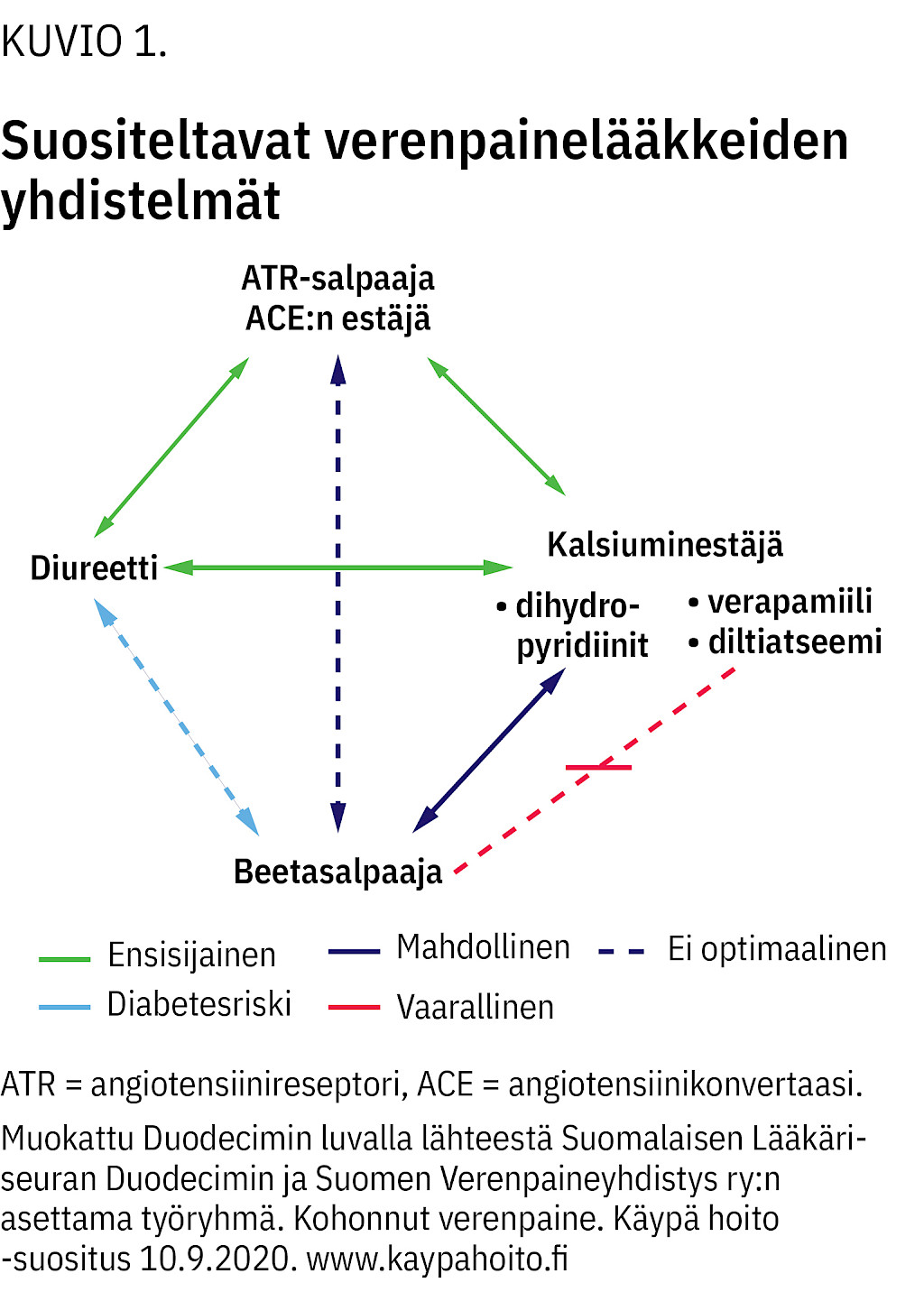
Mikäli erityistä indikaatiota tietylle lääkeryhmälle ei ole, suosituksena on angiotensiinireseptorin (ATR) salpaaja tai ACE:n estäjä yhdistettynä joko diureettiin tai kalsiuminestäjään (kuvio 1) (3). Annostukseksi suositellaan kerta-annosta aamulla.
Kolmanneksi lääkkeeksi voidaan myöhemmin lisätä kalsiuminestäjä tai diureetti.
Jos potilaan syke on korkea, beetasalpaaja on syytä muistaa yhtenä vaihtoehtona.
Ikä ja sukupuoli
Ikääntyessä verenpaine yleensä nousee ja verenpainetaudin lääkehoidon tarve kasvaa (6).
Sydän- ja verisuonitapahtumien ehkäisyssä eri lääkeaineryhmillä ei ole havaittu merkittävää eroa eri-ikäisillä potilailla (7). Iäkkäiden lääkehoidon suunnittelussa tulee kuitenkin ottaa huomioon toimintakyky ja mahdollinen gerastenia. Hauraimmille ei suositella yli kolmen lääkkeen yhdistelmähoitoa (4,8).
Toisaalta varhaisempi verenpainetaudin puhkeamisikä näyttää olevan yhteydessä suurempaan kuolemanriskiin. Puhkeamisikä saatetaankin tulevaisuudessa huomioida verenpainesuosituksissa (9).
Naisilla verenpaine nousee miehiä nopeammin jo varhaisaikuisuudesta lähtien. Myös verenpainetason assosiaatio sydän- ja verisuonisairauksiin on naisilla vahvempi (10,11). Miehillä verenpaine on kuitenkin keskimäärin korkeampi (10).
Kalsiuminestäjät ja beetasalpaajat voivat laskea naisten verenpainetta miehiä enemmän. Eri sukupuolilla ei silti ole havaittu kliinisesti merkittäviä eroja lääkeryhmien tehoissa (12,13).
Kliinisestä näkökulmasta tärkeintä on verenpainetaudin varhainen tunnistaminen ja verenpaineen tavoitetason saavuttaminen nopeasti iästä, sukupuolesta ja lääkeaineesta riippumatta.
Perussairaudet
Perussairaudet vaikuttavat sekä verenpaineen tavoitetasoon että lääkkeen valintaan (taulukko 2). Merkittäviä perussairauksia ovat diabetes, krooninen munuaistauti, sydämen vajaatoiminta ja sydäninfarkti.
Diabetekseen liittyy tyypillisesti ylipaino, munuaisten vajaatoiminta ja valtimoiden ennenaikainen jäykistyminen. Sen seurauksena jopa 70 %:lla diabeetikoista on verenpainetauti, joka on usein vaikea hoitaa (14).
Diabeetikoiden valtimotautien ehkäisyssä verenpaineen ja sokeritasapainon hoito ovat todennäköisesti yhtä tärkeitä. Verenpainelääkkeistä ATR-salpaajat ja ACE:n estäjät suojaavat munuaisia. Ne ovat ensisijaisia erityisesti, mikäli potilaalla on proteinuria (15).
Vaihtoehtoisia ovat tiatsididiureetit ja kalsiuminestäjät. Tiatsididiureetit voivat tosin marginaalisesti nostaa LDL-kolesterolia ja verensokeria. Beetasalpaajia tulisi välttää ilman selvää indikaatiota, sillä ne heikentävät hypoglykemiatuntemuksia ja nostavat hieman verensokeria (15).
Kroonisessa munuaistaudissa tulee aina huomioida glomerulusten laskennallinen suodatusnopeus (eGFR), kun määritellään lääkeannosta. Kuten diabeteksessa ensisijainen lääke on ATR-salpaaja tai ACE:n estäjä, koska niillä on positiivinen pitkäaikaisvaikutus munuaisten toiminnan säilymiseen ja proteinuriaan (16).
ATR-salpaajan tai ACE:n estäjän aloituksen jälkeen kreatiniinipitoisuus voi suurentua. 20–30 %:n kasvu voidaan hyväksyä, mikäli ei samalla todeta merkittävää hyperkalemiaa (16). Mahdollista kaliumpitoisuuden suurenemista voidaan usein hallita ruokavaliomuutoksilla, diureeteilla tai kaliuminsitojilla (17).
Myös tiatsididiureetteja voi käyttää. Ne saattavat kuitenkin menettää tehoaan, kun eGFR laskee alle 30 ml/min/1,73 m2. Tällöin on suositeltavaa vaihtaa tilalle furosemidi (16).
Diureetit ja munuaisten vajaatoiminta suurentavat veren uraattipitoisuutta. ATR-salpaaja losartaani taas vähentää pitoisuutta ja voi siten olla oiva valinta munuaispotilaille, jotka kärsivät usein kihdistä (18).
Sydämen vajaatoimintapotilaiden verenpaineen hoidossa on näyttöä perinteisistä verenpainelääkkeistä. Paras näyttö on ACE:n estäjistä ja ATR-salpaajista, sen jälkeen tietyistä beetasalpaajista (kardioselektiiviset ja yhdistetyt alfa-beetasalpaajat), diureeteista, spironolaktonista ja viimeisenä kalsiuminestäjistä (19).
Kalsiuminestäjät aiheuttavat joillekin nilkkojen turvotusta, jota voi olla vaikea erottaa sydämen vajaatoimintaan liittyvästä turvotuksesta. Subjektiivista haittaa voi vähentää ottamalla lääkkeen illalla. Sydänvaikutteiset kalsiuminestäjät verapamiili ja diltiatseemi ovat vasta-aiheisia (20).
Edeltävän vuoden aikana sairastettu sydäninfarkti puoltaa beetasalpaajan käyttöä, vaikka sitä ei suositellakaan rutiininomaisesti verenpainetaudin hoitoon (21). Myös spironolaktoni on varteenotettava vaihtoehto, sillä varhain aloitettuna se vähentää kuolleisuutta etenkin sydämen vajaatoimintaan johtaneen ST-nousuinfarktin jälkeen (22).
Hoitoresistentti tauti
Verenpainetauti voi olla hoitoresistentti. Tällöin verenpaine ei ole tavoitteessa, vaikka käytössä on kolme riittävästi annosteltua lääkettä, joista yksi on diureetti.
Ennen uuden lääkkeen aloitusta tulee varmistaa, että potilas on oikeasti hoitoresistentti. Tätä varten tarkistetaan lääkeinteraktiot, elintavat, mittaustekniikka, verenpainemittarin tarkkuus sekä sekundaarisen ja valkotakkiverenpaineen mahdollisuus. Lisäksi selvitetään, onko potilas sitoutunut lääkehoitoon.
Pathway-2-tutkimuksessa vertailtiin bisoprololia, spironolaktonia ja alfasalpaaja doksatsosiinia neljäntenä lääkkeenä potilailla, joilla oli hoitoresistentti tauti (23). Spironolaktoni laski systolista verenpainetta 4 mmHg enemmän kuin muut.
Ellei muille lääkkeille ole spesifistä indikaatiota, spironolaktoni voi olla hyvä vaihtoehto neljänneksi lääkkeeksi. Se vähentää neste- ja suolaretentiota. Annostus on 12,5–50 mg kerran päivässä.
Spironolaktonilla ei kuitenkaan ole näyttöä ennustevaikutuksista. Se voi myös aiheuttaa haittavaikutuksia, kuten gynekomastiaa sekä elektrolyytti- ja kuukautishäiriöitä.
Mikäli potilas ei siedä spironolaktonia, vaihtoehtoisia valmisteita ovat diureetti amiloridi sekä mineralokortikoidireseptorin salpaajat eplerenoni ja finerenoni (24,25,26). Viimeksi mainitut ovat selektiivisiä ja off label -käytössä verenpainetaudin hoidossa.
Tutkimusnäyttö viidennestä tai kuudennesta lääkkeestä on vähäistä (24,25). Lisälääkkeenä voi kokeilla bisoprololia (erityisesti mikäli potilaalla on sepelvaltimotauti tai rytmihäiriö) tai furosemidia (mikäli munuaisten vajaatoiminta). Kolmas vaihtoehto on alfa-1-salpaaja pratsosiini, joka on paremmin siedetty kuin alfa-2-agonisti klonidiini (27).
Mikäli käytössä on viisi lääkettä eikä verenpaine ole tavoitteessa, puhutaan refraktaarisesta verenpainetaudista. Viimeistään tässä vaiheessa tulisi konsultoida erikoissairaanhoitoa.
Tulevaisuuden työkalut
Farmakogenetiikka
Kliinisessä työssä on jo käytössä farmakogeneettisiä paneelitutkimuksia, jotka kattavat tärkeimmät lääkehoitoihin vaikuttavat geenit (28).
Farmakogenetiikan merkitys verenpainelääkkeen tai sen annoksen valintaan on kuitenkin tällä hetkellä rajallinen. Huomioitava on lähinnä CYP2D6-genotyyppi. Se vaikuttaa metoprololin ja vähäisemmässä määrin joidenkin muiden beetasalpaajien pitoisuuksiin (29).
Erittäin nopeilla tai hitailla CYP2D6-metaboloijilla metoprololin annos voi olla tarpeen muuttaa. Toisaalta voi olla yksinkertaisempaa aloittaa jokin toinen beetasalpaaja.
Nykykäsityksen mukaan farmakogeneettisillä paneelitutkimuksilla ei ole suurta merkitystä muiden verenpainelääkeryhmien osalta.
Aineenvaihduntatuotteet ja suolistobakteerit
Lukuisten verenkierron aineenvaihduntatuotteiden eli metaboliittien on osoitettu väestötutkimuksissa olevan yhteydessä kohonneeseen verenpaineeseen. Ikä ja sukupuoli vaikuttavat yhteyteen (30). Suolistobakteerit puolestaan selittävät merkittävän osan näiden metaboliittien vaihtelusta (31).
Prekliinisten tutkimusten perusteella suolistobakteerien vaikutus isäntälajiin välittyy immunologisesti, hermostollisesti ja solureseptorien kautta. Ulkoiset tekijät, kuten ravinnon suolapitoisuus, voivat säädellä vaikutusta (32). Suolistobakteerien aineenvaihdunta voi myös heikentää verenpainelääkkeiden terapeuttista vastetta (33).
Näin ollen metaboliitit ja suolistobakteerit ovat lupaava kohde verenpainetaudin lääketutkimukselle.
Lopuksi
Äskettäin julkaistun Terve Suomi 2023 -tutkimuksen mukaan vain alle puolet verenpainelääkkeitä käyttävistä on hoitotavoitteessa. Väestön verenpaine on laskenut vuosikymmeniä, mutta kehityssuunta näyttää pysähtyneen (34).
Molekyylibiologian tutkimus voi tarjota tulevaisuudessa kliinisesti sovellettavaa lisätietoa verenpainetaudin yksilölliseen lääkehoitoon.
Parannettavaa kuitenkin löytyy myös nykyhoidon kulmakivistä. Niitä ovat ohjattu elintapahoito, verenpaineen säännöllinen seuranta, suositusten mukaisen lääkityksen aloitus ajoissa ja riittävän tehokas verenpaineen hoito tavoitetasolle.
Felix Vaura, Joonatan Palmu, Karri Suvila, Annika Lindroos, Matti Vuori, Ilkka Kantola, Aleksi Tornio: Ei sidonnaisuuksia.
Teemu Niiranen: Apurahat (Suomen Akatemia, Sigrid Juséliuksen säätiö, Sydäntutkimussäätiö, Valtion tutkimusrahoitus), luentopalkkiot (Servier Finland, AstraZeneca).
- 1
- Sundström J, Lind L, Nowrouzi S ym. Heterogeneity in blood pressure response to 4 antihypertensive drugs: a randomized clinical trial. JAMA 2023;329:1160–9.
- 2
- Blood Pressure Lowering Treatment Trialists' Collaboration. Pharmacological blood pressure lowering for primary and secondary prevention of cardiovascular disease across different levels of blood pressure: an individual participant-level data meta-analysis. Lancet 2021;397:1625–36.
- 3
- Mancia G, Kreutz R, Brunström M ym. 2023 ESH guideline for the management of arterial hypertension. The task force for the management of arterial hypertension of the European Society of Hypertension endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens 2023;41:1874–2071.
- 4
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Verenpaineyhdistys ry:n asettama työryhmä. Kohonnut verenpaine. Käypä hoito -suositus 10.9.2020. www.kaypahoito.fi
- 5
- Law MR, Wald NJ, Morris JK, Jordan RE. Value of low dose combination treatment with blood pressure lowering drugs: analysis of 354 randomised trials. BMJ 2003;326:1427.
- 6
- Cheng S, Xanthakis V, Sullivan LM, Vasan RS. Blood pressure tracking over the adult life course: patterns and correlates in the Framingham heart study. Hypertension 2012;60:1393–9.
- 7
- Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different regimens to lower blood pressure on major cardiovascular events in older and younger adults: meta-analysis of randomised trials. BMJ 2008;336:1121.
- 8
- Strandberg T. Iäkkään verenpaine. Lääketieteellinen Aikakauskirja Duodecim 2024;140:403–10.
- 9
- Wang C, Yuan Y, Zheng M ym. Association of age of onset of hypertension with cardiovascular diseases and mortality. J Am Coll Cardiol 2020;75:2921–30.
- 10
- Ji H, Kim A, Ebinger JE ym. Sex differences in blood pressure trajectories over the life course. JAMA Cardiol 2020;5:255–262.
- 11
- Ji H, Niiranen TJ, Rader F ym. Sex differences in blood pressure associations with cardiovascular outcomes. Circulation 2021;143:761–3.
- 12
- Tamargo J, Rosano G, Walther T ym. Gender differences in the effects of cardiovascular drugs. Eur Heart J Cardiovasc Pharmacother 2017;3:163–82.
- 13
- Gerdts E, Sudano I, Brouwers S ym. Sex differences in arterial hypertension. Eur Heart J 2022;43:4777–88.
- 14
- Center for Disease Control and Prevention. National diabetes statistics report (päivitetty 29.11.2023). https://www.cdc.gov/diabetes/data/statistics-report/index.html
- 15
- Shaikh A. A practical approach to hypertension management in diabetes. Diabetes Ther 2017;8:981–9.
- 16
- Kidney Disease: Improving Global Outcomes (KDIGO) Blood Pressure Work Group. KDIGO 2021 clinical practice guideline for the management of blood pressure in chronic kidney disease. Kidney Int 2021;99:S1–87.
- 17
- Clase CM, Carrero JJ, Ellison DH ym. Potassium homeostasis and management of dyskalemia in kidney diseases: conclusions from a Kidney Disease: Improving Global Outcomes (KDIGO) controversies conference. Kidney Int 2020;97:42–61.
- 18
- Matsumura K, Arima H, Tominaga M ym. Effect of losartan on serum uric acid in hypertension treated with a diuretic: the COMFORT study. Clin Exp Hypertens 2015;37:192–6.
- 19
- Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ 2009;338:b1665.
- 20
- Ettehad D, Emdin CA, Kiran A ym. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016;387:957–67.
- 21
- Byrne RA, Rossello X, Coughlan JJ ym. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J 2023;44:3720–826.
- 22
- Ibanez B, James S, Agewall S ym. 2017 ESC guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. Eur Heart J 2018;39:119–77.
- 23
- Williams B, MacDonald TM, Morant S ym. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment for drug-resistant hypertension (PATHWAY-2): a randomised, double-blind, crossover trial. Lancet 2015;386:2059–68.
- 24
- Acelajado MC, Hughes ZH, Oparil S, Calhoun DA. Treatment of resistant and refractory hypertension. Circ Res 2019;124:1061–70.
- 25
- Doumas M, Imprialos KP, Kallistratos MS, Manolis AJ. Recent advances in understanding and managing resistant/refractory hypertension. F1000Res 2020;9.
- 26
- Agarwal R, Ruilope LM, Ruiz-Hurtado G ym. Effect of finerenone on ambulatory blood pressure in chronic kidney disease in type 2 diabetes. J Hypertens 2023;41:295–302.
- 27
- Louis WJ, McNeil JJ, Anavekar SN ym. Comparison of pharmacokinetics and pharmacodynamics of adrenoceptor agonists and antagonists as antihypertensive agents. J Cardiovasc Pharmacol 1987;12:S100–3.
- 28
- Tornio A. Farmakogenetiikasta apua käytännön lääkärille. Lääketieteellinen Aikakauskirja Duodecim 2023;139:1775–80.
- 29
- Oliveira-Paula GH, Pereira SC, Tanus-Santos JE, Lacchini R. Pharmacogenomics and hypertension: current insights. Pharmgenomics Pers Med 2019;12:341–59.
- 30
- Palmu J, Tikkanen E, Havulinna AS ym. Comprehensive biomarker profiling of hypertension in 36 985 Finnish individuals. J Hypertens 2022;40:579–87.
- 31
- Verhaar BJH, Mosterd CM, Collard D ym. Sex differences in associations of plasma metabolites with blood pressure and heart rate variability: the HELIUS study. Atherosclerosis 2023;384:117147.
- 32
- Wilck N, Matus MG, Kearney SM ym. Salt-responsive gut commensal modulates TH17 axis and disease. Nature 2017;551:585–9.
- 33
- Yang T, Mei X, Tackie-Yarboi E ym. Identification of a gut commensal that compromises the blood pressure-lowering effect of ester angiotensin-converting enzyme inhibitors. Hypertension 2022;79:1591–601.
- 34
- Terveyden ja hyvinvoinnin laitos. Terve Suomi -ilmiöraportit: verenpaine (päivitetty 4.12.2023). https://repo.thl.fi/sites/tervesuomi/ilmioraportit_2023/verenpaine.html