Kustannusten hallinta kirittää palvelujen monialaista koordinointia
Paljon epätarkoituksenmukaisesti palveluja käyttävien potilaiden hoidon koordinoinnilla on mahdollista vähentää päivystyskäyntejä ja vuodeosastohoitojaksoja sekä säästää terveydenhuollon kustannuksia.
Sosiaali- ja terveydenhuollon palvelujen käyttö ja siitä koituvat kustannukset kertyvät noin kymmenelle prosentille väestöstä (1,2). Tarjoamalla tukea aiempaa varhaisemmassa vaiheessa ja ennakoimalla ongelmia kustannuksia voidaan vähentää.
Onnistumisen edellytys on, että palveluja sovitetaan yhteen. Keskeistä on tunnistaa monialaisia palveluja tarvitsevat riittävän varhain ja ohjata heidät tarkoituksenmukaisten palvelujen piiriin.
Päijät-Hämeen hyvinvointialueella käyttöön otettu palveluohjaus eli case management -toimintamalli on valtioneuvoston selvityksessä nostettu esiin hyvänä esimerkkinä paljon palveluja käyttävien hoidon hallinnasta (1).
Mallin hankevaiheessa (2016–17) erikoissairaanhoidon kustannukset pienenivät merkittävästi. Päivystyskäynnit ja erikoissairaanhoidon vuodeosastojaksot vähenivät, samoin paluu hoitoon 30 vuorokauden sisällä. Retrospektiivisessä rekisteritutkimuksessa (2021) sama suuntaus jatkui: päivystyskäynnit ja hoitoonpaluu 30 päivän kuluessa vähenivät, käynnit perusterveydenhuollon lääkärillä lisääntyivät (3).
Toimintamallia on laajennettu Päijät-Hämeessä erikoissairaanhoidosta ja vanhusten ja kuntoutuksen vuodeosastopalveluista muihin sote-palveluihin, mm. lapsiperhepalveluihin sekä perustason palveluihin.
Case managementin juuret Yhdysvalloissa
Toimintamallin juuret juontavat Yhdysvaltoihin, jossa case management otettiin käyttöön lähes sata vuotta sitten (4). Erikoissairaanhoidon puolella mallia alettiin hyödyntää 1980-luvulla.
Mallin hyödyntämistä kiritti HIV-epidemia, kun potilaiden hoito sairaalassa pitkittyi liitännäissairauksien takia (5). Sairastuneet menettivät työpaikkansa ja toimeentulonsa, ja sosiaalihuollon palvelujen tarve kasvoi. Sairauden stigman seurauksena sosiaalinen tukiverkosto kapeni. Paljon palveluja käyttävien moniongelmaisten potilaiden palvelujen koordinointiin tarvittiin kustannustehokkaita toimintamalleja (6).
Kiinnostus toimintamallin soveltuvuudesta suomalaiseen terveydenhuoltoon heräsi Päijät-Hämeessä vuonna 2015 taloudellisten haasteiden vuoksi. Samaan aikaan tunnistettiin tarve auttaa potilaita, jotka käyttivät samanaikaisesti ja toistuvasti palveluja, jotka eivät vastanneet heidän tarpeitaan. Potilaiden kokonaistilannetta ei huomioitu, ja sairaala- ja päivystyspalveluja käytettiin epätarkoituksenmukaisesti.
Alusta alkaen tavoitteena oli vähentää epätarkoituksenmukaista palvelujen käyttöä ja lisätä henkilöstön ja potilaiden ymmärrystä toistuvien käyntien syistä.
Mallin toteutus käytännössä
Toimintamalli perustuu prosessimaiseen työotteeseen, jossa yhdistetään potilaan kokonaistilanteen arviointi, suunnittelu ja mahdollistetaan tarvittava apu. Toiminta on potilaalle ohjattujen valintojen ja palvelumahdollisuuksien puolesta puhumista ja vuoropuhelua potilaan ja hänen läheisten kanssa. Tavoitteena on potilaan hyvinvoinnin ja oman elämän hallinnan parantaminen.
Toimintamallia toteuttavien nimikkeeksi valittiin asiakaspäällikkö – CM. Pohjakoulutukseltaan asiakaspäälliköt olivat sairaanhoitajia. Eduksi katsottiin laaja-alainen osaaminen sosiaali- ja terveyspalveluista sekä ajantasaiset tiedot saatavilla olevista tukimuodoista. Hyvinvointialueella työskentelee tällä hetkellä kuusi asiakaspäällikköä.
Päällikkö-tittelillä haluttiin herättää luottamusta sekä potilaiden että henkilöstön keskuudessa. Potilaat mielsivät nimikkeen kautta, että heidän tilannettaan arvioi henkilö, jolla oli riittävän leveät hartiat tarjota toimivat ratkaisuehdotukset. Henkilöstölle viesti oli, että asiakaspäällikkö ottaa vastuun asiakkaan tilan kokonaisarvioinnista.
Asiakaspäällikkö kokoaa asiantuntijat verkostoksi, joka tehtävänä on sopia palvelukokonaisuudesta. Kokonaisvaltaisen hoitosuunnitelman tavoitteena on tukea hoidon siirtymävaiheissa ja siirtää palvelujen painopiste peruspalveluihin. Tiivis yhteistyö sosiaalihuollon ammattilaisten kanssa ja kolmannen sektorin palvelutuotannon huomioiminen on tärkeää.
Asiakaspäälliköiden johdolla käytävät moniammatilliset hoitoneuvottelut selkiyttävät ammattilaisten työnjakoa ja mahdollistavat resurssien oikean kohdentamisen. Samalla työtyytyväisyys paranee.
Ongelmatilanteissa potilaat tai heidän läheisensä voivat ottaa yhteyttä asiakaspäällikköön, joka usein kykenee ratkaisemaan asioita ilman, että potilaan tarvitsee hakeutua palvelujen piiriin.
Asiakaspäällikön työssä keskeistä on asiakaslähtöisyys, itseohjautuvuus, motivoiva ja osallistava työote, verkostotyöskentely ja palvelujärjestelmän tuntemus. Hyvistä tunnetaidoista on tehtävässä hyötyä ja ne tukevat työssä jaksamista. Ammattilaisten tavoitteellinen yhdessätyöskentely turvaa potilaalle yksilöllisiä ratkaisuja.
Monenlaisia potilaita
Asiakaspäälliköiden palveluohjauksen piiriin ohjattavat tunnistetaan käytännön hoito- ja palvelutilanteissa. Käytännössä palvelun piiriin otetaan potilaita, joilla on yli 3 vuodeosastojaksoa vuodessa. Asiakkaiksi voidaan ohjata päivystyspotilaita, erikoissairaanhoidon poliklinikoilta, sote-keskuksista ja sosiaalihuollon asiakkaita.
Hankevaiheessa oletettiin, että asiakaspäällikön asiakkaiksi ohjautuisi pääosin yli 75-vuotiaita. Hankkeeseen osallistuneista potilaista kuitenkin huomattava osuus eli 40 % oli alle 70-vuotiaita.
Retrospektiivisessä rekisteritutkimuksessa (3) asiakaspäälliköiden vuosina 2018–2020 hoitamista potilaista suurin yksittäinen ryhmä olivat yli 75-vuotiaat, joiden diagnoosiryhmä oli Muut sydänsairaudet (I30–I52). Toiseksi yleisin diagnoosiryhmä olivat keuhkosairaudet.
Ikäluokissa 65–74 ja 55–64 vuotta yleisimmät diagnoosit olivat influenssa ja keuhkokuume (J09–J18). 25–54-vuotiailla yleisimmät syyt olivat lääkkeiden ja päihteiden aiheuttamat elimelliset aivo-oireyhtymät ja käyttäytymisen häiriöt (F10–F19) ja skitsofrenia, skitsotyyppinen häiriö ja harhaluuloisuushäiriöt (F20–F29).
Inhimillisiä hyötyjä ja kustannussäästöjä
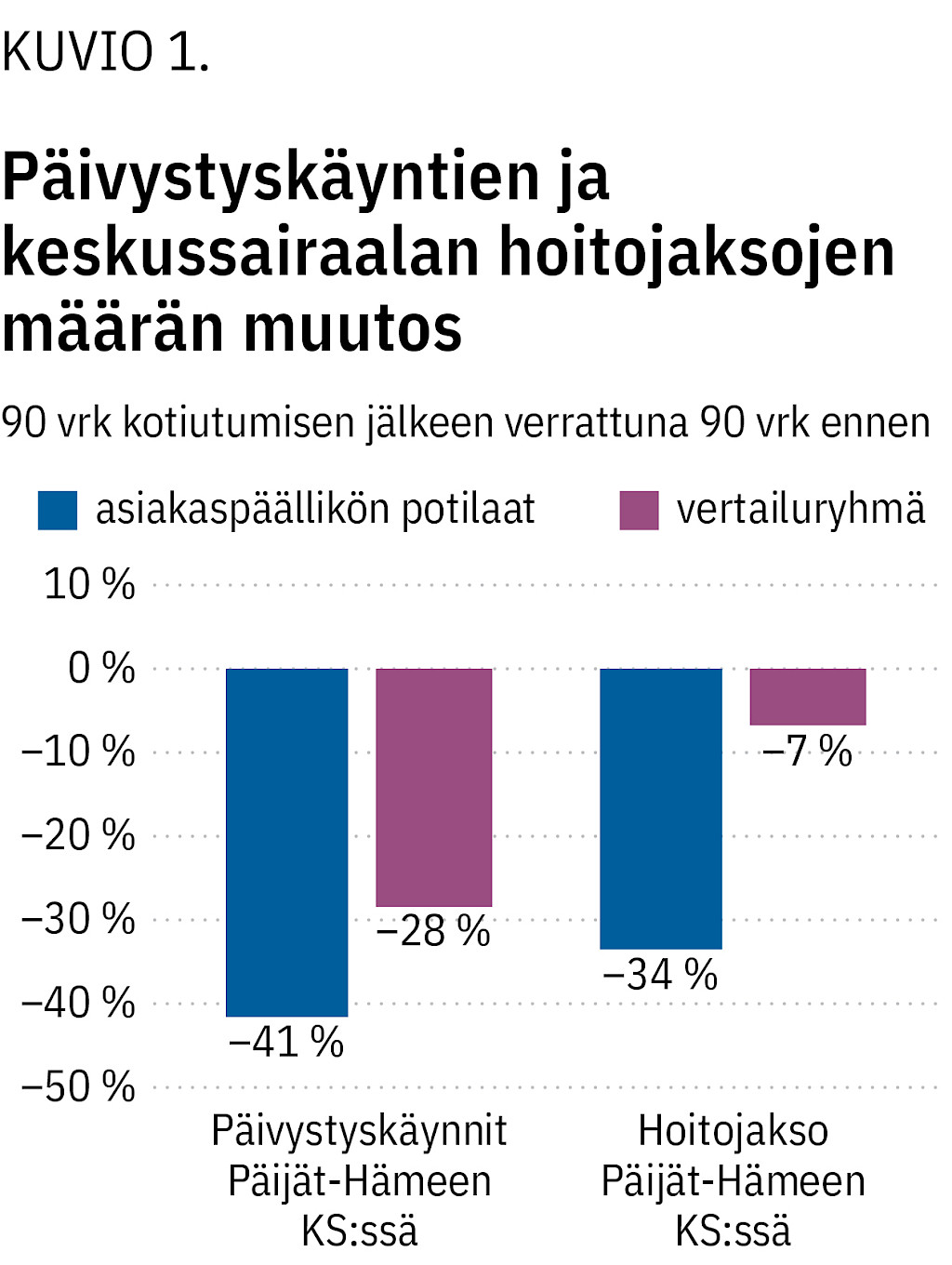
Hankevaiheessa 2016–17 selvitetyt potilaiden erikoissairaanhoidon kustannukset kolme kuukautta ennen palveluohjausta olivat 1,5 kertaa suuremmat kuin palvelun jälkeen. Vuodeosastohoidon ja poliklinikkahoidon kustannukset laskivat 31 %.
Palveluohjauksen laskennallinen kustannushyöty kolme kuukautta kotiutuksen jälkeen oli keskimäärin 1 500 euroa potilasta kohti. Potilaiden päivystyskäynnit ja keskussairaalan hoitojaksot vähenivät selvästi enemmän kuin vertailuryhmässä (kuvio 1).
Retrospektiivisessä seurantatutkimuksessa vuonna 2021 (5) selvitettiin muutosten laatua vertaamalla asiakaspäällikön ohjausta edeltäneiden ja sitä seuranneiden kuuden kuukauden tietoja. Aineisto (n = 1 639) kattoi kaikki vuosien 2018–20 potilaat.
Päivystyskäynnit ja takaisinpaluu palvelujen piiriin 30 vrk:n kuluessa vähenivät tilastollisesti merkitsevästi. Käynnit perusterveydenhuollon lääkärillä ja kuntalaskutukseen perustuvat kustannukset kasvoivat tilastollisesti merkitsevästi. Tämän arvioitiin johtuvan osittain siitä, että asiakaspäällikön ohjauksessa useilla potilailla tunnistettiin hoitovajetta, joka selitti myös osin epätarkoituksenmukaista palvelujen käyttöä.
Seurantatutkimuksia tarvitaan jatkossa sen arvioimiseksi, miten kustannukset ja palvelujen käyttö käyttäytyvät pitkällä tähtäimellä.
Potilaiden, läheisten ja henkilöstön tyytyväisyyttä mitattiin hankkeen loppuvaiheessa. Malliin oltiin tyytyväisiä ja toiminta vakiintui hankekauden jälkeen. Pyöröovi-ilmiön väheneminen on helpottanut lääkärien työtä ja vapauttanut sairaansijoja muiden potilaiden käyttöön.
Katri Nousiainen, Mikko Haara, Pirjo Orre, Jussi Niemi, Maria Virkki: Ei sidonnaisuuksia.
- 1
- Koivisto J, Tiirinki H, toim. Monialaisen palvelutarpeen tunnistaminen sosiaali-, terveys- ja työvoimapalveluissa. Valtioneuvoston selvitys- ja tutkimustoiminnan julkaisusarja 2020:38. https://julkaisut.valtioneuvosto.fi/bitstream/handle/10024/162382/VNTEAS_2020_38.pdf
- 2
- Leskelä RL, Komssi V, Sandström S ym. Paljon sosiaali- ja terveyspalveluja käyttävät asukkaat Oulussa. Suom Lääkäril 2013;68:3164–9.
- 3
- Niemi J. Vaikuttavuustiedon hyödyntäminen, Case: Päijät-Soten asiakaspäällikkö -toiminta. Pro gradu-tutkielma. Itä-Suomen yliopisto, yhteiskuntatieteiden ja kauppatieteiden tiedekunta 2022.
- 4
- Cesta T. What’s old is new again: The history of case management. Hosp Case Manag 1.10.2017. https://www.reliasmedia.com/articles/141367-whats-old-is-new-again-the-history-of-case-management
- 5
- Brennan-Ing M, Seidel L, Rodgers L ym. The impact of comprehensive case management on HIV client outcomes. PLoS One 2016;11(2): e0148865.
- 6
- Pennanen TM. Tuleeko ratkaisu kasvaviin hoitojonoihin Yhdysvalloista. Suom Lääkäril, verkossa 20.9.2022. https://www.laakarilehti.fi/terveydenhuolto/tuleeko-ratkaisu-kasvaviin-hoitojonoihin-yhdysvalloista/
- 7
- STM. Asiakas- ja potilasturvallisuusstrategia ja toimeenpanosuunnitelma 2022-2026. Sosiaali- ja terveysministeriö julkaisuja 2022:2. http://urn.fi/URN:ISBN:978-952-00-8464-6