Lääkäripäivät 2003 - parhaat luentolyhennelmät
Muutaman viime vuoden tapaan Lääkäripäivien luentolyhennelmien joukosta on valittu parhaat kirjoitukset. Palkitut luentolyhennelmät julkaistaan tässä esimerkkinä onnistuneesta tiedonvälityksestä kollegalta kollegalle. Onnittelut palkituille!
Lääkäripäivien johtoryhmän nimeämä työryhmä Hanna Salmenpohja, Liisa-Maria Voipio-Pulkki ja Hannu Halila valitsi neljä parasta luentolyhennelmää ilman paremmuusjärjestystä. Perusteina arvioinnissa käytettiin käyttökelpoisuutta käytännön työn apuna, luettavuutta ja kieliasua.
Lääkäripäivillä 2003 palkitut luentolyhennelmät ovat:
- Pertti Mustajoki: Miten motivoin pitkäaikaissairaan potilaan hoitonsa aktiiviseksi osapuoleksi
- Kalle Mäki: Ihmiskuvat sairaus- ja hoitokäsitysten taustalla
- Pekka Nieminen: Papassa on toistuvia muutoksia
- Tiina Jahkola: Haavojen hoito terveyskeskuksessa, miten vältän ongelmat?
PERTTI MUSTAJOKI: MITEN MOTIVOIN PITKÄAIKAISSAIRAAN POTILAAN HOITONSA AKTIIVISEKSI OSAPUOLEKSI
Sana motivoida ei ole onnistunut, sillä se viittaa siihen, että aktiivinen lääkäri voisi jotenkin saada aikaan motivaatiota passiivisessa potilaassa. Kuitenkaan lääkäri ei voi mitenkään kaataa motivaatiota potilaaseen.
Sisäinen motivaatio
Hedelmällisempää on ottaa käyttöön sana sisäinen motivaatio. Tämä tarkoittaa, että useimmat ihmiset haluavat tehdä asioita hyvin ja kaikki haluavat pysyä terveinä. Tämä halu ei läheskään aina ole manifestoitunut eli muuttunut toiminnaksi. Motivoimisen sijasta on syytä miettiä, miten lääkäri voisi herättää potilaan sisäisen motivaation.
Pelkkä kehotus ja ohjeiden ahtaminen ei yleensä herätä sisäistä motivaatiota. Usein tulos saattaa olla päinvastainen, eli motivaation sijasta esiin nousee muutosvastarinta.
Potilaskeskeinen toiminta
Avain potilaan sisäisen motivaation herättämiseen on potilaskeskeinen työskentelytapa. Sen periaatteita ovat:
- Partnership, no paternalism
- Lääkäri ei kerro potilaalle, mitä hänen tulisi tehdä
- Lääkäri ja potilas muodostavat työparin: lääkärillä on asiantuntijatietoa, potilas tuntee oman elämänsä
- Lääkäri käyttää avoimia kysymyksiä, jotka saavat potilaan ajattelemaan puheena oleva hoitoa
- Potilas itse määrittelee tavoitteet ja ratkaisee, mitä tekee
- Jos potilas ei halua tehdä kaikkea sitä, mitä lääkäri toivoisi, ei yritetä käännyttää potilasta oikealle tielle vaan tuetaan hänen tavoitteitaan
Muutos on prosessi, joka vaatii aikaa
Läheskään kaikki potilaat eivät ole ensimmäisellä vastaanottokäynnillä valmiit muuttamaan elintapojaan tai aloittamaan elinikäistä lääkehoitoa. Motivaation herääminen ja muutos tarvitsevat aikaa. Keskustelun jälkeen potilas jää miettimään eri vaihtoehtoja ja kertoo seuraavalla tai sitä seuraavalla käynnillä, mihin hän on halukas ryhtymään. Elintapojen muutos, myös pitkäaikaisen lääkityksen aloittaminen, on prosessi, jonka kehittymiselle kannattaa antaa aikaa.
Hoitomyöntyvyys
KALLE MÄKI: IHMISKUVAT SAIRAUS- JA HOITOKÄSITYSTEN TAUSTALLA
Miksi minä sairastan? Vakava sairaus voi olla uhka minuudelle ja koko olemassaololle. Sellaisen kohdatessa ajatukset saattavat johtaa pohtimaan sairauden merkitystä. Lääkäri lähestyy sairautta ensisijaisesti lääketieteen kausaalisesta näkökulmasta. Etsitään tekijöitä, jotka ovat aiheuttaneet sairauden. Niiden löydyttyä sairaus saa nimen, diagnoosin ja sitä voidaan alkaa hoitaa ja parantaa näistä lähtökohdista käsin. Ihmiskuva on ensisijaisesti painottunut kemiallisiin, fysiologisiin ja psyykkisiin prosesseihin, jotka määrittävät hoitolinjat.
Miksi minä sairastan? Kausaalisen ulottuvuuden lisäksi kysymys voi sisältää myös teleologisen ulottuvuuden eli kysytään sairauden tarkoitusta omassa elämäntilanteessa. Tällöin kysymykset eivät enää ole lääketieteen selitettävissä, vaan kysyjä hakee selitystä, joka nousee hänen omasta ihmiskäsityksestään, jossa voi olla myös metafyysinen, tuonpuoleinen ulottuvuus. Itse asiassa jokseenkin kaikissa kulttuureissa näitä selityksiä on. Kristillinen usko näkee ihmisen ruumiin ja hengen kokonaisuutena. Siinä pitäydytään pääsääntöisesti sairauden lääketieteellisessä selityksessä. Sairauden merkityksessä yksilölle sen sijaan on mukana laajempi transsendenttinen näkökulma, jossa jumalasuhteen merkitys korostuu.
Islamin käsitys sairauden syistä juontuu vahvemmin transsendenttiseen ulottuvuuteen. Sairauden syyksi voidaan nähdä yhtä hyvin biolääketieteellinen selitysmalli kuin yliluonnollinenkin syy, esim. Allahin rangaistus. Viime kädessä kaikki on Allahin hallinnassa, niin sairaus kuin paraneminenkin. Ihmiskuvassa sielu ja ruumis nähdään olevan toistensa peilejä, jolloin ne heijastavat toinen toisiaan - niin sairaudessa kuin terveydessäkin. Siksi Koraanin jakeiden lukeminen on osa hoitoa. Monissa kulttuureissa perinteisissä hoitomuodoissa on usein mukana metafyysinen ulottuvuus. Esimerkiksi afrikkalaisissa kulttuureissa pääsääntöisesti sairauden syytä on etsitty siitä, että tuonpuoleisen henkimaailman kanssa eivät asiat ole kohdallaan. Tämän syyn löytäminen antaa vastauksen kysymykseen: Miksi minä sairastuin?
Edellä kuvatuissa uskontojen ja kulttuurien selitysmalleissa ihmiskäsityksen ja maailmankuvan transsendenttinen ulottuvuus on ollut tavalla tai toisella persoonallinen. Kaukoidän uskonnoissa transsendenttinen ulottuvuus tulee esiin myös persoonattomana. Nähdään, että ihminen on osa suurempaa persoonatonta kokonaisuutta, kuten mm. buddhalaisuudessa, hindulaisuudessa, kungfutselaisuudessa ja taolaisuudessa. Tästä maailmankuvasta nousee myös perinteinen kiinalainen lääketiede, jonka filosofinen tausta on taolaisuudessa. Niinpä kiinalaisessa lääketieteessä ei esim. akupunktion perimmäisenä tarkoituksena ole neurostimulaatio, vaan Yin ja Yang -vastineparin tasapainon saavuttaminen.
Sairauskäsityksen taustalla olevalla ihmiskuvalla on suora yhteys siihen, millaisia hoitoja ihmiset etsivät sairauksiin. Varsinkin itämainen ihmiskäsitys on ollut kasvualustana monille länsimaissakin levinneille uskomushoidoille, joiden taustaa perustellaan itämaisilla kaukaa periytyvillä hoitokäytännöillä. Näistä selvimpänä esimerkkinä voisi mainita vyöhyketerapian.
Vieraasta kulttuurista tulevaa potilasta on helpompi ymmärtää, jos tuntee jossakin määrin hänen kulttuurissaan vallitsevia ihmis- ja sairauskäsityksiä. Kulttuuritaustan tunteminen auttaa myös ymmärtämään, miten potilaalle voisi sopivalla tavalla määrätä länsimaisen lääketieteen hoitoja, jotta hoidot myös toteutuisivat. Vieraassa kulttuurissa saattaa olla luontevaa myös eri hoitomuotojen sekakäyttö, mikä lääkärinkin on otettava huomioon.
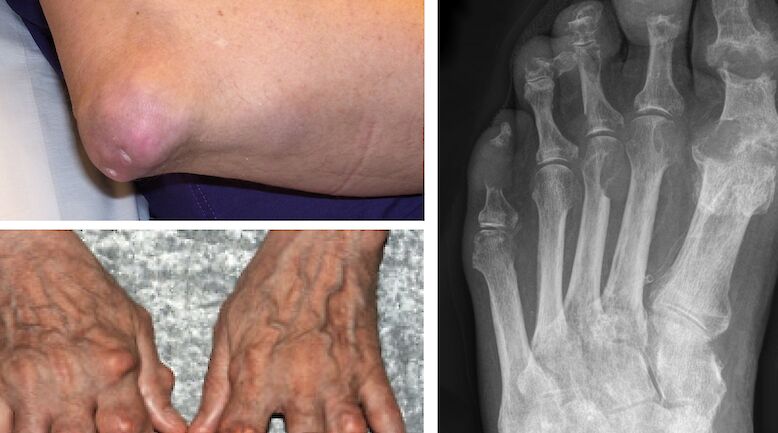
PEKKA NIEMINEN: PAPASSA ON TOISTUVIA MUUTOKSIA
Papa on ensisijaisesti väline kohdunkaulan syövän torjunnassa. Sitä voi kuitenkin mainiosti hyödyntää myös gynekologisia vaivoja, esimerkiksi valkovuoto- ja vuotovaivoja selvitettäessä. Joukkoseulonnassa, hiukan alueesta riippuen, normaalista poikkeavia löydöksiä on 5-9 % koko seulottavasta väestöstä, jonka koko on n. 250 000 naista vuosittain. Näistä valtaosa on lieviä tulehduksellisia tai reaktiivisia muutoksia ja vain 1,5-2,1 % näytteistä viittaa syövän esiasteisiin tai syöpään (LSIL, VSIL, LIII, LIV, LV). Lievät muutokset, jotka eivät vielä vaadi jatkotutkimuksia, käytännössä kolposkopiaa, antavat aiheen kontrollinäytteeseen yleensä 6-12 kk kuluttua. Papa-näytteitä otetaan myös joukkoseulonnan ulkopuolella. Näiden näytteiden määrän on arvioitu olevan 1,5-2 yen suurempi kuin joukkoseulonnassa otettujen, joten papamuutoksia on vuosittain kymmenillä tuhansilla naisilla Suomessa.
Suuri osa lievistä muutoksista paranee itsestään tai lääkityksellä. Spesifi infektio, joita papalla voidaan diagnosoida (sieni, bakteeri vaginoosi, actinomyces, HSV, sekafloora), hoidetaan tarvittaessa. Papilloomavirukselle, HPV:lle viitteellisistä muutoksista valtaosa paranee itsekseen puolen vuoden aikana. Sinänsä normaali ilmiö epäkypsä metaplasia (solujen erilaistuminen levyepiteeliksi aiemmalla lieriöepiteelin alueella junktion läheisyydessä) kypsyy yleensä puolessa vuodessa. Epäkypsät metaplastiset solut ovat kuitenkin juuri ne solut, jotka HPV voi infektoida ja mahdollisesti aiheuttaa malignin transformaation. Jos puolen vuoden seurannan jälkeen soluissa on edelleen muutoksia viitaten epäkypsään metaplasiaan tai HPV-infektioon, seurantaa täytyy jatkaa ja harkita myös kolposkopian tekemistä, koska useiden tutkimusten mukaan tästä ryhmästä voi löytyä jopa 20-30 %:ssa keskivahva- ja vahva-asteisia esiastemuutoksia (dysplasia, SIL, CIN). Toistuvat, yli vuoden jatkuvat lievät HPV:lle viitteelliset muutokset (LMMA, LII) ovat ongelmallisia. Seurantaa ei voi kokonaan jättää, koska HPV on merkittävin riskitekijä kohdunkaulan syövän synnyssä. Kaksi-kolme perättäistä HPV:lle viitteellistä muutosta on indikaatio kolposkopialle. Jos siinä ei ole esiastelöydöksiä vuosittainen papakontrolli on riittävä, mutta suositeltava. Jatkossa HPV-tyypin määritys saattaa helpottaa tilannetta, mutta se ei ole vielä rutiinitutkimus.
Toistuviin vahvoihin papamuutoksiin on syytä suhtautua vakavasti, vaikka kolposkopiassa ja sen yhteydessä otetuissa koepaloissa ei mitään löytyisikään. Lähes aina solumuutoksen lähde löytyy ajan myötä, useimmiten kohdunkaulan rauhaskäytävästä, joka ei kolposkopiassa voi näkyä.
Toistuvat regeneratiiviset muutokset ovat harvinaisia, mutta saattavat kätkeä taakseen jopa adenokarsinooman. Sytologinen kuva saattaa olla hyvin vaikea tulkita, joten histologinen näyte kolposkopiassa otettuna on usein välttämätön näissä tapauksissa. Regeneraatio itsessään on synonyymi kudosvaurion paranemiselle ja täysin hyvänlaatuinen prosessi, joka menee ohi alle kuukaudessa. Kontrollinäyte on hyvä ottaa n. 2-3 kk:n kuluttua. Toistuva lieriösoluatypia on myös aihe jatkotutkimuksiin, koska lieriösoluperäisen syövän (adenokarsinooma) sytologisen esiasteen tunnistaminen on koko gynekologisen sytologian hankalin ongelma.
TIINA JAHKOLA: HAAVOJEN HOITO TERVEYSKESKUKSESSA, MITEN VÄLTÄN ONGELMAT?
Traumaattiset haavat voidaan luokitella haavatyypin, vammamekanismin ja kontaminaatioasteen mukaan. Hoitovalintaan vaikuttavat näiden lisäksi haavan anatominen sijainti, haavan ikä, potilaan muut sairaudet sekä haavaan liittyvät muut vammat kuten hermo-, verisuoni- tai jännevammat ja luunmurtumat.
Traumaattinen haava, vulnus, on ulkoisen väkivallan aiheuttama kudososien puutos tai irtoaminen toisistaan. Lasin tai teräaseen aiheuttama viiltohaava (vulnus incisum) on usein vain vähän kontaminoitunut ja siistireunainen ja se voidaan sulkea suoraan. Jos haavan reunat ovat repaleiset (vulnus dilaceratum) tai kontaminoituneet, tulee haavapinnat revidoida terävästi, minkä jälkeen haava voidaan sulkea. Ellei haava vuoda, se voidaan sulkea teipillä tai kudosliimalla. Teipillä haavan reunat apponoidaan vastakkain. Kudosliima toimii samalla periaatteella: haavareunat asetetaan vastakkain ja kudosliima levitetään iholle yli haavan, ei haavaan. Pienet ihohaavat epitelisoituvat nopeasti ilman suturaatiotakin. Mitään haavaa ei saa sulkea siten, että kiristys aiheuttaa haavareunaan iskemian ja ihonekroosin. Haava on tällöin parempi jättää ihon osalta osaksi tai kokonaan sulkematta. Haava epitelisoituu itsestään, se voidaan ehkä sulkea, kun kudosturvotus on laskenut tai se voidaan tarvittaessa peittää heti tai myöhemmin vapaalla ihonsiirteellä. Jos kontaminoitunut haava päätetään sulkea, on hyvä laittaa ompeleet harvakseltaan ja haavaan voi jättää kumiliuskan muutamaksi päiväksi edistämään veren ja kudoseritteen poistumista.
Pistohaava (vulnus punctum) saattaa perforoida ruumiinonteloon ja vaikka onkin päällepäin vaatimattoman näköinen, voi aiheuttaa hengenvaaran. Samoin on laita ampumahaavoissa (vulnus sclopetarium), räjähdyksiin liittyvissä sirpalehaavoissa (vulnus bombardarium) ja sähköpalovammoissa , joissa ihon alla voi olla laaja kudostuho. Ruhjehaavat (vulnus contusum), joissa iho on pääosin ehjä, saattavat kätkeä parenkyymielimien vamman, ilmarinnan tai raajassa lihasvamman, joka voi vaatia faskiotomiaa 6 h kuluessa. Näissä tapauksissa potilaat tulee lähettää seurantaa ja tutkimuksia varten erikoisairaanhoitoon. Murskavamman (conquassatio) tai vailla verenkiertoa olevan kudosalueen päivystysleikkaustarve on yleensä ilmeinen.
Avoimeksi jätetty tai kudospuutoksen käsittävä haava tulee huolellisesti puhdistaa ja suojata. Hiekka ja vierasesineet poistetaan esim. harjaamalla, mikä edellyttää paikallispuudutusta ja joskus yleisanestesiaa. Eloton kudos tulee poistaa terävästi veitsellä tai kauhomalla. Huuhtelu 1-3 % vetysuperoksidiliuoksella hillitsee tihkuvuotoa. Haava on hyvä suihkuttaa (1-3 min) tai huuhdella keittosuolaliuoksella ja peittää sitten geelimäisellä tai geeliytyvällä haavanhoitotuotteella, joka pitää haavapohjan kosteana ja luo optimaaliset paranemisolosuhteet. Erityisesti paljaana oleva jänne tai luupinta tulee peittää geelillä. Jos käytetään perinteistä keittosuolakompressia, on sen alle hyvä laittaa polyamidikangas tai silikoniverkko estämään sidoksen tarttumista haavaan. Kontaminoitunut tai infektoitunut haava on hyvä tarkastaa 1-3 kertaa päivässä, siistiytyneen haavan sidevaihtoväli voi olla 3-5 vrk.
Kasvojen haavat pyritään etiologiasta riippumatta suturoimaan primaarivaiheessa. Repaleisissa haavoissa voi ensivaikutelmana olla, että alueella on laaja kudospuutos, mutta usein kudokset ovat vain vetäytyneet ja haavojen ompelu onnistuu lopulta hyvin. Kasvoissa ommelmateriaalina käytetään yleensä 4-0 tai 5-0 resorboituvaa lankaa dermikseen siten, että solmu jää ihon alle ja 5-0 tai 6-0 resorboitumatonta monofilamenttilankaa ihossa, joka poistetaan 3-5 vrk:n kuluttua. Otsassa ja päälaella ommelmateriaali saa olla paksumpaa ja ompeleet poistetaan 7 vrk:n kuluttua. Käden haavoihin liittyy usein jänne- ja/tai hermovamma, joka saattaa jäädä huomaamatta, ellei tehdä huolellista käden funktioiden tutkimusta. Jänne- ja hermovamman voi korjata viikon kuluessa tapaturmasta ja ihohaava kannattaa sulkea primaaristi lähettävässä yksikössä, mikä vähentää leikkauksen infektioriskiä. Käden ommelmateriaali on yleensä 5-0 vahvuista ja ompeleita pidetään 10 vrk. Alaraajan traumaattisissa haavoissa on tärkeää estää turvotuksen syntyminen jo ensihoitovaiheessa: raaja kohotetaan sydäntason yläpuolelle. Hoidettiin alaraajan haava sitten suturoimalla (ompeleet 14 vrk) tai avoimena, on elastisen tukisidoksen käyttö suositeltavaa ainakin siihen asti, kun haava on parantunut. Usein alaraajan haavan paraneminen hidastuu diabeteksen, reuman, valtimo- tai laskimosairauden takia. Ellei alaraajan haava parane kahdessa kuukaudessa, tulee alaraajojen verenkiertotilanne selvittää ja lähettää potilas tämän jälkeen ihonsiirtoharkintaan. Kämmenen kokoiset alustastaan repeytyneet pergamenttimaisen säären ihon palkeenkielet eivät yleensä parane, vaan ihonsiirto kannattaa tehdä heti.
Traumaattisen haavan infektoitumisen estoon aloitetaan herkästi antibioottisuoja, esim. stafylokokkipenisilliini tai kefaleksiini 5 vrk:n ajaksi. Jäykkäkouristusrokotuksen (tetanusprofylaksi) voimassaolo tulee tarkastaa. Vammamekanismiin saattaa liittyä hepatiitin tai HIV:n tarttumisen riski, puremahaavoihin lisäksi vesikauhuriski (rabies), joihin on olemassa päivystysluontoisesti annettavat lääkitykset ja/tai immunisaatiot. Puremahaavat revidoidaan, potilas saa antibioottisuojan (amoksisilliini-klavulaanihappo / kefuroksiimi / kefaleksiini / tetrasykliini) ja raajojen puremahaavat jätetään herkästi avoimiksi ja suljetaan vasta muutaman päivän kuluttua.