Virtsatieinfektio vanhuksen sairaalahoidon syynä: onko diagnoosille perusteita?
Lähtökohdat
Virtsan oireeton bakteerikasvu on yleistä vanhuksilla. Se voi johtaa virtsatieinfektioiden ylidiagnostiikkaan, kun etsitään syytä yleiskunnon heikentymiseen. Tässä tutkimuksessa selvitettiin virtsatieinfektiodiagnoosin käyttöä iäkkäillä päivystyspotilailla.
Menetelmät
Sairauskertomusaineiston perusteella tunnistettiin potilaat, joilla tulosyynä oli virtsatieinfektio tai sitä epäiltiin. Näistä potilaista kerättiin tarkemmat tiedot mm. pitkäaikaissairauksista ja päivystystilanteesta, muista potilaista kerättiin pelkät hoitoilmoitustiedot. Taustatietoja ja hoidon kulkua verrattiin kolmessa potilasryhmässä: 1) tulosyynä virtsatieinfektio tai sen epäily ja diagnoosikriteerit täyttyvät (tyypillinen oire ja virtsan merkitsevä bakteerikasvu), 2) tulosyynä virtsatieinfektio tai sen epäily, mutta diagnoosikriteerit eivät kirjausten perusteella täyttyneet, 3) tulosyy muu kuin virtsatieinfektio tai sen epäily.
Tulokset
Tutkimusajanjaksona 1.1.–31.8.2014 kahdelle akuuttigeriatrian osastolle hoitoon otetuista 1 025 potilaasta 187:llä (18 %) tulosyy oli virtsatieinfektio tai sen epäily. Nämä potilaat olivat vanhempia kuin muista syistä sairaalaan otetut potilaat (86,6 v vs. 84,0 v; p = 0,034) ja heistä suurempi osa oli naisia (83 % vs. 65 %; p < 0,001) ja käytti kotihoidon palveluja (64 % vs. 49 %; p = 0,001). Hoitojakson kulussa tai aikaisemmissa hoitojaksoissa ei ollut eroja. Kirjausten perusteella virtsatieinfektion diagnoosikriteerit täyttyivät 79 potilaalla (42 %). Pitkäaikaissairauksissa ja hoitoon hakeutumisen syissä ei ollut eroja niiden potilaiden välillä, joilla diagnoosikriteerit täyttyivät ja joilla kriteerit eivät täyttyneet tai kirjaukset olivat puutteelliset. Veri- tai virtsakokeet eivät luotettavasti erotelleet diagnoosikriteerit täyttäviä tapauksia. Yleisin löydös virtsan bakteeriviljelyssä oli E. coli (65 %). Virtsatieinfektioista 13 (16 %) oli veriviljelypositiivisia. Jos virtsatieinfektiota epäiltiin, antibioottihoito aloitettiin lähes poikkeuksetta (96 %). Yleisin antibiootti oli kefuroksiimi (66 potilasta, 35 %).
Päätelmät
Sairaalahoitoon joutuneilla iäkkäillä potilailla epäillään usein virtsatieinfektioita, mutta diagnoosin perusteiden kirjaaminen on puutteellista. Jälkikäteen arvioiden diagnostiset kriteerit täyttyivät alle puolessa tapauksista. Laajakirjoisia antibiootteja käytetään runsaasti.
Väestön vanhetessa geriatristen potilaiden kokonaismäärä ja osuus päivystyspalvelujen käyttäjistä kasvaa. Nykyisin Suomessa keskimäärin joka viides päivystyspotilas on yli 75-vuotias (1), ja usein päivystyskäynti johtaa sairaalahoitoon (2,3).
Iäkkäiden potilaiden päivystyskäyntien yleisimmät syyt vaihtelevat tutkimuksittain. Ulkomaisissa tutkimuksissa yleisimpiä syitä ovat olleet kipu, hengenahdistus ja erilaiset vammat (4,5,6). Tamperelaisessa aineistossa kahden vuoden seurannassa yli 70-vuotiaiden kolme yleisintä siirto- ja kotiutusdiagnoosia päivystyksestä olivat huonovointisuus ja väsymys, eteisvärinä tai eteislepatus ja keuhkokuume (3). Erilaiset oirediagnoosit (R-diagnoosit ICD-10:ssä) olivat yleisiä (26 % päädiagnooseista).
Geriatristen potilaiden infektiodiagnostiikka on vaikeaa, ja vaikka heidän kliiniseen tutkimukseensa käytetään enemmän resursseja (laboratoriotutkimukset, kuvantaminen) kuin nuorempien (7), diagnostiikka ei ole aina osuvaa (8,9,10). Infektioiden kliiniset merkit (mm. kuume, punoitus, märkiminen, yskiminen) ovat samoja kuin nuoremmilla, mutta vanhuksilla löydökset saattavat puuttua tai olla niin lieviä, että ne jäävät huomaamatta. Lisäksi infektio voi ilmetä epätyypillisesti muutoksena kognitiossa tai toimintakyvyssä (11). Toimintakyvyn heikkeneminen, jota kutsutaan usein yleistilan laskuksi, on Suomessa tavallinen syy vanhuspotilaan lähettämiseen päivystykseen. Tamperelaisessa tutkimuksessa se oli tulosyynä 12,6 %:lla yli 70-vuotiaista ja lähes joka neljännellä yli 90-vuotiaista päivystyspotilaista (3).
Kliinisen kokemuksen mukaan virtsatieinfektiodiagnoosia käytetään usein selittämään vanhuksen yleistilan heikkenemistä. Tamperelaisessa aineistossa yleistilan heikkenemisen vuoksi päivystykseen tulleista geriatrisista potilaista 10,5 %:lla diagnosoitiin virtsatieinfektio (3). Oireetonta bakteriuriaa esiintyy yleisesti naisilla: yli 65-vuotiaista noin 10 %:lla ja yli 80-vuotiaista 20–50 %:lla. Vanhoilla miehillä esiintyvyys on yli 10 % (12). Suomalaisen hoitosuosituksen mukaan oireetonta bakteriuriaa on kuitenkin syytä etsiä ja hoitaa vain raskaana olevilta (12). Virtsan bakteeriviljely ei tuo merkittävää lisätietoa tutkittaessa vanhuspotilaan pitkään jatkunutta epäselvää oireilua (13). Yleisyytensä vuoksi bakteriuria tarjoaa kuitenkin mahdollisuuden virtsatieinfektiodiagnoosin käyttöön, kun muuta selitystä yleistilan heikkenemiselle ei löydy. Tämä voi johtaa tarpeettomiin antibioottihoitoihin ja myöhästyttää yleistilan heikkenemisen varsinaisen syyn löytymistä.
Tämän tutkimuksen tavoitteena oli selvittää, kuinka yleinen virtsatieinfektiodiagnoosi on sairaalahoitoon joutuneilla vanhuspotilailla ja miten diagnoosi vaikuttaa potilaiden hoidon kulkuun. Lisäksi selvitettiin, ovatko virtsatieinfektion diagnostiset kriteerit täyttyneet niillä sairaalahoitoon päätyneillä potilailla, joilla epäiltiin virtsatieinfektiota, ja onko hoidon aloittamiselle ollut perusteita. Lisäkysymyksenä tarkasteltiin potilaille aloitetun antibioottihoidon asianmukaisuutta.
Aineisto ja menetelmät
Tutkimusaineistona olivat Tampereen Hatanpään sairaalan kahdelle akuuttigeriatrian osastolle (yhteensä 58 potilaspaikkaa) ajanjaksolla 1.1.–30.8.2014 tulleet 1 025 potilasta. Potilaat tulevat pääsääntöisesti jatkohoitoon osastolle Tampereen yliopistollisen sairaalan ensiapu Acutan perusterveydenhuollon tai erikoissairaanhoidon päivystyksestä.
Potilaista käytiin läpi päivystyksen ja sairaalaantulovaiheen sairauskertomusmerkinnät. Niiden avulla tunnistettiin potilaat, joilla sairaalahoitoon tulon syynä oli virtsatieinfektio tai sen epäily. Näistä potilaista kerättiin tarkemmat tiedot pitkäaikaissairauksista, toimintakyvystä sekä päivystystilanteessa tehdyistä toimenpiteistä ja tutkimuksista Pegasos-potilastietojärjestelmästä ja Fimlab-laboratoriotietojärjestelmästä. Tiedot tallennettiin sähköiselle tiedonkeruulomakkeelle.
Tietojen keräämiseen haettiin lupa Tampereen kaupungin käytännön mukaisesti. Takautuvaan tiedonkeruuseen perustuvaan tutkimukseen, jossa ei olla yhteydessä potilaisiin, ei edellytetä eettisen toimikunnan lausuntoa.
Taustatiedoista tarkasteltiin ikä- ja sukupuolijakaumaa, muistisairausdiagnoosien ja eräiden pitkäaikaissairauksien (sydän- ja verisuonisairaudet, aivoverenkiertohäiriöt, masennus, diabetes, syöpädiagnoosit, eturauhasen hyvänlaatuinen liikakasvu, virtsainkontinenssi) yleisyyttä sekä virtsakatetrien ja virtsatieinfektion estolääkityksen käyttöä. Myös liikkumisen apuvälineiden käyttö sekä kotihoito tai palveluasuminen kartoitettiin.
Potilaiden sairauskertomusmerkinnöistä kerättiin kolme tärkeintä hoitoon hakeutumisen syytä, jotka luokiteltiin edelleen kymmeneen pääsyyhyn: yleistilan heikkeneminen, sekavuus, virtsaoire, huimaus tai kaatuminen, kipu, vatsan alueen oire, rintakipu tai hengenahdistus, neurologinen oire, kuume ja muu oire. Potilaista kirjattiin paino, pituus ja korkein kuume hoitojakson aikana. Verikokeista tarkasteltiin CRP:tä ja leukosyyttejä hoitoon tullessa ja korkeinta arvoa hoitojakson aikana. Lisäksi tarkastettiin kreatiniini- ja veriviljelyvastaukset. Virtsakokeista huomioitiin virtsan kemiallinen seulonta, partikkelien peruslaskenta sekä virtsan bakteeriviljely.
Lisäksi selvitettiin, kuinka suuri osa potilaista sai hoitoa virtsatieinfektioon ja miten infektioita hoidettiin. Aineistosta määritettiin myös hoidon lopputulokset: mitä diagnooseja virtsatieinfektion tai sen epäilyn vuoksi sairaalaan joutuneilta lopulta löytyi, mikä oli hoitojakson kesto, ja kotiutuiko potilas suoraan vai siirtyikö jatkohoitoon muualle.
Hoitojakso- ja diagnoositiedot kerättiin hoitoilmoitustiedoista kaikista 1 025 potilaasta. Aineiston rajaamisen perusteena olivat tiedonkeruuseen käytössä olevat resurssit.
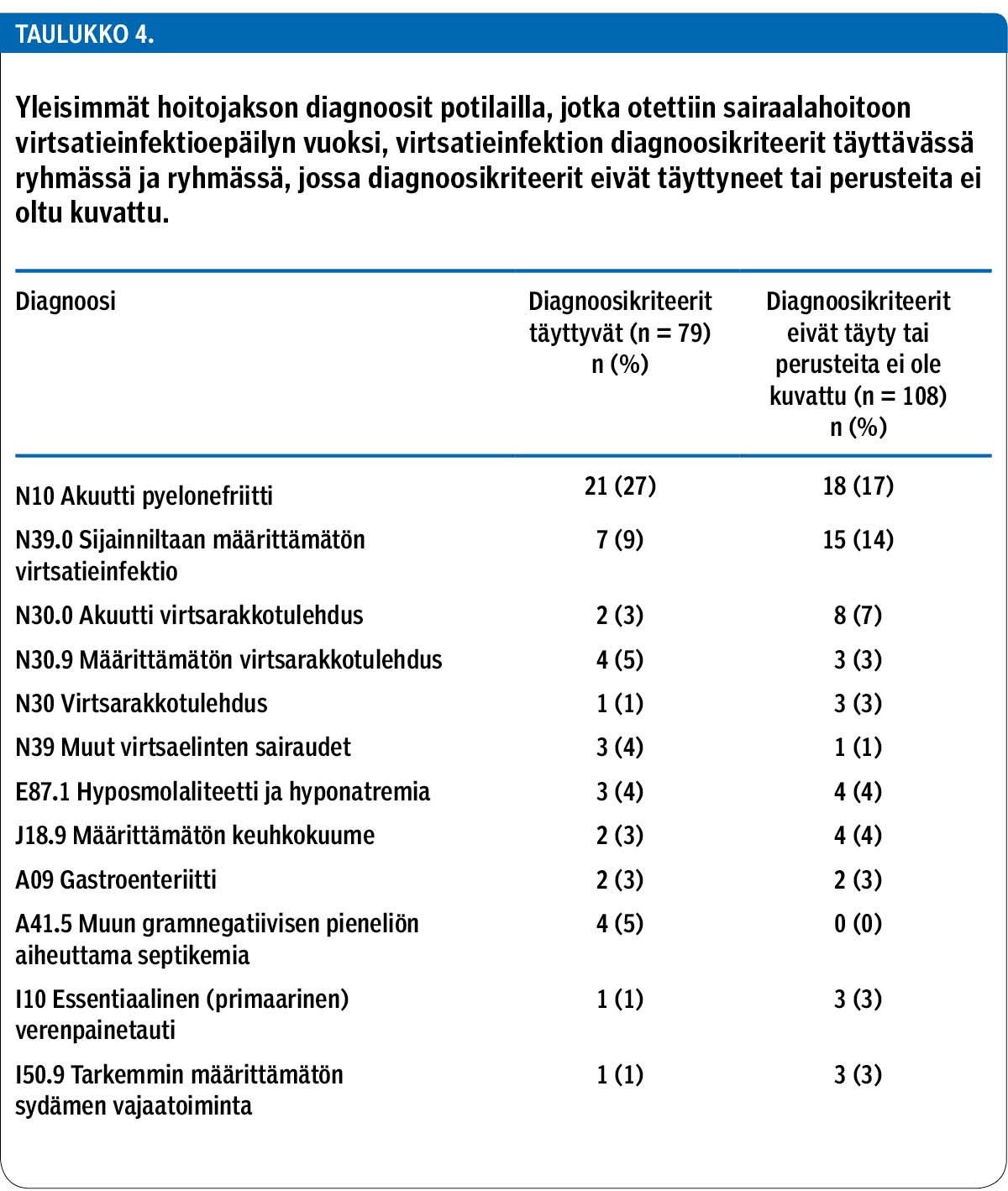
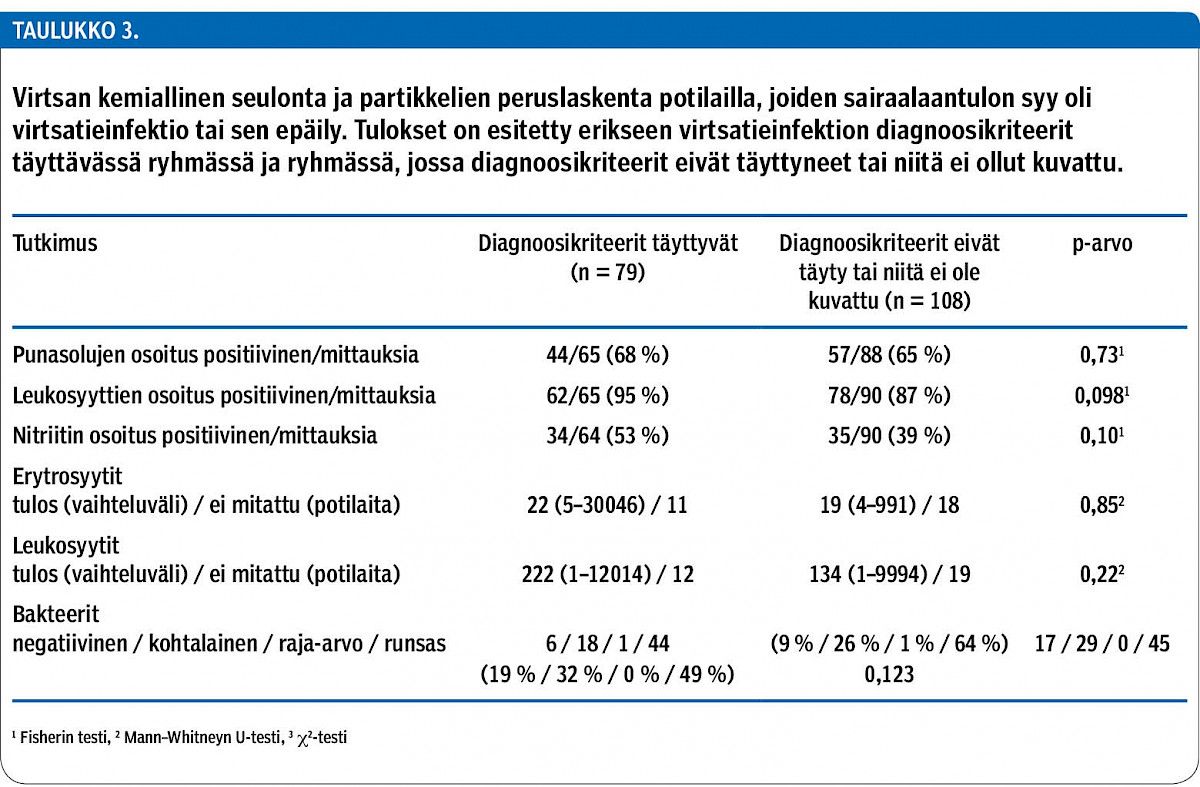
Aineistosta selvitettiin virtsatieinfektioiden tai virtsatieinfektioepäilyn vuoksi sairaalaan joutuneiden potilaiden osuus kaikista hoidetuista potilaista ja virtsatieinfektion diagnoosin perusteet. Diagnoosiperusteiden arviointiin käytettiin sairauskertomusmerkinnöissä kuvattuja tyypillisiä oireita, tulehdusarvoja sekä virtsalöydöstä. Virtsatieinfektiona pidettiin tapauksia, joissa virtsassa oli merkitsevä bakteerikasvu (muu bakteerikasvu kuin sekafloora) ja potilaalla oli vähintään yksi tyypillinen oire (tihentynyt virtsaamistarve, kirvely virtsatessa, virtsaamispakko, makroskooppinen hematuria, kylki- tai selkäkipu, alavatsakipu, virtsaretentio, kuume yli 38 °C tai pahoinvointi) (12). Pyelonefriittinä pidettiin tapauksia, joissa potilaan virtsassa oli merkitsevä bakteerikasvu tai veressä oli virtsatieperäinen bakteeri (urosepsis), muita todettuja infektiofokuksia ei ollut ja kuumetta oli vähintään 38,0 °C tai CRP oli vähintään 50 mg/l sairaalaan tulovaiheessa. Tyypilliset oireet arvioitiin päivystystilanteen merkinnöistä, koska niillä perusteilla virtsatieinfektiodiagnostiikka oli tehty myös päivystyksessä.
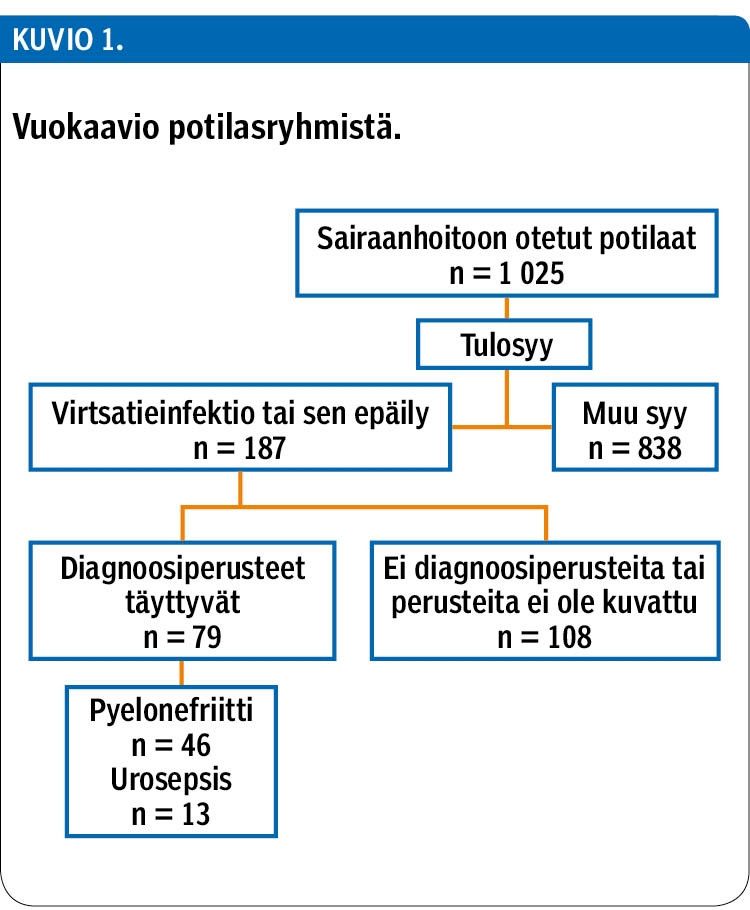
Taustatietoja ja hoidon kulkua verrattiin seuraavien potilasryhmien välillä: 1) tulosyynä virtsatieinfektio tai sen epäily ja diagnoosikriteerit täyttyvät (kystiitti tai pyelonefriitti), 2) tulosyynä virtsatieinfektio tai sen epäily, mutta diagnoosikriteerit eivät täyttyneet, 3) muun syyn kuin virtsatieinfektion tai sen epäilyn vuoksi sairaalaan otetut potilaat (kuvio 1).
Aineiston kuvailussa käytettiin perustunnuslukuja (mediaani, minimi, maksimi). Jatkuvien muuttujien vertailussa käytettiin Mann–Whitneyn U-testiä, sillä jakaumat olivat vinoja. Ristiintaulukoinnissa muuttujien välisiä yhteyksiä tarkasteltiin 2×2-taulukoiden tapauksessa Fisherin testillä, muutoin χ2-testillä. Aineiston analysointi tehtiin SPSS 23.0 for Windows -tilasto-ohjelmistolla.
Tulokset
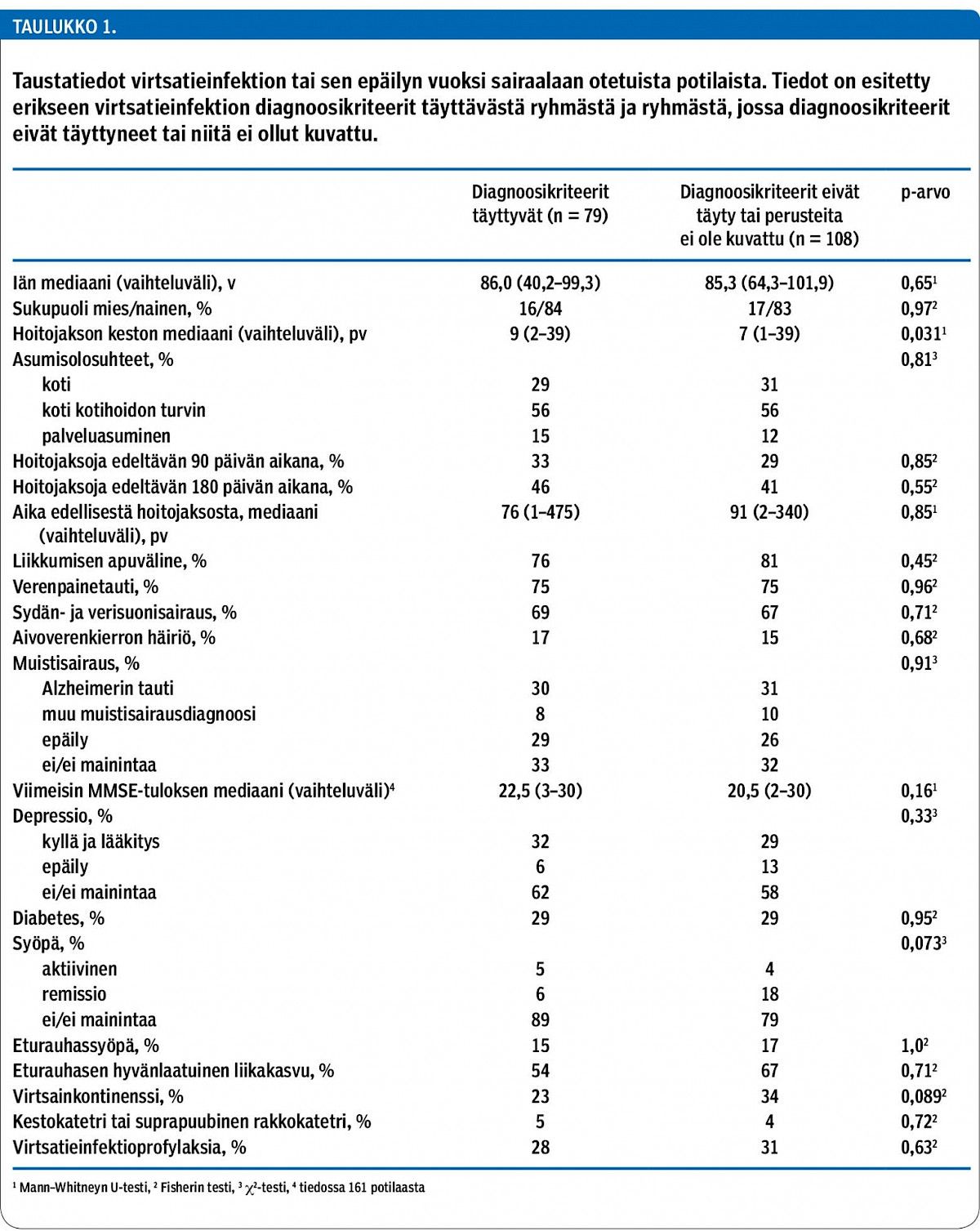
Virtsatieinfektion tai sen epäilyn vuoksi sairaalaan otettiin 187 potilasta (18 %). Verrattuna potilaisiin, joilla sairaalaan tulon syy oli jokin muu (838 potilasta), tässä ryhmässä oli enemmän naisia (83 % vs. 65 %; p < 0,001) ja potilaat olivat iäkkäämpiä (86 v vs. 84 v; p = 0,034). Potilailla, joilla todettiin tai epäiltiin virtsatieinfektiota, oli useammin käytössä kotihoidon palveluja (64 % vs. 49 %) ja heistä pienempi osa asui kotona ilman ulkopuolista apua (21 % vs. 38 %). Palveluasumisessa ei ollut eroa (15 % vs. 13 %). Ero asumismuotojen välillä oli merkitsevä (p = 0,001). Hoitojakson kestossa tai aiempien hoitojaksojen määrässä (edeltäneiden 90 päivän tai 180 päivän aikana) tai ajankohdassa ei ollut eroja.
Potilaat, joilla tulosyy oli virtsatieinfektio tai sen epäily
Virtsatieinfektioepäilyistä diagnoosikriteerit täyttyivät 79 tapauksessa (42 % virtsatieinfektioepäilyistä, 8 % koko aineistosta). Diagnoosikriteerit eivät täyttyneet tai niitä ei voitu selvittää sairauskertomuksista 108 potilaalla (11 %), joilla tulosyynä oli virtsatieinfektioepäily.
Verrattaessa virtsatieinfektion diagnoosikriteerit täyttävää ryhmää ryhmään, jossa kriteerit eivät täyttyneet, ikä- tai sukupuolijakaumassa, pitkäaikaissairauksissa, apuvälineiden tai kotihoidon palvelujen ja palveluasumisen käytössä, kotiutumisessa tai kuolleisuudessa ei ollut eroja (taulukko 1). Myöskään virtsainkontinenssin, virtsatieinfektioiden estohoidon ja kestokatetrin tai suprapuubisen rakkokatetrin yleisyydessä ei ollut eroa ryhmien kesken. Hoitojakso oli diagnoosikriteerit täyttävässä ryhmässä pidempi (p = 0,031).
Yleisimmät hoitoon hakeutumisen syyt olivat yleistilan heikkeneminen (37 %), huimaus tai kaatuminen (20 %) ja sekavuus (8 %). Ryhmien välillä ei ollut merkitsevää eroa vertailtaessa virtsatieinfektio-oireen, yleistilan heikkenemisen, kaatumisen tai sekavuuden kirjaamista kolmen hoitoon hakeutumisen syyn joukkoon. Vain 10 %:lle diagnoosikriteerit täyttävässä ryhmässä oli kirjattu hoitoon hakeutumisen syiden joukkoon virtsatieinfektioon sopiva oire, vertailuryhmässä 6 %:lle. Sekavuus hoitoon hakeutumisen syynä ei erotellut diagnoosikriteerit täyttävää ryhmää ryhmästä, jossa diagnoosikriteerit eivät täyttyneet (7 % vs. 13 %; p = 0,15). Keskeisistäkin virtsatieoireista oli sairauskertomuksissa hyvin vähän mainintoja (taulukko 2).
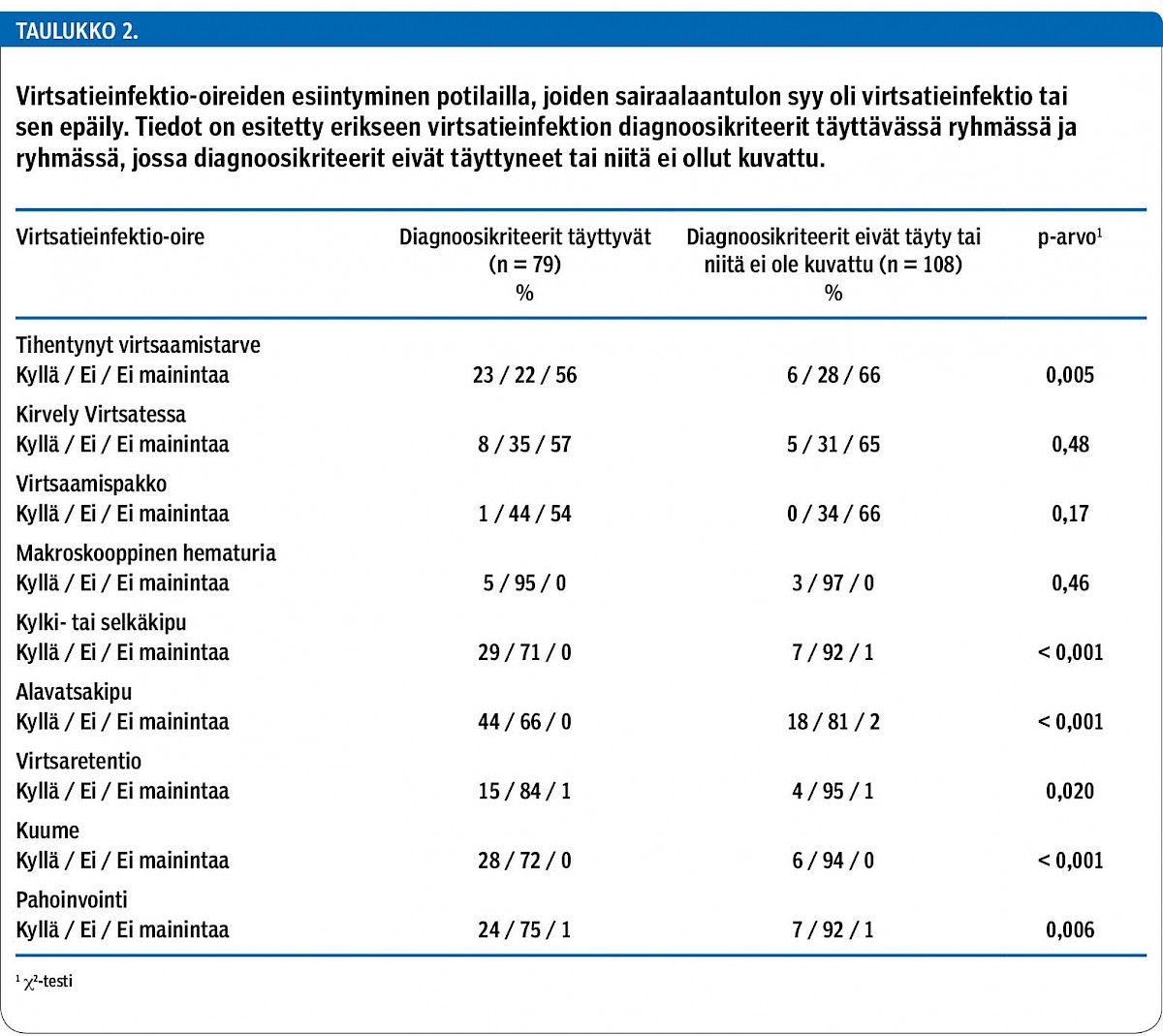
Hoitojakson aikana kuume oli korkeampi diagnoosikriteerit täyttävässä ryhmässä (37,2 °C (6–39) vs. 36,6 °C (4–40); p < 0,001). Diagnoosikriteerit täyttävässä ryhmässä CRP-arvo oli korkeampi osastolle tullessa (35 mg/l (1–300) vs. 14 mg/l (1–285); p = 0,035) ja se myös kävi korkeammalla hoitojakson aikana (56 mg/l (1–421) vs. 35 mg/l (1–423); p = 0,014). Leukosyyttitasossa tai viitealueella olevien CRP-määritysten (CRP alle 10 mg/l) (32 % vs. 43 %; p = 0,17) ja viitealueen ylittävien (yli 8,2 × 109/l) leukosyyttiarvojen osuuksissa ei ollut eroja. Kreatiniini ja CKD-EPI-kaavalla arvioitu munuaistoiminta eivät eronneet merkitsevästi ryhmien kesken. Ryhmiä ei voinut erottaa myöskään virtsan kemiallisen seulonnan tai partikkelien peruslaskennan perusteella (taulukko 3).
Virtsan bakteeriviljely oli positiivinen diagnoosikriteerit täyttävän ryhmän lisäksi 50 potilaalla, joilla virtsatieinfektion diagnoosikriteerit eivät täyttyneet (yhteensä 129 potilasta, 69 % potilaista, joilla tulosyy oli virtsatieinfektio tai sen epäily). Tämän perusteella oireetonta bakteriuriaa esiintyi 50 potilaalla (39 % positiivisista viljelyvastauksista). Positiivisissa viljelyvastauksissa (129 vastausta) yleisin patogeeni virtsassa oli Eschericia coli (84 tapausta, 65 %), toisena Enterococcus faecalis (7 tapausta, 5 %) ja kolmantena Pseudomonas aeruginosa (6 tapausta, 5 %). E. coli -löydöksistä 3 (4 %) oli ESBL-kantoja. Potilaista, joilla epäiltiin virtsatieinfektiota mutta joilla diagnoosikriteerit eivät täyttyneet (n = 108), 46 %:lla virtsan bakteeriviljely oli positiivinen, 23 %:lla kasvoi sekaflooraa ja 26 %:lla ei ollut kasvua virtsassa; viideltä ei ollut otettu virtsan bakteeriviljelyä.
Veriviljely oli positiivinen 15 potilaalla (14 %:lla diagnoosikriteerit täyttävästä ryhmästä ja 4 %:lla potilaista, joilla diagnoosikriteerit eivät täyttyneet (p = 0,004)). Yleisin veressä kasvanut patogeeni oli E. coli (10 tapausta). Urosepsiksiä (virtsassa ja veressä sama patogeeni) tapauksista oli 13 (7 % potilaista, joilla tulosyy oli virtsatieinfektio tai sen epäily). Pyelonefriiteiksi sopivia tapauksia oli 46 (25 % potilaista, joilla tulosyy oli virtsatieinfektio tai sen epäily), joista yksi tapaus ryhmässä, jossa diagnoosikriteerit eivät päivystystilanteessa täyttyneet (potilaalta puuttuivat virtsatieinfektion tyypilliset oireet, mutta sekä virtsa- että veriviljelyissä kasvoi E. coli).
Diagnoosikriteerit täyttävässä ryhmässä empiirinen antibioottihoito aloitettiin kaikille potilaille ennen viljelyvastauksia. Ryhmässä, jossa diagnoosikriteerit eivät täyttyneet, antibiootti aloitettiin 101 potilaalle (94 %). Antibioottien käytössä ei ollut merkitsevää eroa ryhmien kesken. Suoneen antibiootteja sai 74 potilasta (40 %). Yleisin aloitettu antibiootti oli kefuroksiimi, jota sai 66 (35 %) potilasta. Pivmesillinaami aloitettiin 57 potilaalle (31 %) ja siprofloksasiini 13 potilaalle (7 %). Neljänneksi yleisin antibiootti oli trimetopriimi, jota sai 12 potilasta (6 %). Levofloksasiinia sai kahdeksan potilasta.
Riippumatta siitä, täyttyivätkö virtsatieinfektion kriteerit potilaan tullessa sairaalaan, lähes puolella virtsatieinfektion tai sen epäilyn vuoksi sairaalaan otetuista potilaista hoitojakson diagnoosina oli virtsatieinfektio (taulukko 4). Muista diagnooseista yleisimmät olivat hypo-osmolaliteetti ja hyponatremia, määrittämätön keuhkokuume ja gastroenteriitti.
Pohdinta
Virtsatieinfektio tai sen epäily oli yleinen syy ottaa päivystykseen joutunut iäkäs potilas sairaalahoitoon akuuttigeriatriselle osastolle. Tässä aineistossa virtsatieinfektiodiagnoosin käyttö sairaalaan otetuilla potilailla oli jopa yleisempää (18 %) kuin aikaisemmissa tutkimuksissa (10,5 %) (3). Myös yleistilan heikkeneminen oli kirjattu hoitoon hakeutumisen syyksi odotettua suuremmalle osalle potilaista (37 %) (3). Eroa selittää todennäköisesti se, että tutkimusaineisto on kerätty akuuttigeriatrian osastolta, jonne ohjataan hoitoon nimenomaan geriatrisesti monisairaita tai moniongelmaisia potilaita.
Tulosten perusteella virtsatieinfektiota epäillään herkemmin, kun potilas on nainen. Myös korkea ikä lisäsi epäilyn todennäköisyyttä. Kodin tukitoimien käyttö oli yleisempää potilailla, joilla epäiltiin virtsatieinfektiota sairaalaan tullessa. Virtsatieinfektiodiagnoosin osuvuutta ei voi luotettavasti arvioida tiedossa olevien pitkäaikaissairauksien tai karkeasti arvioidun toimintakyvyn (apuvälineiden ja kotihoidon tarve) perusteella. Myöskään tulosyiden perusteella ei voitu luotettavasti erotella vakavia, hoitoa tarvitsevia virtsatieinfektioita muista infektioista. Tyypillisenä oireena pidetty sekavuus näytti olevan yleisempää ryhmässä, jossa virtsatieinfektion diagnoosikriteerit eivät täyttyneet. Tyypilliset virtsatieoireet yhdistettynä positiiviseen bakteeriviljelytulokseen tunnistivat kuitenkin luotettavasti pyelonefriitit: vain yhdellä pyelonefriittipotilaalla ei sairaalaan tullessa ollut vähintään yhtä tyypillistä virtsatieinfektion oiretta.
Oireettoman bakteriurian esiintyvyys oli aineistossa aikaisempien tutkimusten tasoa (12), eivätkä virtsan kemiallinen seulonta tai partikkelien peruslaskenta erotelleet hoitoa vaativia tapauksia, sillä vain lämpö ja CRP-arvo erosivat merkitsevästi ryhmien välillä. Suomalaisen hoitosuosituksen mukaan päivystysdiagnostiikassa virtsan kemiallinen seulonta tai partikkelilaskenta ovat suuntaa-antavia tutkimuksia, mutta vasta virtsan positiivinen viljelytulos ja tyypillinen oirekuva ratkaisevat diagnoosin (12). On kuitenkin muistettava, että vakavissakin infektioissa tulehdusarvot (CRP, leukosyytit) voivat vielä akuuttivaiheessa olla matalat.
Virtsatieinfektioiden ja niiden epäilyjen suuri osuus yhdessä puutteellisesti kuvattujen oireiden kanssa herättää epäilyn ylidiagnostiikasta. On mahdollista, että täysin muista syistä johtuvia oireita yritetään selittää virtsatieinfektiolla. Esimerkiksi geriatristen oireyhtymien (kognition heikentyminen, masennus, hauraus-raihnausoireyhtymä, vajaaravitsemus, kaatumiset) on todettu olevan yleisiä äkillisesti sairaalaan joutuneilla vanhuspotilailla ja suuri osa niistä jää tunnistamatta (14). Virtsatieinfektion diagnoosikriteerit täyttäneen ryhmän ja ryhmän, jossa perusteet diagnoosille eivät täyttyneet, välillä todettiin vain pieni ero palvelujen käytössä, mutta eroa ei ollut esimerkiksi pitkäaikaissairauksissa tai MMSE-tuloksissa. Osa diagnoosikriteerit oikeasti täyttäneistä potilaista on voinut analyyseissä päätyä väärään ryhmään, koska kriteerit oli usein kuvattu puutteellisesti. Tämä voi tasoittaa ryhmien eroja ja selittää sitä, miksi hypoteesimme ryhmien välisistä eroista ei täyttynyt. Toinen mahdollinen selitys odotettujen erojen puuttumiselle on, että geriatrisia oireyhtymiä ei voi luotettavasti tunnistaa jälkikäteen sairauskertomuksista, ellei niitä ole systemaattisesti arvioitu ja kirjattu.
Aineistossa suurelle osalle potilaista aloitettiin laajakirjoinen antibioottihoito riippumatta siitä, oliko virtsatieinfektiodiagnoosille perusteita ja mikä oli potilaan yleiskunto. Turhat antibioottihoidot altistavat erityisesti monilääkittyjä potilaita haittavaikutuksille (15). Kun otetaan huomioon monilääkityksen riskit ja oireettoman bakteriurian yleisyys, epäselvissä tilanteissa antibiootin valinnassa on syytä olla maltillinen. Usein parempi vaihtoehto on tilanteen seuranta ja diagnostiikan tarkentaminen potilasta kokonaisvaltaisesti arvioiden. Jos herää epäily yleisinfektiosta, antibioottihoidosta ei ole syytä kuitenkaan pidättäytyä. Veriviljelynäytteet on syytä ottaa ennen antibioottihoidon aloittamista, jos epäillään vaikeaa infektiota, sillä varsin suurella osalla potilaista (15/187) veriviljely oli positiivinen. Osuus oli suurempi kuin aiemmin kanadalaisessa tutkimuksessa raportoitu (1,49/1 000 päivystyksestä kotiutettua potilasta) (16). Toisaalta myös ainoastaan rakkotulehduksiin käytettäviä pivmesillinaamia ja trimetopriimiä (yhteensä 69 potilasta) saatettiin määrätä liikaa, kun huomioidaan vakavien infektioiden lukumäärä aineistossa.
Riskinä antibioottien empiirisessä käytössä on myös tavanomaisille antibiooteille resistenttien bakteerikantojen kehittyminen (17). Aineistossa ESBL-kantojen esiintyvyys oli kuitenkin pienempi kuin kantaväestössä: vuonna 2014 Suomessa ESBL-kantojen osuus veriviljelyjen E. coli -löydöksistä oli 5,3 % (18). Toistuva virtsatieinfektioiden ylidiagnostiikka voi johtaa estolääkityksen aloittamiseen. Keskisuomalaisissa palvelutaloissa puolet antibioottien käytöstä liittyi virtsatieinfektioiden estoon (19).
Tutkimuksen vahvuutena on homogeeninen tutkimuspopulaatio. Aineiston ulkopuolelle jäivät kuitenkin potilaat, jotka saivat virtsatieinfektiodiagnoosin mutta jotka kotiutettiin suoraan ensiapuvastaanotolta tai jotka siirtyivät osastohoitoon Tampereen yliopistolliseen keskussairaalaan tai esimerkiksi Hatanpään sairaalan sisätautiosastoille. Todennäköisesti tutkimuksen ulkopuolelle on jäänyt vaikeita infektioita. Aineisto on valikoitunutta, sillä akuuttigeriatrisille osastoille ohjataan ennen kaikkea iäkkäimmät potilaat, joiden toimintakyky on jo ennestään heikentynyt. On siis mahdollista, että hyväkuntoisia ja toimintakykyisiä potilaita on jäänyt pois erityisesti virtsatieinfektion diagnoosikriteerit täyttävästä ryhmästä. Aiemmin suomalaisissa palvelutaloissa tehdyn tutkimuksen perusteella (19) juuri nyt tarkastellussa potilasryhmässä riski virtsatieinfektioiden ylihoitoon ja -diagnostiikkaan on suuri.
Tutkimuksen suurin heikkous on se, että jälkikäteen diagnoosiin ja hoidon aloittamiseen käytettyjä perusteita on vaikea luotettavasti arvioida ja poimia sairauskertomusmerkinnöistä etenkin, kun oireiden kirjaaminen oli puutteellista. Virtsatieinfektion kriteerit arvioitiin vain päivystystilanteessa tehdyistä merkinnöistä ja laboratoriotutkimuksista, joten erityisesti ryhmässä, jossa diagnoosikriteerit eivät täyttyneet, saattaa olla potilaita, joille kehittyi virtsatieinfektio sairaalahoidon aikana. Myöhemmän sairaalahoidon aikaiset tapahtumat ja tutkimukset eivät kuitenkaan voi olla peruste päivystyksessä tehdylle diagnoosille ja aloitetulle hoidolle. Vaikka tutkimuksen pohjana ollut potilasjoukko oli suuri, osa tarkastelluista alaryhmistä jäi pieniksi, ja tämä on voinut johtaa vääriin negatiivisiin tuloksiin esimerkiksi virtsan seulontatutkimusten tulosten tarkastelussa.
Päätelmät
Vanhuspotilailla epäillään usein virtsatieinfektiota, kun he hakeutuvat päivystysvastaanotolle. Diagnoosin osuvuutta ei kuitenkaan voida luotettavasti arvioida potilaan esitietojen tai virtsan perustutkimusten perusteella. Virtsatieinfektiodiagnoosin perusteet kirjataan puutteellisesti sairauskertomuksiin. Tästä huolimatta jälkikäteen arvioiden suoneen annettavia ja laajakirjoisia antibiootteja käytetään todennäköisesti tarpeettoman herkästi. Ylidiagnostiikan ja haittatapahtumien välttämiseksi on epäselvän oirekuvan takia päivystykseen hakeutuneen vanhuspotilaan tutkimisessa ja hoidossa huomioitava myös geriatriset oireyhtymät.
Risto Ojanen: Ei sidonnaisuuksia.
Reetta Huttunen: Luentopalkkiot (MSD, Orion, Pfizer).
Jaana Syrjänen: Kongressimatkakuluja maksettu laitokselle (Astellas, Gilead, GSK, MSD, Octapharma), luentopalkkiot (Gilead, GSK, MSD, UCB Pharma), neuvottelukunnan kokouskulut (BMS, Gilead, Janssen, MSD).
Esa Jämsen: Luentopalkkio (Orion).
Tästä asiasta tiedettiin
Geriatristen potilaiden infektiodiagnostiikka on usein vaikeaa.
Huonovointisuus, väsyneisyys ja infektio-oireet ovat vanhuksilla tavallisia hoitoon hakeutumisen syitä.
Oireeton bakteriuria on yleistä vanhuspotilailla, mutta se ei ole peruste virtsatieinfektion diagnoosille.
Tämä tutkimus opetti
Sairaalahoitoon joutuvilla vanhuspotilailla epäillään usein olevan virtsatieinfektio, mutta diagnoosin perusteet kirjataan usein puutteellisesti ja jälkikäteen arvioiden vain vajaa puolet epäillyistä tapauksista täyttää diagnostiset kriteerit.
Potilaan taustatietojen tai virtsan sedimenttilöydösten perusteella ei voi luotettavasti arvioida, onko kyseessä virtsatieinfektio vai ei.
Sekavuus ei ole tyypillinen virtsatieinfektion oire.
- 1
- Jartti L, Heinonen P, Upmeier E, Seppälä M. Vanhus – päivystyksen suurkuluttajako? Suom Lääkäril 2011;66:2968–70.
- 2
- Aminzadeh F, Dalziel WB. Older adults in the emergency department: a systematic review of patterns of use, adverse outcomes, and effectiveness of interventions. Ann Emerg Med 2002;39:238–47.
- 3
- Haapamäki E, Huhtala H, Löfgren T, Mylläri E, Seinelä L, Valvanne J. Iäkkäät päivystyksen käyttäjinä. 70 vuotta täyttäneiden tamperelaisten päivystyskäynnit vuosina 2011–2012. Kuntaliiton Ikääntyneen väestön palvelut: käyttö, kustannukset, vaikuttavuus ja rahoitus -projektin julkaisu nro 3. Helsinki: Kuntaliitto 2014.
- 4
- Bhalla MC, Wilber ST, Stiffler KA, Ondrejka JE, Gerson LW. Weakness and fatigue in older ED patients in the United States. Am J Emerg Med 2014;32):1395–8.
- 5
- Yau S, O’Mahony P, Lindley R. Re-defining the ”geriatric giants”. Abstrakti. Int Med J 2008;38 suppl 5:A119–48.
- 6
- Downing A, Wilson R. Older people’s use of accident and emergency services. Age Ageing 2005;34:24–30.
- 7
- Singal BM, Hedges JR, Rousseau EW ym. Geriatric patient emergency visits. Part I: Comparison of visits by geriatric and younger patients. Ann Emerg Med 1992;21:802–7.
- 8
- Aalten CM, Samson MM, Jansen PA. Diagnostic errors; the need to have autopsies. Neth J Med 2006;64:186–90.
- 9
- Khan SA, Miskelly FG, Platt JS, Bhattachryya BK. Missed diagnoses among elderly patients discharged from an accident and emergency department. J Accid Emerg Med 1996;13:256–7.
- 10
- Peng A, Rohacek M, Ackermann S ym. The proportion of correct diagnoses is low in emergency patients with nonspecific complaints presenting to the emergency department. Swiss Med Wkly 2015;145:w14121.
- 11
- High KP, Bradley SF, Gravenstein S ym. Clinical practice guideline for the evaluation of fever and infection in older adult residents of long-term care facilities: 2008 update by the Infectious Diseases Society of America. Clin Infect Dis 2009;48:149–71.
- 12
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Nefrologiyhdistys ry:n, Kliiniset mikrobiologit ry:n, Suomen Infektiolääkärit ry:n, Suomen Kliinisen Kemian Erikoislääkäriyhdistys ry:n, Suomen Lastenlääkäriyhdistys ry:n, Suomen Urologiyhdistyksen ja Suomen yleislääketieteen yhdistys ry:n asettama työryhmä. Virtsatieinfektiot. Käypä hoito -suositus 4.12.2015. www.kaypahoito.fi
- 13
- Sundvall PD, Ulleryd P, Gunnarsson RK. Urine culture doubtful in determining etiology of diffuse symptoms among elderly individuals: a cross-sectional study of 32 nursing homes. BMC Fam Pract 2011;12:36.
- 14
- Buurman BM, Hoogerduijn JG, de Haan RJ ym. Geriatric conditions in acutely hospitalized older patients: prevalence and one-year survival and functional decline. PLoS ONE 2011;6:e26951.
- 15
- Haeseker MB, Dukers-Muijrers NH, Hoebe CJ, Bruggeman CA, Cals JW, Verbon A. Trends in antibiotic prescribing in adults in Dutch general practice. PLoS ONE 2012;7:e51860.
- 16
- Chan J, Wong J, Saginur R, Forster AJ, van Walraven C. Epidemiology and outcomes of bloodstream infections in patients discharged from the emergency department. Can J Emerg Med Care 2015;17:27–37.
- 17
- van de Sande-Bruinsma N, Grundmann H, Verloo D ym. Antimicrobial drug use and resistance in Europe. Emerg Infect Dis 2008;14:1722–30.
- 18
- Jaakola S, Lyytikäinen O, Huusko S ym, toim. Tartuntataudit Suomessa 2014. Terveyden ja hyvinvoinnin laitos, Raportti 11/2015.
- 19
- Rummukainen ML, Kärki T, Kanerva M, Haapasaari M, Ollgren J, Lyytikäinen O. Antimicrobial prescribing in nursing homes in Finland: results of three point prevalence surveys. Infection 2013;41:355–60.
Urinary tract infections in acutely hospitalized geriatric patients
Background
The aim of this cross-sectional study was to investigate the use of urinary tract infection (UTI) diagnoses among acutely hospitalized older patients.
Methods
The study population consisted of 1,025 patients admitted to two acute geriatric wards (58 beds in total) in Hatanpää Hospital, Tampere, Finland, between January 1, 2014 and August 30, 2014. Emergency room and hospital admittance documents were reviewed in order to identify patients with urinary tract infection (UTI) or suspicion of UTI as the reason for admission. More accurate details concerning their health status and diagnosis and treatment of UTI were collected from their patient records. Diagnoses and length of hospital stay were collected from hospital discharge records for all 1,025 patients. Background information and treatment were compared between three different patient groups: 1) patients with UTI or suspicion of UTI as the admission reason and diagnostic criteria fulfilled (positive urine culture and one typical UTI symptom), 2) patients with UTI or suspicion of UTI as the admission reason but diagnostic criteria not fulfilled, 3) admission reason other than UTI.
Results
In 187 (18%) patients a UTI or suspicion of a UTI was the reason for admission. In 79 cases the diagnostic criteria were fulfilled. Among patients admitted because of UTI or suspicion of UTI there were more women (83% vs 65%, p < 0.001) and the patients were older (85.6 vs 84.0 years, p = 0.034) than patients admitted for other reasons. They also had more use of home care services (64% vs 49%, p = 0.001). No significant differences in treatment process or earlier periods of treatment were found.
When patients with UTI or suspected UTI who fulfilled diagnostic criteria were compared to those in whom diagnostic criteria were not met, the length of stay was significantly longer in the group that fulfilled UTI criteria compared to the group that did not fulfil the criteria. There were no significant differences in background information or in reasons for seeking treatment. Only 10% of the patients had urinary tract infection related symptoms as the reason for going to emergency room. Blood or urine tests did not reliably differentiate the UTI patients who fulfilled diagnostic criteria from those who did not. Altogether 96% of the patients were given antibiotics with cefuroxime being the most commonly used agent (66 patients).
Conclusions
Urinary tract infections are commonly suspected among elderly patients. The validity of the UTI diagnosis cannot be reliably assessed on the basis of a patient’s background information or the results of blood and urinary tests in the emergency room. The bases for UTI diagnoses are insufficiently documented in patient records. Broad-spectrum antibiotics are commonly used for UTI patients. The results may point to overdiagnosis and overtreatment of UTI in older patients admitted to acute geriatric wards.