Laaja-alainen kipu, unettomuus ja masentuneisuus – työkyvyn vakava uhka?
Lähtökohdat
Tutkimuksen tavoitteena oli tutkia laaja-alaisen kivun esiintymistä samanaikaisesti unettomuuden ja masennusoireiden kanssa ja niiden yhteyttä työssäkäyvän väestön työkyvyn heikkenemiseen, lääkärissäkäyntien määrään ja sairauspoissaoloihin.
Menetelmät
Aineisto koostui kansalliseen Terveys 2000 -tutkimukseen osallistuneista 30 vuotta täyttäneistä henkilöistä. Poikkileikkausasetelmana toteutettuun, kansallisesti edustavaan väestötutkimukseen kutsuttiin 8 000 henkilöä, joista 93 %:n terveyttä ja toimintakykyä koskevat tiedot koottiin kyselyjen, terveyshaastattelun ja laajan terveystarkastuksen avulla.
Tulokset
Tutkimusjoukossa oli 3 845 työssäkäyvää 30−64-vuotiasta suomalaista. Kipua koki edellisen kuukauden aikana samanaikaisesti useammalla kuin yhdellä alueella 35 % tutkittavista. Unihäiriöitä oli 29 %:lla ja masentuneisuutta 20 %:lla. Joka neljännellä oli vähintään kaksi näistä oireista yhtä aikaa.
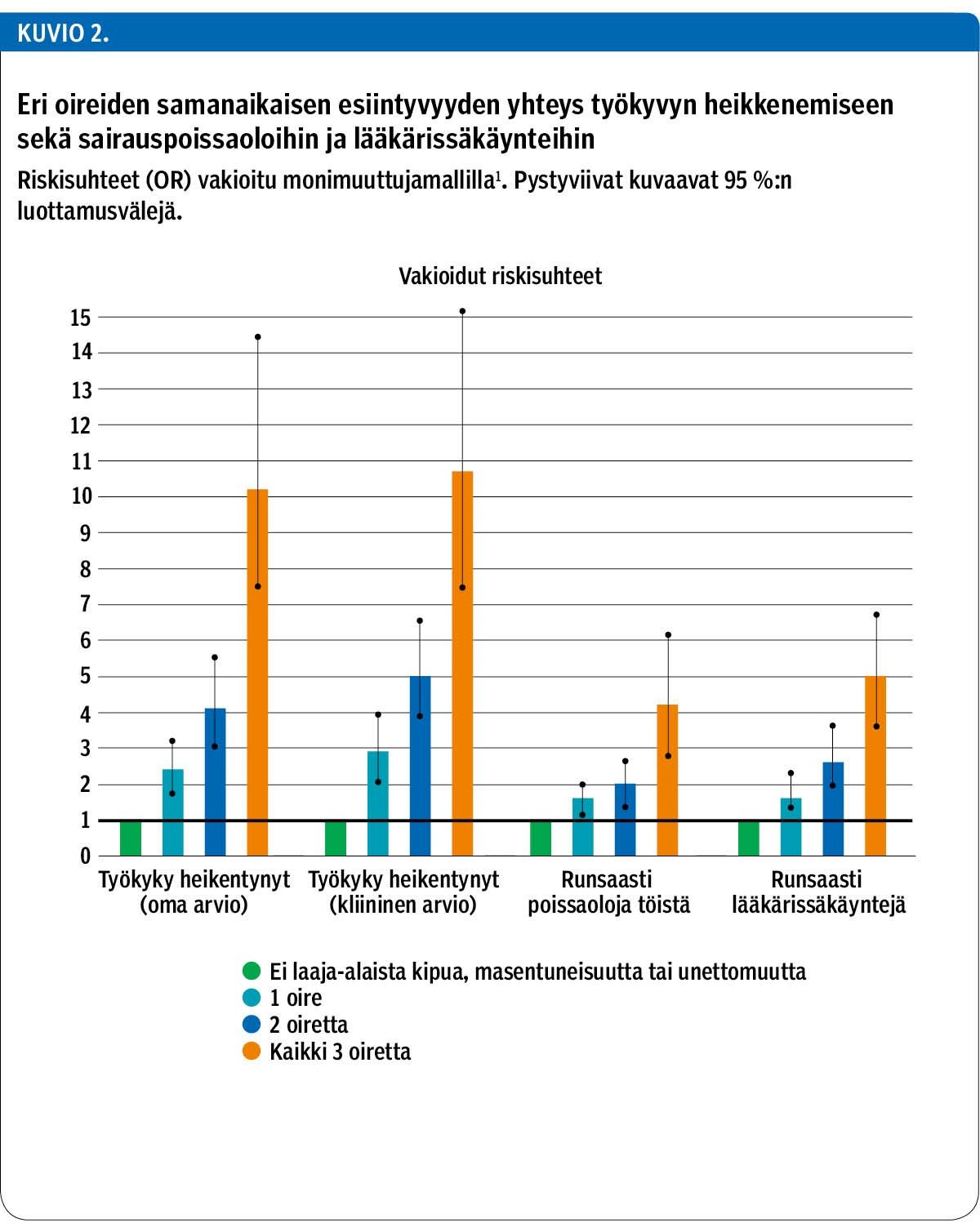
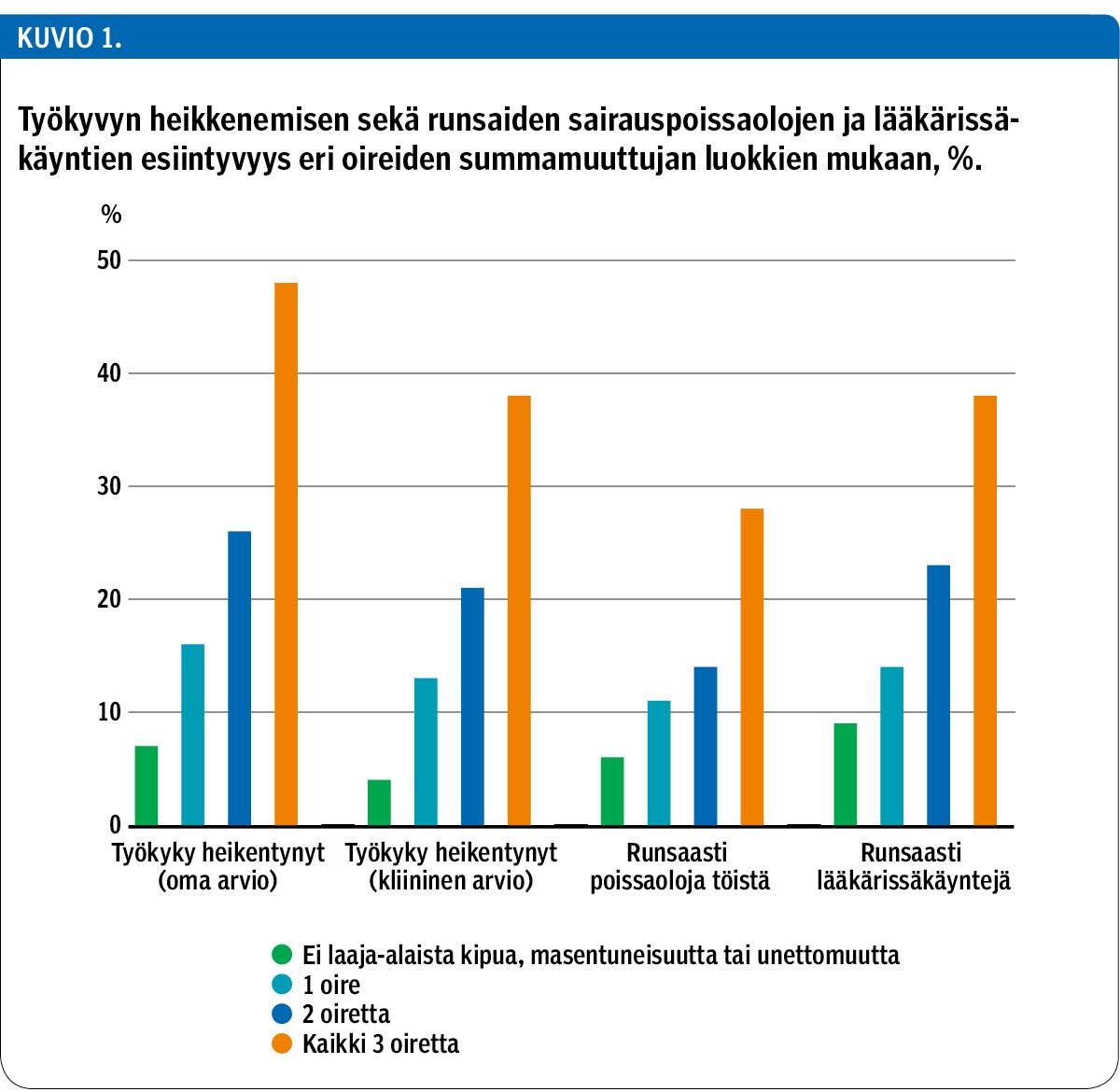
Joka kymmenennen työkyky oli heikentynyt. Heistä yli 80 %:lla oli joko laaja-alaista kipua, uniongelmia tai masennusoireita. Näiden kolmen oireen samanaikainen esiintyminen oli voimakkaasti yhteydessä itse arvioituun työkyvyn heikkenemiseen (riskisuhde OR 10,2; 95 %:n LV 7,3–14,4), lääkärin arvioon työkyvyn heikkenemisestä (OR 10,7; 95 %:n LV 7,4–15,4), runsaisiin sairauspoissaoloihin (OR 4,2; 95 %:n LV 2,9–6,2) ja lääkärissäkäynteihin (OR 5,0; 95 % LV 3,6−6,9).
Päätelmät
Laaja-alainen kipu samanaikaisen unettomuuden ja masentuneisuuden kanssa oli suoraviivaisesti ja voimakkaasti yhteydessä työkyvyn heikkenemiseen, terveyspalvelujen käyttöön ja sairauspoissaoloihin. Riskit kasvoivat moninkertaisiksi oireiden määrän lisääntyessä.
Terveydenhuollossa kipupotilaiden kivun laaja-alaisuus sekä unettomuus- ja masennusoireet tulisi kartoittaa systemaattisesti ja hoitaa mahdollisimman varhain, jotta erityisesti työikäisten työkykyä voitaisiin paremmin tukea.
Tuki- ja liikuntaelinten (TULE) kivut ja niistä johtuva työkyvyttömyys ovat työelämän suuria murheenkryynejä. Suomalaisilla on niska- ja hartiaseudun kipuja yleisemmin kuin muilla eurooppalaisilla. Selkäkipuakin on keskimääräistä enemmän (1). Kelan maksamat sairauspäivärahakaudet TULE-sairauksien takia ovat muutaman viime vuoden aikana hieman vähentyneet, mutta poissaolopäivät eivät (2). Kipu on edelleen sekä lyhytaikaisen että pysyvän työstä poissaolon yleisimpiä syitä. Verrattuna muihin Euroopan maihin Suomessa ollaan kipuoireiden vuoksi huomattavasti enemmän poissa töistä, jopa kolme kertaa niin paljon kuin Ruotsissa ja Isossa-Britanniassa (3). Toiseksi eniten kipuoireista johtuvia poissaoloja on Norjassa, sielläkin vain hieman yli puolet Suomen poissaoloista.
Kipuun liittyy tyypillisesti useita muita oireita. Norjalaisessa väestötutkimuksessa todettiin, että mitä useammalla alueella tutkittavilla oli kipua, sitä enemmän he raportoivat myös suoliston toiminnallisia oireita, ihottumaa, huimausta, väsymystä ja uniongelmia (4). Kivun ja unihäiriön välinen yhteys onkin osoittautunut vahvaksi (5,6,7). Nykykäsityksen mukaan unihäiriö edeltää kipuoireiden ilmaantumista useammin kuin kipu unettomuutta (8). Masennuksen yhteys kipuun – ja erityisesti laaja-alaiseen kipuun – on myös osoitettu monissa tutkimuksissa, myös suomalaisissa aineistoissa (9,10). Krooninen laaja-alainen kipu esiintyy yllättävän usein muidenkin mielenterveyden häiriöiden, esimerkiksi kaksisuuntaisen mielialahäiriön, kanssa (11).
Laaja-alainen kipuoireilu, ns. monen paikan kipu, onkin viime vuosina ollut tutkijoiden kasvavan mielenkiinnon kohteena. Tuoreet tutkimukset osoittavat, että kipua esiintyy hyvin usein samanaikaisesti useammalla kuin yhdellä kehon alueella. Mitä laajemmin on kipua, sitä suurempi on koetun työkyvyn heikkenemisen ja objektiivisesti mitatun työkyvyttömyyden riski (12,13,14). Myös masennus ja unihäiriö ennustavat itsenäisesti työkyvyttömyyttä (15,16,17). Työkyvyttömyyseläkettä hakeneiden joukossa joka kolmannella oli sekä TULE-sairaus että mielenterveyden häiriö (18). Työkyvyttömyyden riski on siis oletettavasti erilainen riippuen siitä, onko potilaalla pelkkä kipuoire vai poteeko hän kivun lisäksi myös uniongelmia ja masentuneisuutta. Varsin vähän tiedetään näiden yleisten oireiden yhteisesiintyvyyden vaikutuksesta työkykyyn tai terveyspalvelujen käyttöön.
Tämän tutkimuksen tavoitteena oli tutkia suomalaisessa työssäkäyvässä väestössä laaja-alaisen kivun, uniongelmien ja masennusoireiden samanaikaisen esiintymisen yhteyttä työkyvyn heikkenemiseen, lääkärissäkäyntien määrään ja sairauspoissaoloihin.
Aineisto ja menetelmät
Tutkimusaineisto
Vuosina 2000−2001 toteutetussa suomalaisessa Terveys 2000 -tutkimuksessa 30 vuotta täyttänyttä väestöä edustavasta 8 028 henkilön otoksesta saatiin 93 %:ia koskevat tärkeimmät terveyttä ja toimintakykyä koskevat tiedot, 88 % osallistui terveyshaastatteluun, 80 % laajaan terveystarkastukseen ja 5 % suppeampaan kotiterveystarkastukseen. Tutkimus sisälsi useiden kyselyjen ja haastattelujen lisäksi myös lääkärin tekemän kliinisen tarkastuksen ja tutkimushoitajan suorittaman oirehaastattelun. Aineiston ja menetelmien perusteelliset kuvaukset löytyvät THL:n verkkosivuilta (19).
Tämän tutkimuksen kohteena oli 3 845 viimeksi kuluneen 12 kuukauden aikana työssä ollutta 30−64-vuotiasta suomalaista, jotka osallistuivat kliiniseen tutkimukseen ja oirehaastatteluun sekä vastasivat kyselyihin.
Laaja-alaisen tuki- ja liikuntaelinkivun mittari
Oirehaastattelussa tutkittavilta kysyttiin edeltävien 30 päivän aikana koetusta kivusta, särystä tai liikearkuudesta selässä, niskassa, hartiassa, olkapäässä, kyynärpäässä, ranteissa, sormissa, lonkassa, polvessa, nilkassa tai jalkaterässä. Alueet yhdistettiin neljäksi anatomiseksi alueeksi: niska ja hartiat, yläraajat, alaselkä sekä alaraajat. Tutkittavalla katsottiin olevan laaja-alaista tuki- ja liikuntaelinkipua, jos hänellä oli ollut kipua vähintään kahdella mainituista alueista.
Masentuneisuuden mittari
Masentuneisuutta mitattiin kansainvälisesti käytetyllä ja standardoidulla 21-osioisella Beckin masennuskyselyllä Raitasalon mukaan muokattuna (20,21). Mittari kuvaa ajankohtaisia masennusoireita viisiportaisella asteikolla. Masennuskyselyn kokonaispistemäärän perusteella masentuneisuus luokiteltiin seuraavasti: ei masentuneisuutta (0−9 pistettä), lievä masentuneisuus (10−18 pistettä) ja keskivaikea tai vakava masentuneisuus (yli 18 pistettä). Lopullisissa analyyseissä luokat yhdistettiin kahteen ryhmään: 1) ei masentuneisuutta (0−9 pistettä) ja 2) masentuneisuutta (yli 9 pistettä).
Unihäiriön mittari
Tutkittavilta kysyttiin, oliko heillä ollut unettomuutta tai unihäiriöitä viimeksi kuluneen kuukauden aikana (viisiportainen asteikko: ei lainkaan – erittäin paljon). Heidät luokiteltiin kahteen ryhmään: 1) unihäiriötä ei lainkaan tai melko vähän ja 2) unihäiriöitä ainakin jonkin verran.
Työkykyä mittaavat muuttujat
Työkykyä mitattiin sekä tutkittavan omalla arviolla että tutkimuksen kliinisen osuuden toteuttaneen lääkärin tutkimuksessaan tekemän arvion perusteella. Tutkittavaa pyydettiin arvioimaan nykyistä työkykyään asteikolla, jonka oletuksen mukaan se on parhaimmillaan ollut 10 pistettä. Työkyky oli heikentynyt, jos pistemäärä oli 7 tai alle. Tutkimuslääkäri puolestaan arvioi tutkittavan työkykyä suhteessa tämän omaan tai sitä vastaavaan työhön. Työkyky luokiteltiin heikentyneeksi, jos lääkäri arvioi tutkittavan osittain tai täysin työkyvyttömäksi.
Lääkärissäkäynnit
Tutkittavilta kysyttiin, kuinka monta kertaa he olivat sairauden takia käyneet lääkärissä viimeksi kuluneiden 12 kuukauden aikana muutoin kuin sairaalaan sisään otettuna potilaana. Tutkittavat luokiteltiin kahteen ryhmään: 1) 0−5 kertaa, 2) enemmän kuin 5 kertaa.
Sairauspoissaolot
Tutkittavilta kysyttiin, kuinka monta kokonaista päivää he olivat olleet poissa työstä terveydentilansa vuoksi viimeksi kuluneiden 12 kuukauden aikana. Heidät luokiteltiin kahteen ryhmään: 1) poissa sairauden takia enintään 17 päivää, 2) enemmän kuin 17 päivää. Raja-arvo 17 päivää edustaa kunnan palveluksessa olevien työntekijöiden sairauspäivien keskiarvoa vuodessa.
Mahdolliset sekoittavat tekijät
Monimuuttuja-analyyseissä otettiin huomioon seuraavat tekijät, joiden voitiin aiemman tutkimustiedon perusteella olettaa sekoittavan selittävien tekijöiden ja tulosmuuttujien välistä yhteyttä: ikä, sukupuoli, siviilisääty, peruskoulutus, painoindeksi, tupakointi, liikunta, fyysisesti raskas työ (joutuu nostamaan tai kantamaan raskaita esineitä, kaivamaan, lapioimaan tai hakkaamaan), työstressi Karasekin mallin mukaan (työssä paljon vaatimuksia mutta vähän vaikutusvaltaa) sekä pitkäaikaiset sairaudet (verenkiertoelinsairaus, hengityselinsairaus, neurologinen sairaus, syöpä, diabetes, vatsahaava tai pysyvä vamma). Lisäanalyyseissä otettiin huomioon vielä lääkärin diagnosoima TULE-sairaus ja mielenterveyden häiriö, joka perustui CIDI-haastatteluun (Composite International Diagnostic Interview).
Tilastolliset menetelmät
Laaja-alainen kipu, masentuneisuus ja unihäiriö yhdistettiin yhdeksi muuttujaksi, jolla määriteltiin tutkittavan status suhteessa näihin kolmeen oireeseen. Heidät jaettiin seuraaviin luokkiin: 1) ei mitään kolmesta oireesta, 2) yksi oire, 3) kaksi oiretta ja 4) kaikki kolme oiretta.
Tämä summamuuttuja ristiintaulukoitiin neljän edellä esitetyn tulosmuuttujan kanssa, jotka ovat: oma arvio työkyvystä, lääkärin kliininen arvio työkyvystä, lääkärissäkäynnit ja sairauspoissaolot. Ryhmien väliset erot suhteessa neljään työkykymittariin testattiin Khiin neliö -testillä ja ne todettiin kaikissa analyyseissä tilastollisesti erittäin merkitseviksi, sillä p-arvo oli < 0,001. Lisäksi tehtiin monimuuttuja-analyysit kaikille neljälle tulosmuuttujalle käyttäen logistista regressiota. Näin vakioitiin edellä kuvattujen muuttujien mahdollinen sekoittava vaikutus. Analyysit tehtiin SAS-ohjelmiston versiolla 9.4 (SAS Institute, USA).
Tulokset
Tutkimusjoukossa oli 3 845 työssäkäyvää henkilöä, joiden keski-ikä oli 45 vuotta (keskipoikkeama 9 vuotta), ja 51 % heistä oli miehiä. Tutkittavista 9 %:lla oli oman arvionsa mukaan heikentynyt työkyky (n = 346). Lääkärin arvion mukaan työkyvyltään heikentyneiden osuus oli 12 % (n = 461). Tutkimusta edeltäneen vuoden aikana vähintään viisi kertaa lääkärissä oli käynyt 15 % tutkittavista (n = 577) ja sairauslomalla enemmän kuin 17 päivää oli ollut 10 % tutkittavista (n = 384).
Tutkimukseen osallistuneista alle puolet (46 %) ei ollut kokenut tutkimuksen aikoihin masentuneisuutta, unihäiriöitä eikä laaja-alaista kipua (n = 1 769). Lievää masentuneisuutta oli 15 %:lla (n = 577), 5 % poti keskivaikeaa tai vakavaa masennusta (n = 192), 29 % unihäiriöitä (n = 1 115) ja 35 % laaja-alaista kipua (n = 1 346). Tutkittavista 31 %:lla oli vain yksi näistä kolmesta oireesta (n = 1 192), 16 %:lla oli kaksi (n = 615) ja 7 %:lla oli kaikki kolme oiretta (n = 269).
Tutkittavista, joiden työkyky oli heikentynyt, yli 80 %:lla oli vähintään yksi näistä kolmesta oireesta. Oireiden lukumäärä oli suoraan suhteessa työkyvyn heikkenemisen yleisyyteen sekä tutkitun subjektiivisen kokemuksen että lääkärin kliinisen arvion perusteella, työstä poissaoloon yli 17 päivää vuodessa ja yli viiteen lääkärissäkäyntiin vuodessa (kuvio 1). Niistä tutkittavista, joilla oli kaikki kolme oiretta, 48 % koki työkykynsä heikentyneeksi (52 %:lla työkyky ei ollut heikentynyt), kun taas niistä tutkittavista, joilla ei ollut mitään näistä oireista, vain 7 %:lla oli työkyky heikentynyt (93 %:lla ei ollut heikentynyt).
Yhteydet vakioitiin useiden (mahdollisten) sekoittavien tekijöiden suhteen, mutta niiden sekoittava vaikutus osoittautui suhteellisen heikoksi. Vakioitunakin heikentyneen työkyvyn riskisuhde oli 10-kertainen, kun laaja-alainen kipu, unettomuus ja masentuneisuus esiintyivät yhtä aikaa. Sairauspoissaolojen ja lääkärissäkäyntien riski oli 4−5-kertainen (kuvio 2).
Analyysit tehtiin vielä ositettuna eli tutkimalla edellä mainittuja yhteyksiä nuoremmilla vs. iäkkäämmillä, naisilla vs. miehillä, liikunnallisesti aktiivisilla vs. passiivisilla, ylipainoisilla vs. normaalipainoisilla, fyysisesti raskasta vs. kevyempää työtä tekevillä, työn stressaamilla vs. ei-stressaantuneilla, mutta yhteydet säilyivät samanlaisina.
Lisäksi halusimme selvittää, kuinka paljon oireet itsessään lisäävät heikentyneen työkyvyn ja terveyspalvelujen lisääntyneen käytön riskiä silloin, kun otetaan huomioon myös mahdollinen kliininen TULE- tai psyykkinen sairaus. Siksi monimuuttujamalli vielä "ylivakioitiin" lääkärin diagnosoimalla TULE-sairaudella ja mielenterveyden häiriöllä. Riskisuhteet laskivat hieman, mutta säilyivät silti moninkertaisina: kolmen oireen yhteisesiintyminen oli yhteydessä itse arvioituun heikentyneeseen työkykyyn (riskisuhde OR 6,9-kertainen, 95 %:n LV 4,8−9,9), lääkärin arvioimaan työkyvyn heikkenemiseen (OR 6,0; 95 %:n LV 4,0−9,0), yli 17 päivän sairauspoissaoloihin (OR 2,9; 95 %:n LV 1,9−4,4) ja yli viiteen lääkärissäkäyntiin (OR 3,6; 95 %:n LV 2,5−5,0).
Pohdinta
Suurin osa kansallisesti edustavan tutkimuksemme työssäkäyvistä suomalaisista poti joko laaja-alaista kipua, masentuneisuutta tai unihäiriöitä. Laaja-alaista kipua oli joka kolmannella, uniongelmia lähes kolmanneksella ja masennusoireita oli joka viidennellä. Näistä kahta oiretta kertoi kokevansa joka kuudes työssäkäyvä. Kaikkia kolmea oiretta yhtä aikaa koki seitsemän tutkittavaa sadasta. Se tarkoittaa käytännössä lähes 200 000 työelämässä olevaa suomalaista, jotka tutkimuksemme perusteella tarvitsevat lääkäripalveluja ja sairauslomaa huomattavasti keskimääräistä enemmän.
Tutkimuksemme vahvistaa näkemystä, että työkyvyn kannalta on täysin eri asia, poteeko ihminen vain paikallisesti rajoittunutta kipua vai onko kipuoireilu laaja-alaista. Työkyky on erityisesti uhattuna, kun kipuilun kanssa esiintyy myös uniongelmia ja masentuneisuutta (kuvio 3). Heikentyneen työkyvyn riski lisääntyy lähes eksponentiaalisesti, kun nämä oireet esiintyvät samanaikaisesti. Myös lääkärissäkäynnit ja sairauspoissaolot moninkertaistuvat. Tuloksemme ovat yhteneviä aiempien tutkimusten kanssa, joissa kipu ja unettomuus tai kipu ja masennus ovat vahvistaneet toistensa työkyvyttömyyttä lisäävää vaikutusta. Aiemmissa tutkimuksissa ei ole otettu huomioon kivun laaja-alaisuutta eikä kaikkien kolmen oireen (kipu, uni, mieliala) yhtäaikaista vaikutusta työkykyyn (22,23).
Kipu on viime vuosikymmenenä ollut vilkkaan tutkimuksen kohteena. Mistään muusta niin yleisestä oireesta ei ole saatu yhtä paljon uutta tutkimustietoa. Aivojen kuvantamistutkimukset ovat avanneet uudet näkymät kipuun, ja erityisesti käsitys kroonisesta kivusta on muuttunut. Nykyään ymmärretään, että kipu on sataprosenttisesti aivojen tuottamaa. Kipu on täysin yksilöllinen, mutta aina todellinen kokemus. Suurin osa kipuoireilusta on hyvänlaatuista, epäspesifistä oireilua, jonka taustalta ei ole löydettävissä tarkkaa, oireita selittävää perifeeristä patofysiologiaa. Sellaisia ovat selkäkivut yli 90-prosenttisesti, olkapään ja yläraajan kivut yli 70-prosenttisesti ja niska-hartiaseudun kivut lähes aina. Osalle akuuttia kipua potevista kehittyy krooninen kiputila. Kipu, olipa se saanut alkunsa olkapäävammasta tai polven nivelrikosta, muuttuu kroonistuessaan usein ns. sentraaliseksi kivuksi, jossa keskushermoston ja aivojen kipuradat ylläpitävät kipukokemusta (24,25). Kroonisessa kivussa alkuperäisellä perifeerisellä kudosvauriolla ei ole enää juuri merkitystä eikä kipu ole enää merkki vaarasta.
Olisi tärkeää omaksua kliinistä tarkastelua laajempi biopsykososiaalinen näkemys kivusta. Perusterveyden- ja työterveyshuollossa kipuoireinen potilas pitäisi "ottaa haltuun", kohdata empaattisesti ja varata hänelle riittävästi aikaa – erityisesti jos on kyseessä pitkittynyt kipu. Kipupotilaalle pitäisi tarjota oikeaa tietoa kivun kroonistumisen piirteistä ja sen hoitomuodoista, jotka poikkeavat akuutin kivun hoidosta. Häntä kannattaa rauhoittaa peloista samalla seuloen välittömiä kliinisiä toimenpiteitä edellyttäviä "punaisia lippuja" (kuume, laihtuminen, suurienergiainen vamma, osteoporoosi, syöpähistoria…). Huomattavasti nykyistä nopeammin ja tehokkaammin pitäisi kuitenkin siirtyä tarkastelemaan ns. "keltaisia lippuja", jolla tarkoitetaan työkyvyttömyysriskiä lisääviä psykososiaalisia tekijöitä, kuten pelko-välttämiskäyttäytymistä ja negatiivisia asenteita.
Työkyvyn kannalta oleellista onkin tunnistaa kipuoireisten joukosta ne, joiden riski ajautua työkyvyttömäksi on suurentunut ja ohjata heidät varhaisessa vaiheessa oikealle hoito- ja työkyvyn tukipolulle. Kivun kroonistumisen ja siihen liittyvän työkyvyttömyyden riskiä voidaan ennustaa varsin hyvin suhteellisen yksinkertaisilla kyselyillä (26,27). Tästä on esimerkkinä ruotsalainen validoitu Örebro-kysely, jonka suomenkielinen käännös löytyy Facultasin Krooninen kipu -suositusten liitteestä 1 (Lintonin kipukysely) (28).
Yksinkertaisinta seulontaa on kysyä jokaiselta kipuoireiselta potilaalta kipualueiden lukumäärä, nukkuminen ja masennusoireet muutamalla kysymyksellä (taulukko 1) ja tarvittaessa hoitaa kaikkia näitä oireita, eikä pelkästään keskittyä perifeerisen kudosvaurion etsimiseen ja kivun poistamiseen. Tutkimuksista tiedetään, että kipu ei välttämättä lievity, jos taustalla olevaa masennusta tai unettomuutta ei hoideta (29,30,31). Pitkäaikaisen kivun poistaminen tai edes sen lievittäminen merkittävästi on vaikeaa, joskus jopa mahdotonta. Kipua potevan ihmisen työssä selviytymistä, elämänlaatua ja yleistä pärjäämistä kivusta huolimatta voidaan kuitenkin parantaa terveydenhuollon oikeanlaisilla tukitoimilla. Koska lääkkeiden teho kroonisessa kivussa on osoittautunut melko vaatimattomaksi, tärkeä rooli on lääkkeettömillä hoitomuodoilla. Aktiivisuutta kannattaa painottaa. Sairausloman kirjoittaminen on merkittävä lääketieteellinen interventio, joka harvoin parantaa kroonisen kivun ja jolle pitäisi etsiä vaihtoehtoja.
Tutkimuksemme analyysit tehtiin kansallisesti edustavasta Terveys 2000 -aineistosta, jossa osallistumisprosentti oli suuri, jolloin todennäköisyys sille, että valikoitumisharha vääristäisi merkittävästi tuloksiamme, on pieni. Tulokset voidaan siten yleistää koskemaan koko Suomen työssäkäyvää väestöä. Suurin osa kyselyissä ja haastatteluissa olleista kysymyksistä perustuu standardoituihin ja validoituihin mittareihin.
Itseraportoituihin tietoihin liittyy luonnollisesti aina epätarkkuutta. Mitä lyhemmältä aikajaksolta tutkittavia pyydetään muistamaan erilaisia tapahtumia, sitä epätodennäköisempää on muistamisharha (32). Kipua eri anatomisilla alueilla kysyttiin edellisen kuukauden ajalta. Vastaava kysymys on laajalti käytössä kipuepidemiologisissa tutkimuksissa. Työkykyä mitattiin subjektiivisilla arvioilla tämänhetkisestä työkyvystä ja sairauspoissaolojen määrästä edellisen 12 kuukauden aikana, sekä objektiivisemmalla, lääkärin kliiniseen tutkimukseen perustuvalla arviolla tutkittavan työkyvystä. Sairauspoissaolopäivien aliraportointi lienee yleisempää kuin yliarviointi, eikä epätarkkuus tähän suuntaan yleensä aiheuta havaittujen yhteyksien virheellistä korostumista.
Suuri tutkimusaineisto mahdollisti usean sekoittavan tekijän samanaikaisen vakioinnin. Vakioinnin vaikutus riskisuhteisiin jäi suhteellisen heikoksi. On epätodennäköistä, että mikään vakioimatta jäänyt tekijä aiheuttaisi merkittävää harhaa havaitsemissamme riskisuhteissa. Koska tulokset kuvaavat oireiden yhteisesiintyvyyden ja työkyvyn välistä suhdetta, ne todennäköisesti pysyvät melko stabiileina ajassa, vaikka yksittäisissä oireissa tai työkyvyn indikaattoreissa tapahtuisikin määrällistä muutosta ajan kuluessa.
Tuloksemme perustuivat poikkileikkausaineistoon, jossa kipu, unettomuus, masennusoireet, heikentynyt työkyky, sairauspoissaolot ja lääkärissäkäynnit ovat mitattu yhtä aikaa. Sen vuoksi pitkälle meneviä päätelmiä oireiden, työkyvyn heikkenemisen ja lääkärissäkäyntien ajallisista suhteista ei voida tehdä. Oletamme, että kipu yhdessä uniongelman ja masentuneisuuden kanssa aiheuttaa työkyvyn heikkenemistä, mutta on myös mahdollista, että kipu on johtanut työkyvyn heikkenemiseen, joka puolestaan on aiheuttanut unettomuutta ja masennusta. Käytännössä ei kuitenkaan liene tärkeää, mikä näistä tekijöistä on edeltänyt toista.
Jotta työkyky pystyttäisiin palauttamaan tai osatyökykyisen työssä jatkamista pystyttäisiin tukemaan, on oleellista tunnistaa laaja-alaisen kivun kanssa esiintyvät unihäiriöt ja masentuneisuus ja pyrkiä vaikuttamaan kaikkiin näihin oireisiin. Perus- ja työterveyshuoltoon olisikin syytä kehittää erityisesti kipupotilaille toimivia hoito- ja työkyvyn tukipolkuja tarjoamalla monipuolisia kivunhallintakeinoja esimerkiksi ryhmätoiminnan ja psykososiaalisten interventioiden muodossa.
Helena Miranda, Leena Kaila-Kangas ja Markku Heliövaara: ei sidonnaisuuksia.
Kari-Pekka Martimo: lisenssitulot ja tekijänpalkkiot (Kustannus Oy Duodecim), osakkeet (rahastoja ja Orion).
Tästä asiasta tiedettiin
Laaja-alainen kipu, unettomuus ja masentuneisuus ovat yleisiä oireita työssäkäyvillä.
Aiemmat tutkimukset ovat keskittyneet arvioimaan näiden oireiden erillisiä vaikutuksia työkykyyn. Yhteydet ovat osoittautuneet voimakkaiksi.
Näiden kolmen oireen yhteisesiintyvyyttä ja yhteisvaikutusta työkykyyn ei ole aiemmin tutkittu.
Tämä tutkimus opetti
Laaja-alainen kipu esiintyy usein yhdessä unettomuuden ja masennusoireiden kanssa.
Oireiden samanaikainen esiintyminen on voimakkaasti yhteydessä heikentyneeseen työkykyyn, sairauspoissaoloihin ja lääkärissäkäynteihin. Yhteys on suoraviivainen, ja riski kasvaa moninkertaiseksi oireiden lisääntyessä.
Niistä tutkittavista, joiden työkyky on heikentynyt, yli 80 %:lla on ainakin yksi näistä kolmesta oireesta.
- 1
- Farioli A, Mattioli S, Quaglieri A, Curti S, Violante FS, Coggon D. Musculoskeletal pain in Europe: the role of personal, occupational, and social risk factors. Scand J Work Environ Health 2014;40:36–46.
- 2
- Kelan tilastollinen vuosikirja 2013. Julkaisija: Kansaneläkelaitos. Helsinki 2014.
- 3
- Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. Eur J Pain 2006;10:287–333.
- 4
- Tschudi-Madsen H, Kjeldsberg M, Natvig B ym. A strong association between non-musculoskeletal symptoms and musculoskeletal pain symptoms: results from a population study. BMC Musculoskelet Disord 2011;12:285.
- 5
- Miranda H, Viikari-Juntura E, Punnett L, Riihimäki H. Occupational loading, health behavior and sleep disturbance as predictors of low-back pain Scand J Work Environ Health 2008;34:411–9.
- 6
- Wilson KG, Eriksson MY, D’Eon JL, Mikail SF, Emery PC. Major depression and insomnia in chronic pain. Clin J Pain 2002;18:77–83.
- 7
- Kaila-Kangas L, Kivimäki M, Härmä M ym. Sleep disturbances as predictors of hospitalization for back disorders - a 28-year follow-up of industrial employees. Spine 2006;31:51–6.
- 8
- Finan PH, Goodin BR, Smith MT. The association of sleep and pain: an update and a path forward. J Pain 2013;14:1539–52.
- 9
- Miranda H, Kaila-Kangas L, Ahola K. Särkyä ja alakuloa – tuki- ja liikuntaelinten kivun ja masentuneisuuden yhteisesiintyvyys Suomessa, Työterveyslaitos, Helsinki 2011. www.ttl.fi/fi/verkkokirjat/Documents/Sarkya_ja_alakuloa.pdf
- 10
- Kaila-Kangas L, Haukka E, Miranda H ym. Common mental and musculoskeletal disorders as predictors of disability retirement among Finns. J Affect Disord 2014;165:38–44.
- 11
- Nicholl BI, Mackay D, Cullen B ym. Chronic multisite pain in major depression and bipolar disorder: cross-sectional study of 149,611 participants in UK Biobank. BMC Psychiatry 2014;10:14:350.
- 12
- Miranda H, Kaila-Kangas L, Heliövaara M ym. Musculoskeletal pain at multiple sites and its effects on work ability in a general working population. Occup Environ Med 2010;67:449–55.
- 13
- Haukka E, Kaila-Kangas L, Ojajärvi A ym. Pain in multiple sites and sickness absence trajectories: a prospective study among Finns. Pain 2013;154:306–12.
- 14
- Markkula R. Fibromyalgia: background factors and impact on mortality and ability to work. Väitöskirja. Helsinki: Helsingin yliopisto 2014.
- 15
- Pensola T, Gould R, Polvinen A. Ammatit ja työkyvyttömyyseläkkeet. Masennukseen, muihin mielenterveyden häiriöihin sekä tuki- ja liikuntaelinten sairauksiin perustuvat eläkkeet. Sosiaali- ja terveysministeriön selvityksiä 2010:16.
- 16
- Rahkonen O, Lallukka T, Kronholm E, Vahtera J, Lahelma E, Laaksonen M. Sleep problems and sickness absence among middle-aged employees. Scand J Work Env Health 2012;38:47–55.
- 17
- Hendriks SM, Spijker J, Licht CM ym. Long-term work disability and absenteeism in anxiety and depressive disorders. J Affect Disord 2015;178:121–30.
- 18
- Gould R, Laaksonen M, Kivekäs J ym. Työkyvyttömyyseläkettä edeltävät vaiheet. Asiakirja-aineistoon perustuva tutkimus. Helsinki: Eläketurvakeskuksen raportteja 6/2014.
- 19
- Heistaro S, toim. Menetelmäraportti. Terveys 2000 -tutkimuksen toteutus, aineisto ja menetelmät. Kansanterveyslaitoksen julkaisuja B 6/2005. www.julkari.fi/handle/10024/78181 (28.9.2015)
- 20
- Beck AT, Ward CH, Mendelson M, Mock J, Erbaugh J. An inventory for measuring depression. Archives of general psychiatry. 1961;4:561–71.
- 21
- Raitasalo R. Depressio ja sen yhteys psykoterapian tarpeeseen. Kansaneläkelaitoksen julkaisuja A 13, Helsinki 1977.
- 22
- Lallukka T, Øverland S, Haaramo P, Saastamoinen P, Bjorvatn B, Sivertsen B. The joint contribution of pain and insomnia to sickness absence and disability retirement: a register-linkage study among Norwegian and Finnish employees. Eur J Pain 2014;18:883–92.
- 23
- Demyttenaere K, Bonnewyn A, Bruffaerts R, Brugha T, De Graaf R, Alonso J. Comorbid painful physical symptoms and depression: prevalence, work loss, and help seeking. J Affect Disord 2006;92:185–93.
- 24
- Lluch E, Torres R, Nijs J, Van Oosterwijck J. Evidence for central sensitization in patients with osteoarthritis pain: a systematic literature review. Eur J Pain 2014;18:1367–75.
- 25
- Sanchis M, Lluch E, Nijs J, Struyf F, Kangasperko M. The role of central sensitization in shoulder pain: a systematic literature review. Semin Arthritis Rheum 2014;44:710–6.
- 26
- Linton SJ, Boersma K. Early identification of patients at risk of developing a persistent back problem: the predictive validity of the Orebro Musculoskeletal Pain Questionnaire. Clin J Pain 2003;19:80–6.
- 27
- Taimela S, Malmivaara, Justén S ym. The effectiveness of two occupational health intervention programmes in reducing sickness absence among employees at risk. Two randomised controlled trials. Occup Environ Med 2008;65:236–41.
- 28
- Pakkala I, toim. Facultas toimintakyvyn arviointi: Krooninen kipu. Kustannus Oy Duodecim, TELA 2008.
- 29
- Bair MJ, Robinson RL, Katon W, Kroenke K. Depression and pain comorbidity: a literature review. Arch Intern Med 2003;163:2433–45.
- 30
- Kroenke K, Wu J, Bair MJ, Krebs EE, Damush TM, Tu W. Reciprocal relationship between pain and depression: a 12-month longitudinal analysis in primary care. J Pain 2011;12:964–73.
- 31
- Sivertsen B, Lallukka T, Petrie KJ, Steingrímsdóttir OA, Stubhaug A, Sivert Nielsen C. Sleep and pain sensitivity in adults. Pain 2015;156:1433–9.
- 32
- Miranda H, Gold JE, Gore R, Punnett L. Recall of prior musculoskeletal pain. Scand J Work Environ Health 2006;32:294–9.
Concurrent widespread pain, insomnia and symptoms of depression – a serious threat to work ability?
Background
The purpose of this study was to assess the impact of widespread pain co-occurring with sleep problems and symptoms of depression on work ability, medical visits and sickness absence among a representative sample of working Finns aged 30 or more years.
Methods
The essential information on health, work status etc. was obtained from 93% of the original nationally representative sample. Information was collected using several questionnaires, interviews and clinical examination. The subsample for this paper consisted of 3845 subjects who were actively working.
Results
The co-occurrence of widespread pain, symptoms of depression or sleep problems was strongly associated with an increased risk of reduced work ability, more than 17 days of sickness absence per year, or more than 5 yearly visits to a doctor. The increases in the risks were linear and multiplicative. Of those whose work ability was reduced based on either subjective or objective assessment, more than 80% had at least one of these symptoms.
Conclusions
Widespread pain co-occurring with insomnia and symptoms of depression poses a significant threat to work ability. The combination was also related to higher sickness absence rates as well as more medical visits. These common symptoms need to be systematically screened for and treated with versatile means in order to prevent work disability. More effective pain management practices should be developed especially in primary health care and in the occupational health service in particular.