Diagnoosiviiveet ovat syynä viidesosaan korvattavista potilasvahingoista
Lähtökohdat Suomessa korvataan vuosittain 2 000–2 500 potilasvahinkoa. Niistä osa liittyy puutteelliseen diagnostiikkaan. Näitä hoitovahinkoja ei ole aikaisemmin analysoitu vahinkoaineistojen perusteella maassamme.
Menetelmät Tutkimuksessa selvitettiin diagnoosiviiveiden aiheuttamat potilasvahingot kahden vuoden jaksoilla 2007–2008, 2017–2018 ja 2021–2022.
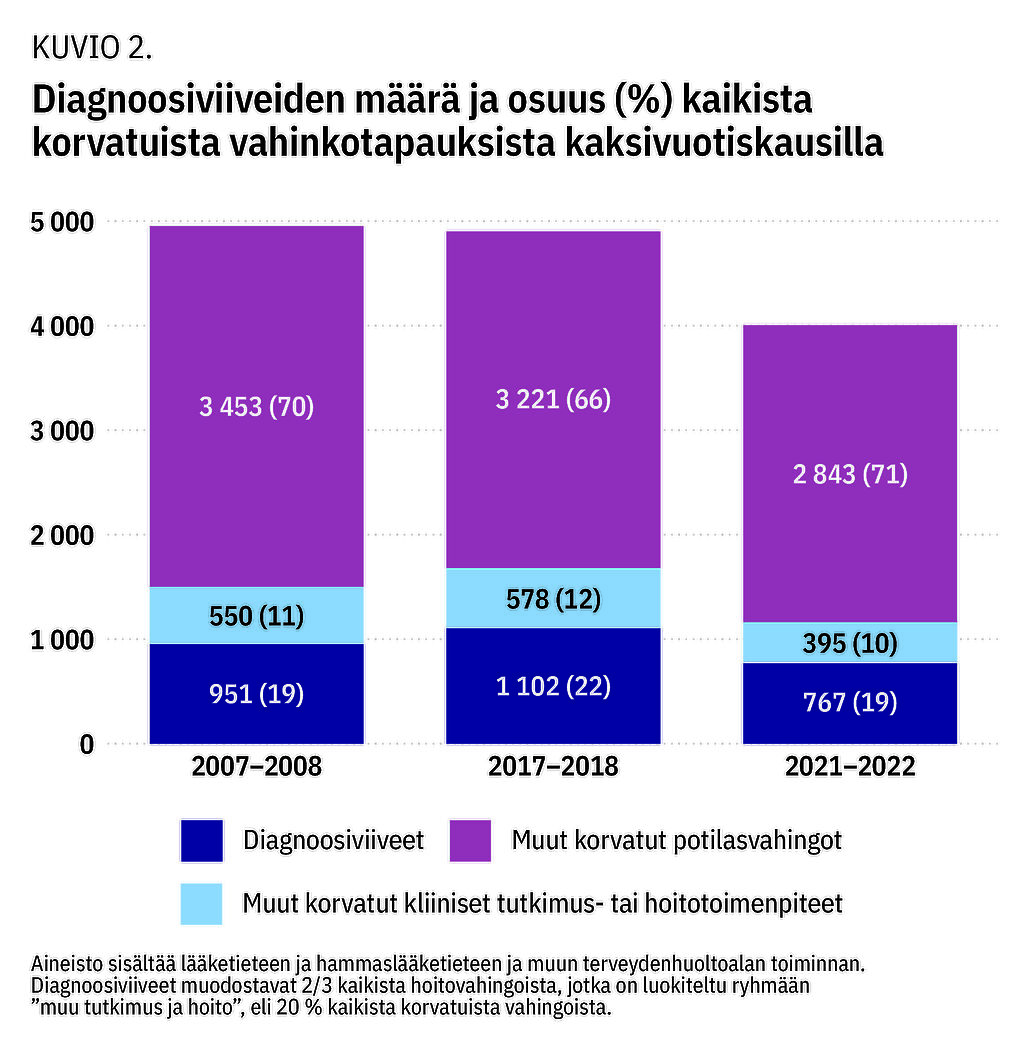
Tulokset Noin 20 % kaikista korvauspäätöksistä tehtiin diagnoosin ja hoidon viiveen perusteella, kuuden vuoden aikana yhteensä 2 550 tapausta. Pääosa korvatuista vahingoista liittyi päivystystoimintaan. Vakavia aivotapahtumien diagnoosiviiveitä oli yhteensä 151, näistä selkäydinkanavan alueen sairauksissa 116, sydän- ja verisuonitaudeissa 90, infektioissa 127 sekä umpilisäkkeen tulehduksen diagnostiikassa 68. Traumatologiassa puutteellisia diagnooseja oli sormien jänne- ja verisuonivammoissa 116, sormimurtumissa 115, värttinäluun alaosan ja ranteen murtumissa 111, reisiluun yläosan murtumissa 87, selkärangan murtumissa ja sijoiltaanmenoissa 83, sääriluun murtumissa 66, nilkan murtumissa 73 ja jalan alueen murtumissa 80. Syöpätaudeissa diagnoosiviiveitä ilmeni noin 50 tapausta vuodessa, yhteensä 326. Suurimmat alaryhmät olivat rinta-, aivo-, keuhko- ja paksusuolisyöpä.
Päätelmät Koulutuksessa ja kliinisessä työssä tulisi kiinnittää erityistä huomiota niihin potilasryhmiin, joiden kohdalla diagnoosiviiveet ovat toistuvia ja yleisiä. Potilasvahinkoja on syytä seurata ja diagnoosiviiveisiin johtavia syitä tulee analysoida terveydenhuollon laadun arvioimiseksi.
Potilasvakuutuskeskus (PVK) hoitaa maassamme keskitetysti potilasvahinkojen lääketieteellisen ja juridisen arvioinnin sekä vastaa korvauksista (1). Korvattavat potilasvahingot ovat liittyneet lain voimaan tulosta vuonna 1987 lähtien suurimmalta osin leikkauksiin ja muihin invasiivisiin toimenpiteisiin. Suurin osa korvattavista vahingoista, jotka eivät liity toimenpiteisiin, ovat aiheutuneet viiveistä sairauksien diagnostiikassa ja hoidossa.
Puutteelliseen tutkimukseen ja diagnostiikkaan on kiinnitetty huomiota jo 1980-luvulla (2). Erityisesti päivystystoimintoihin liittyy virhediagnostiikan riski, mikä voi viivästyttää esimerkiksi infektioiden, sydän- ja verisuonisairauksien sekä aivotapahtumien hoitoa ja olla kohtalokasta (3,4).
Diagnostiikan asianmukaisuutta arvioitaessa huomioidaan hoitohetkellä käytettävissä olleet esitiedot, kliiniset tutkimustulokset, toteutetut lisätutkimukset ja niistä tehdyt johtopäätökset. Toiminnan hyväksyttävyyttä arvioidaan kokeneen ammattihenkilön ammattistandardin mukaan. Jälkikäteen saatua tietoa ei käytetä asianmukaisuuden arvioinnissa.
Korvausperusteen edellytyksenä on, että diagnoosivirheen aiheuttaman viiveen seurauksena asianmukainen diagnoosi ja hoito on viivästynyt tai jäänyt toteutumatta, ja tästä on aiheutunut potilaalle määritettävissä oleva haitta. Jos diagnoosi on ollut oikea ja hoito on viivästynyt resurssisyistä, ei korvausperustetta synny edellyttäen, että hoidon kiireellisyys on arvioitu oikein.
Tässä korvauspäätöksiin perustuvassa tutkimuksissa on haluttu selvittää, mitkä diagnoosiryhmät ovat yleisiä ja onko niissä tapahtunut oleellisia muutoksia tarkastelujaksojen aikana. Vastaavaa selvitystä ei aikaisemmin ole maassamme tehty.
Aineisto ja menetelmät
Selvityksessä käytiin läpi Potilasvahinkokeskuksen kaksivuotiskausilla 2007–2008, 2017–2018 ja 2021–2022 korvaamat potilasvahingot, joissa korvausperusteena oli diagnoosiviive. Kliiniseen tutkimukseen ja hoitoon liittyneet korvauspäätökset on tapauskohtaisesti analysoitu ja luokiteltu diagnoosiryhmittäin. Vahinkojen vakavuutta ei ole diagnoosiryhmien välillä erikseen määritetty.
Arvioinnissa otettiin huomioon selkeiden virhediagnoosien lisäksi tapaukset, joissa diagnostiikka on ollut osittain oikein, mutta hoito oli alusta asti toteutettu virheellisen olettaman mukaisesti (esimerkiksi nilkkamurtuma oli huomattu, mutta sen vakavuutta ei ollut tunnistettu eikä hoito ollut alusta alkaen oikea).
Sen sijaan mukaan ei otettu tapauksia, jossa diagnoosi ja hoito ovat olleet alusta lähtien oikeat, mutta hoitoa olisi pitänyt prosessin aikana muuttaa (esimerkiksi värttinäluun alaosan murtuman kipsihoito, asennon huononeminen ja puutteellinen reagointi siihen). Artikkelin ensimmäinen kirjoittaja arvioi samoin kriteerein kunkin tarkastelujakson korvauspäätökset.
Tulokset
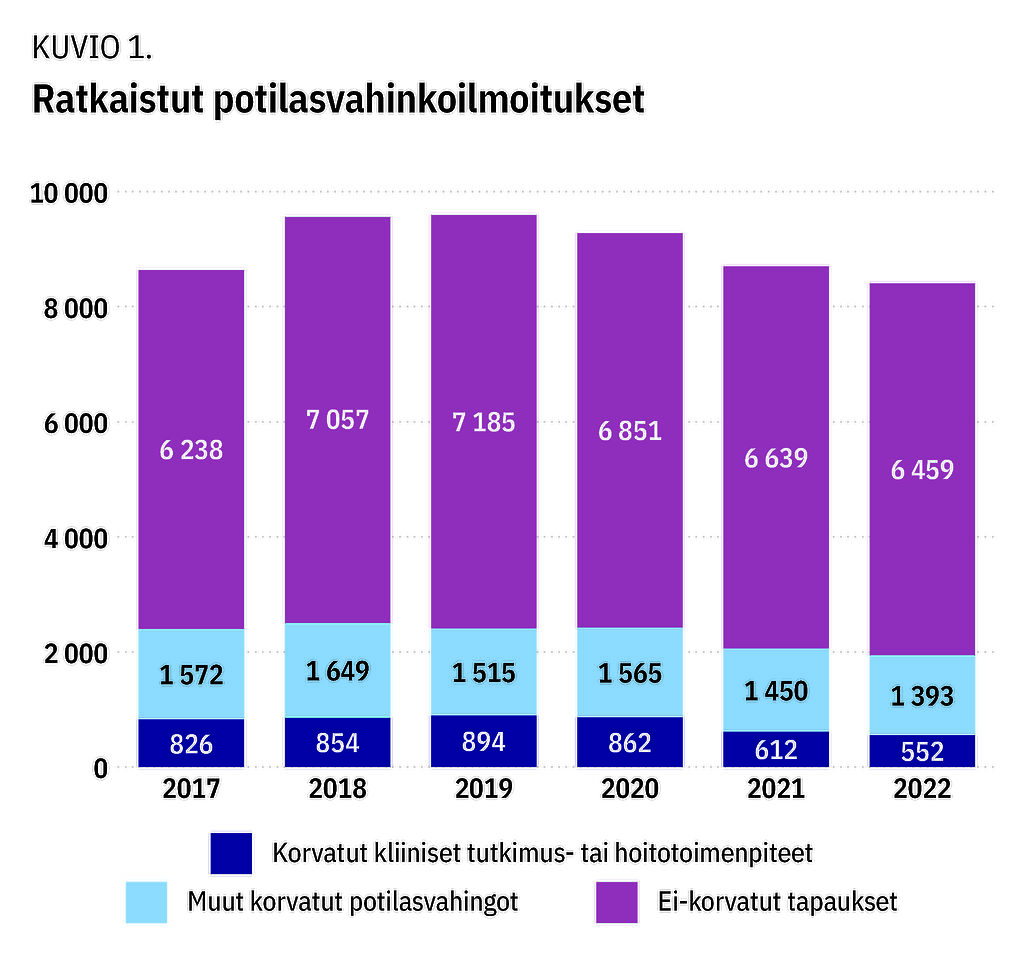
Korvattuja potilasvahinkoja, 2 000–2 500 vuodessa, on ollut vuosittain 23–24 % vahinkoilmoitusten kokonaismäärästä (kuvio 1). Diagnoosin ja hoidon viive on ollut korvausperuste tarkastelujaksojen aikana noin kahdessa kolmasosassa kliiniset tutkimus- ja hoitotoimenpiteet -ryhmän potilasvahingoista. Tämä on noin 20 % kaikista potilasvahingoista riippumatta kokonaismäärän vaihtelusta (kuvio 2). Korvattuja diagnoosiviiveitä oli kuuden vuoden tarkastelujaksolla yhteensä 2 550.
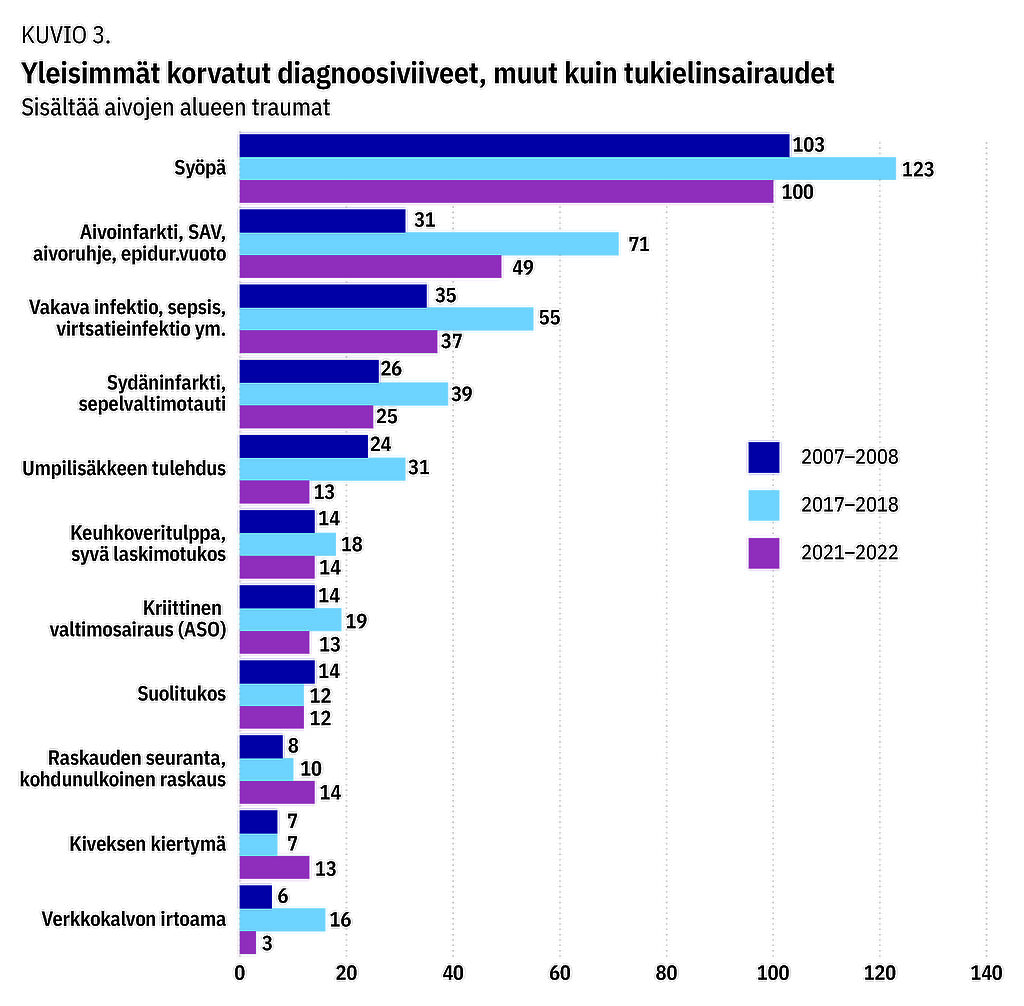
Kaikissa tarkastelujaksoissa oli todettavissa diagnoosiryhmiä, joissa viiveitä esiintyi selkeinä kertyminä (kuviot 3–4). Suurimmat vahinkokertymäryhmät liittyivät päivystykselliseen diagnostiikkaan. Akuutteja aivotapahtumia, aivoinfarkteja, lukinkalvonalaisia vuotoja, kallonmurtumia ja epiduraalisia vuotoja oli yhteensä 151 tapausta. Sepelvaltimotaudin ja sydäninfarktien diagnoosiviiveitä oli puolestaan 90. Nämä olivat usein seurauksiltaan vakavia.
Myös laskimotukoksien, keuhkoveritulpan ja kriittisen valtimoverenkierron häiriön 46 diagnoosiviivetapausta olivat seurauksiltaan vakavia. Infektiosairauksien ryhmässä merkittävimpiä alaryhmiä olivat virtsatieinfektiot ja septiset tilanteet, joita oli yhteensä 127.
Vatsaelinsairauksista umpilisäkkeen tulehdus diagnosoitiin puutteellisesti 68 ja eri syistä aiheutuneet suolitukokset 38 kertaa. Lastentautien alalla kiveksen kiertymän viivästynyt diagnoosi oli erillisenä tautiryhmänä suurin, 27 tapausta.
Raskauteen ja sen hoitoon liittyvät 32 vahinkoa aiheutuivat joko puutteellisesta raskauden ja synnytysvaiheen seurannasta tai viiveistä havaita kohdun ulkopuolinen raskaus ja tunnistaa synnytyksen jälkeiset komplikaatiot.
Päivystyksellisistä silmäsairauksista korostuivat verkkokalvon irtoaman 25 diagnoosiviivettä.
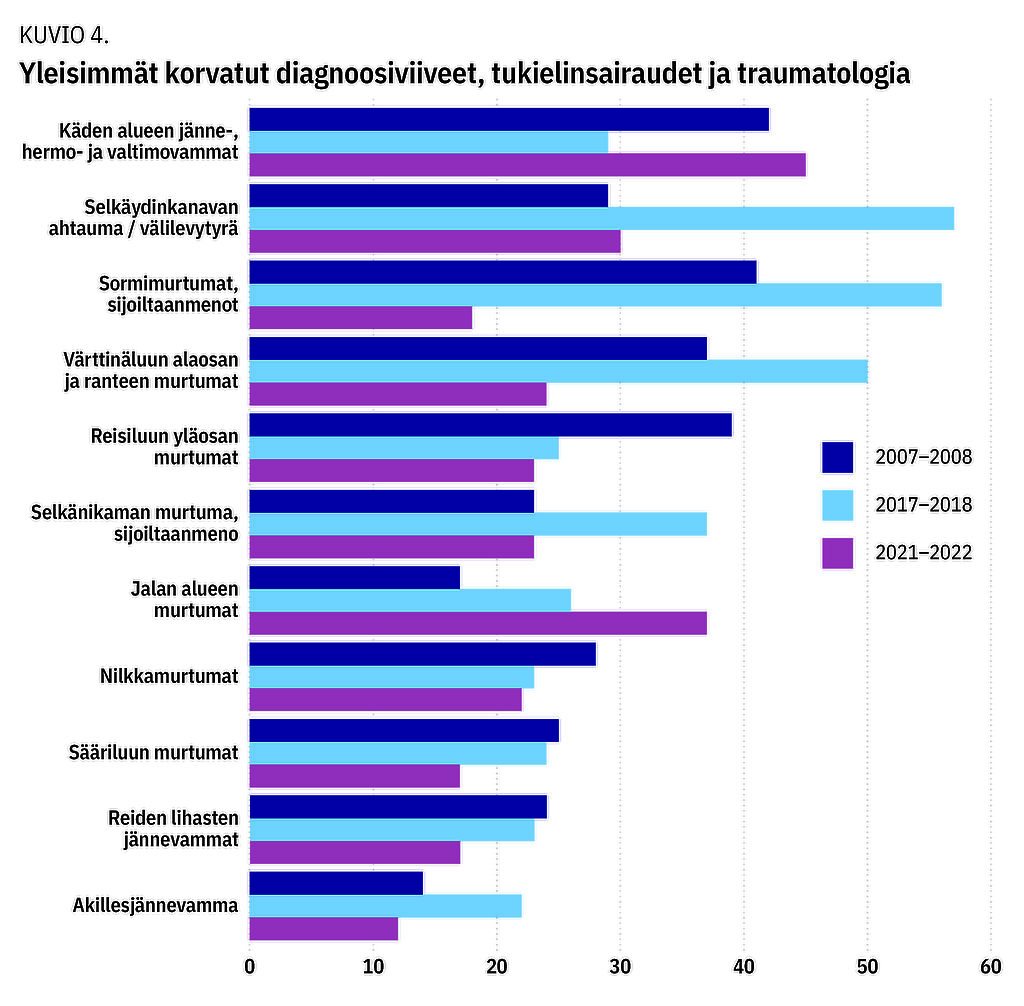
Sormien ja käden alueen traumat olivat tärkeä vammaryhmä. Diagnoosiviiveen vuoksi korvattuja jänne-, hermo- ja verisuonivammoja oli yhteensä 116, sormimurtumia 115 sekä värttinäluun alaosan ja veneluun murtumia 111. Selkärangan murtumia tai sijoiltaanmenoja oli 83. Alaraajatraumatologiassa diagnoosikertymiä muodostivat reisiluun yläosan 87 murtumaa, reiden alueen suurten lihasten 64 lihas-jännevammaa, sääriluun 66 murtumaa, nilkan 73 murtumaa ja jalan alueen, erityisesti jalkapöydänluiden, 80 murtumaa sekä 48 akillesjänteen repeämää. Tämän lisäksi erottautuivat selkäydinkanavan ahtauman ja välilevytyrien 116 diagnoosiviivettä, jotka ilmenivät pääosin päivystystoiminnassa.
Syöpätautien diagnoosiviiveet muodostavat suurimman osan ei-päivystyksellisestä tautiryhmästä. Korvattuja diagnoosiviiveitä ilmeni noin 50 vuodessa, yhteensä 326. Merkittävimmät kudosryhmät olivat 42 rintarauhanen, 38 paksu-/peräsuoli, 37 aivot ja 35 keuhkot.
Korvattavissa vahingoissa on diagnoosiviiveitä, joista on aiheutunut tilapäinen haitta, kuten odotusajan kipua ja hieman pidempi toipumisaika. Osa vahingoista on kuitenkin hyvin vakavia, ja ne ovat johtaneet raskaisiin ylimääräisiin hoitoihin, hoitoennusteen heikkenemiseen, pysyvään haittaan tai kuolemaan.
Päätelmät
Diagnostiikan viiveistä on toistaiseksi vähän kansainvälistä tutkimustietoa, eikä koko terveydenhuoltojärjestelmää koskevaa selvitystä aiheesta ole aiemmin julkaistu. Ruotsissa on selvitetty päivystystoimintaan ja perusterveydenhuoltoon liittyviä diagnoosiviiveitä haittailmoitusmenettelyn ja potilasvahinkopäätösten perusteella (5).
Selvityksessä korostuivat syöpätautien diagnoosiviiveet perusterveydenhuollon syöpätaudeissa sekä käden alueen murtumat, akillesjännevammat ja sydäninfarktit päivystystoiminnassa. Löydökset ovat samansuuntaisia kuin omassa aineistossamme. Diagnoosiviiveiden syntyyn vaikuttavia syitä ei ole laajamittaisesti arvioitu. Niitä ei voida myöskään tämän tutkimuksen aineiston perusteella nimetä.
Tutkimuksessamme havaittiin, että noin 20 % korvatuista vahingoista liittyi diagnostiseen viiveeseen. Osuus on linjassa Yhdysvalloissa tehdyn, vuosien 1986–2010 potilasvahinkokanteita analysoineen tutkimuksen kanssa. Siinä diagnostisten virheiden osuus oli 29 % (6). Tutkijat arvioivat vuodesta 2000 lähtien tehtyjen julkaisujen perusteella, että keskimäärin runsaat 5 % päivystyspoliklinikalla tutkituista potilaista Yhdysvaltojen, Kanadan, Espanjan ja Sveitsin aineistoissa oli saanut virheellisen diagnoosin. Diagnoosivirheestä aiheutui oikean hoidon viive ja haittaa 2 %:lle potilaista, vakava seuraus 0,3 %:lle ja kuolema 0,2 %:lle.
Toisessa tutkimuksessa myös sairaalahoidossa olleiden potilaiden korvatuista vahingoista noin 20 %:n katsottiin liittyvän diagnostisiin virheisiin (7).
Hoitoon hakeutuneiden potilaiden ja hoitokontaktien kokonaismäärä ei ollut tutkimuksessamme tiedossa. Diagnoosivahinkojen osuutta hoitotapahtumien määrästä ei voida siten arvioida.
Analyysin heikkoutena voidaan pitää myös sitä, että potilasvahinkokäsittely käynnistetään vain potilaan tai hänen omaisensa ja joissakin tapauksessa vakuutusyhtiön tekemän ilmoituksen perusteella. Osa diagnoosiviiveistä jää siten rekisteröimättä. Voidaan kuitenkin olettaa, että merkittävä osa etenkin vakavia seurauksia aiheuttaneista viiveistä on johtanut vahinkokäsittelyyn.
Vaikka korvauspäätöksiin liittyvien aineistojen perusteella ei voida osoittaa varmuudella viiveen syntymisen taustasyytä, voidaan joitakin diagnostiikkaan vaikuttavia tekijöitä nostaa esiin. Monisairaus ja runsas lääkkeidenkäyttö voivat vaikuttaa oireisiin ja kokonaistulkintaan. Kun tapauksia on paljon, voi jokin yksityiskohta jäädä huomaamatta, ja epätyypillinen oire tai löydös saattaa johtaa väärälle diagnostiselle polulle.
Ongelmana voidaan pitää myös joidenkin diagnoosien harvinaisuutta (esimerkiksi aortan dissekaatio ja repeämä), vaikka nämäkin vakavat tilat tulisi päivystyksessä voida tunnistaa. Valtaosassa tapauksista korvausperusteet ovat saatavilla olevan dokumentaation perusteella selkeät. Lääkärin osaaminen ja taito perehtyä potilaan diagnostiikkaan ovat näissä tapauksissa olleet ratkaisevia.
Päivystyksellisten diagnoosiviiveiden osuus korostui kaikissa tarkastelujaksoissa. Tärkeänä syynä viiveisiin voidaan pitää sitä vähäistä aikaa, joka lääkärillä on potilaan kohtaamiseen, oirekuvan käsittelyyn, tutkimukseen ja johtopäätösten tekoon. Ruuhkan lisäksi tilannetta voivat vaikeuttaa tietohallinnon velvoitteet, jotka kuluttavat kliiniseen tutkimiseen varattua aikaa ja häiritsevät diagnostisen päätöksenteon ajatteluprosessia. Oikeaan diagnostiikkaan vaikuttavat myös potilaan ja lääkärin välisen kommunikaation onnistuminen sekä lääkärin vireystaso.
Diagnoosiviiveeseen ja hoitoon liittyvien vahinkojen suhteellinen osuus kaikista korvatuista vahingoista on pysynyt tarkastelujaksoilla samansuuruisena, vaikka ilmoitusten määrät vaihtelevat vuosittain kohtalaisesti. Vahinkoilmoitus voi tulla käsittelyyn joskus vuosienkin viiveellä. Diagnostiset viiveet ovat tyypillisesti tuntien, kuukausien kestoisia. Potilas tulee vahinkotapahtumasta nopeasti tietoiseksi, ja ilmoitukset tehdäänkin pääosin vuoden sisällä oikeasta diagnoosista. Korvauspäätösten määrät kuvaavat siten kohtuullisen hyvin toimintaa tarkastelujaksojen ja niitä edeltävän vuoden aikana.
Tarkastelujaksolla 2021–2022 olivat korvattujen potilasvahinkojen ja myös diagnoosiviivevahinkojen määrät muita seurantajaksoja pienemmät. Kolmen tarkastelujakson perusteella ei voida vielä tehdä laajempia johtopäätöksiä. Voidaan kuitenkin todeta, että koronapandemia ei näkynyt määriä lisäävänä poikkeamana. Vahinkomäärien vuosittaista seurantaa on syytä jatkaa, jotta niiden kehityssuuntaa voidaan tarkemmin arvioida. Jatkuva seuranta on tärkeää niin alueellisen toiminnan laadun kuin palvelujärjestelmien muutostenkin arvioinnissa.
Kaikissa tarkastelujaksoissa havaittiin kertymiä samojen sairauksien ja vammojen diagnoosiviiveissä. Tämän havainnon perusteella on tärkeää lisätä koulutusta ja korjata toimintaedellytyksiä niissä yksiköissä, joissa toistuvasti todetaan samantyyppisiä korvattavia vahinkoja. Päivystystoiminnassa on tärkeää varmistaa, että aikaa tilannekuvan muodostamiselle on riittävästi jokaisen potilaan kohdalla.
Päivystystoiminnassa ei ole aina oikea ratkaisu hyväksyä oireenmukainen työdiagnoosi ja sen perusteella määrätty hoito prosessin nopeuttamiseksi. Mikäli lisäselvitykset ovat tarpeen, pitää varmistaa, että tutkimukset ja hoito jatkuvat joko perusterveydenhuollossa tai erikoissairaanhoidossa joustavasti ja oikea-aikaisesti. Tekoäly voi jatkossa auttaa vaihtoehtoisten diagnoosien arvioinnissa ja olla tutkimusprosessien oikeellisuuden varmennuksessa hyödyllinen (8).
Kehittyvistä tekniikoista huolimatta potilailta saatu kattava anamneesi, hyvä kliininen tutkiminen ja asianmukainen kirjaaminen ovat edelleen oikean diagnostiikan perusta. Kiinnittämällä koulutuksessa huomiota niihin potilasryhmiin, joiden sairauksien tunnistamisessa on ollut toistuvasti ongelmia, voidaan todennäköisesti lisätä diagnostista herkkyyttä myös muiden, usein potilaalle hyvin merkityksellisten sairauksien ja vammojen toteamisessa. Vakavat diagnoosiviiveistä aiheutuneet haittatapahtumat olisi hyvä käsitellä yksikkökohtaisesti pian niiden havaitsemisen jälkeen, jotta niiden toistuminen saadaan estettyä.
Eero Hirvensalo, Lasse Rämö, Morag Tolvi, Minna Plit-Turunen: Ei sidonnaisuuksia.
Tämä tiedettiin
- Potilasvahinkoja korvataan vuosittain 2 000–2 500.
- Korvattavat potilasvahingot liittyvät pääosin toimenpiteisiin.
- Diagnoosiviiveet ovat korvausperuste useilla erikoisaloilla.
Tutkimus opetti
- Diagnoosin viivästyminen oli korvausperuste 20 %:ssa kaikista korvatuista vahingoista.
- Eniten korvattuja diagnoosiviiveitä oli traumatologiassa, muussa kriittisessä päivystystoiminnassa ja syöpätaudeissa.
- Yleisten ja toistuvien diagnoosivahinkojen määrää voidaan vähentää koulutuksella ja kehittämällä diagnostista prosessia sekä arvioimalla korjaavien toimenpiteiden vaikuttavuutta.
- 1
- Mäenpää S, Plit-Turunen M. Potilasvakuutus. 1.painos. Helsinki: Finanssi ja vakuutuskustannus Oy FINVA 2021.
- 2
- Trautlein JJ, Lambert RL, Miller J. Malpractice in the emergency department–review of 200 cases. Ann Emerg Med 1984;13:709–11. doi.org/10.1016/s0196-0644(84)80733-7.
- 3
- Newman-Toker D, Peterson S, Badihian S ym. Diagnostic errors in the emergency department: A systematic review. Rockville (MD): Agency for Healthcare Research and Quality (US); 2022 Dec. Report No.: 22(23)-EHC043.
- 4
- Hussain F, Cooper A, Carson Stewans A ym. Diagnostic error in the emergency department: learn from national patient safety incident report analysis. BMC Emerg Med 2019;19:1–9. doi.org/10.1186/s12873-019-0289-3.
- 5
- Fernholm R, Pukk Härenstam K, Wachtler K ym. Diagnostic errors reported in primary healthcare and emergency departments: A retrospective and descriptive cohort study of 4830 reported cases of preventable harm in Sweden. Eur J Gen Pract 2019;25: 128–135. doi.org/10.1080/13814788.2019.1625886.
- 6
- Saber Tehrani AS, Lee H, Mathews SC ym. 25-Year summary of US malpractice claims for diagnostic errors 1986-2010: an analysis from the National Practitioner Data Bank. BMJ Qual Saf 2013;22:672–80. doi.org/10.1136/bmjqs-2012-001550.
- 7
- Gupta A, Snyder A, Kachalia A ym. Malpractice claims related to diagnostic errors in the hospital. BMJ Qual Saf 2017;27:bmjqs-2017-006774. doi.org/10.1136/bmjqs-2017-006774.
- 8
- Sreedharan JK, Saleh F, Alqahtani A ym. Applications of artificial intelligence in emergency and critical care diagnostics: a systematic review and meta-analysis. Front Artif Intell 2024;7:1422551. doi.org/10.3389/frai.2024.1422551.
Diagnostic errors accounted for 20% of compensated patient injuries in Finland
Background The number of annually compensated patient injuries has varied between 2000 and 2500 in Finland. Injuries caused by delay in diagnostics have not been analysed in Finland before.
Methods We analysed all compensated injuries associated with delayed diagnosis from the 2-year-periods of 2007–2008, 2017–2018 and 2021–2022. The data was collected from the Patient Insurance Centre.
Results Delayed diagnosis as grounds for compensation accounted for 20% of all compensated patient injuries. There were 2550 cases in six years. The majority of these occurred in acute health care. Delayed diagnoses were found in acute disorders of brain in 151 and spinal canal in 116, cardiovascular diseases in 90, severe infection in 127, and appendicitis in 68 cases. Diagnostic errors were especially frequent in hand traumatology, with digital vascular or tendon injuries in 116, digital fractures in 115, and fractures of the distal antebrachium and wrist in 111 cases. Misdiagnosis in fractures of the upper femur were seen in 87, spinal injuries in 83, fractures of tibia in 66, ankle in 73, and fractures of the foot in 80 cases. Diagnostic delays in cancer were the major subgroup in elective medicine in all examined 2-year-periods, around 50 cases annually (total 326). Diagnostic delays were most common in breast, brain, lung, and colorectal tumours.
Conclusions Education should focus on developing proper examination skills and protocols in medical work, especially in fields where diagnostic errors are common. Analysis of patient injuries is justified to follow quality in clinical work.