Vaivana herkkä vatsa – onko ravitsemusterapeutista apua?
•Ohutsuolessa imeytymättömien FODMAP-hiilihydraattien saannin rajoittaminen lievittää ärtyvästä suolesta kärsivien vatsaoireita. Samalla joidenkin terveyttä edistävinä pidettyjen suolistomikrobien määrä vähenee.
•Gluteenitonta tai maidotonta ruokavaliota ei ole juuri tutkittu ärtyvän suolen oireyhtymän hoidossa. Joillekin potilaille niistä voi olla hyötyä.
•Pitkällä aikavälillä erikoisruokavaliot voivat aiheuttaa ravitsemuksellisen riskin.
•Ainakin hankalista oireista kärsivät, FODMAP-rajoituksen lisäksi muita erikoisruokavalioita noudattavat ”herkkävatsaiset” on syytä ohjata ravitsemusterapeutin vastaanotolle.
•Terapeutti auttaa suunnittelemaan vatsaystävällisen ja kokonaisterveyttä edistävän ruokavalion.
Toiminnallisista vatsavaivoista kärsivä potilas on tuttu tapaus yleislääkärin vastaanotolla. Lääkehoitoja ärtyvän suolen oireyhtymään on saatavilla vain vähän ja niiden teho on rajallinen. Ensivaiheen hoitona käytetäänkin yleensä ruokavalio- ja elämäntapahoitoa. Siksi on syytä pohtia, miten lisääntynyttä tutkimustietoutta ravitsemuksen merkityksestä vaivan hallinnassa voitaisiin hyödyntää täysimääräisesti.
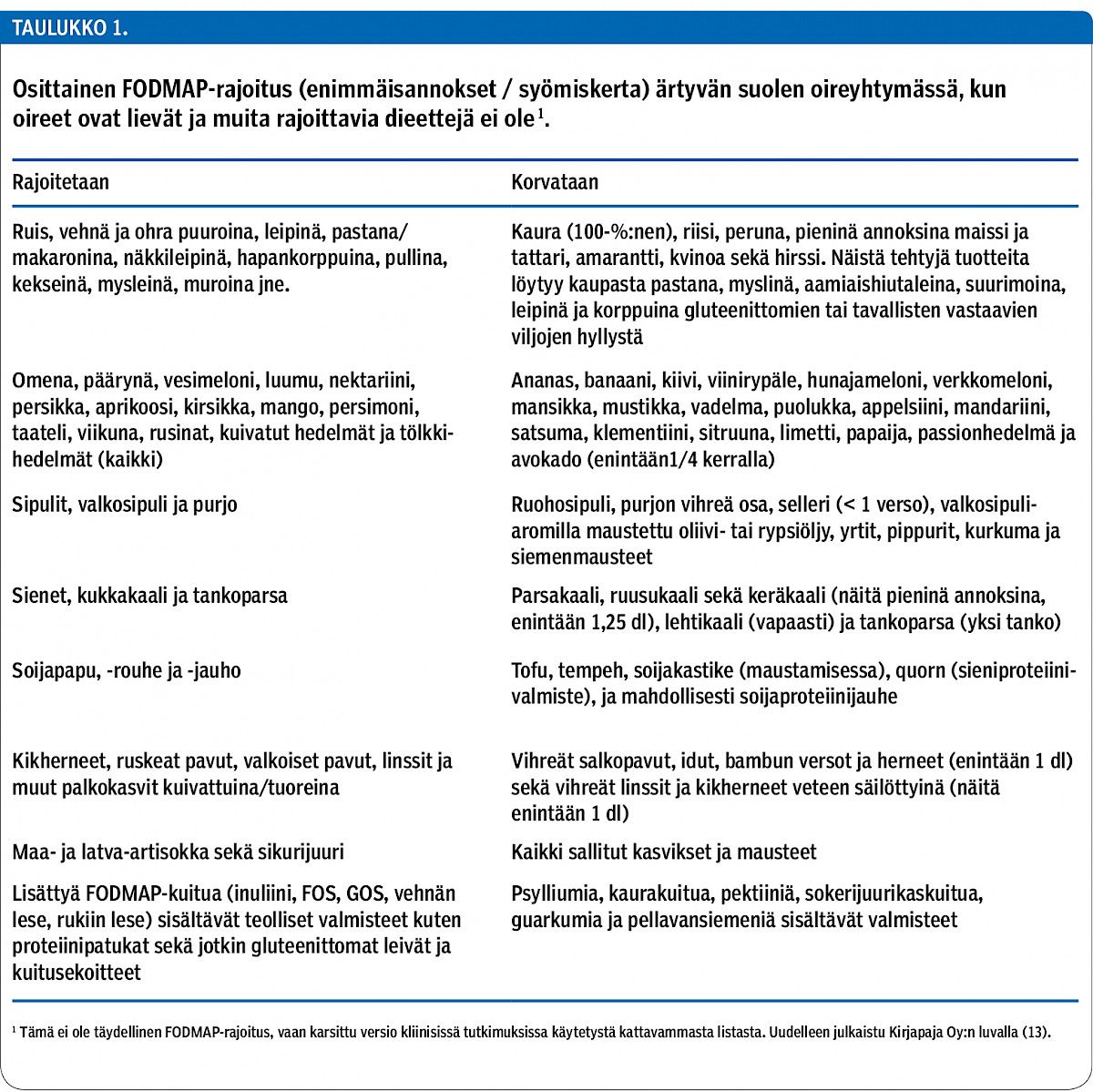
FODMAP-rajoitus ärtyvän suolen oireyhtymässä
Ruokavalion osuutta ärtyvän suolen oireyhtymässä (IBS) on tutkittu lähinnä ns. FODMAP-hiilihydraattien (fermentable oligo-, di-, and monosaccharides and polyols) rajoituksen näkökulmasta. Vuonna 2016 julkaistiin meta-analyysi lyhytkestoisista satunnaistetuista ja pitkäkestoisista havainnoivista tutkimuksista. Sen mukaan FODMAP-rajoitus vähentää oireyhtymän oireita (1). Kaikissa systemoituun katsaukseen mukaan otetuissa satunnaistetuissa tutkimuksissa ravitsemusohjauksen antoi ravitsemusterapeutti. Tutkimusnäyttöä muunlaisesta ohjauksesta ei vielä ole.
FODMAP-hiilihydraatteja ovat fruktaanit (inuliini ja frukto-oligosakkaridi eli FOS), galaktaanit (raffinoosi ja galakto-oligosakkaridi eli GOS), laktuloosi, fruktoosi isoina annoksina glukoosiin nähden ("excess fuctose") ja sokerialkoholit eli polyolit, kuten esimerkiksi sorbitoli ja ksylitoli. Nämä ohutsuolessa imeytymättömät hiilihydraatit fermentoituvat nopeasti paksusuolen alkuosassa ja aiheuttavat kaasun muodostusta sekä veden retentiota. FODMAP-rajoitetussa ruokavaliossa ne korvataan sellaisilla hiilihydraateilla, jotka eivät aiheuta suolioireita. Halmoksen ym. tutkimuksessa vuodelta 2015 rajoitus vähensi pääoireiden summamuuttujaa noin 47 %, mutta oireita oli rajoituksesta huolimatta enemmän kuin tervevatsaisilla (2). Tämä on tärkeä viesti potilaille ja ammattilaisille käytännön työssä: oireita ei todennäköisesti voida poistaa kokonaan FODMAP-rajoituksella tai millään muullakaan ruokavaliolla, mutta vatsan turvotusta, ilmavaivoja ja vatsakipuja voidaan lievittää. Rajoitus ei tehoa kaikilla, mutta valtaosalla oireiden väheneminen on merkittävää.
Äskettäin julkaistun norjalaisen interventiotutkimuksen mukaan FODMAP-rajoitus vähentää paitsi oireita myös seerumin proinflammatoristen sytokiinien IL-6 ja IL-8 pitoisuuksia (3). Tämä havainto viittaa siihen, että rajoituksen teho voi johtua kaasun ja nesteen retention vähenemisen lisäksi myös suolen epiteelisolujen tai muun elimistön immuuniaktivaation vähentymisestä. Muutenkin viime aikoina on keskusteltu lisääntyneen immuuniaktivaation ja matala-asteisen tulehduksen merkityksestä ärtyvän suolen oireyhtymässä (4,5).
Toisaalta FODMAP-rajoituksella saattaa olla negatiivista vaikutusta suolistobakteereihin (6,7,8). Bifidobakteerien, laktobasillien, Faecalibacterium prausnitziin ja Akkermansia municiphilan määrän suolistossa on todettu vähenevän rajoituksen aikana. Ilmiön pitkän aikavälin merkitystä ei vielä tunneta. Myös gluteeniton ruokavalio muuttaa suoliston mikrobistoa samansuuntaisesti, sekä keliaakikoilla että muilla (9).
FODMAP-rajoitusta voidaan pitää vaikeammin toteutettavana kuin gluteenitonta ruokavaliota, jota myös käytetään hoitona toiminnallisissa vatsavaivoissa. FODMAP-rajoituksen aikana vähennetään vehnän, rukiin ja ohran lisäksi mm. useiden kasvisten, hedelmien, pähkinöiden, pastillien ja teollisesti valmistettujen elintarvikkeiden saantia.
Terveyskirjaston ruokavalio-ohje on pintapuolinen (10). Sen avulla voi kuitenkin toteuttaa osittaisen FODMAP-rajoituksen. Sellaisen hyödystä ei ole tieteellistä näyttöä, koska satunnaistetuissa tutkimuksissa on käytetty laajempaa rajoitusten listaa. Käytännössä monille potilaille saattaa riittää suppeakin rajoittaminen, esimerkiksi palkokasvien, sipulin, ruisleivän ja ksylitolin välttäminen.
Täydellisempi lista rajoitettavista ja sallituista ruoka-aineista löytyy Ohjeita ärtyvän suolen oireyhtymän hoitoon -lehtisestä, jonka voi hankkia (myös ruotsiksi) Ravitsemusterapeuttien yhdistyksen verkkokaupasta (11). Kattavimmat ruoka-aineiden luotettavat listaukset on julkaistu mm. Monashin yliopiston tutkijoiden laatimassa "low-FODMAP" -sovelluksessa (12). Näin perusteellinen lista löytyy suomeksi tietääksemme vain kahdesta kirjasta (13,14) (taulukko 1).
Ravitsemusterapeutin vastaanotolla toiminnallisista vatsavaivoista kärsivälle potilaalle varataan aikaa yleensä yli 30 minuuttia. Tällöin on mahdollista asettaa hoidolliset tavoitteet realistisiin mittasuhteisiin, selittää ruokavalion perusteet ja sudenkuopat sekä käydä läpi arkeen sopivia ruuanlaitto- ja ruokavalintaneuvoja. Myös ruokavalion joustavuudesta sekä laventamisesta pahimman oirejakson jälkeen annetaan ohjausta. Potilaan on tärkeä saada erilaisten rajoitusten vastapainoksi opastusta myös ravitsemuksellisesti riittävään ja monipuoliseen ruokavalioon. Ravitsemusterapeuttia kannattaakin konsultoida herkästi, jos muutamien yleisimpien FODMAP-hiilihydraatteja sisältävien ruokien rajoittaminen ei tuo riittävää tulosta (10).
Gluteeniton ruokavalio "gluteeniherkkyydessä"
Gluteeniherkkyys ilman keliakiaa tarkoittaa, että henkilö saa oireita viljatuotteiden gluteenista, vaikka keliakia on suljettu pois. Keskustelu käy edelleen kuumana, onko kyseessä erillinen kliininen kokonaisuus, kuten kansainvälinen konsensuspaneeli on ehdottanut, vai onko kyse yksinkertaisesti ärtyvän suolen oireyhtymästä (15,16,17,18). Viljatuotteiden FODMAP-hiilihydraatithan ovat toiminnallisissa vatsavaivoissa keskeinen oireita laukaiseva tekijä, kun taas gluteenin rooli on kiistanalainen.
Käytännön lääkärin kannalta on ongelmallista, että gluteeniherkkyyden (ilman keliakiaa) toteamiseksi ei ole luotettavaa testiä eikä oireita voi erottaa ärtyvän suolen oireyhtymästä. Keliakia sen sijaan on tärkeää sulkea pois, koska keliaakikon on noudatettava gluteenitonta ruokavaliota pysyvästi ja lipsumatta, kun taas toiminnallisia vatsavaivoja potevat voivat vähentää viljojen käyttöä siinä määrin kuin oireet edellyttävät.
Gluteenitonta ruokavaliota ei ole suoraan verrattu FODMAP-rajoitukseen yhdessäkään satunnaistetussa tutkimuksessa sen paremmin ärtyvän suolen oireyhtymässä kuin "gluteeniherkkyydessä", jonka määritelmäkin siis on edelleen kyseenalainen. Mielenkiintoista kyllä, uudessa sokkoutetussa suorassa vertailevassa tutkimuksessa gluteeniherkät eivät reagoineet gluteeniin sen enempää kuin lumeeseen, mutta frukto-oligosakkaridi (FOS) aiheutti enemmän oireita (19).
Itseään gluteeniherkkinä pitävien oireilevien henkilöiden kannattanee kuitenkin kokeilla gluteenitonta ruokavaliota, sillä se vähensi puolen vuoden interventiotutkimuksessa sekä oireita että suoliston läpäisevyyttä ja lievää tulehdusta (20). Gluteenittoman ruokavalion toteuttaminen johtaa käytännössä osittaiseen FODMAP-rajoitukseen, koska ruis, ohra ja vehnä sisältävät paljon näitä hiilihydraatteja (18).
Gluteenitonta ruokavaliota on syytä täydentää tehokkaiksi ja hyvin siedetyiksi havaituilla kuituvalmisteilla psylliumilla (21) tai pellavansiemenillä (22), koska kuidun saanti voi muuten jäädä vähäiseksi. Jos gluteeniton ruokavalio ei hillitse oireita riittävästi, kannattaa kokeilla FODMAP-rajoitusta tiukasti noin 4–6 viikon ajan.
Maidoton ruokavalio
Maidon aiheuttamat vaivat tunnetaan kohtalaisen hyvin laktoosi-intoleranssin osalta. Maidon proteiineja koskevat tutkimukset sen sijaan ovat hyvin pieniä ja niitä on vielä vähemmän kuin gluteenitonta ruokavaliota koskevia tutkimuksia. On kuitenkin saatu viitteitä, että maidon muutkin komponentit kuin laktoosi voivat lisätä toiminnallisia vatsavaivoja (23,24) ja että maitoproteiinikin voi aiheuttaa tulehdusvasteen suolen epiteelillä. Jos päädytään kokeilemaan maidotonta ruokavaliota, riittävästä kalsiumin, D-vitamiinin, B12-vitamiinin ja jodin saannista tulee huolehtia.
Maidotonta ruokavaliota on mielestämme syytä kokeilla vasta viimeisenä vaihtoehtona, kun muita edellä mainittuja vaihtoehtoja on kokeiltu. Potilas on tällöin suositeltavaa myös ohjata ravitsemusterapeutin vastaanotolle, jotta ruokavalion monipuolisuus ja ravitsemuksellinen riittävyys tulee huomioiduksi.
Henkilöt, jotka sietävät maitoa hyvin ulkomailla mutta huonosti Suomessa, ovat suomalaisen tutkimuksen mukaan muita alttiimpia saamaan vatsaoireita myös rukiista ja ksylitolista (25). Tämä viittaa siihen, että näillä henkilöillä on herkkä vatsa, mahdollisesti ärtyvän suolen oireyhtymä.
Lopuksi
Ruokavaliohoito auttaa suurta osaa ärtyvän suolen oireyhtymää potevista. Näyttö tehosta perustuu tutkimuksiin, joissa ruokavalio-ohjeistuksen on antanut ravitsemusterapeutti. Terapeutin konsultaatio ei kuitenkaan nykyisillä resursseilla aina ole mahdollista toiminnallisten vatsavaivojen yleisyyden vuoksi.
Suurella osalla ärtyvän suolen oireyhtymää potevista oireet ovat lieviä. Tällöin riittänee hyvin lääkärin tai sairaanhoitajan antama ohjeistus FODMAP-hiilihydraattien tai gluteenipitoisten viljojen vähentämisestä, vaikka tutkimusnäyttö tämän kaltaisesta neuvonnasta vielä puuttuukin. Tarvittaessa samalla voidaan suositella kokeiltavaksi probioottia vatsan turvotukseen tai spasmolyyttisiä piparminttuöljykapseleita, joista on näyttöä oireyhtymään liittyvän vatsakivun hoidossa (26).
Vaikeaoireista ärtyvän suolen oireyhtymää sairastavalla omatoimiset ruoka-aineiden karsimiset ja kokeilut saattavat johtaa ravitsemuksellisesti hyvin köyhään ruokavalioon. Perusteellinen ruokavalio-ohjaus ja monipuolisuuden turvaaminen tiukoista FODMAP-rajoituksista huolimatta on vaativa ja aikaa vievä tehtävä. Siksi suosittelemme vaikeissa oireissa aiheeseen perehtyneen ravitsemusterapeutin konsultointia – resurssien sallimissa rajoissa.
Ravitsemusterapeutti tuntee myös ruokakauppojen tuotevalikoimat paremmin kuin muut terveydenhuollon ammattihenkilöt, joten hän kykenee yleensä antamaan hyvin käytännönläheisiä neuvoja. Juuri niitä ärtyvän suolen oireyhtymää sairastavat kokemuksemme mukaan tarvitsevat.
Olipa ohjeiden antaja kuka tahansa, ruokavalion monipuolisuudesta ja ravitsemuksellisesta riittävyydestä on tärkeää pyrkiä huolehtimaan, koska hyvin suunnittelulla ruokavaliolla on laajasti terveyttä edistävä vaikutus (27,28). Jos FODMAP-rajoitus tai gluteeniton tai maidoton ruokavalio eivät tehoa, jatkuvat ruoka-ainekokeilut tulee lopettaa. Myös FODMAP-rajoituksia on syytä pyrkiä purkamaan tiukan 4–6 viikon alkujakson jälkeen ainakin osittain, mm. suoliston mikrobimuutosten vuoksi (25).
- 1
- Marsh A ym. Does a diet low in FODMAPs reduce symptoms associated with functional gastrointestinal disorders? A comprehensive systematic review and meta-analysis. Eur J Nutr 2016;55:897–906.
- 2
- Halmos EP ym. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome.Gastroenterology 2014;146: 67–75.e5.
- 3
- Hustoft TN ym. Effects of varying dietary content of fermentable short-chain carbohydrates on symptoms, fecal microenvironment, and cytokine profiles in patients with irritable bowel syndrome. Neurogastroenterol Motil 2016;29. doi: 10.1111/nmo.12969
- 4
- Quigley EM. Editorial: diet, inflammation and irritable bowel syndrome. Aliment Pharmacol Ther 2017;45:1278–1279.
- 5
- Holtmann GJ ym. Pathophysiology of irritable bowel syndrome. Lancet Gastroenterol Hepatol 2016;1:133–146.
- 6
- Halmos EP ym. Diets that differ in their FODMAP content alter the colonic luminal microenvironment. Gut 2015;64:93–100.
- 7
- Staudacher HM ym. Fermentable carbohydrate restriction reduces luminal bifidobacteria and gastrointestinal symptoms in patients with irritable bowel syndrome. J Nutr 2012;142:1510–8.
- 8
- Bennet SMP ym. Multivariate modelling of faecal bacterial profiles of patients with IBS predicts responsiveness to a diet low in FODMAPs. Gut 17.4.2017. doi: 10.1136/gutjnl-2016-313128
- 9
- Singh RK ym. Influence of diet on the gut microbiome and implications for human health. J Transl Med 2017;15:73.
- 10
- Mustajoki P. Ärtyvän suolen oireyhtymä (IBS). Lääkärikirja Duodecim 2.3.2017 (siteerattu 18.4.2017). http://www.terveyskirjasto.fi/terveyskirjasto/tk.koti?p_artikkeli=dlk00068
- 11
- Ravitsemusterapeuttien yhdistys ry. Ohjeita ärtyvän suolen oireyhtymän hoitoon (siteerattu 18.4.2017). http://rty.fi/verkkokauppa/ruokavaliolehtiset/ohjeita-artyvan-suolen-oireyhtyman-hoitoon/
- 12
- The Monash University Low FODMAP Diet application (Saatavana Appstore ja Google play -online-kaupoista) www.monashfodmap.com/i-have-ibs/get-the-app/
- 13
- Reijo Laatikainen. Herkän vatsan valinnat. Suolisto kuntoon ruokavaliolla. Helsinki: Kirjapaja 2015.
- 14
- Leena Putkonen. Superhyvää suolistolle. Herkkävatsaisen elämä kuntoon. Helsinki: Otava 2016.
- 15
- Gibson PR. Editorial: noncoeliac gluten sensitivity – the controversy rages on. Aliment Pharmacol Ther 2015;42:1234.
- 16
- Sapone A ym. Spectrum of gluten-related disorders: consensus on new nomenclature and classification. BMC Medicine 2012;10:13. doi: 10.1186/1741-7015-10-13
- 17
- Talley NJ, Walker MM. Celiac disease and nonceliac gluten or wheat sensitivity: the risks and benefits of diagnosis. JAMA Intern Med 28.3.2017. doi: 10.1001/jamainternmed.2017.0695
- 18
- De Giorgio R ym. Sensitivity to wheat, gluten and FODMAPs in IBS: facts or fiction? Gut 2016;65:169–78.
- 19
- Skodje GI ym. Fructan, rather than gluten, induces symptoms in patients with self-reported non-celiac gluten sensitivity. Gastroenterology 1.11.2017. doi: 10.1053/j.gastro.2017.10.040
- 20
- Uhde M ym. Intestinal cell damage and systemic immune activation in individuals reporting sensitivity to wheat in the absence of coeliac disease. Gut 2016;65:1930–1937.
- 21
- Bijkerk CJ ym. Soluble or insoluble fibre in irritable bowel syndrome in primary care? Randomised placebo controlled trial. BMJ 2009;339:b3154.
- 22
- McKenzie YA ym. British Dietetic Association systematic review and evidence-based practice guidelines for the dietary management of irritable bowel syndrome in adults (2016 update). J Hum Nutr Diet 2016;29:549–575.
- 23
- Paajanen L ym. Impaired tolerance of indigestible carbohydrates in adults with subjective milk intolerance. Scand J Nutr 2004;48:131–135.
- 24
- Chey WD ym. Irritable Bowel Syndrome. A Clinical Review. JAMA 2015;313:949–958.
- 25
- Barrett JS. How to institute the low-FODMAP diet. J Gastroenterol Hepatol 2017;32(suppl 1):8–10.
- 26
- Khanna R ym. Peppermint oil for the treatment of irritable bowel syndrome: a systematic review and meta-analysis. J Clin Gastroenterol 2014;48:505–12.
- 27
- Mozaffarian D. Dietary and policy priorities for cardiovascular disease, diabetes, and obesity: a comprehensive review. Circulation 2016;133:187–225.
- 28
- Schwingshackl L, Hoffmann G. Diet quality as assessed by the Healthy Eating Index, the Alternate Healthy Eating Index, the Dietary Approaches to Stop Hypertension score, and health outcomes: a systematic review and meta-analysis of cohort studies. J Acad Nutr Diet 2015;115:780–800.e5.
Functional gastrointestinal disorders − can dieticians help?
Patients with irritable bowel syndrome (IBS) consider food a trigger of their symptoms. A valid question is to what extent a dietician can be of help in the treatment of functional gastrointestinal disorders.
Dietary management of IBS has changed during recent years. The impetus for the change has been the development of the FODMAP approach and the subsequent randomised studies performed applying the concept. Several short-term randomised and long-term observational trials have shown that reduction of FODMAPs both reduces symptoms and increases quality of life in IBS patients. Dieticians were the responsible health care professionals giving diet counselling in these trials.
A low-FODMAP diet is not an easy diet. Dietary restriction can cause imbalance in nutrient intake, improper weight loss, anxiety, higher cost of food and social disruption. Counselling for a low-FODMAP diet is a demanding task; it takes time, requires tailoring and exact knowledge of which food items can be eaten liberally, which in small amounts and which should be heavily restricted. A holistic approach to an overall healthy dietary pattern should also be kept in mind. After some months on a low-FODMAP diet, an effort should be made to gradually re-introduce FODMAPs. A FODMAP-trained dietician is in the best position to perform these tasks and secure the success of counselling at clinics.
Non-celiac gluten sensitivity (GS) is likely related to IBS, even if some researchers still consider it a separate clinical entity. Randomised studies on GS have varied methodologically and therefore it is difficult to draw definitive conclusions from them. No direct randomized study vs a low-FODMAP diet exists as far as we know. Nevertheless, it is likely that some GS/IBS patients benefit from a gluten-free diet because both gluten and FODMAP content is usually reduced when the amount of wheat, rye and barley is reduced.
In some patients milk proteins can cause GI symptoms in addition to the lactose in milk. However, randomised adequately powered studies on the effect of dairy reduction are lacking in IBS. Withdrawal of dairy products can have a deleterious effect on the intake of micronutrients and protein.
Taking together the recent study outcomes and practical considerations, a dietician has a pivotal role in a multidisciplinary health-care team when treating functional gastrointestinal disorders.