Haavojen hoitokäytäntöjä kannattaa kehittää
Helsingin kotihoidon vuoden 2020 haavakartoituksen tuloksia
Lähtökohdat Haavakartoituksen tarkoituksena oli selvittää haavoihin liittyviä tekijöitä Helsingin kaupungin kotihoidon asiakkailla vuonna 2020. Kartoituksen tuloksia vertailtiin vuoden 2015 tuloksiin.
Menetelmät Kaksiosainen sähköinen kysely lähetettiin kaikille Helsingin kaupungin kotihoidon lähipalvelualueille (n = 67). Kartoituksen vastausosuudet olivat 100 % (osa 1) ja 81 % (osa 2).
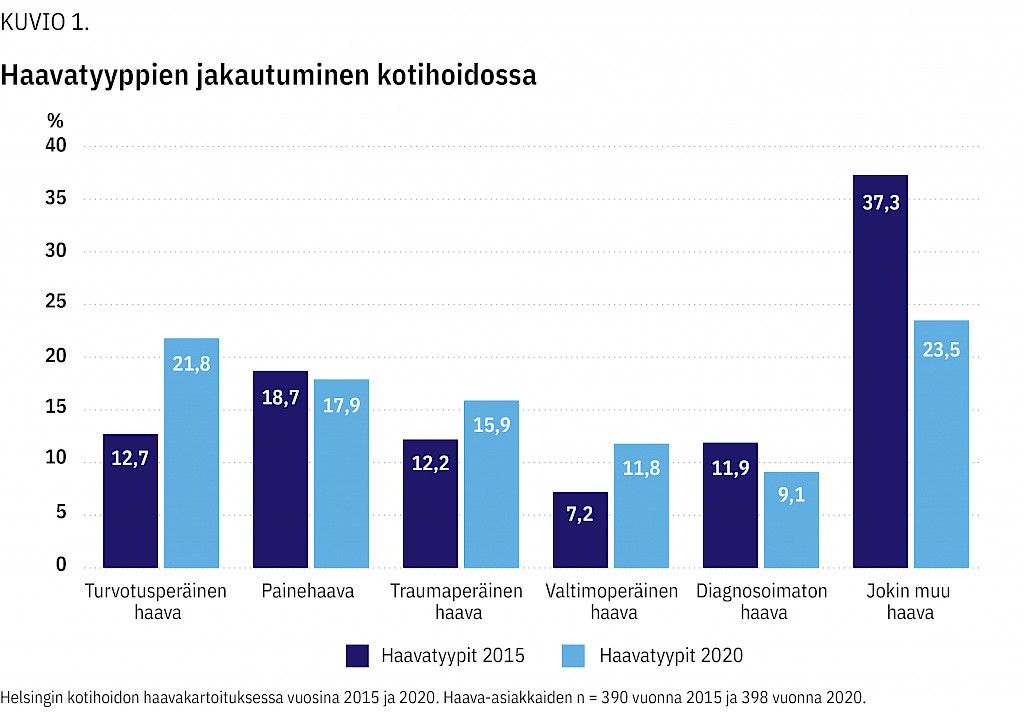
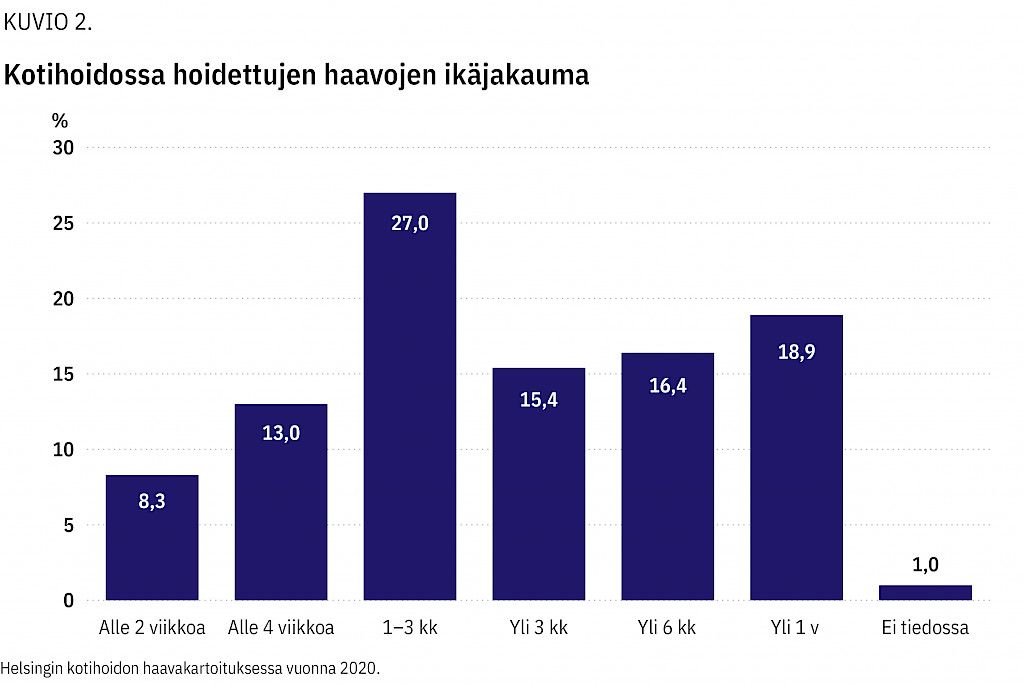
Tulokset Kaikista kotihoidon asiakkaista 398:lla (4,6 %) oli haava. Valtaosa haavoista oli etiologialtaan turvotusperäisiä (21,8 %), painehaavoja (17,9 %) ja traumaperäisiä (15,9 %). Kaikista haavoista 77,7 % oli yli neljän viikon ikäisiä. Suurimmiksi haasteiksi koettiin haavanhoitotarvikkeiden saatavuus, hoitajien haavanhoito-osaaminen sekä kotiolosuhteet. Moniammatillista yhteistyötä hyödynnettiin niukasti.
Päätelmät Kotihoidossa ollaan avainasemassa haavojen tunnistamisessa, diagnosoimisessa sekä hoidon aloituksessa ja suunnittelussa. Kuitenkin valtaosa haavoista on kroonistuneita. Moniammatillisen työn tiivistämisellä ja hoitopolkujen kehittämisellä tähdätään haavojen varhaisempaan tunnistamiseen ja vaikuttavaan hoitoon. Hoitajien jatkuva koulutus on tärkeä osa haava-asiakkaiden hoidon parantamisessa ja hoitokäytäntöjen yhtenäistämisessä.
Helsingin kaupungin kotihoidossa hoidetaan pääosin iäkkäitä monisairaita asiakkaita, joiden kognitio on usein heikentynyt. Iän lisäksi kroonisille haavoille altistavat diabetes ja verenkierto-ongelmat ovat myös yleisiä (1). Lähes kolmannes kaikista pääkaupunkiseudun hoidossa olevista haavapotilaista on kotihoidon potilaita (2). Haavoista koituu kustannusten lisäksi inhimillistä kärsimystä ja elämänlaadun heikkenemistä (3,4).
Kotisairaanhoidolla on merkittävä rooli haavojen ehkäisyssä, tunnistamisessa, diagnosoimisessa sekä hoidossa. Moniammatillinen toimintatapa perusterveydenhuollossa ja riittävän varhain aloitettu yhteistyö erikoissairaanhoidon kanssa ovat haavanhoidon kulmakiviä (4,5).
Kotihoidon haavahoitajat ovat tehneet kotihoidon haavakartoituksen vuosina 2015 ja 2020. Tarkoituksena on ollut selvittää, minkälaisia haavoja Helsingin kotihoidossa hoidetaan ja muita haavoihin liittyviä tekijöitä. Tässä raportissa esittelemme lyhyesti tuoreimman kartoituksen tuloksia ja siihen pohjautuvia toimenpide-ehdotuksia. Vertailemme tuloksia vuoden 2015 kartoituksen tuloksiin.
Aineisto ja menetelmät
Helsingin kotihoidon haavakartoitus tehtiin helmi–maaliskuussa 2020 sähköisenä Questback-kyselynä (liite 1) kaikille 67:lle kotihoidon lähipalvelualueelle. Kysely oli kaksiosainen ja se oli kohdennettu kotihoidon hoitajille.
Ensimmäisessä osiossa selvitettiin kunkin lähipalvelualueen yleistä tilannetta, kuten haava-asiakkaiden määrää, kotona tehtävän haavanhoidon haasteita sekä hyväksi koettuja asioita. Ensimmäiseen osioon saatiin vastaukset kaikilta lähipalvelualueilta (vastausprosentti 100 %). Kartoitushetkellä Helsingin kotihoidossa oli 398 haava-asiakasta, mikä on 4,6 % kaikista kotihoidon säännöllisistä ja tilapäisistä asiakkaista. Vastaava osuus vuonna 2015 oli 4,5 % (n = 390).
Kyselyn toiseen osioon vastattiin erikseen kustakin haava-asiakkaasta ja tiedot poimittiin asiakkaiden sairauskertomuksista. Siinä selvitettiin muun muassa asiakkaan haavatyyppiä, haavan ikää, haavan hoitamiseen kuluvaa aikaa, hoidossa apuna käytettyjä apuvälineitä ja hoitomenetelmiä sekä moniammatillisen yhteistyön toteutumista. Toisen osion vastausprosentti oli 81,4 % (n = 324).
Tulokset
Haava-asiakkaiden määrä vaihteli lähipalvelualueittain. Suurimmalla osalla kotihoidon lähipalvelualueista oli kartoitushetkellä 4–8 haava-asiakasta. Enimmillään lähipalvelualueella oli samanaikaisesti hoidettavana 14 haava-asiakasta ja kolmella alueella ei ollut kartoitushetkellä lainkaan haava-asiakkaita.
Vuonna 2020 kartoituksessa oli sairauskertomustietojen perusteella eniten turvotusperäisiä haavoja (21,8 %), painehaavoja (17,9 %) ja traumaperäisiä haavoja (15,9 %). Iskeemisten haavojen osuus oli 11,8 %. Vähäisempiä yksittäisiä haavatyyppejä olivat muun muassa leikkauksen tai ruusuinfektion jälkeiset haavat, syöpähaavat, palovammat sekä muut epätyypilliset haavat. Lähes joka kymmenes haava oli vailla diagnoosia (9,1 %) ja näiden haavojen osuus oli vähän pienentynyt vuoden 2015 kartoitukseen verrattuna (11,9 %) (kuvio 1).
Valtaosa painehaavoista (55,6 %) oli saanut alkunsa kotihoidon asiakkuuden aikana, 20,8 % kotona ilman kotihoidon asiakkuutta ja 18,1 % sairaalajaksolla. Muiden painehaavojen etiologia jäi epäselväksi.
Haavojen ikää kartoitettiin monivalintakysymyksillä. Kolme neljästä haavasta (77,7%) oli kroonistuneita (≥ 4 viikon ikäisiä) ja puolet haavoista (50,7%) oli yli 3 kuukautta vanhoja (kuvio 2).
Kartoituksen mukaan haava-asiakkaiden hoidossa hyödynnetään vain vähän moniammatillista konsultaatiomahdollisuutta, kuten jalka-, fysio- tai ravitsemusterapeutteja. Kolmeksi suurimmaksi haasteeksi koettiin haavanhoitotarvikkeiden saatavuus, hoitajien haavanhoito-osaaminen ja hoitokäytäntöjen vaihtelu sekä kotiolosuhteet, kuten ergonomia ja valaistus.
Päätelmät
Kotihoidossa ollaan avainasemassa riskien tunnistamisessa, kun asiakas nähdään omassa kotiympäristössään mahdollisuuksineen ja haasteineen. Kartoituksessamme ilmeni, että yli puolet painehaavoista oli saanut alkunsa asiakkaan ollessa kotihoidon asiakkaana. Koska haavanhoitotuotteiden hankkiminen ja kustannukset ovat Helsingissä asiakkaan vastuulla, niitä ei ole valitettavasti aina asianmukaisesti saatavilla.
Kotihoidossa tulee kiinnittää entistä enemmän huomiota riskien havaitsemiseen ja ehkäisevään hoitoon, muun muassa monipuoliseen ravitsemukseen sekä toimintakyvyn ylläpitämiseen (6,7). Haavariskin arvioinnissa ja hoidon suunnittelussa voidaan hyödyntää validoituja mittareita, kuten Braden-asteikkoa (8) ja MNA-ravitsemusseulaa (9) sekä kotihoidon RAI-HC-arviointivälinettä.
Vuoden 2015 tuloksiin verrattuna turvotusperäisten haavojen osuus oli kasvanut, samoin kuin traumaperäisten ja iskeemisten haavojen osuus. Painehaavojen osuus oli hieman pienentynyt. Valtaosa haavoista oli yli kuukauden ikäisiä. Pitkittyneet haavat altistavat komplikaatioille, lisäävät kustannuksia ja aiheuttavat potilaalle usein kipua ja kärsimystä. Haittojen välttämiseksi tulisi heti alusta lähtien suunnitella haavan optimaalinen hoito. Tämä edellyttää haavan etiologian selvittämistä ja hoitamista, tehokasta paikallishoitoa, lääkärin määrittämää oikeaa haavadiagnoosia sekä tarvittaessa erikoissairaanhoidon konsultaatiota (10,11,12).
Helsingissä on mahdollisuus laajaan moniammatilliseen yhteistyöhön eri hoitotahojen ja ammattiryhmien välillä, mutta kroonistuneiden haavojen suuresta osuudesta päätellen yhteistyötä pitäisi olla enemmän. Lääkärin varhainen arvio, haavadiagnoosi ja hoitosuunnitelma ovat keskeisiä asioita haavan hoidossa (5,11). Lääkäriyhteistyö koettiin hyväksi, ja noin 60 %:ssa haavoista olikin konsultoitu hoitavaa lääkäriä.
Helsingissä ollaan parhaillaan selkiyttämässä haava-asiakkaan hoitopolkua yhteistyössä Husin haavakeskuksen kanssa, ja pyrkimyksenä on yhtenäistää haavanhoidon käytäntöjä sekä kehittää sujuvaa moniammatillista yhteistyötä (4). Erikoissairaanhoidon ja perusterveydenhuollon yhteinen potilastietojärjestelmä sekä digitalisaatio parantavat parhaimmillaan haavanhoitoprosessin kulkua.
Kotihoidon henkilöstön haavakoulutuksen tarve on jatkuva. Haavahoitajien konsultointi ja yhteiset kotikäynnit vahvistavat haavanhoito-osaamista kotihoidossa. Haavahoitajat vastaavat haavakoulutusten järjestämisestä ja uusien hoitomenetelmien käyttöönotosta. Koulutusta tarvitaan muun muassa näyttöön perustuvien hoitomenetelmien, kuten kevennyshoitojen ja alaraajaturvotusten tehokkaan hoidon, jalkauttamiseen. Kotihoidon haavatyöryhmä suunnittelee yhtenäistä haavanhoitotarvikkeisiin liittyvää käytäntöä, jonka avulla paikallishoito saadaan vastaisuudessa aloitettua viiveettä.
Haavakartoituksella saatiin tärkeää tietoa kotihoidon asiakkaiden haavatilanteesta sekä muutoksista aiempaan kartoitukseen verrattuna. Kartoituksen pohjalta kotihoidon haavanhoidossa voidaan kohdentaa huomiota ja osaamisen kehitystä erityisesti niihin asioihin, joissa on eniten haasteita, kuten oikea-aikaiseen diagnoosiin ja hoitokäytäntöjen yhtenäistämiseen. Haavakartoitus tullaan vastaisuudessa tekemään 2–3 vuoden välein.
Kiitämme LT, verisuonikirurgian erikoislääkäri Katariina Norosta arvokkaista kommenteista käsikirjoitusvaiheessa.
Liite 1. Helsingin kotihoidon haavakartoituksen 2020 kysymyksetEi sidonnaisuuksia.
- 1
- Eming S, Martin P, Tomic-Canic M. Wound repair and regeneration: mechanisms, signaling, and translation. Sci Transl Med 2014;6:265sr6. DOI: 10.1126/scitranslmed.3009337
- 2
- Ahmajärvi KM, Isoherranen KM, Mäkelä A, Venermo M. A change in the prevalence and the etiological factors of chronic wounds in Helsinki metropolitan area during 2008–2016. Int Wound J 2019;16:522–6.
- 3
- Gorecki C, Brown JM, Nelson EA ym. Impact of pressure ulcers on quality of life in older patients: a systematic review. J Am Geriatr Soc 2009;57:1175–83.
- 4
- Kallio M, Lagus H, Isoherranen K, Matikainen N. Yhteistyö haavanhoidossa: mahdollisuus parantaa laatua ja vähentää kustannuksia. Duodecim 2020;136:1702–4.
- 5
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ihotautilääkäriyhdistyksen asettama työryhmä. Krooninen alaraajahaava. Käypä hoito -suositus 9.4.2021. www.kaypahoito.fi
- 6
- Coleman S, Gorecki C, Nelson EA, ym. Patient risk factors for pressure ulcer development: systematic review. Int J Nurs Stud 2013;50:974–1003.
- 7
- Jaul E, Barron J, Rosenzweig JP, Menczel J. An overview of co-morbidities and the development of pressure ulcers among older adults. BMC Geriatr 2018;18:305.
- 8
- Bergstrom N, Braden BJ, Laguzza A, Holman V. The Braden scale for predicting pressure sore risk. Nurs Res 1987;36:205–10.
- 9
- Vellas B, Guigoz Y, Garry PJ, ym. The Mini Nutritional Assessment (MNA) and its use in grading the nutritional state of elderly patients. Nutrition 1999;15:116–22.
- 10
- Ahmajärvi K, Isoherranen K. Kroonisten haavojen hoito perusterveydenhuollossa. Suom Lääkäril 2017;72:524–8.
- 11
- Koljonen V, Väänänen U, Isoherranen K. Mikä on lääkärin rooli haavanhoidossa? Suom Lääkäril 2017;72:494–5.
- 12
- Kavola H, Laine MK. Kroonisten haavojen ennaltaehkäisy on tehokkainta haavanhoitoa. Duodecim 2020;136:1699–701.
Survey of wounds in Helsinki home care services in 2020
Background The aim of the survey was to investigate wounds and associated factors in Helsinki home care services in 2020. The results were compared with the previous survey from 2015.
Methods The survey was performed by a two-part questionnaire sent to all home care service units (N = 67) in the City of Helsinki. The response rates were 100% (part 1) and 81% (part 2).
Results Of all people receiving home care, 398 (4.6%) had a wound. The most prevalent wound types were oedema-related (21.8%), pressure (17.9%), and post-traumatic (15.9%). Of all wounds, 77.7% were chronic (≥ 4 weeks’ duration). Availability of products used in wound care, competence of the home care staff, and the working environment at the patient’s home were considered to be the three major challenges in wound care.
Conclusions The staff in home care services are in the front line in detecting and diagnosing wounds and, furthermore, in timely initiation of wound care. However, the majority of the wounds are chronic. By strengthening comprehensive, multidisciplinary assessment and developing clinical pathways, the aim is to diagnose wounds in earlier stages already and to make care plans accordingly. The continuing education of nursing staff is important in order to achieve better wound care for home-care patients.
Ulla Aalto, Marja Vihavainen, Grette Vingal, Eeva Sandelin
Ulla Aalto
M.D., Ph.D., Specialist in Geriatrics and General Practice, Associate Chief Physician
City of Helsinki Social Services and Health Care Division, Hospital, Rehabilitation and Care Services, Home Care Physicians