Vaikuttavuuden tiekartta käytännön johtamiseen
Pirkanmaan sairaanhoitopiirissä laadittiin tiekartta, jonka avulla vaikuttavuuden tavoite viedään käytännön johtamiseen.
Potilashoitoa on perinteisesti arvioitu suoritteilla ja ammattilaisten arvioimilla hoitotuloksilla. Potilaat kuitenkin hyötyvät enemmän saavutetusta toimintakyvystä. Kehittyvät ja kallistuvat hoitomuodot sekä tiukkeneva taloustilanne edellyttävät uudenlaisia tapoja tarkastella potilaille tuotettavaa kokonaishyötyä.
Britanniassa NHS määrittelee vaikuttavuusperusteisen terveydenhuollon tarkoittavan käytettävissä olevien resurssien yhdenvertaista ja läpinäkyvää käyttöä niin, että jokainen voi hyötyä paremmista hoitotuloksista (1). Emeritusprosessori Martti Kekomäki kuvaa vaikuttavuusperusteista terveydenhuoltoa kirjassaan Etiikasta ekonomiaan – ja takaisin (2).
Vaikuttavuutta voidaan mitata useilla mittareilla. Olisi tärkeää keskittyä mittaamaan vaikutusta arjen toiminnoissa selviämiseen ja koettuun elämänlaatuun (3). Hyvänä esimerkkinä on polvikulumien tähystysleikkausten määrän väheneminen, kun saatiin tutkimusnäyttöä siitä, ettei leikkaus parantanut lopputulosta (4).
Laaturekistereihin voidaan liittää potilasnäkökulma sairauskohtaisilla mittareilla, joilla potilailta kysytään hoidon lopputulosta ja kokemusta (patient reported outcome measure PROM, patient reported experience measurement PREM). International Consortium for Healthcare Outcomes Measurement (ICHOM) kehittää vertailukelpoisia potilaskeskeisiä mittaristoja eri sairausryhmien hoidon vaikuttavuudelle (5).
Lukuisia kyselyjä sisältävien mittarien hyödyntäminen kliinisessä työssä voi olla työlästä. Yleiset terveyteen liittyvän elämänlaadun mittarit, esimerkkeinä Suomessa kehitetty 15D sekä EQ-5D, mahdollistavat vaikuttavuuden vertailun sairaudesta tai vammasta riippumatta (6).
Tavoitteen muuttaminen käytännön johtamiseksi
Vaikuttavuus on strategisista tavoitteista tärkeimpiä terveydenhuollon johtamisessa (7,8,9). Haasteena on kuitenkin muuttaa tavoite systemaattiseksi käytännön toiminnaksi.
Useat vaikuttavuusperusteiset mittarit ovat potilasryhmäkohtaisia, jolloin kokonaisuutta on vaikea johtaa yhtenäisesti. Johtaminen on keskeisesti tietojohtamista, mutta sen tueksi tarvitaan myös tutkimusta, hoitomenetelmien kriittistä arviointia ja toimintakulttuurin uudistamista.
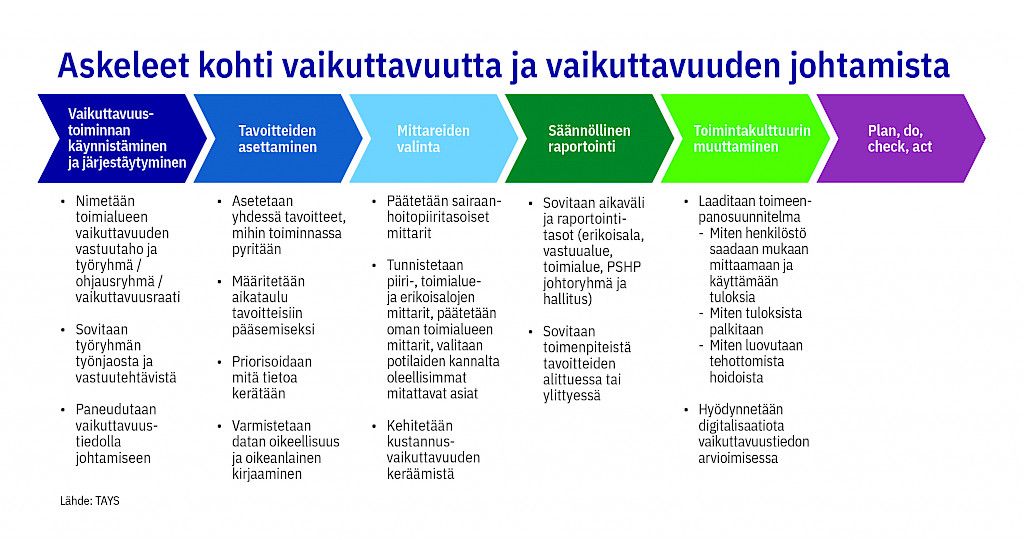
Syksyllä 2019 Pirkanmaan sairaanhoitopiirissä käynnistettiin koko organisaation kattava työ laadun ja vaikuttavuuden systemaattiseksi rakentamiseksi. Työ aloitettiin kartoittamalla nykytila, ja sen jälkeen ryhdyttiin työstämään yhteistä toimeenpanon tiekarttaa vaikuttavuuden johtamiseksi.
Jo kartoitusvaiheessa oli käynnissä useita vaikuttavuuden kehittämiseen ja mittaamiseen tähtääviä toimenpiteitä, mutta työ ei ollut koordinoitua. Yhdessä ylimmän ja keskijohdon kanssa laadittiin tiekartta (kuva), jonka avulla toimialueet voivat käynnistää vaikuttavuustyönsä järjestelmällisesti ja samansuuntaisesti.
Johtamisen rakenteiden tueksi kuvattiin toimenpideohjelma, jossa panostetaan mittarien ja toimintakulttuuriin johtamiseen (Liitekuvio). Vaikuttavuusohjelman juurruttamiseksi pidetään vertaisfoorumeita, joiden tarkoituksena on kertoa onnistuneista toimintamalleista ja ratkoa yhdessä mahdollisia pulmia.
Vaikuttavuuden tulosten seurannassa mittarit ovat keskeisessä asemassa. Käytännössä tarkastelu aloitetaan erikoisalakohtaisista mittareista. Niitä on lukuisia ja niitä voidaan joutua karsimaan. Toimialuetasoisesti seurattavat parametrit määräytyvät toiminnan luonteen perusteella. Tavoitteena on löytää mahdollisimman yhtenäinen malli, jossa sairausryhmäkohtaisten mittarien lisäksi seurataan myös geneerisiä mittareita.
Terveyteen liittyvän elämänlaadun mittariksi on valittu suomalainen 15D. Se on osoittautunut hyödylliseksi välineeksi monien sairauksien seurannassa (10). Asiakaskokemusta mitataan NPS-mittarilla (Net Promoter Score), jolla kysytään, suosittelisiko potilas saamaansa palvelua myös muille (11). Molemmat mittarit raportoivat potilaan vastauksia.
Tieto näkyväksi
Menestyksekkään tiedolla johtamisen mahdollistamiseksi eri osa-alueiden on toimittava saumattomasti yhteen. Keskeinen uudistus on NPS-tiedon kerääminen tekstiviestikyselyllä ensin valikoiduissa yksiköissä ja sitten laajentaminen koko sairaanhoitopiiriin. Myös PROM-kyselyjä liitetään osaksi potilaille suunnattua sähköisen asioinnin palvelua, OmaTaysia. Lisäksi 15D-tieto laajennetaan kattamaan mahdollisimman suuri osa potilashoidosta.
Tiedon varastoinnin yhteinen nimittäjä on rakenteilla oleva tietoallas, johon kaikki tiedot tuodaan osaksi laajempia tietokokonaisuuksia. Altaassa on lisäksi useiden muiden tietojärjestelmien tietoja potilastietojärjestelmistä lähtien. Sinne tuodaan myös laaturekisterien tiedot vaiheittain. Sairaanhoitopiirin omien tietojärjestelmien datan lisäksi jatkossa tietoaltaan ns. sivualtaaseen tuodaan myös hyvinvointialueen dataa.
Tiedon visualisointi on tyypillisesti konkreettisin tiedolla johtamisen prosessin osa-alue. Pirkanmaalla rakennetaan sekä tietojärjestelmäkohtaisia erillisraportteja että useita tietolähteitä koostavia tilannekuvia. Valtaosa näkymistä on hyödynnettävissä tiedon visualisointityökalu Tays Tabun avulla selainpohjaisesti. Vaikuttavuuden tilannekuvassa tulevat yhdistymään valikoitujen 15D- ja NPS-tietojen lisäksi diagnoosikohtaiset kliiniset mittarit sekä jatkossa myös kustannustieto.
Kliininen vaikuttavuustutkimus mukaan
Osa vaikuttavuusohjelmaa on tutkimusohjelma Oikea hoito oikealle potilaalle oikeaan aikaan. Se mahdollistaa toiminnan muutoksen seuraamisen joko prospektiivisessa tai retrospektiivisessä tutkimusasetelmassa. Kun toimintaa muutetaan, arkivaikutukset koskevat sekä henkilökuntaa että potilaita, mutta mahdollisesti myös tilatarpeita, kustannusrakennetta tai toimintoja sairaalan muissa yksiköissä.
Kun potilaan terveydentilaa ja toimintakykyä seurataan erilaisin kyselyin, tuloksia tulee analysoida asianmukaisin tilastollisin menetelmin, jotka ottavat huomioon mahdolliset vinoumat ja puutteellisuudet.
Merkittävä haaste näyttää olevan potilaiden vähäinen osallistuminen erityisesti toistuviin, aikaa vieviin kyselytutkimuksiin. Jotta heidät saadaan ymmärtämään PROM-mittarien täyttämisen tärkeys osana heidän oman hoitonsa suunnittelua, tarvitaan julkista keskustelua ja informaatiota. Kyselyjä tulee kehittää helposti vastattaviksi.
Terveydenhuollon vaikuttavuuden konkreettinen johtaminen keskittyy toistaiseksi yksittäisiin potilasryhmiin. Yksityiskohtaisen vaikuttavuustiedon perustuessa jatkossakin potilasryhmistä saatuihin vastauksiin koko organisaation tasolla tulee olla myös geneerisempiä mittareita, joilla saadaan tietoa organisaation yleiskuvasta. Pirkanmaalla jatkamme vaikuttavuuden johtamisen rakentamista toisiltamme oppien. Esittelemämme malli on hyödynnettävissä kaikissa sairaanhoitopiireissä.
Liitekuvio 1. Vaikuttavuuden tiekarttaSuvi Liimatainen: Apuraha (Tays Tukisäätiö, Suomen Lääkäriliitto).
Emil Ackerman: Tietojohtamisen verkosto ry:n hallituksen jäsen, luentopalkkio (Lääketietokeskus).
Sari Mäkinen: Sosiaalialan osaamiskeskuksen hallituksen jäsen.
Anna-Kaisa Parkkila, Tarja Laitinen, Eija Tomás: Ei sidonnaisuuksia.
- 1
- Hurst L, Mahtani K, Pluddemann A ym. Defining value-based healthcare in the NHS. Centre for Evidence-Based Medicine Report. University of Oxford. 2019.
- 2
- Kekomäki M. Etiikasta ekonomiaan – ja takaisin. Kustannus Oy Duodecim 2019.
- 3
- Malmivaara A. Kohti lääketieteen arkivaikuttavuutta. Duodecim 2012;128:445–6.
- 4
- Sihvonen R, Paavola M, Itälä A ym. Arthroscopic partial meniscectomy versus sham surgery for a degenerative meniscal tear. Finnish Degenerative Meniscal Lesion Study (FIDELITY) Group. N Engl J Med 2013;369:2515–24.
- 5
- The International Consortium for Health Outcomes Measurement (ICHOM). www.ichom.org
- 6
- Sintonen H. Terveyteen liittyvän elämänlaadun mittaaminen. Suom Lääkäril 2013;68:1261–7.
- 7
- Porter M, Thomas H. "The Strategy That Will Fix Health Care." Harvard Business Review 2013;10:50–70.
- 8
- Simonen O. Vaikuttavuustiedon hyödyntäminen erikoissairaanhoidon johtamisessa. Tampereen yliopisto 2012. https://trepo.tuni.fi/handle/10024/66852
- 9
- Lehto A-R. Value-based perspective in knowledge management. Aalto-yliopisto. 2020. http://urn.fi/URN:NBN:fi:aalto-202008234892
- 10
- Roine R. Hoidon vaikuttavuuden arviointi 15D-mittarilla. Duodecim 2016;132:1537–42.
- 11
- Reichheld FF. The one number you need to grow. Harvard Business Review 2003;8:46–54.