Hoitoon liittyvien infektioiden esiintyvyys Suomessa 2022
Lähtökohdat Suomen akuuttisairaalat osallistuivat kolmatta kertaa samoin menetelmin toteutettuun Euroopan prevalenssitutkimukseen, jossa selvitettiin hoitoon liittyvien infektioiden esiintyvyyttä ja mikrobilääkkeiden käyttöä. Tutkimusta koordinoi Euroopan tartuntatautien ehkäisy- ja -valvontakeskus (ECDC) ja Suomessa Terveyden ja hyvinvoinnin laitos (THL) yhdessä osallistuneiden sairaaloiden kanssa.
Menetelmät Kaikista sairaalaan sisäänkirjatuista potilaista kerättiin tutkimuspäivänä tiedot aktiivisista hoitoon liittyvistä infektioista, systeemisistä mikrobilääkkeistä sekä tausta- ja riskitekijöistä.
Tulokset Tutkimuspäivänä 7,4 %:lla (561/7 564) oli vähintään yksi hoitoon liittyvä infektio. Esiintyvyys oli suurin tehohoidon (16 %), kirurgian (11 %) ja sisätautien (8 %) erikoisaloilla. Yleisimpiä infektiotyyppejä olivat leikkausalueen infektio (24 %), vakava yleisinfektio (19 %), keuhkokuume (18 %) ja virtsatieinfektio (13 %). Mikrobilääkitystä sai tutkimuspäivänä 36,3 %. Neljännes mikrobilääkkeistä oli määrätty infektion ehkäisyyn.
Päätelmät Paikallisia kehityskohteita tunnistamalla voidaan kohdentaa resursseja ja tehostaa hoitoon liittyvien infektioiden torjuntaa.
Hoitoon liittyvät infektiot ovat terveydenhuollon yleisimpiä haittatapahtumia ja aiheuttavat merkittävän tautitaakan – osa näistä infektioista olisi ehkäistävissä (1). Mikrobilääkeresistenssin leviäminen on maailmanlaajuinen terveysuhka, jonka torjunnassa keskeisiä keinoja ovat ehkäistä hoitoon liittyviä infektioita ja ohjata mikrobilääkkeiden käyttöä (2). Määrävälein toistettavilla prevalenssitutkimuksilla voidaan arvioida ajallisia muutoksia hoitoon liittyvien infektioiden esiintyvyydessä ja mikrobilääkkeiden käytössä (3).
Ensimmäinen kansallinen akuuttisairaaloiden hoitoon liittyvien infektioiden ja mikrobilääkkeiden käytön prevalenssitutkimus toteutettiin vuonna 2005 (4). Sittemmin Suomi on osallistunut Euroopan tautienehkäisy- ja -valvontakeskuksen (ECDC) koordinoimiin EU-jäsenmaiden yhteisiin prevalenssitutkimuksiin vuosina 2011 ja 2016 (5,6). Viimeisin tiedonkeruu toteutettiin Suomessa loka-marraskuussa 2022. Tutkimuksen tavoitteena oli arvioida hoitoon liittyvien infektioiden esiintyvyyttä ja mikrobilääkkeiden käyttöä akuuttisairaaloissa sekä kuvata tuloksia suhteutettuna potilasaineistoon ja erikoisaloihin.
Aineisto ja menetelmät
Suomessa tutkimusta koordinoi Terveyden ja hyvinvoinnin laitos (THL). Aineisto ja menetelmät kuvataan tarkemmin liitteessä 1. THL vastasi suomenkielisestä koulutus- ja tutkimusmateriaalista ja järjesti koulutustilaisuuden tiedonkeruun tueksi. Tiedonkeruun suorittivat sairaaloissa tehtävään nimetyt työryhmät (tavallisesti infektioiden torjuntayksikkö) yhteistyössä osastojen henkilökunnan kanssa.
Tiedot kerättiin sairaaloissa 13.10.–30.11.2022 yhden tai useamman päivän aikana. Tutkimukseen kuuluivat kaikki akuuttisairaaloiden osastot, mutta sairaalat saivat myös rajata osastoja tutkimuksen ulkopuolelle.
Tutkimukseen otettiin mukaan kaikki tutkimuspäivänä klo 08.00 tai sitä ennen osastohoidossa olleet, joita ei ollut kotiutettu tai siirretty toiselle osastolle ennen tutkimushetkeä. Tutkimuksesta poissuljettiin päiväkirurgiset ja polikliiniset potilaat. Jokaisesta tutkimukseen mukaan otetusta kerättiin yleisiä taustatietoja ja potilaskohtaisia riskitietoja. Tutkimuspäivänä vähintään yhtä systeemistä mikrobilääkettä saaneista kirjattiin lisäksi lääkkeen nimi, antotapa, indikaatio, diagnoosi sekä tieto lääkityksen kirjaamisesta potilasasiakirjoihin. Potilaista, joilla oli tutkimuspäivänä vähintään yksi tutkimusmääritelmät täyttävä hoitoon liittyvä infektio, kirjattiin infektiotyyppi, alkamispäivä, alkuperä ja mahdolliset mikrobilöydökset.
Tutkimuslomakkeet lähetettiin THL:lle ilman suoria henkilötunnisteita sähköisessä muodossa tai postitse. THL:ssa lomakkeiden tiedot tarkastettiin ja tallennettiin. Valmis aineisto toimitettiin ECDC:lle, missä se analysoitiin. Esiintyvyydet (%) laskettiin jakamalla vähintään yhtä hoitoon liittyvää infektiota sairastavien ja vähintään yhtä mikrobilääkettä saavien lukumäärät kaikkien tutkittujen lukumäärällä. Infektiotyyppejä, mikrobeja ja mikrobilääkkeitä tarkasteltiin jakaumina, koska yksittäisellä potilaalla saattoi olla useita infektioita tai mikrobilääkehoitoja.
Tulokset
Tutkimukseen osallistui 40 erikoissairaanhoidon toimintayksikköä: viisi yliopistosairaalaa (23 toimintayksikköä), 15 keskussairaalaa ja kaksi aluesairaalaa. Toimintayksiköistä 43 % (17/40) rajasi osastoja tutkimuksen ulkopuolelle: 30 % (12/40) rajasi pois psykiatrian osastoja. Hoitojakson pituuden mediaani oli 3,5 vuorokautta.
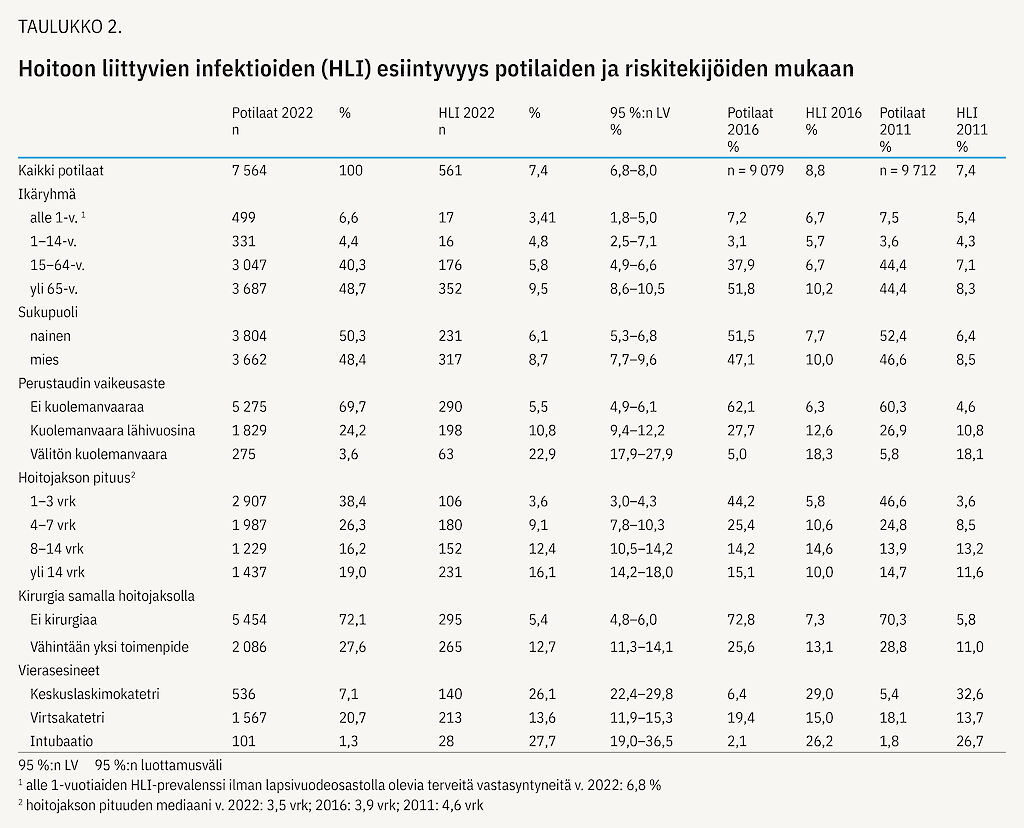
Tutkittuja oli 7 564 ja heidän mediaani-ikänsä oli 64 vuotta. Tutkimuspäivänä 561 potilaalla oli vähintään yksi aktiivinen hoitoon liittyvä infektio. Infektioiden esiintyvyys oli 7,4 % (95 %:n luottamusväli 6,8–8,0). Esiintyvyys oli 7,4 % sekä yliopisto- (329/4 428; vaihteluväli sairaaloittain 5,4–10,4 %) että keskussairaaloissa (222/3 012; vaihteluväli sairaaloittain 3,1–18,1 %) ja 8,1 % (10/124) aluesairaaloissa.
Yhteensä infektioita oli 600. Niistä 65 % (388/600) oli saanut alkunsa saman hoitojakson aikana, 23 % (137/600) liittyi saman sairaalan aiempaan hoitojaksoon, 9 % (54/600) muuhun sairaalaan ja 2 % (12/600) pitkäaikaishoidon toimintayksiköihin. Alkuperä oli muu tai tuntematon 1,5 %:ssa (9/600). Saman hoitojakson aikana alkunsa saaneiden infektioiden alkamisajankohdan mediaani oli 8 vuorokautta.
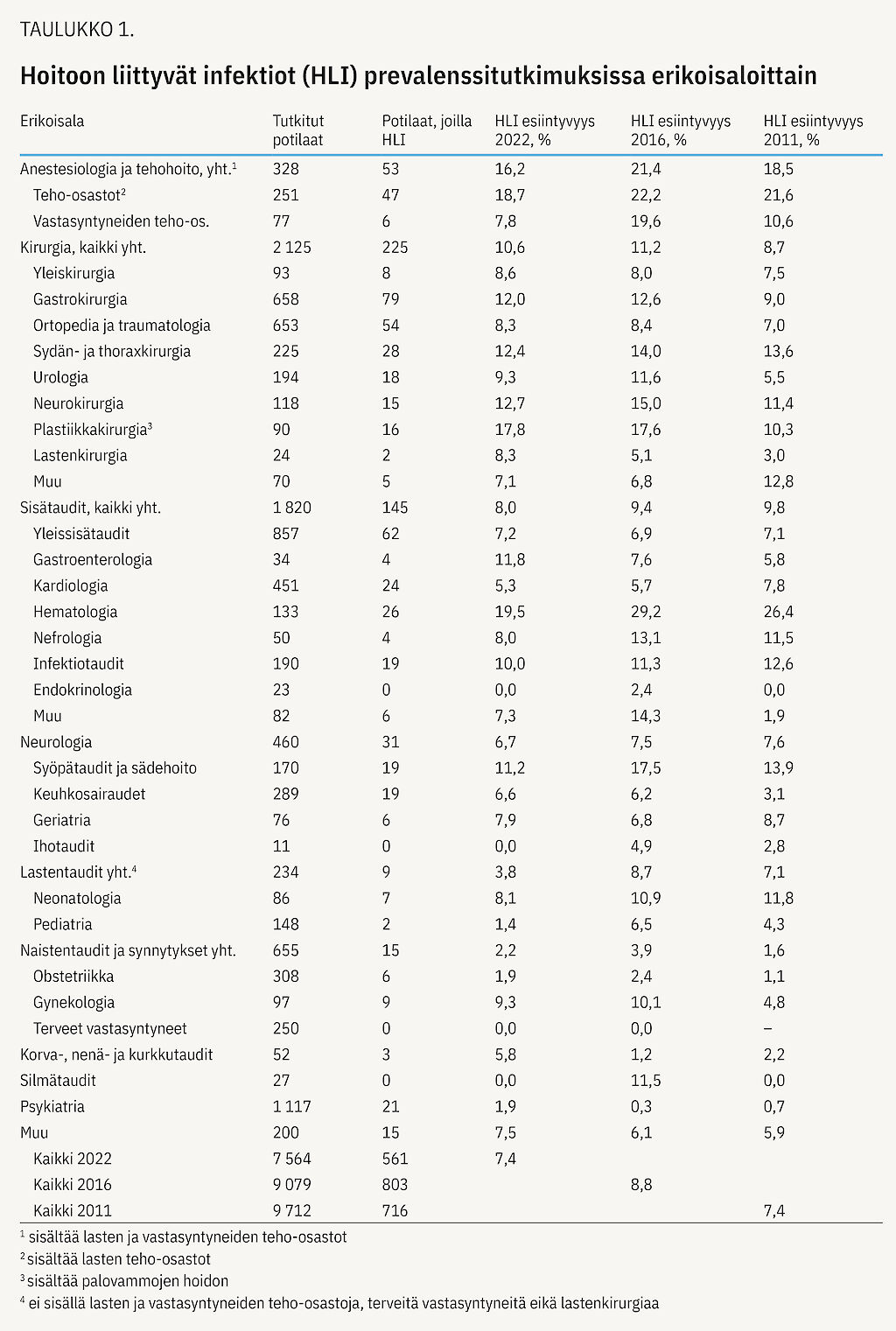
Infektioiden esiintyvyys oli suurin tehohoidon (16 %), kirurgian (11 %) ja sisätautien (8 %) erikoisaloilla (taulukko 1). Yleisimpiä tyyppejä olivat leikkausalueen infektio (143/600; 24 %), vakava yleisinfektio (veriviljelypositiivinen infektio ja kliininen sepsis) (115/600; 19 %), keuhkokuume (105/600; 18 %) ja virtsatieinfektio (80/600; 13 %).
Leikkausalueen infektioista 83 % (119/143) oli syviä haavainfektioita tai leikkausalue-/elininfektioita. Vakavista yleisinfektioista 48 % (55/115) oli veriviljelypositiivisia, joista 25 % (14/55) liittyi joko sentraaliseen tai perifeeriseen verisuonikatetriin. Koronaviruksen aiheuttamia hoitoon liittyviä infektioita ilmoitettiin 60, joista taudinkuvaltaan vakavia oli 13 % (8/60), lieviä 75 % (45/60) ja oireettomia 12 % (7/60).
Lasten infektioita tarkasteltiin erikoisalojen (taulukko 1) ohella iän perusteella. Alle 18-vuotiaita oli 13 % (n = 983). Heistä poissuljettiin 250 lapsivuodeosastolla ollutta tervettä vastasyntynyttä. Alle 18-vuotiaista 5,5 %:lla (40/733) oli vähintään yksi hoitoon liittyvä infektio. Valtaosa niistä oli yleisinfektioita (65 %, 26/40, joista veriviljelypositiivisia 3/26). Leikkausalueen infektioita oli 18 % (7/40), hengitystieinfektioita 8 % (3/40) ja mahasuolikanavan infektioita 5 % (2/40).
Alle 1-vuotiailla (poissulkien terveet vastasyntyneet) hoitoon liittyvien infektioiden esiintyvyys oli 6,8 % (17/249). Tässä ikäryhmässä infektioista noin puolet oli kliinisiä sepsiksiä (n = 10). Veriviljelypositiivisia infektioita oli kolme, muut infektiotyypit olivat yksittäisiä. Infektioiden esiintyvyys potilasryhmittäin ja riskitekijöiden mukaan on esitetty taulukossa 2.
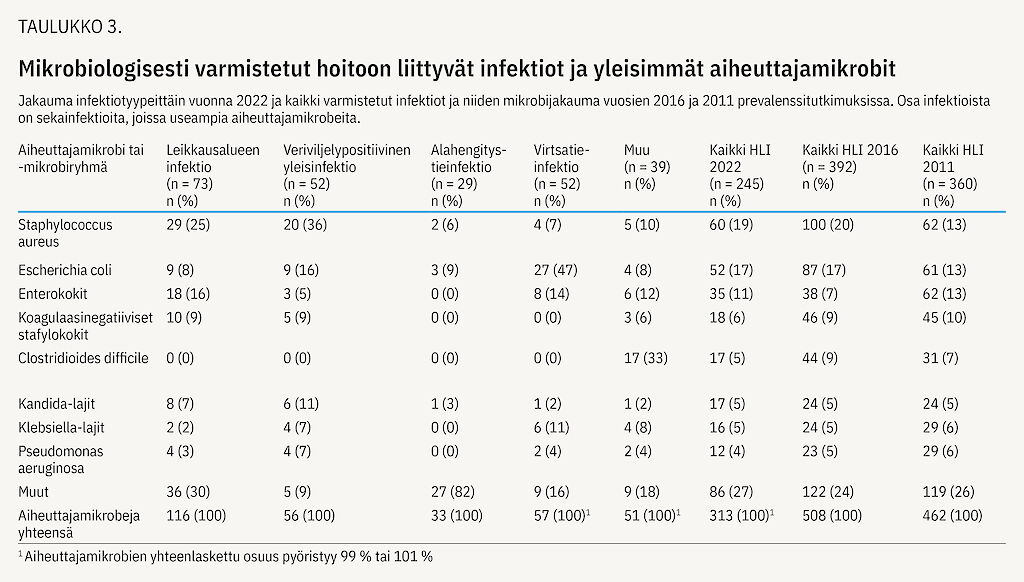
Infektioista 41 %:ssa (245/600) mikrobiologinen näyte oli positiivinen. Yleisimpien aiheuttajamikrobien jakauma on esitetty taulukossa 3. Metisilliinille resistenttejä (MRSA) oli Staphylococcus aureus -löydöksistä kaksi (3 %). Kolmannen polven kefalosporiineille resistenttejä ns. ESBL-kantoja oli tutkituista Eschericia coli -kannoista neljä (8 %), samoin Klebsiella -kannoista neljä (25 %). Vankomysiinille resistenttejä enterokokkeja (VRE) tunnistettiin yksi (3 %). Karbapeneemiresistenttejä (CPE) E. coli -kantoja oli kaksi (4 %) ja yksi Klebsiella-kanta (6 %). Mikrobiologisesti varmistetuista alahengitystieinfektioista noin puolet (48 %, 14/29) oli koronaviruksen aiheuttamia.
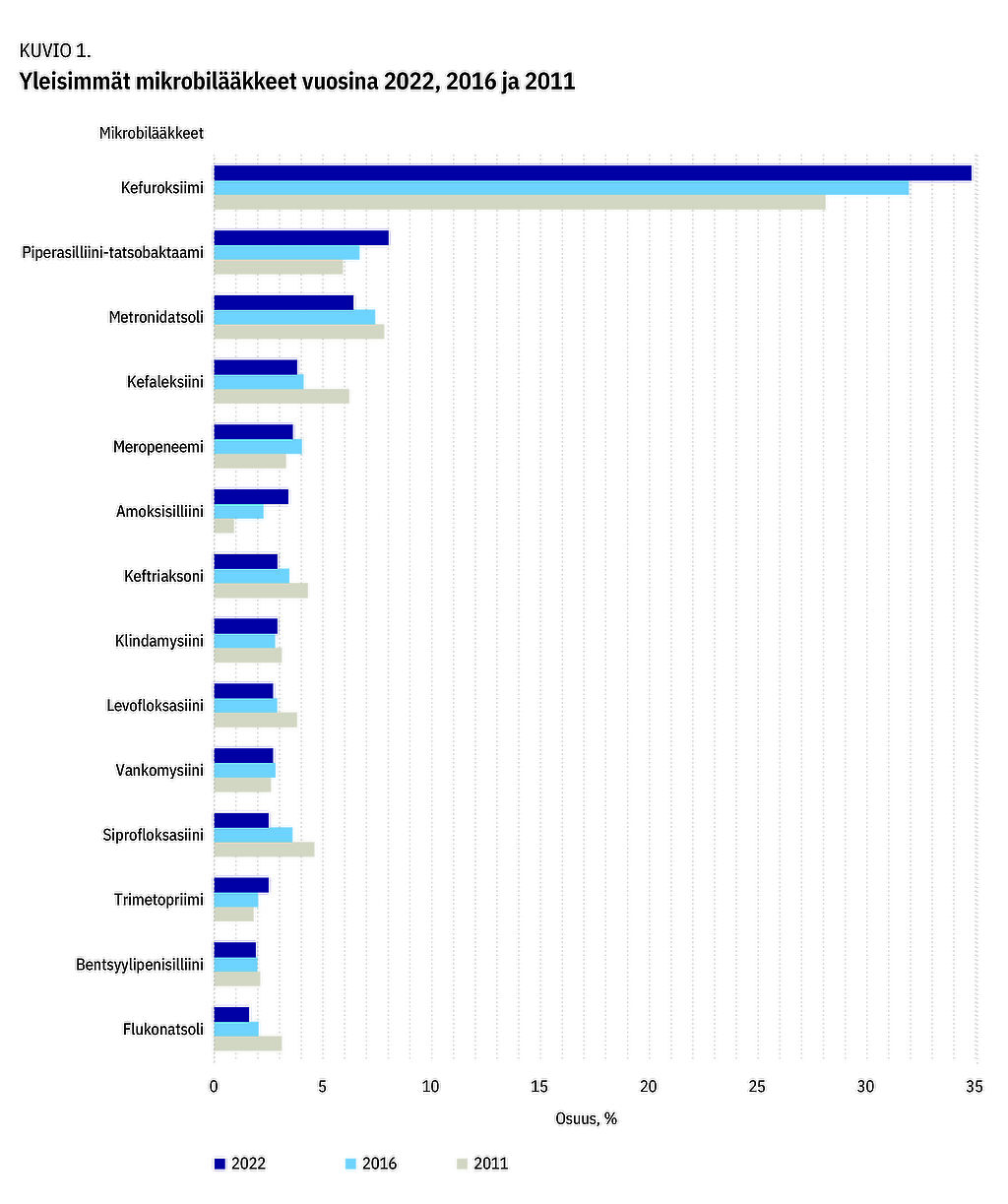
Tutkimuspäivänä 2 744 eli 36 % (95 %:n LV 35,2–37,4) sai vähintään yhtä systeemistä mikrobilääkettä. Yhteensä aloitettuja mikrobilääkityksiä oli 3 461. Yleisimpiä mikrobilääkkeitä olivat kefuroksiimi, piperasilliini-tatsobaktaami ja metronidatsoli (kuvio 1). Valtaosa (2 459/3 461; 71 %) annosteltiin parenteraalisesti. Mikrobilääkkeistä 74 % (2 551/3 461) oli aloitettu infektioon, 28 % (722/2 551) hoitoon liittyvään infektioon ja 24 % (847/3 461) infektion ehkäisyyn. Lääkityksen syy oli muu tai tuntematon 2 %:ssa. 461 eli 6 % sai yhteensä 539 mikrobilääkettä kirurgisena profylaksina. Näistä 55 % oli kerta-annoksia, 16 %:lla annostelu kesti korkeintaan vuorokauden ajan ja 29 %:lla yli yhden vuorokauden. Lääkityksen syy oli kirjattu potilasasiakirjoihin 88 %:ssa kaikista mikrobilääkkeistä.
Alle 18-vuotiaista, pois lukien terveet vastasyntyneet, 27 % sai vähintään yhtä mikrobilääkettä. Alle 1-vuotiailla vastaava osuus oli 25 %.
Päätelmät
Hoitoon liittyvien infektioiden esiintyvyys Suomessa oli 7,4 % eli hieman pienempi kuin vuonna 2016 (8,8 %) ja täsmälleen sama kuin vuonna 2011 (7,4 %). Euroopan otoksessa infektioiden esiintyvyys oli 7,1 %, mutta painotettu ja validaatiotutkimuksen tuloksilla korjattu esiintyvyys oli korkeampi, 8,0 % (95 %:n LV 6,6–9,7 %). Mikrobilääkkeitä käyttävien osuus oli hieman pienempi kuin aikaisemmissa tutkimuksissa (2022: 36 % vs. 2016: 38 % vs. 2011: 40 %), ja eurooppalaista keskitasoa (EU/EEA: 35,5 %). Vuosina 2022–2023 tutkimukseen osallistui 28 EU/EEA-maata sekä kolme läntisen Balkanin maata. Euroopan tuloksissa oli mukana lähes 300 000 potilasta 1 250 sairaalasta (7). Maiden väliseen vertailuun tulee suhtautua varauksella, koska aineisto ja diagnostiset käytännöt sekä tulkinnat menetelmistä ja määritelmistä vaihtelivat.
Tutkimukseen osallistuivat kaikki Suomen yliopisto- ja keskussairaalat sekä kaksi aluesairaalaa. Osallistuneita toimintayksiköitä (40 vs. 50) ja tutkittuja (7 564 vs. 9 079) oli tällä kertaa vähemmän kuin vuoden 2016 tutkimuksessa. Toimintayksiköiden vähäisempi määrä selittyy suurelta osin organisaatiomuutoksilla. Sairaansijojen määrä on Suomessa myös vähentynyt vuoden 2016 jälkeen (8). Vuoden 2016 tutkimuksessa mukana oli lisäksi muutamia suuria perusterveydenhuollon akuuttisairaaloita, jotka eivät nyt osallistuneet.
Hoitojakson pituus oli lyhentynyt edellisistä tutkimuksista, nyt mediaani oli 3,5 vuorokautta (2016: 3,9; 2011: 4,6). Mediaani-ikä oli 64 vuotta eli vähemmän kuin vuonna 2016 (66 v.) ja koko Euroopan aineistossa (67 v.). Perustaudin vaikeusasteen arviointiin käytetyn McCaben luokituksen mukaan jonkin verran aiempaa pienempi osa potilaista oli kuolemanvaarassa lähivuosina tai välittömästi (taulukko 2). Tätä saattaa ainakin osin selittää perusterveydenhuollon akuuttisairaaloiden puuttuminen tuoreimmasta aineistosta. Hieman nuorempi ja terveempi aineisto saattaa myös olla yhteydessä pienempään infektioiden esiintyvyyteen.
Yleisimpiä infektiotyyppejä olivat leikkausalueen infektio, vakava yleisinfektio ja keuhkokuume. Aiempien tutkimuksien tapaan infektioiden esiintyvyys ja infektiotyyppien jakauma vaihtelivat erikoisaloittain. Suurilla erikoisaloilla, kuten sisätaudeilla ja kirurgiassa, esiintyvyys vaihteli myös suppean erikoissalan mukaan. Vaikka jälleen lähes kolmannes osallistuneista sairaaloista rajasi psykiatrian osastot tutkimuksen ulkopuolelle, oli psykiatristen potilaiden osuus nyt aiempaa suurempi (15 vs. 7 %). Myös hoitoon liittyvien infektioiden esiintyvyys oli heillä hieman aiempaa suurempi (taulukko 1). Suurin osa heillä todetuista infektioista oli lieviä tai oireettomia koronavirustartuntoja.
Yleisimpiä aiheuttajamikrobeja olivat S. aureus ja E. coli kuten vuosien 2016 ja 2011 tutkimuksissa. Resistenttien mikrobien aiheuttamia infektioita oli nyt jonkin verran aiempaa enemmän: ESBL-kantoja tunnistettiin yhteensä 8 (2016: 5), CPE-kantoja 3 (1), MRSA-kantoja 2 (1) ja VRE-kantoja 1 (0). C. difficilen aiheuttamia infektioita havaittiin vähemmän kuin aiemmin. Myös tartuntatautirekisteriin on viime vuosina ilmoitettu hieman vähemmän C. difficile -löydöksiä (9) (taulukko 3).
Kefuroksiimin osuus (35 %) kaikista mikrobilääkkeistä oli kasvanut. Laajakirjoisista mikrobilääkkeistä piperasilliini-tatsobaktaamin osuus (8 %) oli kasvanut, sen sijaan meropeneemin osuus (4 %) hieman pienentynyt (kuvio 1). Suomessa laajakirjoisten antibioottien osuus kaikista bakteerilääkkeistä oli tutkimukseen osallistuneista Euroopan maista toiseksi pienin (7). Myös kirurgisen profylaksin käytössä positiivinen kehityssuunta jatkui: pitkittyneiden, yli vuorokauden mittaisten profylaksien osuus oli edelleen pienentynyt (2022: 29 % vs. 2016: 33 % vs. 2011: 40 %).
Tutkimusprotokollaan oli tehty pieniä muutoksia edellisestä kerrasta (liite 1). Pääosin potilaskohtainen tiedonkeruu ja määritelmät olivat kuitenkin yhtenevät edellisen tutkimuksen kanssa. Tutkimuksessa käytettiin samoja erikoisalakoodeja kuin vuonna 2016, mikä mahdollisti vertailun aiempaan. Erikoisalakoodien tulkinta ei kuitenkaan ollut yksiselitteistä varsinkaan tehohoidon ja lastentautien osalta; näitä tietoja varmistettiin sairaaloista osin jälkikäteen, ja alle 18-vuotiaita koskevaa aineistoa tarkasteltiin myös ikäperusteisesti. Aineisto oli myös aiempaa pienempi, minkä vuoksi monen suppean erikoisalan potilasmäärä jäi pieneksi. Menetelmänä prevalenssitutkimus on altis sattumalle, ja esimerkiksi osastoepidemian osuessa tiedonkeruuhetkeen voi infektioiden esiintyvyys olla selvästi keskimääräistä suurempi.
Yhtenevin menetelmin toistettavien prevalenssitutkimusten avulla voidaan arvioida kehityssuuntaa; nyt sekä infektioiden esiintyvyys että mikrobilääkkeiden käyttö olivat hieman vähentyneet. Koulutuksellinen merkitys puoltaa prevalenssitutkimusten toistamista esimerkiksi viiden vuoden välein: osallistuminen lisää sairaaloiden henkilöstön, johdon ja päättäjien tietoisuutta. Paikallisesti havaittuja ongelmakohtia voidaan korjata tehostamalla torjuntatoimia ja kohdentamalla seurantaa havaintojen perusteella ja varmistua tilanteen korjaantumisesta jatkuvan seurannan avulla.
Kiitokset: Tutkimukseen osallistuneet sairaalat; THL:n tutkimusryhmä: Dinah Arifulla, Katja Koukkari, Tarja Kuutamo, Sohvi Kääriäinen, Jaana-Marija Lehtinen; Euroopan tautienehkäisy- ja -valvontakeskus (ECDC)
Liite 1. Aineisto ja menetelmätSaija Toura, Emmi Sarvikivi: Ei sidonnaisuuksia
Tämä tiedettiin
- Hoitoon liittyvät infektiot aiheuttavat merkittävän tautitaakan.
- Mikrobilääkekäytön ohjaus on keskeinen keino torjua mikrobilääkeresistenssiä.
- Määrävälein toistetuilla prevalenssitutkimuksilla voidaan havaita ajallisia muutoksia infektioiden esiintyvyydessä ja mikrobilääkkeiden käytössä.
Tutkimus opetti
- Hoitoon liittyvien infektioiden esiintyvyys ja mikrobilääkkeiden käyttö oli hieman vähentynyt edellisestä tutkimuksesta.
- Infektiotyyppien jakauma ja yleisimmät aiheuttajamikrobit olivat samoja kuin edellisessä tutkimuksessa. Resistenttien mikrobien aiheuttamia infektioita oli jonkin verran aiempaa enemmän.
- Pitkittyneiden kirurgisten ehkäisevien mikrobilääkitysten osuus oli edelleen pienentynyt.
- 1
- World Health Organization 2022. Global report on infection prevention and control. Geneva: WHO; 2022. https://www.who.int/publications/i/item/9789240051164
- 2
- Global Burden of Bacterial Antimicrobial Resistance in 2019: A Systematic Analysis. Lancet 2022;399:629–55. https://www.thelancet.com/action/showPdf?pii=S0140-6736%2821%2902724-0
- 3
- Lyytikäinen O, Kanerva M. Hoitoon liittyvien infektioiden seuranta. Teoksessa: Anttila V-J, Kanerva M, Kuronen M ym., toim. Hoitoon liittyvien infektioiden torjunta. 7. uudistettu, tarkistettu painos. Helsinki: Terveyden ja hyvinvoinnin laitos 2021:80–81.
- 4
- Lyytikäinen O, Kanerva M, Agthe N, Möttönen T. Sairaalainfektioiden esiintyvyys Suomessa 2005. Suom Lääkäril 2005;60:3119–23.
- 5
- Kärki T, Lyytikäinen O. Hoitoon liittyvien infektioiden esiintyvyys Suomessa 2011. Suom Lääkäril 2013;68:39–45.
- 6
- Sarvikivi E, Toura S, Arifulla D, Lyytikäinen O. Hoitoon liittyvien infektioiden esiintyvyys Suomessa 2016. Suom Lääkäril 2018;73:2641–46.
- 7
- European Centre for Disease Prevention and Control. Point prevalence survey of healthcare-associated infections and antimicrobial use in European acute care hospitals 2022-2023. Stockholm: ECDC; 2024. https://www.ecdc.europa.eu/en/publications-data/PPS-HAI-AMR-acute-care-europe-2022-2023
- 8
- Eurostat. Hospital beds by function and type of care (siteerattu 15.5.2025.) doi: https://doi.org/10.2908/HLTH_RS_BDS1
- 9
- Terveyden ja hyvinvoinnin laitos. Tartuntatautirekisterin tilastotietokanta 15.5.2025. https://sampo.thl.fi/pivot/prod/fi/ttr/cases/fact_ttr_cases
Prevalence of healthcare-associated infections in Finland 2022
Background Finnish acute care hospitals participated in the European point prevalence survey on healthcare-associated infections (HAIs) and antimicrobial use (AMU) conducted using the same methods for the third time. The study was coordinated by European Centre for Disease Prevention and Control (ECDC) and the Finnish Institute for Health and Welfare (THL) together with the participating hospitals.
Methods All patients admitted to the hospitals on the day of the survey were included. Data on HAIs, AMU, and patient characteristics were collected.
Results The study included 7564 patients of whom 7,4% (n=561) had at least one active HAI on the day of the survey. Prevalence was highest in intensive care (16%), surgery (11%), and in internal medicine (8%) specialties. The most common types of HAI were surgical-site infection (24%), bloodstream infection or clinical sepsis (19%), pneumonia (18%), and urinary tract infection (13%). Of the patients, 36% received at least one systemic antimicrobial; every fourth course was prescribed for prophylactic use.
Conclusions Identifying local areas of improvement can enhance the prevention of healthcare-associated infections.
Saija Toura, Emmi Sarvikivi