Diabeteksen hoidon toteutuminen ja kustannukset perusterveydenhuollossa: Esimerkkinä Paimion–Sauvon kansanterveyskuntayhtymä
Lähtökohdat Tutkimuksessa kuvataan diabeteksen hoidon toteutumista ja kustannuksia Paimion–Sauvon kansanterveyskuntayhtymässä.
Menetelmät Tutkimus perustuu Paimion–Sauvon kuntayhtymän potilastietorekisterin tietoihin diabetespotilaiden hoidosta vuosina 2006–2018 sekä hoidon kustannuksista vuosilta 2016–2018. Tutkimuksessa selvitettiin hoidon saavutuksia 13 vuoden seuranta-aikana monimuuttuja-analyysillä ja verrattiin hoitokustannuksia vuosilta 2016–2018.
Tulokset Verensokerin hoitotasapaino oli hyvä ja parani tilastollisesti merkitsevästi seurannan aikana. Sairauden kesto vaikutti huomattavasti hyvän hoitotasapainon saavuttamiseen. Sen sijaan LDL-kolesterolin hoitotaso heikkeni tilastollisesti merkitsevästi; eniten huononivat alle 5 vuotta diabetesta sairastaneiden naisten tulokset. Hoidon kustannukset lisääntyivät merkittävästi vuodesta 2016 vuoteen 2018 tyypin 1 diabetespotilailla. Kustannusten nousu johtui ensisijaisesti hoitotarvikkeista, joiden kustannuserä oli peräti 56 %.
Päätelmät Paikallinen diabetesrekisteri osoittautui erinomaiseksi välineeksi hoidon laadun ja hoidosta aiheutuneiden kustannusten seuraamiseen kuntatasolla.

Diabetes on nopeimmin yleistyviä sairauksia Suomessa ja maailmassa (1,2,3,4,5). Sen hoitokäytäntöjä on linjattu DEHKO 2000–2010 -kehittämisohjelmassa ja Käypä hoito -suosituksessa (3,6,7). Diabetesrekisterit olivat Dehkossa yhtenä toimenpidesuosituksena.
Kansallisen diabeteslaaturekisterin selvitystyö käynnistyi kesällä 2017 ja jatkuu THL:n kansallisessa laaturekisterihankkeessa (8).
Diabeteksen hoidon laatua Suomessa on raportoitu aiemmin poikkileikkaustutkimuksissa valtakunnallisesti (9,10,11,12,13,14) ja alueellisesti (15,16). Hoidon laadun kehitystä pitkällä aikavälillä on sen sijaan tutkittu melko vähän. Pohjois-Karjalassa on hyödynnetty suoraan potilastietojärjestelmästä poimittuja tietoja hoidon tulosten alueellisessa vertailussa ja 4 vuoden seurannassa (17,18,19).
Myös diabeteksen hoidon kustannuksia Suomessa on tarkasteltu aiemmin (20,21,22,23). Hoitovälineiden kustannusosuudeksi arvioitiin 5 % vuonna 2007 (20). Viime vuosina hoitovälineissä on tapahtunut huomattavaa kehitystä ja uusia, kalliita teknisiä hoitovälineitä on otettu käyttöön. Tältä osin tutkimuksia kustannuskehityksestä ei ole.
Tässä tutkimuksessa haluttiin selvittää diabeteksen esiintyvyyttä, ilmaantuvuutta ja sovittujen laatuindikaattoreiden kirjausta ja hoitotasapainojen kehitystä pitkäaikaisseurannassa sekä diabetespotilaiden hoidosta alueen kunnille aiheutuvia perusterveydenhuollon kustannuksia ja kustannusrakennetta.
Aineisto ja menetelmät
Aineisto
Paimion–Sauvon terveyskeskuksen alueen väestömäärä vuonna 2018 oli 13 834. Tyypin 1 ja vaativan tyypin 2 diabeteksen hoito oli keskitetty 1–2 lääkärille ja diabeteshoitajille. Tyypin 2 diabetespotilaiden hoito kuului kaikille työpareille. Insuliinipumppupotilaat hoidettiin erikoissairaanhoidossa.
Tässä työssä tutkimusaineistona olivat Paimion–Sauvon terveyskeskuksen diabetespotilaiden hoitotiedot vuosilta 2006–2018. Potilaiden tunnistaminen tapahtui asiakasryhmien perusteella. Nämä asiakasryhmät muodostivat hoitokertomuksen osana olevan diabetesrekisterin, johon kuuluivat kaikki alueen tiedossa olevat diabetespotilaat. Potilas liitettiin ryhmään, kun diabetesdiagnoosi oli tiedossa.
Asiakasryhmiin sisältyi tieto diabeteksen tyyppistä, toteamisajankohdasta ja hoitomuodosta. Kustannustiedot olivat mukana vuodesta 2016 alkaen. Terveyskeskus laskutti peruskuntia toimintolaskentaan perustuvien tuotehintojen perusteella.
Menetelmät
Laboratoriopalvelut tuotti Varsinais-Suomen sairaanhoitopiirin alueellinen laboratorio, ja terveyskeskuksen potilastietojärjestelmänä oli Effica (Lifecare). Vuonna 2012 otettiin käyttöön TietoKaira Oy:n toimittama DiabetesMittari-raportointiohjelmisto (24). Diabetesta sairastaviksi asiakasryhmien perusteella tunnistettujen potilaiden hoitotiedot ladattiin tätä tutkimusta varten potilastietojärjestelmästä DiabetesMittarin omaan tietokantaan 2M-IT:n ylläpitämästä tietoaltaasta.
Seurattavat laatuindikaattorit valittiin Dehkon hyvän hoidon laatukriteereiden perusteella (25). Tulosten tavoitetasot määriteltiin nykyisen Käypä hoito -suosituksen mukaisesti: B-HbA1c (glykosyloitunut hemoglobiini) alle 53 mmol/mol (7 %), fP-Kol-LDL (LDL-kolesteroli) alle 2,5 mmol/l, systolinen verenpaine alle 140 mmHg.
Sairauden kesto luokiteltiin 4 luokkaan (0–5, 6–10, 11–15, yli 15 vuotta). Iän mukaan diabetespotilaat jaettiin ryhmiin alle 65-vuotiaat ja vähintään 65-vuotiaat. Lisäksi tutkittiin diabeteksen esiintyvyyttä ja ilmaantuvuutta sekä diabeteksen hoitomuodon vaikutusta tuloksiin.
Tutkimuseettinen käytäntö
Kyseessä oli retrospektiivinen rekisteritutkimus, johon ei lain mukaan tarvita eettisen toimikunnan lausuntoa. Aineiston käsittelyperuste oli EU:n tietosuoja-asetuksessa mainittu yleinen etu ja tieteellinen tutkimus. Potilasasiadataa on käsitelty tietoturvallisella alustalla, eikä tutkimusjulkaisuista voi tunnistaa yksittäisiä potilaita. Tutkimus on toteutettu ilman yhteydenottoa potilaisiin. Tutkimuksessa ei puututtu potilaiden hoitoon. Tutkimuksella on Paimion–Sauvon kansanterveyskuntayhtymän ja Varsinais-Suomen sairaanhoitopiirin tutkimusluvat.
Analyysi
Analyysimenetelmänä olivat lineaariset sekamallit. Keskiarvojen kehityssuuntaa analysoitiin muuttujista B-HbA1c, fP-Kol-LDL, systolinen verenpaine ja painoindeksi (BMI). Mallissa olivat mukana sukupuoli, luokiteltu sairauden kesto, ikäluokka, aika ja ajan kanssa kaikkien tekijöiden yhdysvaikutukset, joilla testattiin, onko muutos erilaista eri ryhmissä. Tässä mallissa huomioitiin mittauspisteet aikasarja-analyysissa. Kaikissa analyyseissa käytettiin merkitsevyysrajana p < 0,05 (kaksisuuntaiset testit). Analyysit tehtiin SAS-ohjelmiston versiolla 9.4.
Tulokset
Diabeteksen hoidon toteutuminen
Diabetespotilaiden lukumäärä Paimion ja Sauvon kunnissa oli seuranta-aikana vuosina 2006–2018 yhteensä 1 351. Vuonna 2018 rekisterissä oli 964 potilasta, joista tyypin 1 diabetes oli 123:lla (13 %) ja tyypin 2 841:llä (87 %).
Miehiä oli 519 (54 %) ja naisia 445 (46 %). Iän mediaani ja ala- ja yläkvartaalit (Q1, Q3) olivat tyypin 1 diabetespotilailla 43 (24, 58) vuotta ja tyypin 2 diabetespotilailla 70 (63, 76) vuotta.
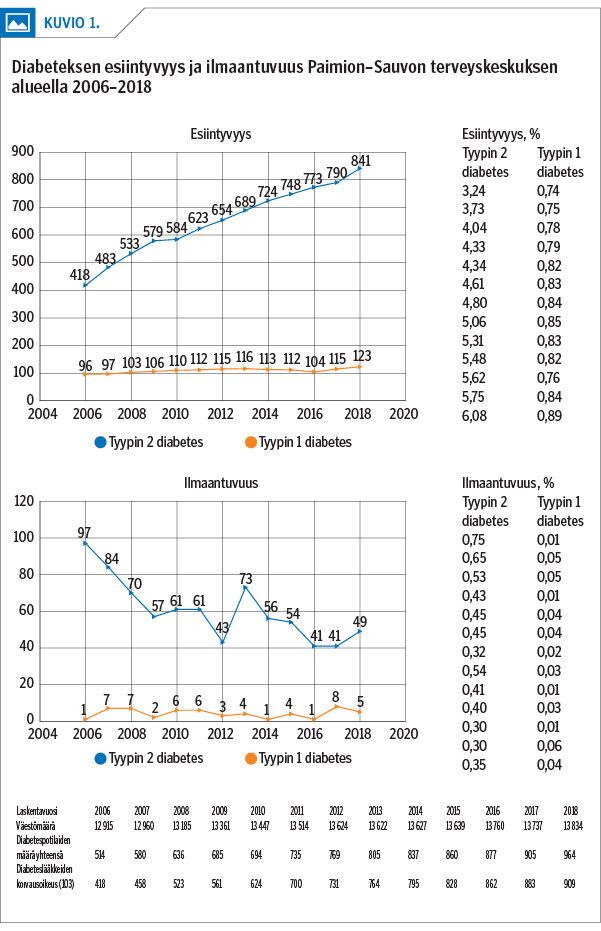
Diabeteksen esiintyvyys ja ilmaantuvuus vuosina 2006–2018 on esitetty kuviossa 1. Tyypin 2 diabeteksen vuosittainen esiintyvyys lisääntyi 7,8 % ja tyypin 1 diabeteksen esiintyvyys 2,2 %. Tyypin 2 diabeteksen ilmaantuvuus oli 0,75 % (97/12 915) vuonna 2006 ja 0,35 % (49/13 834) vuonna 2018.
Yli 65-vuotiailla tyypin 2 diabeteksen esiintyvyys oli 12,2 % vuonna 2006 ja 19,7 % vuonna 2018. Alle 65-vuotiailla esiintyvyys oli vastaavasti 2,7 % vuonna 2006 ja 3,9 % vuonna 2018.
Kun analysoitiin tyypin 2 diabeteksen hoitotuloksia lineaarisella sekamallilla, HbA1c-tulokset paranivat vuosina 2006–2018 ajan suhteen tilastollisesti merkitsevästi (p < 0,0001). Muutos oli merkitsevä kaikissa ryhmissä.
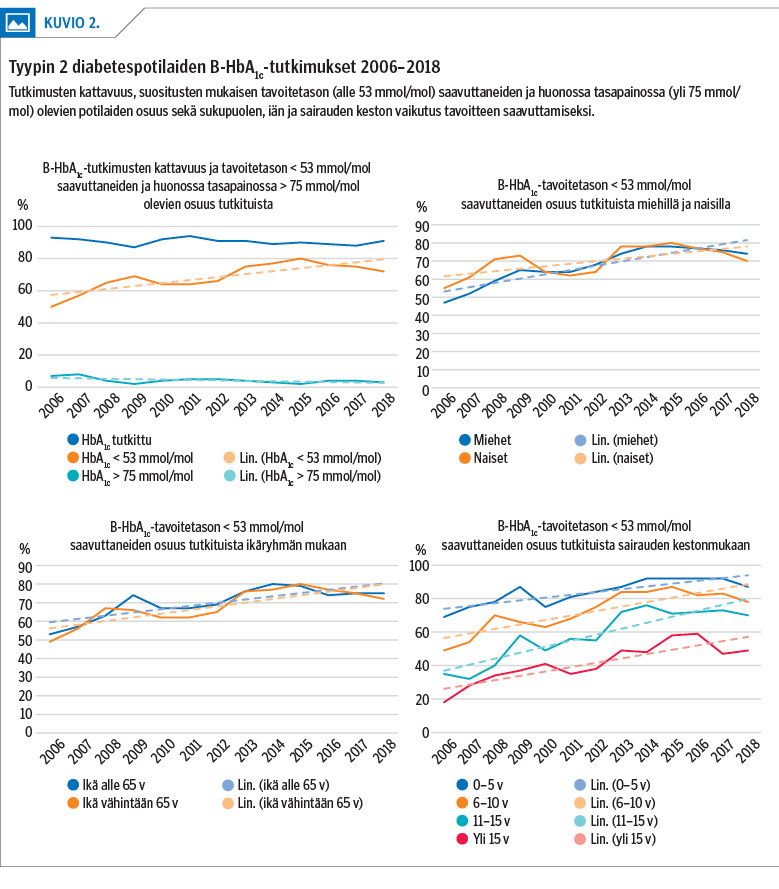
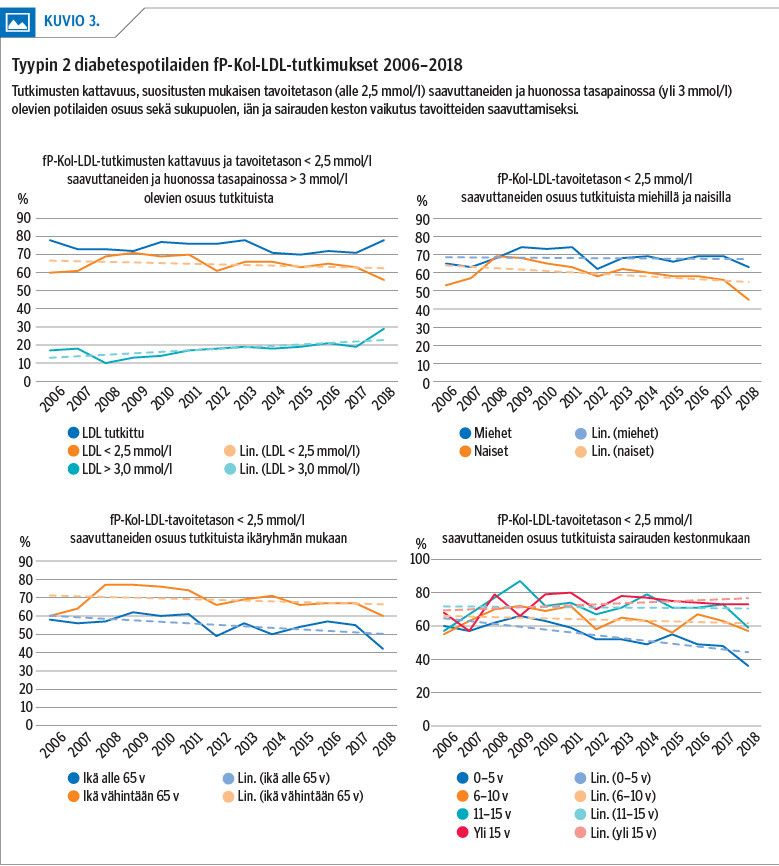
Kuvioissa 2 ja 3 on esitetty HbA1c- ja LDL-tutkimusten kattavuus sekä tavoitetason saavuttaneiden ja huonossa hoitotasapainossa olevien osuus tutkituista. Parhaimmillaan (vuonna 2015) 80 % tyypin 2 diabetespotilaista saavutti HbA1c:n tavoitetason alle 53 mmol/mol. Sairauden kesto vaikutti hyvän hoitotasapainon saavuttamiseen: pitkään sairastaneet saavuttivat tavoitetason heikommin (kuvio 2).
Yli 15 vuotta diabetesta sairastaneista 51 %:lla oli diabeteksen hoitona insuliini joko yksinään tai muun lääkehoidon lisänä. Näissä hoitomuodoissa HbA1c:n keskiarvo oli huonompi kuin tabletti- ja ruokavaliohoitoa noudattavilla (liitekuvio 1).
LDL-kolesterolin keskiarvo heikkeni ajan kuluessa tilastollisesti merkitsevästi (p = 0,0005). Parhaimmillaan 73 % tyypin 2 diabetespotilaista saavutti LDL:n tavoitetason alle 2,5 mmol/l (vuonna 2009), mutta sen jälkeen hoitotasapaino on huonontunut: selvimmin naisilla, alle 65-vuotiailla ja alle 5 vuotta diabetesta sairastaneilla (kuvio 3).
Systolisen verenpaineen tulokset heikkenivät ajan kuluessa merkitsevästi (p < 0,0001). Viime vuosina tavoitteeseen alle 140 mmHg pääsi vain 37–45 % diabetespotilaista. Painoindeksin (BMI) keskiarvossa tapahtui ajan kuluessa myönteinen tilastollisesti merkitsevä lasku (p < 0,0001).
Liitetaulukossa 1 esitetään tutkimustulosten vuosittaiset keskiarvot ja mediaanit vuosina 2006–2018. Liitekuviossa 2 esitetään terveyskeskuksen hoidon piirissä olevien tyypin 1 diabetespotilaiden lukumäärä, B-HbA1c-, fP-Kol-LDL-tutkimusten sekä systolisen verenpaineen tulostasojen jakaumat.
Kunnilta laskutetut kustannukset ja kustannusrakenne
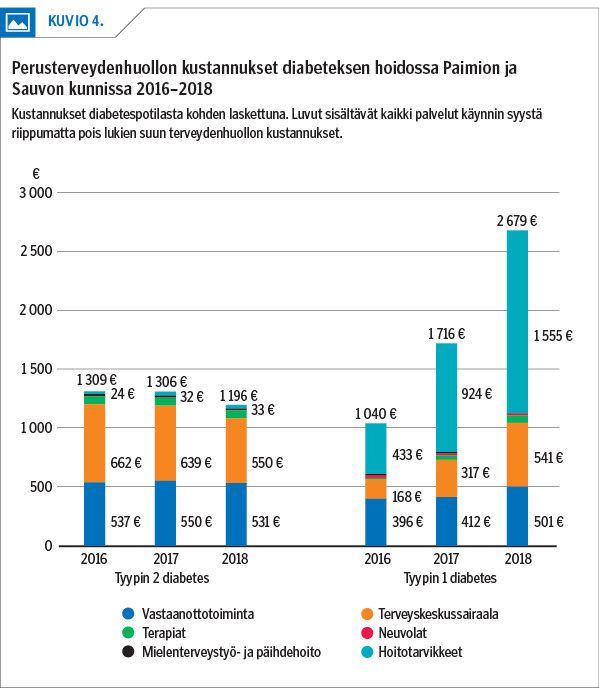
Kuviossa 4 esitetään diabeteksen hoidon kustannukset potilasta kohden vuosina 2016–2018. Hoidosta aiheutuneet kokonaiskustannukset olivat tyypin 2 diabetespotilailla 1 012 232 euroa vuonna 2016 ja 1 005 788 euroa vuonna 2018. Tyypin 1 diabetespotilailla ne olivat 108 166 euroa vuonna 2016 ja 329 472 euroa vuonna 2018.
Hoitotarvikkeiden osuus tyypin 1 diabetespotilaiden kaikista kustannuksista oli 56 % (191 283 euroa) vuonna 2018. Vuonna 2018 yli puolet hoitotarvikekustannuksista (109 623 euroa) kohdistui potilaisiin, jotka eivät olleet terveyskeskuksen hoitovastuulla. Vuonna 2018 tyypin 2 diabetespotilaista käytti avosairaanhoidon palveluja 94 %, terveyskeskussairaalan palveluja 9 % ja hoitotarvikkeita sai 51 %.
Pohdinta
Tyypin 2 diabeteksen esiintyvyys kaksinkertaistui ja ilmaantuvuus puolittui vuosina 2006–2018 (kuvio 1). Tyypin 2 diabeteksen esiintyvyys lisääntyi 7,8 % vuodessa eli enemmän kuin FinDM II-tutkimuksessa vuosina 1997–2007, jolloin vuotuinen kasvu oli 5,5 % (26).
Ikääntyvien diabetespotilaiden osuus lisääntyi. Samansuuntainen muutos on todettu muissakin suomalaisissa tutkimuksissa (3,5). Osaltaan esiintyvyyden kasvua selittää tyypin 2 diabeteksen varhaisempi tunnistaminen Dehkon periaatteiden mukaisesti (3,6) sekä väestön ikääntyminen.
Vaikean diabeteksen hoidon keskittäminen diabetestiimille sekä diabetesrekisteri ovat mahdollistaneet diabetesosaamisen syventämisen organisaatiossa ja kutsujärjestelmän käyttöönoton vuonna 2014.
Asiakasryhmien potilasmäärä ylitti vuosittain diabeteslääkkeiden erityiskorvausoikeuksien määrän (4). Tästä voi päätellä, että diabetespotilaat tunnistettiin hyvin asiakasryhmien avulla. Pienempi lukumäärä Kelan aineistossa selittynee pääosin korvauskäsittelyn viiveellä.
HbA1c oli tutkittu 88–94 %:lta tyypin 2 diabetespotilaista, ja LDL-kolesteroli oli tutkittu hieman harvemmin, 71–78 %:lta. Tutkimusten kattavuus oli samaa tasoa kuin aikaisemmin julkaistuissa suomalaisissa tutkimuksissa. Pohjois-Karjalassa HbA1c oli tutkittu keskimäärin 83 %:lta ja LDL-kolesteroli 75 %:lta tyypin 2 diabetespotilaista (18). Nurmijärven ja Kouvolan alueilla HbA1c oli tutkittu 93–91 %:lta ja LDL 70–79 %:lta tyypin 2 potilaista (16).
Tyypin 2 diabetespotilaiden verensokerin hoitotasapaino koheni tilastollisesti merkitsevästi. Tavoitetasolle pääseminen oli sitä vaikeampaa, mitä pidempi oli diabeteksen kesto. Alle 5 vuotta sairastaneista suositusten mukaiseen HbA1c-tavoitetasoon pääsi jopa 92 % potilaista, mutta yli 15 vuotta sairastaneista enimmillään vain 59 %.
Yli 15 vuotta sairastaneiden ryhmässä myös hoitotasapaino parani merkitsevästi koko seuranta-ajan. Pitkään diabetesta sairastaneista yli puolet tarvitsi insuliinia, mikä kuvastaa sairauden muuttumista vaikeahoitoisemmaksi ajan myötä.
Viimeisten 5 vuoden aikana HbA1c:n tavoitetason alle 53 mmol/mol saavutti 72–80 %. Huono verensokerin hoitotasapaino (HbA1c yli 75 mmol/mol) todettiin vain 2–4 %:lla tyypin 2 diabetespotilaista. Nämä tulokset ovat hyviä verrattuna Suomesta aiemmin julkaistuihin raportteihin tyypin 2 diabetespotilaista (12,16,17,18,19,20,21,22,23,24). DEHKO-raportti 2010:n mukaan tavoitteeseen alle 7 % (53 mmol/mol) pääsi 59 % diabetespotilaista (14). Pohjois-Karjalan aineistossa tähän HbA1c-tavoitteeseen pääsi 72 % ja huonossa tasapainossa oli 6 % potilaista (18).
Plasman LDL-kolesterolin hoitotasapaino heikkeni lievästi. Tavoitetason alle 2,5 mmol/l saavutti useana vuotena aiempaa vähemmän potilaita ja samalla LDL-pitoisuuden yli 3 mmol/l ylittävien potilaiden osuus lisääntyi. Vaikka LDL-kolesterolin hoitotasapaino heikkeni hieman keskiarvojen aikasarja-analyysissa, oli viime vuosien hoidon tavoitteeseen päässeiden osuus kuitenkin suunnilleen samalla tasolla kuin muissa suomalaisissa tutkimuksissa, koska lähtötilanne oli verrattain hyvä.
Tavoitetason alle 2,5 mmol/l saavutti 70–73 % vuosina 2009–2011, ja LDL-kolesterolin keskiarvo oli 2,2 mmol/l. Vuosina 2012–2018 tavoitteeseen pääsi 56–65 % keskiarvon ollessa 2,4 mmol/l. Pohjois-Karjalan aineistossa tavoitteeseen pääsi 55 % ja keskiarvo oli 2,5 mmol/l (18).
Naisten rasva-arvot olivat aineistossamme miehiä huonommat. Samanlainen ero sukupuolien välillä todettiin myös Pohjois-Karjalan aineistossa (19). Eniten LDL-pitoisuudet olivat huonontuneet alle 5 vuotta diabetesta sairastaneilla naisilla. Tässä ryhmässä tavoitteeseen pääsi vuonna 2018 vain 21 %.
Rasva-arvojen huononemiseen saattoi olla osasyynä tiedotusvälineissä ja sosiaalisessa mediassa käyty statiinilääkitystä kyseenalaistava keskustelu, joka mitä ilmeisimmin vaikeutti lääkityksen aloitusta uusille diabetespotilaille.
Systolisen verenpaineen hoitotasapaino huononi ja hoitotavoitteeseen alle 140 mmHg pääsi alle puolet diabetespotilaista.
Oma osuutensa veren rasva-arvojen ja verenpaineen hoitotasapainojen huononemiseen lienee henkilöstön vaihtuvuudella. Huolimatta hyvästä verenglukoosin hoitotasapainosta diabeteksen kokonaisvaltainen hoito ei aineistomme potilailla toteutunut optimaalisesti. Tilanteen korjaamiseksi tarvitaan paitsi lääkehoidon tehostusta myös tehostettua elintapaohjausta ja potilaiden omahoidon tukemista.
Terveyskeskussairaalan kustannusosuus tyypin 2 diabetespotilailla oli suurin, vaikka osastohoitoa tarvitsi vain 9 % potilaista. Hoitotarvikejakelun kustannukset nousivat merkittävästi vuosina 2017 ja 2018, mikä johtui uusien teknisten omaseurantavälineiden käyttöönotosta. Terveyskeskus vastaa hoitotarvikejakelun kustannuksista myös työterveyshuollon, yksityissektorin ja erikoissairaanhoidon potilaiden kohdalla. Jatkossa on tarve selvittää diabeteksen ja siihen liittyvien lisäsairauksien kustannuksia koko hoitoketjussa.
Merja A. Laine: Apurahat (STM, valtion tutkimusrahoitus).
Hannu Järveläinen: Hallituksen jäsenyys (Diabetesliitto).
Markku Vielma: Lisenssitulot ja tekijänpalkkiot (Paimion–Sauvon ktky, DiabetesMittari-sovellus).
Päivi Rautava: Apurahat (STM, valtion tutkimusrahoitus).
Juha-Matti Varjonen,
Marjo Grönfors: Ei sidonnaisuuksia.
Tämä tiedettiin
Diabetes, erityisesti tyypin 2 diabetes, on nopeasti yleistyvä sairaus, jonka hoidosta aiheutuu merkittäviä kustannuksia erityisesti komplikaatioiden yhteydessä.
Diabeteksen hoidon kulmakiviä ovat varhainen diagnoosi, sairastuneen opastaminen ja kannustus hyvään omahoitoon sekä optimaalinen lääkehoito.
Varhaisella diagnoosilla ja hyvällä kokonaisvaltaisella hoidolla voidaan estää lisäsairauksien ilmaantumista ja kehittymistä ja siten pienentää kustannuspaineita sekä turvata potilaalle hyvä elämänlaatu.
Tutkimus opetti
Systemaattinen laatutyö ja toiminnasta saatu palaute edistävät rakenteista kirjaamista ja verensokerin hoitotasapainoa, mutta rasva-arvojen ja verenpaineen hoitotasapainon saavuttaminen vaatii muita ponnisteluja.
Paikallisen diabetesrekisterin avulla voidaan verrata hoitotuloksia ja kustannuksia sekä arvioida tietojen keruun onnistumista, ja näitä kokemuksia voidaan hyödyntää myös valtakunnallisen diabetesrekisterin kehitystyössä.
Hoitotarvikekustannusten merkittävän lisääntymisen vuoksi tarvitaan tutkimuksia siitä, kuinka uudet hoito- ja omaseurantamenetelmät parantavat elämänlaatua ja hoitotasapainoa sekä pitkällä aikavälillä vähentävät lisäsairauksia ja niihin liittyviä kustannuksia.
- 1
- World Health Organization. Global report on diabetes (2016). www.diabetes.fi/files/6946/Global_report_on_diabetes_WHO.pdf
- 2
- Cho NH, Shaw JE, Karuranga S ym. IDF Diabetes Atlas: Global estimates of diabetes prevalence for 2017 and projections for 2045. Diabetes Res Clin Pract 2018;138:271–81.
- 3
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien ja Diabetesliiton lääkärineuvoston asettama työryhmä. Tyypin 2 diabetes. Käypä hoito -suositus 7.2.2018. www.kaypahoito.fi
- 4
- Kela. Kelasto. Voimassaolevat, alkaneet ja päättyneet lääkekorvausoikeudet (päivitetty 8.5.2018). www.kela.fi/kelasto
- 5
- Koski S. Diabetesbarometri 2019. Diabetesliitto.
- 6
- Aarne M, Koski S, Huttunen J, Bierganns E, Telford K. Diabeteksen ehkäisyn ja hoidon kehittämisohjelma (DEHKO 2000–2010). Loppuraportti, Osa I. Diabetesliitto, 2011. www.diabetes.fi
- 7
- Virkamäki A. Diabeteksen Käypä hoito -suositus. Kliininen kuva ratkaisee hoidon. Diabetes ja lääkäri 2007;36:7–9. www.diabetes.fi/files/34/Diabetes_ja_laakari_-lehti_6_2007.pdf
- 8
- Hiltunen P, Jalonen M, Porrasmaa J, Ikonen T, Vuokko R. Kansallinen diabeteslaaturekisteri. Esiselvitys tietosisällöstä ja kehittämispolusta. Sosiaali- ja terveysministeriön raportteja ja muistioita 2/2019.julkaisut.valtioneuvosto.fi/bitstream/handle/10024/161324/Rap_2_2019.pdf?sequence=1&isAllowed=y
- 9
- Valle T, Reunanen A, Koivisto V, Kangas T, Rissanen A. Suomalaisen diabeetikon hoitotasapaino. Duodecim 1997;113:1903–12.
- 10
- Valle T, Koivisto VA, Reunanen A, Kangas T, Rissanen A. Glycemic control in patients with diabetes in Finland. Diab Care 1999;22:575–9.
- 11
- Valle T, Tuomilehto J. Diabeteksen hoitotasapaino Suomessa vuosina 2000–2001. DEHKO-raportti 1/2004.
- 12
- Niemi M, Winell K. Diabetes Suomessa. Esiintyvyys ja hoidon laadun vaihtelu. Stakes Raportteja 8/2005. www.stakes.fi/verkkojulkaisut/raportit/Ra8-2005.pdf
- 13
- Winell K. Aikuisten diabeteksen hoidon laatu ja vaikuttavuus 2008. DEHKO-raportti 3/2009. www.diabetes.fi/files/462/2009_3_Aikuisten_diabeteksen_hoidon_laatu_ja_vaikuttavuus_2008.pdf
- 14
- Valle T ym. Diabeetikkojen hoitotasapaino Suomessa vuosina 2009–2010. DEHKO-raportti 5/2010. www.diabetes.fi/ files/1488/DEHKO- raportti_2010_5_ Diabeetikkojen_ hoitotasapaino_Suomessa_ vuosina_2009-2010.pdf
- 15
- Winell K, Soveri P, Heikkinen K ym. Systemaattisella laatutyöllä parannetaan valtimotautien ehkäisyä. Suom Lääkäril 2011;22:1835.
- 16
- Honkasalo MT, Linna M, Sane T, Honkasalo A, Elonheimo O. A comparative study of two various models of organising diabetes follow-up in public primary health care – the model influences the use of services, their quality and costs. BMC Health Serv Res 2014;14:26. www.biomedcentral.com/1472-6963/14/26
- 17
- Laatikainen T, Sikiö M, Tirkkonen H ym. Potilastietojärjestelmästä tuki laadun arviointiin. Suom Lääkäril 2013;33:1986–8.
- 18
- Tirkkonen H, Sikiö M, Kekäläinen P, Laatikainen T. Tyypin 2 diabeteksen hoidossa merkittävää kuntakohtaista vaihtelua. Suom Lääkäril 2014;34:2027–32.
- 19
- Nazu NA, Lindström J, Rautiainen P ym. Maintenance of good glycaemic control is challenging – A cohort study of type 2 diabetes patient in North Karelia, Finland. Int J Clin Pract 2019;73:13313.
- 20
- Jarvala T, Raitanen J, Rissanen P. Kansallinen diabetesohjelma DEHKO. Diabeteksen kustannukset Suomessa 1998–2007. www.diabetes.fi/files/1266/Kustannusraportti.pdf
- 21
- Koski S, Kurkela O, Ilanne-Parikka P, Rissanen P. Diabeteksen kustannukset Suomessa 2002–2011. Diabetesliitto. www.diabetes.fi/files/9736/Diabetes_lukuina_2018_1_kustannustutkimus_A4.pdf
- 22
- Haula T, Kuronen M, Saukkonen T, Häkkinen U, Seppälä TT. Diabetes pääkaupunkiseudulla – potilasmäärät, kustannukset ja lisäkustannukset. Terveyden ja hyvinvoinnin laitos, Työpaperi 34/2017. www.julkari.fi/handle/10024/135529
- 23
- Koski S, Ilanne-Parikka P, Kurkela O, Jarvala T, Rissanen P. Diabeteksen kustannukset: Lisäsairauksien puolittaminen toisi satojen miljoonien säästöt vuodessa. Diabetes ja lääkäri 2018;47:13–7. issuu.com/diabetesjalaakarilehti/docs/diab_ja_laak_2_2018/13
- 24
- Vielma M. DiabetesMittari – diabeteksen hoidon seurantaan. tietokaira.fi/tuotteet-ja-palvelut/diabetesmittari
- 25
- Dehkon laatukriteerityöryhmä. Diabeetikon hyvän hoidon laatukriteerit. DEHKO-raportti 2002:1. www.diabetes.fi/files/257/Diabeteksen_hyvan_hoidon_laatumittari_pdf_137_kt_HbA1C-muutos_paivitetty.pdf.
- 26
- Sund R, Koski S. FinDM II. Diabeteksen ja sen lisäsairauksien esiintyvyyden ja ilmaantuvuuden rekisteriperusteinen mittaaminen – Tekninen raportti. Suomen Diabetesliitto, 2009.
Quality and costs of diabetes treatment in primary health care – Results based on the diabetes registry of Paimio–Sauvo Health Centre
Background This study describes the implementation and the costs of diabetes treatment and their changes in primary health care during the recent years.
Methods The study is based on the data from the Patient Information Registry of the federation of municipalities of Paimio–Sauvo. The registry includes, amongst other things, indicators of the quality of diabetes treatment during 2006–2018, and the costs of treatment during 2016–2018. To monitor how well the goals of diabetes care were achieved during the 13-year period, a linear multivariate analysis was used.
Results Blood glucose levels showed a statistically significant improvement during the 13-year period studied. Achieving good glycaemic control varied significantly with the duration of the illness. In contrast, LDL-cholesterol levels increased statistically significantly, particularly in women with a diabetes duration of less than 5 years. The average direct costs of diabetes care per patient increased markedly during the last years. In type 1 diabetics, the largest expenditure (overall 56%) was due to diabetes care supplies.
Conclusions The local diabetes registry proved to be an excellent tool to monitor the quality and the costs of diabetes care from the municipal perspective in the long term.