Eteisvärinää sairastavien potilaiden antikoagulaatiohoito ja palveluiden käyttö Suomessa
Lähtökohdat Suoria antikoagulantteja ja varfariinia käytetään ei-läppäperäiseen eteisvärinään liittyvän aivohalvauksen estossa, mutta toistaiseksi eri antikoagulaatiolääkityksellä olevista suomalaisista potilaista on rajallisesti tosielämän tietoon perustuvia tutkimuksia.
Menetelmät Tutkimme rekisteritiedolla antikoagulaatiohoitoa saavien eteisvärinäpotilaiden palvelukäyttöä, lääkitystä sekä potilasprofiilia. Tarkastelimme lääkesegmenteittäin sosiaali- ja terveyspalvelujen käyttöä ja kustannuksia sekä aivotapahtumista ja ruoansulatuskanavan vuodoista johtuvia erikoissairaanhoidon ja perusterveydenhuollon käyntejä ja hoitopäiviä potilailla, jotka olivat käyttäneet vähintään vuoden samaa antikoagulanttia.
Tulokset Varfariinia ja apiksabaania määrätään keskimäärin vanhemmille ja korkeamman riskin potilaille kuin muita antikoagulantteja. Eteisvärinäpotilaiden yhteenlasketut sote-palveluiden kustannukset olivat vuonna 2018 noin 2 miljardia euroa. Haittatapahtumista aivoinfarktit ja aivotapahtumien jälkitilat aiheuttivat eteisvärinäpotilaille eniten palvelukäyttöä.
Päätelmät Eteisvärinäpotilaiden hoidosta kertyy yhteiskunnalle suuria kustannuksia. Suoria antikoagulantteja ja varfariinia käyttävien potilaiden välillä on eroja potilasprofiilissa sekä palvelukäytössä ja sen kustannuksissa.

Oikein toteutettu antikoagulaatiohoito on tärkeää eteisvärinäpotilaan ennusteen kannalta (1). Viime vuosina suorat antikoagulantit (rivaroksabaani, apiksabaani, dabigatraanieteksilaatti ja edoksabaani) ovat sivuuttaneet varfariinin ei-läppäperäiseen eteisvärinään liittyvän aivohalvauksen estoon tarkoitetun antikoagulaatiolääkityksen aloituksessa. Vuonna 2018 varfariinin käytöstä maksettiin lääkekorvauksia kaikissa potilasryhmissä noin 105 000 henkilölle, kun suorista antikoagulanteista korvauksia maksettiin noin 140 000 henkilölle (2).
Toistaiseksi antikoagulantteja käyttävistä suomalaisista eteisvärinäpotilaista on vähän tutkimuksia. Rekisteritutkimuksissa on selvitetty eteisvärinäpotilaiden antikoagulanttien käytön muutoksia sekä eteisvärinäpotilaiden sosiaali- ja terveyspalvelujen käyttöä komplikaation jälkeen (3,4).
Lisäksi rekisteriaineistolla on arvioitu varfariinipotilaiden hoitoa ja komplikaatioiden riskejä: FinWAF-tutkimuksen mukaan erityisesti potilaan hoitotasapainolla on suuri merkitys tukos- ja vuotoriskin ehkäisyssä (5). Sydän- ja verisuoniperäinen kuolleisuus oli puolet ja sydäninfarktin riski kolmanneksen pienempi potilailla, joilla hoidon hyvää tasapainoa kuvaava TTR (time in therapeutic range) oli > 80 %, kuin potilailla, joilla se oli 60–70 % (5). Suorista antikoagulanteista vastaavaa rekisteritutkimusta ei ole tehty.
Tämä tutkimus tarkastelee Terveyden ja hyvinvoinnin laitoksen Hilmo- Avohilmo- ja SosiaaliHilmo-rekisteriaineistoilla suomalaisten eteisvärinäpotilaiden lääkitystä (varfariini ja suorat antikoagulantit), profiilia ja palvelukäyttöä. Hilmo-rekisterit ovat valtakunnallisia sosiaali- ja terveydenhuollon tiedonkeruu- ja raportointijärjestelmiä, joihin kerätään tietoja palveluiden käytöstä, hoitoon pääsystä ja hoitokäytännöistä (6). Niiden pohjana ovat palveluntuottajien sähköisistä järjestelmistä kerätyt hoitoilmoitukset.
Aineisto ja menetelmät
Primaariaineistomme (n = 203 988) koostui suomalaisista eteisvärinäpotilaista, joilla oli vuosien 2015–2018 aikana Hilmo-rekistereissä vähintään yksi julkisen terveydenhuollon käynti tai hoitopäivä, jonka yhteydessä oli eteisvärinään viittaava ICD-10- (I48) tai ICPC-2- (K78) diagnoosikoodi. Lisäksi potilaalla tuli olla Hilmoon kirjattu palvelutapahtuma vuonna 2018; näin varmistettiin, että potilas oli kyseisenä vuonna elossa (liitekuvio 1).
Potilaille poimittiin perustietoina sukupuoli, ikä (vuoden 2018 viimeisen Hilmo-kirjauksen hetkellä) sekä valitut liitännäissairaudet (liitetaulukko 1). Tulkinta liitännäissairaudesta tehtiin, jos potilaalla oli vuosina 2015–2018 vähintään yhdessä käynti- tai hoitopäiväkirjauksessa sairauteen viittaava diagnoosikoodi (liitetaulukko 1). Näiden tietojen perusteella laskimme potilaille myös keskimääräiset aivohalvausriskiä kuvaavat CHA2DS2-VASc-pisteet (7).
Potilaiden lääkitys tunnistettiin AvoHilmoon kirjautuneiden lääkemääräysten ATC-koodeista (Anatomical Therapeutic Chemical). Lääkkeistä haettiin yleisimmät antikoagulaatiolääkkeet (varfariini, apiksabaani, rivaroksabaani ja dabigatraanieteksilaatti). Edoksabaanin jätimme tutkimuksen ulkopuolelle käyttäjien pienen määrän vuoksi.
Lääkemääräyksen perusteella jaoimme potilaat kolmeen ryhmään: 1) varfariinin käyttäjät (määräys varfariinista 2015–2017 eikä muita lääkemääräyksiä antikoagulanteista samalla aikavälillä), 2) suorien antikoagulanttien käyttäjät (apiksabaani-, rivaroksabaani- tai dabigatraanieteksilaattimääräys 2015–2017 eikä muita määräyksiä antikoagulanteista samalla aikavälillä) ja 3) suoraan antikoagulanttiin vaihtaneet käyttäjät (ensimmäinen määräys apiksabaania, rivaroksabaania tai dabigatraanieteksilaattia 2017 tai 2018 ja tätä edeltävä varfariinimääräys 2015, 2016 tai 2017) (liitekuvio 1).
Rajasimme primaariaineistosta osapopulaation (n = 82 470), johon kuuluivat kaikki varfariinia tai suoria antikoagulantteja käyttäneet eteisvärinäpotilaat, joiden lääkitys oli aloitettu ennen vuotta 2017, eikä siinä ollut tapahtunut muutoksia vuosien 2015–2018 aikana (liitekuvio 1). Rajaus mahdollisti liitännäissairauksien sekä palvelukäytön tarkastelun lääkesegmenteittäin potilailla, jotka olivat käyttäneet samaa lääkettä vähintään vuoden ennen tarkasteluvuotta 2018.
Potilaille poimittiin kaikki erikoissairaanhoidon (ESH) ja perusterveydenhuollon (PTH) käynnit ja hoitojaksot sekä kotihoidon ja tehostetun palveluasumisen tiedot. Palvelukäytölle arvioitiin vuotuiset kustannukset kertomalla hoitopäivien ja käyntien määrät niiden yksikkökustannuksilla vuoden 2018 rahanarvon mukaan (8). Primaariaineistosta arvioimme kaikkien eteisvärinäpotilaiden vuotuiset julkisten sosiaali- ja terveyspalveluiden kustannukset.
Tarkastelimme erikseen aivotapahtumista (aivoverenvuoto, aivoinfarkti, ohimenevä aivoverenkiertohäiriö (TIA), aivotapahtumien jälkitilat) ja ruoansulatuskanavan vuodoista (GI-vuoto) aiheutuvaa palvelukäyttöä. Aivotapahtumiin ja GI-vuotoihin liittyvä palvelukäyttö tunnistettiin Hilmo-rekistereistä diagnoosikoodilla. Potilaan palvelukäytön tulkittiin johtuvan aivotapahtumasta tai GI-vuodosta, jos hänellä oli vuoden 2018 käynti-/hoitopäiväkirjauksissa näihin viittaava diagnoosikoodi (liitetaulukko 1).
Diagnooseja ei rajattu päädiagnooseihin, koska tarkoituksemme oli kuvata haittatapahtumista johtuvaa kokonaispalvelukäyttöä. Tutkimuksen tilastollisina menetelminä käytettiin suoria jakaumia, keskiarvoja sekä suhteellisia osuuksia.
Tulokset
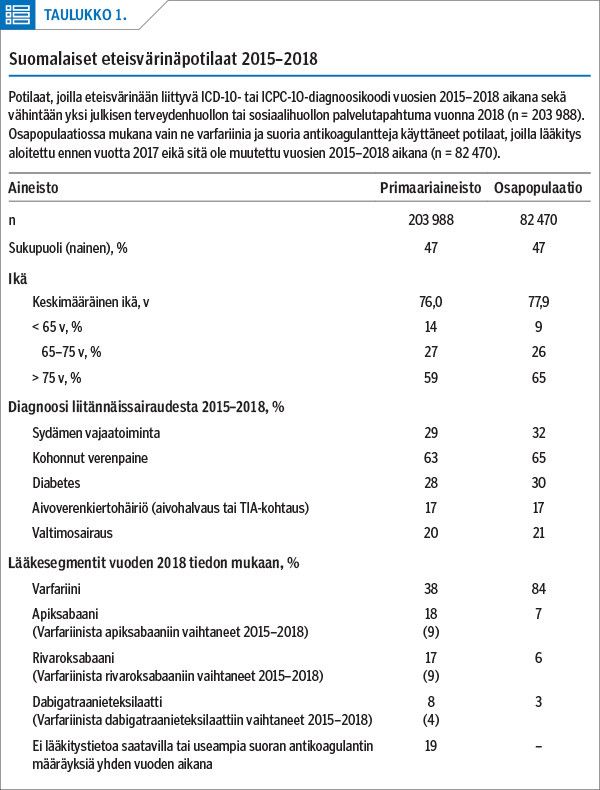
Primaariaineiston ja siitä rajatun osapopulaation potilasprofiilit ja lääkitystiedot on kuvattu taulukossa 1. Aineiston potilaiden keskimääräinen ikä oli 76 vuotta ja osapopulaation 77,9 vuotta.
Vuonna 2018 potilaista 38 %:lla oli varfariinilääkitys. Apiksabaania tai rivaroksabaania käytti kumpaakin noin viidennes potilaista (taulukko 1). Lääketiedon kohdentaminen ei onnistunut 19 prosentille potilaista – heistä suurimmalle osalle ei löytynyt määräystä antikoagulaatiolääkkeestä. Lisäksi joukossa oli potilaita, joilla oli Hilmo-rekisterissä useampia suorien antikoagulanttien määräyksiä vuoden aikana.
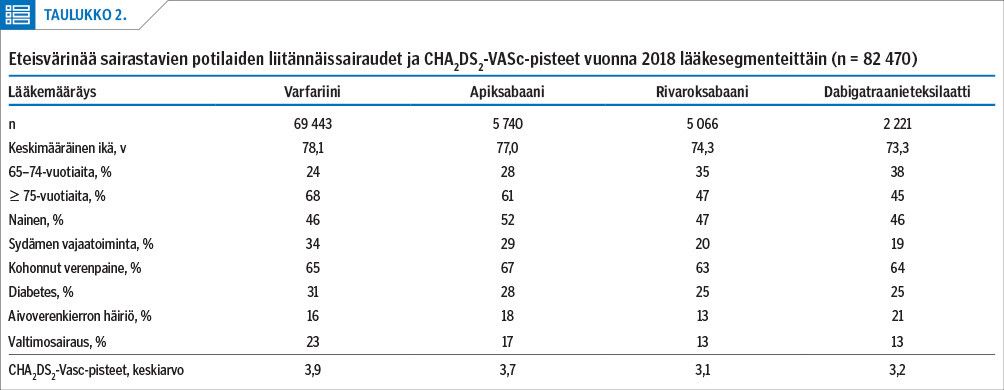
Taulukossa 2 potilasprofiilit on esitelty lääkesegmenteittäin. Varfariinia ja apiksabaania käyttävät potilaat olivat keskimäärin vanhempia ja heillä oli keskimäärin korkeammat CHA2DS2-VASc-pisteet kuin rivaroksabaania tai dabigatraanieteksilaattia käyttävillä. Kaikissa lääkesegmenteissä keskimääräiset CHA2DS2-VASc-pisteet olivat 3 tai enemmän.
Yleisin liitännäissairaus kaikissa segmenteissä oli kohonnut verenpaine (taulukko 2). Toiseksi yleisin liitännäissairaus varfariinia tai apiksabaania käyttävillä oli sydämen vajaatoiminta ja rivaroksabaania tai dabigatraanieteksilaattia käyttävillä diabetes.
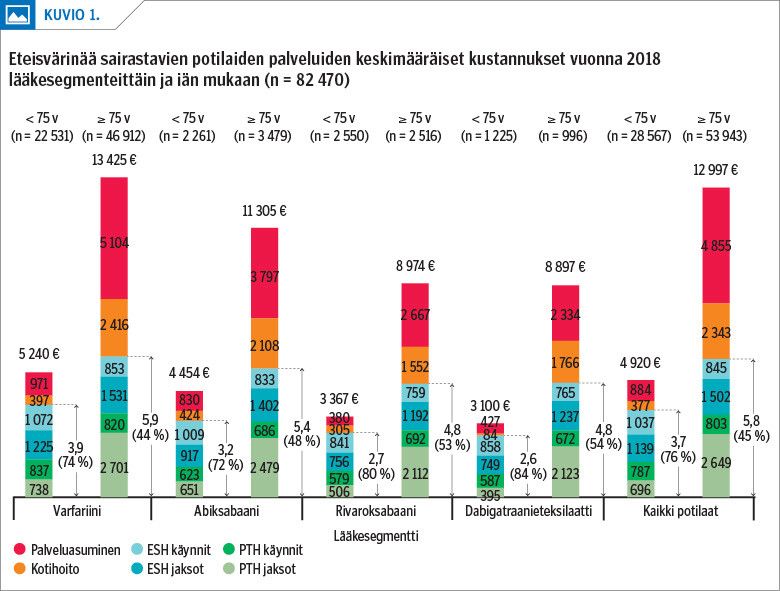
Ikäryhmittäin eteisvärinäpotilaiden kustannuksissa oli merkittäviä eroja: alle 75-vuotiailla palvelukäytön kokonaiskustannukset olivat keskimäärin 4 900 euroa ja yli 75-vuotiailla noin 13 000 euroa (kuvio 1). Yli 75-vuotiailla kustannukset olivat kaikissa lääkesegmenteissä lähes 2,5-kertaiset verrattuna alle 75-vuotiaisiin. Eteisvärinäpotilaiden yhteenlasketut julkisten sosiaali- ja terveyspalveluiden kustannukset olivat vuonna 2018 noin 2 miljardia euroa.
Sosiaalipalveluiden kustannukset korostuivat yli 75-vuotiailla ja niiden osuus kokonaiskustannuksista oli kaikissa lääkesegmenteissä noin puolet (kuvio 1). Alle 75-vuotiailla sosiaalipalvelut kerryttivät kustannuksista noin neljäsosan.
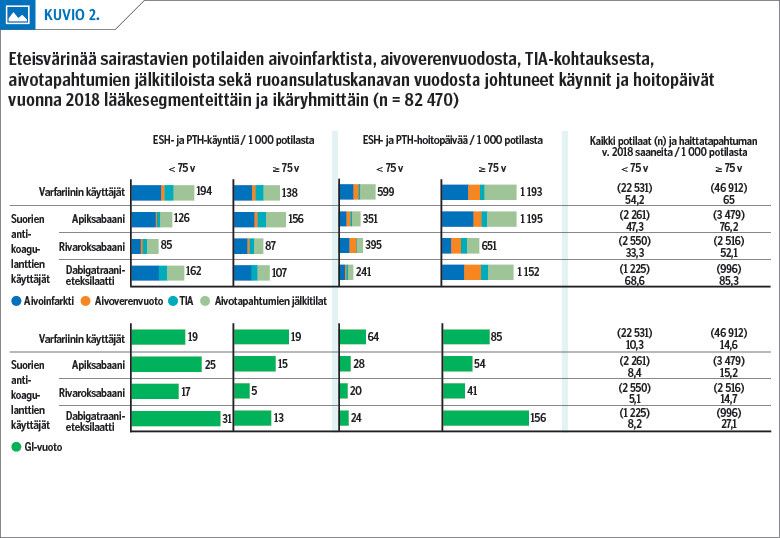
Kaikissa segmenteissä (poikkeuksena alle 75-vuotiaat rivaroksabaanin käyttäjät) eniten ESH- ja PTH-käyntejä aiheutui aivoinfarkteista (kuvio 2, liitekuvio 2). Myös aivotapahtumien jälkitilat olivat usein eteisvärinäpotilaiden palvelukäytön taustalla.
Aivotapahtumista johtuneita ESH- ja PTH-käyntejä oli alle 75-vuotiailla potilasmäärään suhteutettuna eniten varfariinin ja vähiten rivaroksabaanin käyttäjillä. Yli 75-vuotiailla aivotapahtumista johtuneita käyntejä oli eniten apiksabaanin käyttäjillä.
Alle 75-vuotiailla GI-vuotoon liittyviä ESH- ja PTH-käyntejä oli potilasmäärään suhteutettuna eniten dabigatraanieteksilaatin ja vähiten rivaroksabaanin käyttäjillä (kuvio 2). Yli 75-vuotiailla vastaavia käyntejä oli eniten varfariinin ja vähiten rivaroksabaanin käyttäjillä. GI-vuotoon liittyviä hoitopäiviä oli alle 75-vuotiailla eniten varfariinin ja yli 75-vuotiailla dabigatraanieteksilaatin käyttäjillä.
Osapopulaatiosta tarkasteltiin myös suorien antikoagulanttien annoskokoja ikäryhmittäin. Alle 75-vuotiailla pienennetty lääkeannos oli apiksabaanin käyttäjistä 4 %:lla (normaali 5 mg, pienennetty 2,5 mg), rivaroksabaanin käyttäjistä 6 %:lla (normaali 20 mg, pienennetty ≤ 15 mg) ja dabigatraanieteksilaatin käyttäjistä 7 %:lla (normaali 150 mg, pienennetty ≤ 110 mg). Vastaavasti yli 75-vuotiaista apiksabaanin käyttäjistä pienennetty annos oli 44 %:lla, rivaroksabaanin käyttäjistä 28 %:lla ja dabigatraanieteksilaatin käyttäjistä 69 %:lla.
Pohdinta
Tämä on ensimmäinen tosielämän tietoon perustuva tutkimus suomalaisten varfariinia ja suoria antikoagulantteja käyttävien eteisvärinäpotilaiden potilasprofiileista ja palvelukäytöstä. Tutkimuksen primaariaineistolla selvitettiin eteisvärinäpotilaiden lääkitystä, profiilia sekä julkisten sote-palveluiden käytön kokonaiskustannuksia vuodelta 2018. Primaariaineistosta rajatulla osapopulaatiolla tarkastelimme iän ja antikoagulaatiolääkityksen mukaisia potilasprofiileja, palvelukäyttöä ja sen kustannuksia sekä aivotapahtumista ja GI-vuodoista johtuvien ESH- ja PTH-käyntien ja hoitopäivien määrää.
Eteisvärinäpotilaiden hoidosta kertyy yhteiskunnalle merkittäviä kustannuksia. ESH- ja PTH- käyntien ja hoitojaksojen sekä palveluasumisen ja kotihoidon yhteenlasketut kustannukset olivat primaariaineiston eteisvärinäpotilailla noin 2 miljardia euroa vuonna 2018. Yli vuoden samaa antikoagulanttia käyttäneen yli 75-vuotiaan eteisvärinäpotilaan keskimääräiset palvelukustannukset olivat yli 13 000 euroa. Tämä on noin 3 000 euroa enemmän kuin vastaavan ikäisellä suomalaisella keskimäärin (9).
Aikaisemmissa tutkimuksissa on osoitettu, että erityisesti aivohalvauksen saaminen lisää hoidon kustannuksia merkittävästi: Aivoinfarktia seuranneena vuonna potilaiden keskimääräiset kustannukset yllä mainituissa palveluissa olivat noin 39 000 euroa (4).
Myyntilupatutkimuksissa suoria antikoagulantteja on verrattu varfariiniin, mutta tutkimusasetelmissa olevien erojen ja potilaiden erilaisten tukos- ja vuotoriskien takia suorien antikoagulanttien vertailu toisiinsa on haasteellista (10,11,12,13,14). Tutkimuksemme osoittaa, että Suomessa eri antikoagulantteja määrätään kliinisessä käytössä erilaisille potilasryhmille kuin myyntilupatutkimuksissa: varfariinia ja apiksabaania määrätään keskimäärin vanhemmille ja korkeamman riskin potilaille kuin rivaroksabaania ja dabigatraanieteksilaattia.
Päähavaintomme mukaan eri antikoagulaatiolääkitystä saavien potilasryhmien välillä on eroja potilasprofiilissa, kokonaispalvelukäytössä sekä haittatapahtumiin liittyvässä palvelukäytössä. Aineistosta ei kuitenkaan ole mahdollista tehdä suoria johtopäätöksiä erojen syistä. Taustalla voivat olla potilaskohtaiset lääkkeen valintaan ja käyttöön liittyvät asiat.
Tutkimuksen keskeisimmät rajoitteet liittyvät aineiston rajauksiin. On mahdollista, että rajaamalla osapopulaatio vakiintuneisiin antikoagulanttien käyttäjiin aineistoomme on valikoitunut potilaita, joilla lääkkeen käyttöön liittyviä haittatapahtumia on verrattain vähän. Tämä valikoituminen koskee mahdollisesti erityisesti varfariinia käyttäviä potilaita.
Lisäksi ESH- ja PTH-käyntien ja hoitopäivien tarkastelu pitää sisällään potilaiden kaikki tapahtumat, joiden yhteydessä on haittatapahtuman diagnoosikoodi. Käyntien ja hoitopäivien määristä ei voi tulkita yksittäisten haittatapahtumien ilmaantuvuutta. Hilmo-rekisterien tietoihin voi myös sisältyä epätarkkuuksia johtuen rekisterien rajauksista ja mahdollisesti erilaisista kirjauskäytännöistä.
Lääketietojen poimintaan käytimme AvoHilmoon kirjattua lääkemääräystä. Kuten rekisteritutkimuksissa yleensä, aineiston perusteella ei voi päätellä, onko potilas myös ottanut määrätyn lääkkeen. Aineisto ei myöskään anna vastausta siihen, kuinka kauan eri lääkesegmenttien potilaat ovat eteisvärinää keskimäärin sairastaneet.
Tuloksemme korostavat tarvetta lisätutkimuksille liittyen eteisvärinän lääkehoitokäytäntöihin sekä mahdollisiin eroihin eri suorien antikoagulanttien soveltuvuudessa korkean aivohalvausriskin potilaille.
Tutkimus on saanut taloudellista tukea Bayer Oy:ltä.
Antti Rissanen: Palkkiot osallistumisesta tutkimuksen toteutukseen (Bayer), korvaus käsikirjoituksen kirjoittamisesta tai tarkistamisesta (Bayer). Fredrik Herse: Palkkiot osallistumisesta tutkimuksen toteutukseen (Bayer), korvaus käsikirjoituksen kirjoittamisesta tai tarkistamisesta (Bayer). Jari Rossi: Työsuhde (Bayer). Niina Säävuori: Työsuhde (Bayer). Risto O. Roine: Asiantuntijatehtävät (Bayer), konsultointi (Bayer, BMS-Pfizer), asiantuntijalausunto (Orion Pharma), luentopalkkiot (Bayer, BMS-Pfizer), osakkeet/optiot (Orion Pharma), kliiniset tutkimukset (Bayer Oy, BMS-Pfizer). Sami Pakarinen: Luentopalkkiot (BMS/Pfizer, Bayer, Boehringer–Ingelheim, Abbott, Suomen kardiologinen seura, Biotronik, MSD), korvaus koulutusaineiston tuottamisesta (Abbott, BMS/Pfizer), matka-, majoitus- ja kokouskulut (BMS/Pfizer, Apotti).
- 1
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Kardiologisen Seuran asettama työryhmä. Eteisvärinä. Käypä hoito -suositus 9.6.2017. www.kaypahoito.fi
- 2
- Fimea & Kela. Suomen lääketilasto 2018. Helsinki 2019.
- 3
- Hellman T, Salo H, Kulathinal S ym. Oraalisten antikoagulanttien käyttö eteisvärinäpotilailla vuosina 2015–2017 – rekisteritutkimus. Suom Lääkäril 2020;47: 2531–5.
- 4
- Linna M, Keto J, Piuhola J ym. Eteisvärinäpotilaan sosiaali- ja terveydenhuoltopalvelujen käyttö komplikaation jälkeen. Suom Lääkäril 2017;35:1856–61.
- 5
- Lehto M, Niiranen J, Korhonen P ym. Quality of warfarin therapy and risk of stroke, bleeding, and mortality among patients with atrial fibrillation: results from the nationwide FinWAF Registry. Pharmacoepidem Dr S 2017;26:657–65.
- 6
- Terveyden ja hyvinvoinnin laitos. Hilmo. Sosiaali- ja terveydenhuollon hoitoilmoitus 2020. Määrittelyt ja ohjeistus. Voimassa 1.1.2020 alkaen. www.julkari.fi/handle/10024/138288
- 7
- Lip GYH, Nieuwlaat R, Pisters R ym. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation. Chest 2010;137:263–72.
- 8
- Kapiainen S, Väisänen A, Haula T. Terveyden- ja sosiaalihuollon yksikkökustannukset Suomessa vuonna 2011. Terveyden ja hyvinvoinnin laitos, Raportti 3/2014.
- 9
- Ahtiainen H. Kuuden suurimman kaupungin vanhusten sosiaali- ja terveyspalveluiden kustannusvertailu vuonna 2018. Kuusikkotyöryhmän julkaisusarja 4/2019.
- 10
- Camm AJ, Fox KAA, Peterson E. Challenges in comparing the non-vitamin K antagonist oral anticoagulants for atrial fibrillation-related stroke prevention. Europace 2018;20:1–11.
- 11
- Patel MR, Mahaffey KW, Garg J ym. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011;365:883–91.
- 12
- Granger CB, Alexander JH, McMurray JJV ym. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2011;365:981–92.
- 13
- Conolly SJ, Ezekowitz MD, Yusuf S ym. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009;361:1139–51.
- 14
- Giugliano RP, Ruff CT, Braunwald E ym. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2013;369:2093–104.
Anticoagulation and use of services in patients with atrial fibrillation in Finland
Background Direct anticoagulants and warfarin are used to prevent strokes associated with non-valvular atrial fibrillation, but there is only limited information on Finnish patients.
Methods Here, we report the use of primary, specialized and social care services, medication and profile of Finnish AF-patients with anticoagulation therapy based on real-world registry data. In addition, we observed in more detail those AF-patients who had used a particular anticoagulant for at least one full year, disaggregated
by age and medication. For this, we looked at the service use and costs, as well as primary and specialized care visits and treatment days due to a selected event (brain events and gastrointestinal bleeding) during the year 2018.
Results Warfarin and apixaban are prescribed, on average, to older and higher-risk patients than other anticoagulants. The total costs of AF-patients’ service use in 2018 were around 2 billion euros. Strokes and post-stroke conditions where behind most of the primary and specialized visits and treatment days.
Conclusions The treatment of AF-patients incurs significant costs to society. Patients taking direct anticoagulants and warfarin differ in terms of patient profile and service use and its costs.