Yksilöllinen hoidon suunnittelu paransi kalsiumin ja D-vitamiinin saantia lonkkamurtuman jälkeen
Lähtökohdat Riittävä kalsiumin ja D-vitamiinin saanti on turvattava murtuman hoidossa ja ehkäisyssä. Selvitimme yksilöllisen hoidon suunnittelun vaikutusta lonkkamurtumapotilaiden kalsiumin saantiin ja D-vitamiinipitoisuuteen.
Menetelmät Aineisto käsittää 1 001 yli 65-vuotiasta lonkkamurtumapotilasta vuosilta 2011–2018 ja heistä 796 potilaan tiedot 4–6 kuukauden poliklinikkakontrollissa. Kalsiumin saanti ruoasta ja valmisteista sekä D-vitamiinipitoisuus selvitettiin murtuman akuutilla sairaalahoitojaksolla. Kalsium- ja D-vitamiinihoitoa tehostettiin tarvittaessa kalsium- ja/tai D-vitamiinilisin. Kalsiumin kokonaissaanti ja seerumin 25(OH)D-pitoisuus tarkastettiin poliklinikkakontrollissa.
Tulokset Murtuman hoitojaksolla suurella osalla lonkkamurtumapotilaista kalsiumin saanti ja D-vitamiinipitoisuus olivat osteoporoosin hoitosuosituksiin nähden riittämättömällä tasolla. Tämä korostui kotona asuvilla, kun taas asumispalveluissa saanti oli jo murtuman aikaan suurempaa. Kalsiumin kokonaissaanti ja D-vitamiinipitoisuudet paranivat merkitsevästi molemmissa asumismuodossa poliklinikkakontrolliin mennessä. Varsinainen D-vitamiinin puutostila väheni tutkimusajanjakson kuluessa.
Päätelmät Yksilöllisellä hoidon suunnittelulla saadaan parannettua kalsiumin ja D-vitamiinin saantia lonkkamurtuman jälkeen.
Kaatumiset ja niihin liittyvät osteoporoottiset murtumat ovat suuri ongelma ikääntyvässä väestössämme. Vakavimpia ovat lonkkamurtumat, joihin liittyy huomattavaa kuolleisuutta sekä elämänlaadun ja toimintakyvyn heikentymistä (1). Murtumapotilaiden osteoporoosin hoidossa tavoitellaan ennen kaikkea uusien murtumien ehkäisyä (2). Tärkeää on kiinnittää huomiota luustoterveyden kannalta olennaisiin kalsiumiin ja D-vitamiiniin.
Kalsium tulisi saada ensisijaisesti ravinnosta, mutta valmisteesta saatu lisä voi olla tarpeen. Kalsiumvalmisteet voivat lisätä jonkin verran munuaiskivien riskiä, aiheuttaa ummetusta sekä vaikuttaa muun muassa rautavalmisteiden ja tyroksiinin imeytymiseen (3). Iäkkäillä kalsiumin päivittäisen saannin tulisi olla vähintään 800 mg (4). Osteoporoosin ja lonkkamurtuman hoidossa kalsiumin päivittäisen saannin tulisi olla 1 000–1 500 mg. Saannin turvallinen yläraja on 2 500 mg/vrk (2).
Osteoporoosipotilaan D-vitamiinin saantia arvioidaan mittaamalla seerumin 25(OH)D:n pitoisuutta, jonka suositusalue on 75–120 nmol/l (2). Sekä liian pienten että huomattavan suurten 25(OH)D-pitoisuuksien on todettu liittyvän lisääntyneeseen kaatumisten ja murtumien riskiin (5). Väestötasolla D-vitamiinipitoisuuksien on havaittu yleisesti kasvaneen, mistä on raportoitu hiljattain tässäkin lehdessä (6,7). Lonkkamurtumapotilailla saattaa kuitenkin olla edelleen D-vitamiinin puutosta. Kalsium-D-vitamiinihoidon toteutumisesta tällä potilasryhmällä on raportoitu laajempaakin huolta (8,9).
Tämän tutkimuksen tarkoituksena oli selvittää, miten lonkkamurtumapotilaan leikkaushoitojakson aikana toteutettu yksilöllinen hoidon suunnittelu vaikutti kalsiumin saantiin ja D-vitamiinipitoisuuksiin seurannassa.
Aineisto ja menetelmät
Tutkimusaineisto koostuu Seinäjoen keskussairaalassa vuosina 2011–2018 hoidetuista 65 vuotta täyttäneistä seurantajaksolla ensimmäisen lonkkamurtumansa sairastaneesta henkilöistä (n = 1 001; 296 miestä ja 705 naista). Tutkittavien keski-ikä oli 84 vuotta. Murtumat olivat pienienergisiä. Periproteettiset ja patologiset murtumat olivat poissulkukriteereitä.
Tutkittaville tehtiin lonkkamurtuman jälkeisellä osastojaksolla kokonaisvaltainen geriatrinen arviointi. Jatkohoitopaikkaan laadittiin yksilöllinen hoito- ja kuntoutusuunnitelma muun muassa lääkehoito ja ravitsemus huomioiden (10,11). Sairaalajaksolla mitattiin 25(OH)D-pitoisuus ja arvioitiin päivittäinen kalsiumin saanti osteoporoosin Käypä hoito -suosituksesta löytyvällä laskurilla (12). Lähtötilanteen D-vitamiinilisän käyttö oli tiedossa, mutta käytettyä annosta ei tunnettu.
Tulosten perusteella annettiin ravitsemusohjeita ja tarvittaessa aloitettiin yksilöity kalsium- ja/tai D-vitamiinilisä. Hyperkalsemia oli suljettu pois seerumin kalsiumin tai ionisoidun kalsiumin määrityksellä. Kalsiumin kokonaissaannissa tavoiteltiin osteoporoosin ja lonkkamurtuman Käypä hoito -suositusten mukaisesti 1 000–1 500 mg vuorokaudessa (ruoasta ja kalsiumvalmisteista yhteensä) ja 25-OH-D-vitamiinipitoisuutta 75–120 nmol/l (1,2).
Potilaat kutsuttiin kontrollikäynnille geriatrian poliklinikalle 4–6 kuukauden kuluttua murtumasta (mediaani 6 kuukautta, kvartiiliväli 4–6 kuukautta). Tutkimukseen oli käytettävissä 796 potilaan seurantatiedot. Käynnillä mitattiin 25(OH)D-pitoisuus ja laskettiin kalsiumin saanti sekä ruokavaliosta että valmisteesta. Kontrollikäynnin D-vitamiiniannos oli tiedossa.
Koska suositusten noudattaminen ja tavoitteiden saavuttaminen voivat vaihdella eri asumismuodoissa ja saatavien palvelujen perusteella, potilaat jaoteltiin kahteen ryhmään murtumahetken asumismuodon mukaan. Kotona asuviin määriteltiin itsenäisesti tai kotihoidon tuella asuvat (n = 760). Asumispalveluiden ryhmään kuuluivat tavallisessa palvelutalossa, tehostetussa palveluasumisessa sekä ympärivuorokautisessa hoitopaikassa olevat (n = 241).
Tilastolliset testit tehtiin erikseen eri asumismuodoissa asuville. Jakaumien vinouden vuoksi analyyseissä määritettiin mediaani sekä kvartiiliväli (25–75 %). Ryhmien väliseen vertailuun käytettiin riippumattomien otosten Mann–Whitneyn U-testiä sekä luokitelluille muuttujille Pearsonin khiin neliö -testiä. Ryhmien sisäisen ajallisen muutoksen analysointiin käytettiin riippuvien otosten Wilcoxonin testiä. Tilastollisen merkitsevyyden rajana oli p-arvo < 0,05. Analyysit suoritettiin IBM SPSS Statistics versio 25.0 Windows -ohjelmalla (SPSS Inc. Chicago, Illinois).
Tutkimus on osa Seinäjoen lonkkamurtumatutkimusta (9). Tutkimukseen osallistujilta tai heidän edustajiltaan oli pyydetty tietoinen suostumus kerättyjen tietojen käyttöön tutkimustarkoituksessa. Etelä-Pohjanmaan sairaanhoitopiirin eettinen toimikunta oli antanut tutkimussuunnitelmasta puoltavan lausunnon.
Tulokset
Kalsium
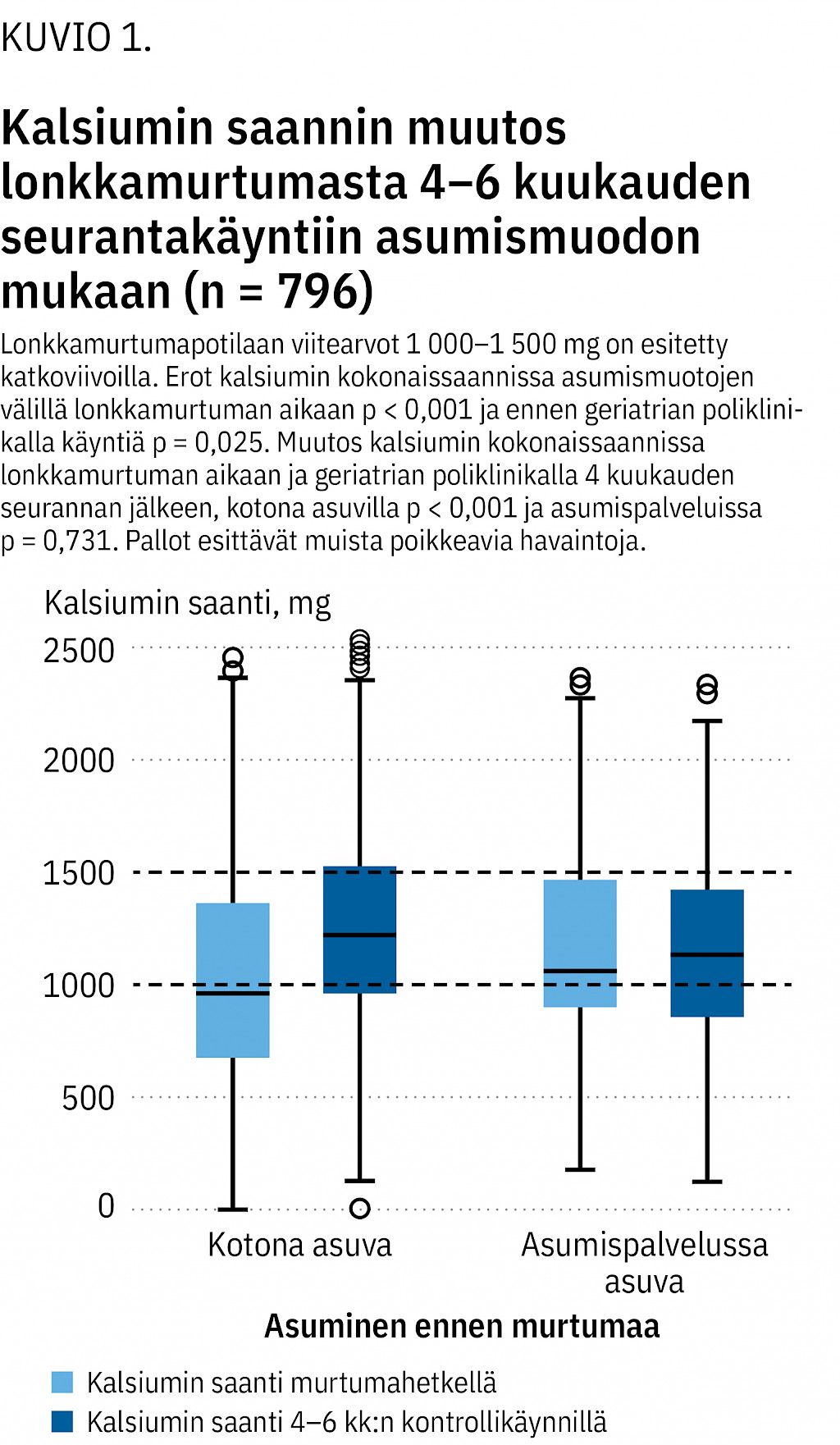
Murtumahetkellä kalsiumin saanti oli osteoporoosin hoitosuositusten mukaisella viitealueella (1 000–1 500 mg) kolmanneksella kaikista tutkittavista (32 %, n = 317) (kuvio 1). Noin puolella (52 %, n = 520) kokonaissaanti oli osteoporoosin kannalta riittämätöntä, alle 1 000 mg/vrk. Kotona asuvilla lähtötilanteen vähäisempi kalsiumin saanti korostui. Lähtötilanteen mediaani kalsiumin kokonaissaannissa oli kotona asuvilla 960 mg (kvartiiliväli 680–1 360 mg). Asumispalveluissa saanti oli useammin jo valmiiksi suositusten mukaista (mediaani 1 060 mg, kvartiiliväli 900–1 460 mg). Päivittäinen saanti ravinnosta oli suosituksia runsaampaa 15 %:lla kotona asuvista (n = 116) ja 20 %:lla asumispalvelujen asukkaista (n = 48). Kalsiumvalmiste oli käytössä vähiten niillä, joilla saanti ravinnosta oli vähäinen ja eniten niillä, joilla päivittäinen saanti ravinnosta oli jo valmiiksi yli viitealueen. Kalsiumin saanti oli lähtötilanteessa alle väestötason suosituksen (800 mg/vrk) 36 %:lla kotona asuvista ja asumispalveluissa asuvista 16 %:lla (p < 0,001).
Kontrollikäynnillä kotona asuvien kalsiumin saanti oli noussut valtaosin osteoporoosipotilaan viitealueelle ja ylitti hieman asumispalvelujen asukkaiden saannin. Kotona asuvilla havaittiin selvä lisääntyminen ravinnosta saatavan kalsiumin määrässä (kuvio 1): mediaani nousi tasolta 780 mg tasolle 830 mg (kvartiilivälit 540–1 020 ja 600–1 040). Valmisteesta saadun kalsiumin mediaani pysyi ennallaan (500 mg). Asumispalveluissa kalsiumin kokonaissaanti ei seurannassa kasvanut merkitsevästi.
D-vitamiini
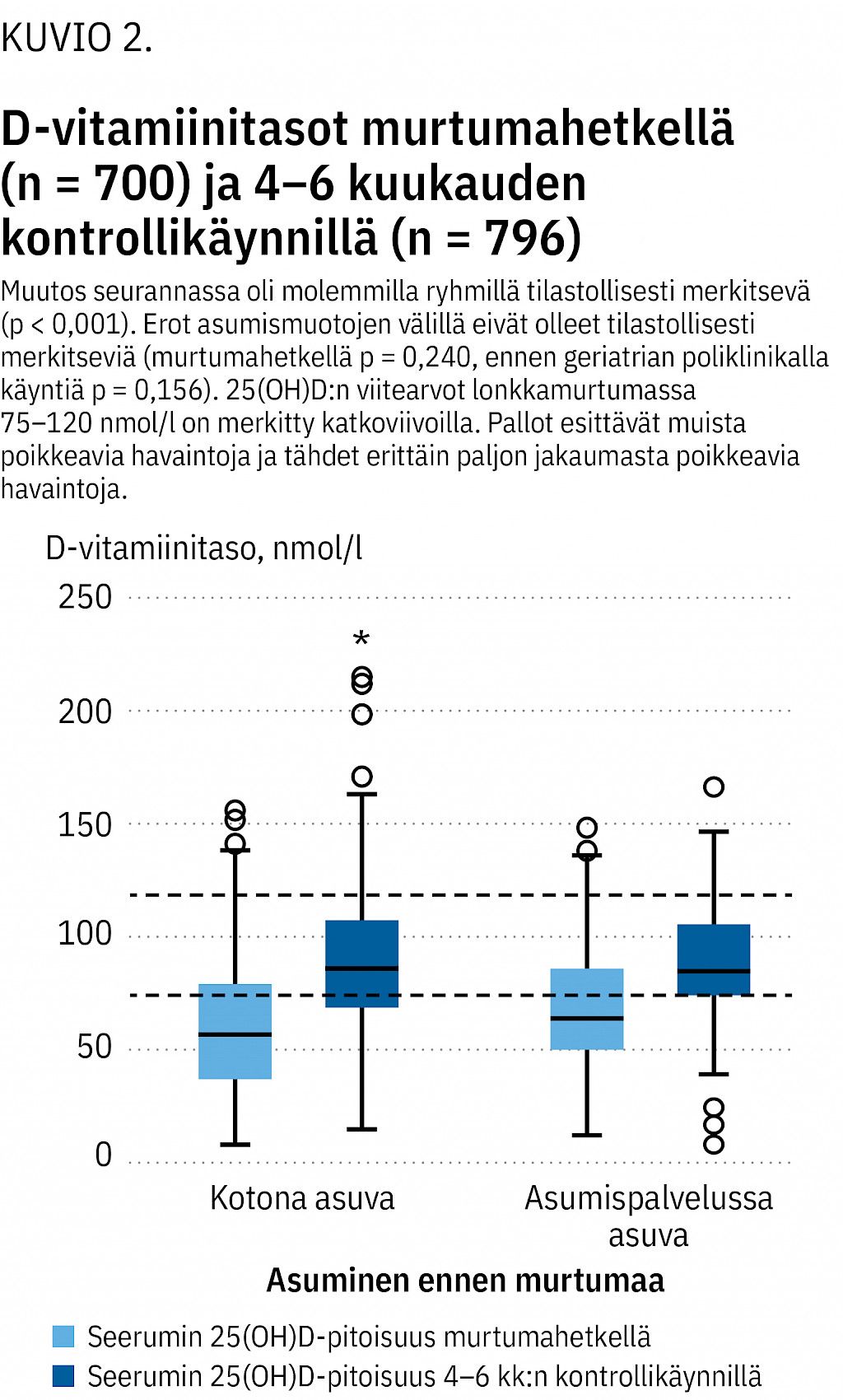
25(OH)D-pitoisuus oli murtuman hoitojaksolla alle 75 nmol/l 586 potilaalla (59 %) (kuvio 2).
Vain neljäsosalla (n = 275) oli murtumahetkellä suositusten mukainen yli 75 nmol/l:n D-vitamiinipitoisuus. Lähtötilanteen mittaustulos puuttui 96:lta (14 %). Puuttuva tieto ajoittui lähinnä vuosiin 2011–2012. D-vitamiinin puutos (< 50 nmol/l) ennen murtumaa oli kotona asuvista potilaista 261:lla (40 %) ja asumispalvelujen asukkaista 50:lla (24 %, p < 0,001). Murtuman hoitojaksolla suositusten mukaisella D-vitamiinipitoisuudella ei ollut asumismuotojen välillä merkitsevää eroa (p = 0,240).
D-vitamiinilisä oli käytössä ennen murtumaa 37 %:lla kotona asuvista ja 43 %:lla asumispalvelujen asukkaista (p < 0,001). Vitamiinilisä oli harvemmin käytössä, jos 25(OH)D oli matala. D-vitamiiniannoksen mediaani oli 20 µg/vrk (kvartiiliväli 20–30) niillä potilailla, joilla D-vitamiinipitoisuus oli suositusalueella ennen seurantakäyntiä.
Kontrollikäynnillä 25(OH)D-pitoisuus oli kasvanut molemmissa ryhmissä selvästi (kuvio 2). Pitoisuudet olivat nousseet valtaosin suositellulle alueelle: 75–120 nmol/l. Kotona asuvilla D-vitamiinipitoisuuden mediaani nousi tasolta 57 nmol/l tasolle 87 nmol/l (kvartiilivälit 38–79 ja 70–108). Asumispalveluissa mediaani nousi tasolta 65 nmol/l tasolle 86 nmol/l (kvartiilivälit 50–86 ja 76–107).
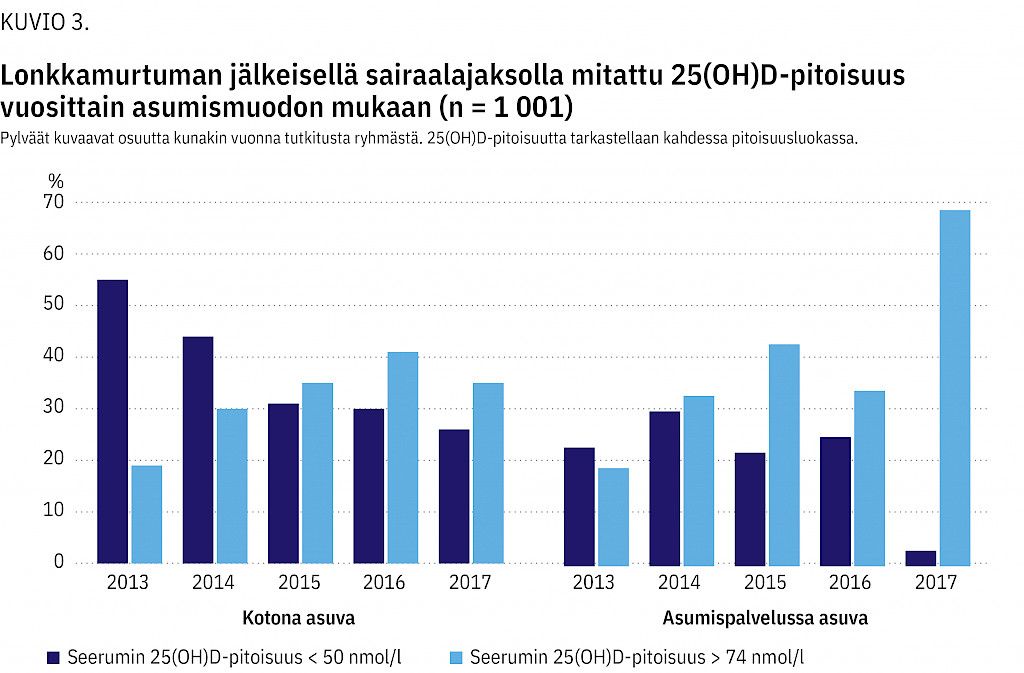
Tutkimuksen aikana havaittiin muutos lähtötilanteen D-vitamiinipitoisuuksissa lonkkamurtumapotilailla (kuvio 3). Alkuvaiheessa vuonna 2013 yli puolella kotona asuneista potilaista 25(OH)D oli alle 50 nmol/l. Tämän jälkeen alle 50 nmol/l:n pitoisuudet vähenivät vuosi vuodelta ja yli 75 nmol/l:n pitoisuudet yleistyivät. Jälkimmäinen ilmiö korostui asumispalveluissa.
Päätelmät
Tutkimuksemme perusteella voidaan olettaa, että yksilöllinen hoidon suunnittelu auttoi turvaamaan suositusten mukaista kalsiumin ja D-vitamiinin saantia 4–6 kuukauden seurannassa sekä kotona että asumispalveluissa asuvilla lonkkamurtumapotilailla. Pienellä osalla potilaista D-vitamiinipitoisuus ja kalsiumin saanti olivat jääneet suosituksia matalammiksi tai korkeammiksi, mutta vain harvalla potentiaalisesti haitallisen korkeiksi.
Kalsiumlisää käytti murtumahetkellä alle puolet potilaista. Toisaalta suurella osalla niistä, jotka käyttivät kalsiumlisää jo ennen murtumaa, saanti ruokavaliosta olisi ollut itsessään riittävää. Kalsiumlisä oli käytössä erityisesti niillä, joilla kalsiumin kokonaissaanti ylitti lonkkamurtumapotilaan suositellun ylärajan. Heillä kalsiumlisä oli todennäköisesti epätarkoituksenmukaisen suuri tai tarpeeton, jolloin se lopetettiin.
Aikaisemmin olemme havainneet rutiininomaiseen kalsium- ja D-vitamiinilisien käyttöön liittyvää kalsiumarvojen nousua lonkkamurtuman jälkeen (Nuotio, Maria, julkaisematon havainto). Suomessa on käytetty perinteisesti runsaasti kalsiumpitoisia maitotuotteita. Aikaisemmassa ruotsalaistutkimuksessa maitotuotteiden käytön todettiin lisäävän iäkkäiden lonkkamurtumapotilaiden ruoasta saaman kalsiumin määrää (13).
Suurella osalla kaikista potilaista sekä D-vitamiinipitoisuus että kalsiumin saanti olivat murtumahetkellä alle osteoporoosin hoitosuositusten. Ikääntyneiden ravitsemussuosituksissa on suositeltu D-vitamiinilisän käyttöä jo vuonna 2010 (14). Kuitenkin vain alle puolella sekä kotona että asumispalveluissa asuneista potilaista oli ollut käytössään D-vitamiinilisä ennen murtumaa.
Varsinainen D-vitamiinin puutostila oli merkitsevästi yleisempi kotona asuvilla kuin asumispalveluissa. Lisäksi D-vitamiinipitoisuus ja kalsiumin kokonaissaanti näyttivät olevan paremmin suositusalueilla asumispalveluissa kuin kotona asuvilla lonkkamurtumapotilailla, joskin tulos oli tilastollisesti merkitsevä vain kalsiumin saannin kohdalla. Löydös on samansuuntainen tuoreen helsinkiläisillä pitkäaikaishoidon asukkailla toteutetun tutkimuksen kanssa (15).
Tutkimusajanjakson aikana D-vitamiinipitoisuuksissa havaitaan myös yleinen nouseva suuntaus. Tuoreehkossa suomalaistutkimuksessa havaittiin myös D-vitamiinipitoisuuksien paraneminen lonkkamurtumapotilailla verrattuna tilanteeseen 12 vuotta aikaisemmin (16). Muutos kuvastanee tietoisuuden lisääntymistä ja aikaisempaa aktiivisempaa D-vitamiinilisien käyttöä jakson viimeisimpien vuosien aikana. Muutosta saattaa selittää myös D-vitamiinin lisääminen moniin elintarvikkeisiin, kuten maitotuotteisiin.
Tutkimuksemme vahvuus oli systemaattisen hoitopolun aikana kerätty iäkkäiden lonkkamurtumapotilaiden seuranta-aineisto. Äskettäin kuvattiin amerikkalainen erikoistumiskoulutuksessa olevien lääkäreiden jo leikkaushoitojakson aikana toteuttama lonkkamurtumapotilaiden D-vitamiinihoidon parantamiseen tähtäävä ohjelma (17). Tiedossamme ei ole aikaisempaa lonkkamurtumapotilaiden D-vitamiinitasoja ja kalsiumin saantia samanaikaisesti kartoittavaa ja niiden parantamiseen tähtäävää seurantatutkimusta.
Tutkimuksessamme on useita rajoituksia. Ennen murtumaa käytössä olleen D-vitamiinin annos ei ollut tiedossa, emmekä pystyneet tutkimaan annosmuutoksen vaikutuksia D-vitamiinipitoisuuksiin seurannassa tarkemmin. Tiedossamme oli vain niiden potilaiden kalsiumin saannin ja D-vitamiinipitoisuuksien muutokset, jotka olivat osallistuneet geriatrian poliklinikan seurantakäynnille. Osa potilaista menehtyi seurannassa ja seurantakäynnille osallistumattomien tiedetään olleen osallistujia sairaampia, liikkuvan huonommin sekä asuvan tuetummin (18).
Emme huomioineet tutkimuksessa potilaskohtaisia tekijöitä tai murtuma-ajankohtaa (vuodenaika). Tutkimus ei myöskään mahdollista 25(OH)D-mittauksen luotettavuuden arviointia akuutisti sairailla potilailla (19). Tutkimusajanjakson pituus mahdollisti sen, että pystyimme kuvaamaan melko pitkän seurantajakson aikana tapahtuneet muutokset. Tuloksia tulkittaessa on erityisesti huomioitava, että kyseessä on kontrolloimaton seurantatutkimus.
Lopuksi
Riittävä kalsiumin saanti ja D-vitamiinitaso ovat tärkeä osa iäkkäiden murtumapotilaiden hoitoa sekä murtumien ja kaatumisten sekundaaripreventiota. Kalsiumin ja D-vitamiinin saannin riittävyys olisi hyvä arvioida ja suunnitella yksilöllisesti mahdollisimman pian murtuman jälkeen. Hoidon toteutumista voi kontrolloida 3–4 kuukauden kuluttua.
Aikaisempien tutkimustemme mukaan yli puolella lonkkamurtumapotilaista on vajaaravitsemus tai sen riski (20). Vajaaravitsemuksen tunnistamiseen, riittävään proteiinien saantiin, laihtumisen pysäyttämiseen ja lihasvoimien ylläpitämiseen tulee lonkkamurtumapotilaalla kiinnittää huomiota. Jo hoidon alussa tulisi arvioida ja suunnitella varsinaisen luustolääkityksen tarve sekä toteuttaa monitekijäiset kaatumisen ehkäisytoimet. Väestötasolla kaatumisen ja murtumien ehkäisy tulisi ottaa aktiiviseen ja laaja-alaiseen kansallisten suositusten mukaiseen käyttöön sisältäen ohjeistuksen liikuntaan, ravitsemukseen ja myös ympäristöolosuhteisiin.
Kirjoittajien ilmoittama käsikirjoitukseen liittyvä rahoitus: Etelä-Pohjanmaan sairaanhoitopiiri (http://dx.doi.org/10.13039/501100004334).
Korjattu 30.1.2023/TH: Kirjallisuusluettelon virhe
Ei sidonnaisuuksia.
Tämä tiedettiin
• Osteoporoottiset murtumat ovat merkittävä ongelma iäkkäässä väestönosassa.
• Murtumapotilaiden kalsiumin ja D-vitamiinin riittävä saanti tulee varmistaa.
• Kalsium ja D-vitamiini tulisi saada ensisijaisesti ravinnosta, mutta usein tarvitaan valmistemuotoisia lisiä.
Tutkimus opetti
• Murtumapotilaiden kalsiumin saanti ja 25(OH)D-pitoisuus tulee määrittää ja kontrolloida systemaattisesti.
• Yksilöllisellä hoidon suunnittelulla voidaan päästä hoitotavoitteisiin iäkkäiden lonkkamurtumapotilaiden kalsiumin ja D-vitamiinin saannissa.
- 1
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Ortopediyhdistyksen asettama työryhmä. Lonkkamurtuma. Käypä hoito -suositus 16.10.2017. www.kaypahoito.fi
- 2
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Endokrinologiyhdistyksen, Suomen Gynekologiyhdistyksen ja Suomen Geriatrit ry:n asettama työryhmä. Osteoporoosi. Käypä hoito -suositus 8.12.2020. www.kaypahoito.fi
- 3
- Reid IR. Bristow SM, Bolland MJ. Calcium supplements: benefits and risks. J Intern Med 2015;278;345–68.
- 4
- Valtion ravitsemusneuvottelukunta. Terveyttä ruoasta – Suomalaiset ravitsemussuositukset. VRN 2014.
- 5
- Smith LM, Callagher JC, Sulter C. Medium doses of daily vitamin D decrease falls and higher doses of daily vitamin D3 increase falls: A randomized clinical trial. J Steroid Biochem Med Biol 2017;173:317–22.
- 6
- Itkonen ST, Erkkola ML, Lamberg-Allardt C. D-vitamiinitilanne ja saantisuositukset. Suom. Lääkäril 2019;74:2081–86.
- 7
- Raulio S, Tapanainen H, Valsta L ym. FinRavinto 2017 -tuloksia: D – vitamiinin saanti ja seerumipitoisuus aikuisella. Suom Lääkäril 2021;76:2578–82.
- 8
- Maier S, Sidelnikov E. Dawson-Hughes B ym. Before and after hip fracture, vitamin D- deficiency may not be treated sufficiently. Osteoporos Int 2013;34:2765–73.
- 9
- Saini AK. Dawe EJC, Thompson SM, Rosson JW. Vitamin D and calcium supplementation in elderly patients suffering fragility fractures; the road not taken. Open Orthop J 2017;11:1230–5.
- 10
- Pajulammi H, Pihlajamäki H, Luukkaala T, Jousmäki J, Jokipii P, Nuotio MS. The effect of in-hospital comprehensive geriatric assessment on short-time mortality during orthogeriatric hip fracture program – which patients benefit the most? Geriatr Orthop Surg Rehab 2017;8:183–91.
- 11
- Pajulammi H, Nuotio M. Geriatri lonkkamurtumapotilaan akuuttihoidossa – käyttämätön mahdollisuus. Duodecim 2018;134:1979–81.
- 12
- Käypä hoito -työryhmä Osteoporoosi. Kalsiumin saannin pika-arviointi. www.kaypahoito.fi/nix02083
- 13
- Cho K, Cederholm T, Lökk J. Calcium intake in elderly patients with hip fractures. Food Nutr Res 2008;52. DOI: 10.3402/fnr.v52i0.1654
- 14
- Valtion ravitsemusneuvottelukunta. Ravitsemussuositukset ikääntyneille. VRN 2010.
- 15
- Salminen K, Willman M, Kautiainen H ym. Temporal trends in nutrition intake among older long-term care residents. Clin Nutr 2021;40:3793–7.
- 16
- Nurmi-Luthje I, Tiihonen R, Paattiniemi E-L ym. Remarkable improvement in serum 25-hydroxyvitamin levels among hip fracture patients over a 12-year period; a prospective study in South-Eastern Finland. Osteoporos Int 2018;29:827–45.
- 17
- Lansdown DA, Whitaker A, Wustrack R ym. A resident-led initiative improves screening and treatment for vitamin D deficiency in patients with hip fractures. Clin Orthop Relat Res 2017;475:264–70.
- 18
- Korpi M, Luukkaala T, Jäntti P ym. Lonkkamurtumapotilaan arviointi geriatrian poliklinikalla. Suom Lääkäril 2013;68:131–8.
- 19
- Silva MC, Furlanetto TW. Does serum 25-hydroxyvitamin D decrease during acute-phase response? A systematic review. Nutr Res 2015;35:91–6.
- 20
- Nuotio M, Tuominen P, Luukkaala T. Association of nutritional status as measured by the Mini Nutritional Assessment Short Form with changes in mobility, institutionalization and death after hip fracture. Eur J Clin Nutr 2016;70:393–8.
Individually tailored care plan improves calcium intake and vitamin D levels in older hip fracture patients
Background Ensuring sufficient intake of calcium and vitamin D is an essential part of fracture care and secondary prevention. We studied the impact of an individual care plan on calcium intake and 25(OH)D levels in older hip fracture patients.
Methods The study included a sample of 1001 consecutive hip fracture patients aged 65 and over between 2011 and 2018. Of this sample, follow-up data from the geriatric outpatient clinic at 4–6 months after the fracture were available for 796 patients. We assessed calcium intake from food and supplements and 25(OH)D levels in the acute post-fracture period. Calcium and vitamin D supplements were then tailored individually. At the outpatient follow-up, calcium intake and 25(OH)D were re-evaluated.
Results In the majority of the hip fracture patients the pre-fracture calcium intake was below the recommendations for osteoporosis. This was particularly evident in patients living in their own homes. In the group in assisted or institutionalized living, calcium intake was already higher and did not improve significantly. In both groups, the total intake of calcium as well as 25(OH)D levels had increased significantly at the follow-up visit.
Conclusions An individually tailored care plan appears to improve both calcium intake and vitamin D levels in older hip fracture patients.
Matias Pehkonen, Tiina Luukkaala, Minna A. Kujala, Maria Nuotio
Matias Pehkonen
Doctor in specialist training in geriatrics, doctoral researcher
University of Turku, Doctoral Programme in Clinical Research, Geriatrics