Diabeteksen lääkehoidot ja korvaustason laskun vaikutus omavastuisiin
Lähtökohdat Tyypin 2 diabeteksen lääkkeiden erityiskorvattavuus aleni vuoden 2017 alusta.
Menetelmät Vuoden 2015 rekisteritiedoista tarkasteltiin diabetespotilaiden lääkehoitoja, muuta sairastavuutta ja lääkeomavastuita. Mikrosimulointimenetelmällä tuotettiin etukäteistietoa siitä, keihin suurimmat omavastuiden muutokset kohdistuvat.
Tulokset Potilaista 53 % käytti vain yhtä ja 47 % vähintään kahta diabeteslääkettä vuoden aikana. Metformiini, gliptiinit ja insuliini kattoivat käytöstä 88 %. Simulointien perusteella uusia diabeteslääkkeitä, gliptiinejä tai GLP-1-analogeja, käyttävien vuotuinen omavastuu nousee korvaustason laskun vuoksi keskimäärin 157 euroa ja vanhempia diabeteslääkkeitä käyttävien 12 euroa.
Päätelmät Diabetespotilaiden omavastuut olivat jo lähtötilanteessa korkeat ja he ovat usein pienituloisia. Osalla potilaista omavastuu nousee merkittävästi. Terveydenhuollossa on tärkeää huomioida potilaan taloudelliset mahdollisuudet hankkia lääkkeitä.

Diabeteksen hoidon suoriin kustannuksiin kuluu 15 % Suomen terveydenhuollon kokonaismenoista (1). Suurimmat kustannukset syntyvät erikoissairaanhoidon vuodeosastohoidosta ja lääkehoidosta (2,3). Lääkkeiden on arvioitu muodostavan noin viidenneksen diabeteksen hoitokustannuksista (3).
Vuonna 2016 Suomessa käytetyimpiä lääkkeitä tyypin 2 diabetekseen olivat metformiini, gliptiinit ja GLP-1-analogit (4). Diabeteslääkkeistä sai korvauksia lähes 370 000 henkilöä. Diabeteslääkkeistä maksettiin korvauksia noin 205 miljoonaa euroa, ja niiden osuus lääkekorvausmenoista oli noin 15 %. Vuosina 2010–15 tyypin 2 diabeteksen lääkkeistä maksetut korvaukset yli kaksinkertaistuivat. Tätä selittää diabetespotilaiden määrän kasvu, mutta myös uusien ja aiempaa kalliimpien lääkkeiden käytön yleistyminen (5,6,7).
Vuoden 2017 alusta tyypin 2 diabeteksen lääkkeiden korvaustaso laskettiin ylemmästä, 100 %:n erityiskorvausluokasta alempaan, 65 %:n erityiskorvausluokkaan. Tämän arvioitiin vähentävän sairausvakuutuksen lääkekorvausmenoja noin 20 miljoonalla eurolla ja lisäävän potilaiden omavastuumenoja samalla summalla. Muutosta perusteltiin sillä, että näin tyypin 2 diabeteksen lääkkeiden korvattavuus olisi samalla tasolla kuin sydän- ja verisuonisairauksien lääkkeiden (7). Muutos koskettaa suurta joukkoa, sillä vuonna 2016 tyypin 2 diabeteksen lääkkeistä sai erityiskorvausta 257 000 suomalaista (4)
Korvausmuutos on aiheuttanut vilkasta keskustelua. Osa lääkäreistä on pitänyt sitä tarkoituksenmukaisena sekä taloudellisista syistä että hoidon kannalta (8,9). Eduskunta edellytti säädöstä käsitellessään, että tyypin 2 diabeteksen lääkkeiden käytön kehitystä ja niitä käyttävien potilaiden tarvetta toimeentulotukeen seurataan muutoksen voimaanastumisen jälkeen. Etenkin potilasjärjestöt ovat tuoneet esiin huolensa diabetespotilaiden taloudellisista mahdollisuuksista hankkia lääkkeensä sekä mahdollisesta epätarkoituksenmukaisesta siirtymisestä insuliinihoitoon (10). Korvaustason alentamisen vaikutuksista ei vielä ole käytettävissä luotettavia yksilötason tietoja. Aiempien suomalaistutkimusten mukaan 20–26 % pienituloisista on joutunut rahan puutteen vuoksi tinkimään lääkeostoistaan vuoden aikana, kun koko väestöstä vastaava osuus on 9–11 % (11,12,13).
Tämän tutkimuksen tarkoituksena oli tarkastella aikuisten diabetespotilaiden lääkehoitoja ja diabetespotilaiden muuta sairastavuutta. Tutkimuksessa tarkennetaan myös aiemmin hallituksen esitetykseen (HE 184/2016 vp) kirjattuja, vuoden 2014 tilanteeseen perustuneita etukäteisarvioita siitä, miten korvaustason alentaminen vaikuttaa tyypin 2 diabeteksen lääkkeitä käyttävien omavastuisiin.
Aineisto ja menetelmät
Tutkimuksen aineistona käytettiin Kelan lääkekorvausjärjestelmän mikrosimulointiaineistoa, joka perustuu Kelan reseptitiedostosta poimittuun 10 %:n satunnaisotokseen (380 931 henkilöä) vuonna 2015 lääkekorvauksia saaneista henkilöistä (14). Aineisto kattaa korvatut lääkeostot vuonna 2015, lääkkeiden erityiskorvausoikeudet, väestötietoja (ikä ja sukupuoli) sekä henkilökohtaiset verotustiedot, joiden avulla otoksen 30 vuotta täyttäneet henkilöt on jaettu tuloviidenneksiin.
Tästä satunnaisotoksena muodostetusta simulointiaineistosta poimittiin 30 vuotta täyttäneet henkilöt, joilla oli vuoden 2015 aikana voimassa oleva erityiskorvausoikeus diabeteslääkkeisiin (korvausnumero 103) ja ainakin yksi erityiskorvattu diabeteslääkeosto (ATC-luokka A10). Diabetestyyppejä ei voitu luotettavasti erotella rekisteritietojen perusteella, joten aineisto sisältää eri diabetestyyppejä sairastavia. Alle 30-vuotiaat henkilöt rajattiin tarkastelun ulkopuolelle, koska aineisto luotiin erityisesti tyypin 2 diabeteksen lääkkeiden tarkastelua varten. Kelan korvaustilastojen mukaan vuonna 2015 alle 30-vuotiaiden henkilöiden (n = 786) osuus tyypin 2 diabeteksen lääkkeistä erityiskorvausta saaneista oli 0,2 %.
Vuonna 2015 erityiskorvattuja diabeteslääkkeitä (ATC-luokka A10) olivat insuliinit (A10A), metformiini (A10BA02), sulfonyyliureat (A10BB), glitatsonit (A10BG), gliptiinit (A10BH), repaglinidi (A10BX02) ja GLP-1-analogit eksenatidi (A10BX04) ja liraglutidi (A10BX07) sekä näitä lääkeaineita sisältävät yhdistelmävalmisteet (A10BD). Natriumin- ja glukoosinkuljettajaproteiini 2:n eli SGLT2:n estäjät rajattiin tutkimuksen ulkopuolelle, koska ne eivät olleet erityiskorvattavia. Potilaiden omavastuita laskettaessa huomioitiin kaikki potilaan korvatut lääkeostot.
Diabetespotilaiden lääkehoitoja ja omavastuumuutoksia tarkasteltiin ikä- ja tuloryhmittäin, lähtötilanteessa kaikista lääkkeistä maksetun omavastuun sekä sairastavuuden mukaan. Erikseen tarkasteltiin potilaita, joilla oli diabeteksen lisäksi jokin viidestä yleisimmästä erityiskorvaukseen oikeuttavasta sairaudesta: 1) krooninen verenpainetauti (korvausoikeus 205), 2) ahtauttava keuhkosairaus (203), 3) sepelvaltimotauti tai siihen liittyvä rasva-aineenvaihdunnan häiriö (206), 4) hajapesäkkeiset sidekudostaudit, reumaattiset niveltulehdukset ja niihin verrattavat tilat (202; myöhemmin reumaattinen sairaus) tai 5) vaikea psyykensairaus (112).
Koska suurimpien omavastuun muutosten tiedettiin liittyvän uudempien diabeteslääkkeiden käyttöön, potilaat luokiteltiin kahteen luokkaan lääkehoidon perusteella. Uusia lääkkeitä käyttäneiksi luokiteltiin ne, jotka olivat ainakin kerran vuonna 2015 ostaneet GLP-1-analogia, gliptiiniä tai sitä sisältävää yhdistelmävalmistetta. Vanhempia lääkkeitä käyttäneiksi luokiteltiin muita diabeteslääkkeitä (metformiini, sulfonyyliureat, repaglinidi ja glitatsonit) vuoden aikana ostaneet.
Omavastuun muutoksien tarkastelussa käytettiin menetelmänä lainsäädännön mikrosimulointia. Menetelmällä voidaan estimoida tulevien tai tehtyjen muutosten vaikutuksia mallintamalla muutokset laskennallisesti mikrotason aineistoon (15,16,17). Lääkekorvausjärjestelmää mallintavaa Kelan mikrosimulointimenetelmää on käytetty useiden lainsäädäntömuutosten vaikutusten ennakko- ja jälkikäteisarvioinnissa (14,18,19).
Simuloinnissa potilaiden vuoden aikana tekemien lääkeostojen omavastuut, korvaukset ja lisäkorvaukset laskettiin uudelleen sekä osto- että vuositasolla huomioiden muutokset kumulatiivisiin kertymiin perustuvissa korvauksissa (lääkekatto ja alkuomavastuu). Tarkastelun lähtötilannetta varten aineistoon simuloitiin ensin vuoden 2016 mukainen korvausjärjestelmä.
Vuoden 2017 muutosta mallintavassa simuloinnissa lähtöaineistossa 100-prosenttisesti erityiskorvatut tyypin 2 diabeteslääkkeet (ATC-luokka A10B) muutettiin 65-prosenttisesti erityiskorvatuiksi. Vaikutukset omavastuisiin laskettiin vuoden 2017 muutoksia mallintavan simuloinnin ja vuoden 2016 tilannetta mallintavan lähtötilanteen erotuksena. Menetelmä ei huomioi lääkeostokäyttäytymisessä tapahtuneita muutoksia.
Simuloinnit tehtiin käyttäen SAS-ohjelmistoa (SAS Institute Inc., Cary. NC, USA, Release 9.4). Tulokset on esitetty sekä euromääräisinä että prosentteina. Euromääräiset tulokset on esitetty vuoden 2015 tasossa. Omavastuumuutosten keskiarvoille laskettiin t-jakauman mukaiset 95 %:n luottamusvälit.
Tulokset
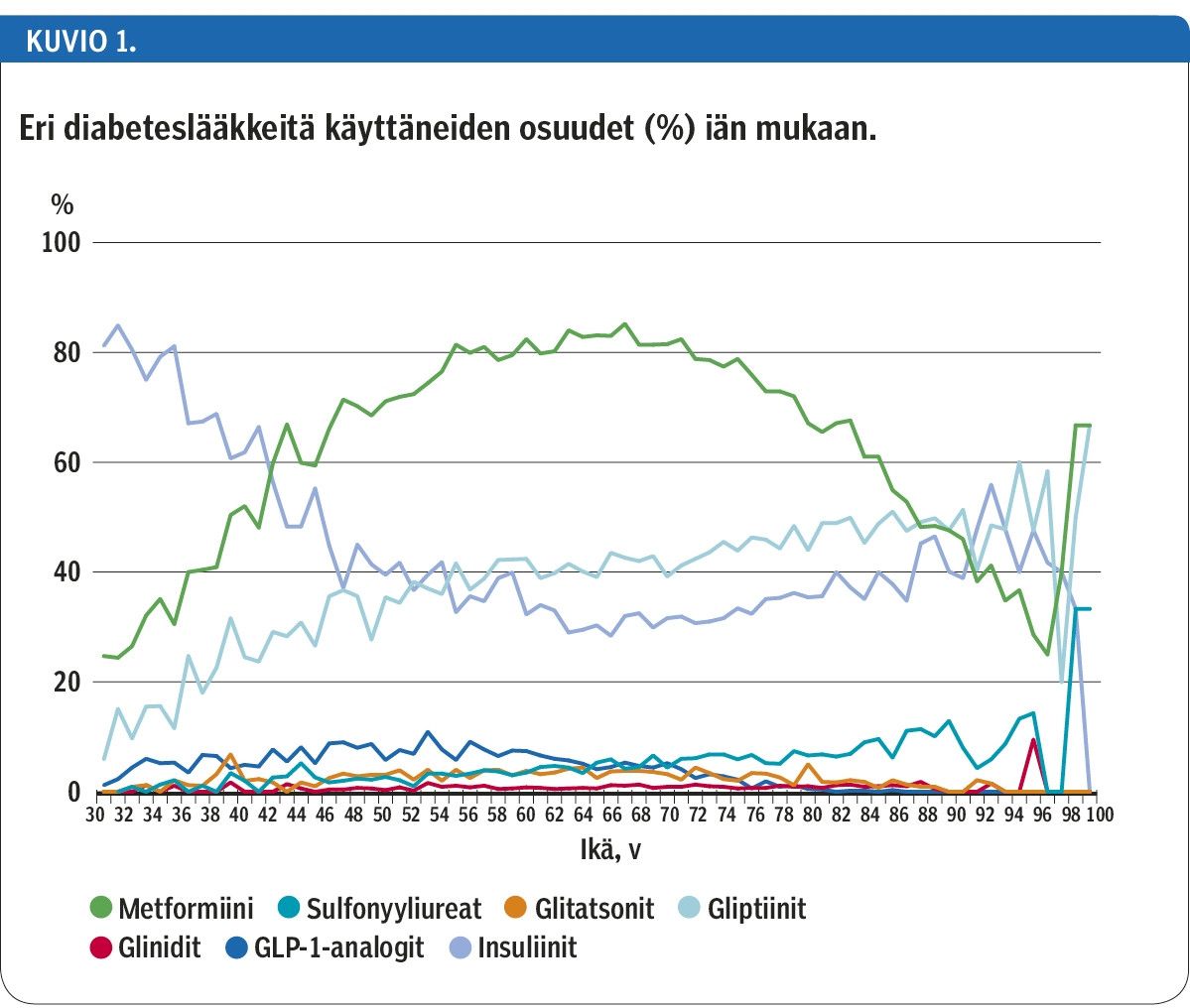
Tutkimusaineistossa oli 28 802 vähintään 30-vuotiasta diabetespotilasta (kaikki diabetestyypit), jotka olivat ostaneet vuonna 2015 erityiskorvattua diabeteslääkettä. Yleisimmin käytetyt lääkeaineet tai lääkeryhmät olivat metformiini (74 % potilaista), gliptiinit (41 %) ja insuliini (36 %). Muiden lääkeryhmien käyttö oli selvästi vähäisempää. Metformiinin käyttö yleistyi noin 70 ikävuoteen asti ja alkoi sen jälkeen vähentyä (kuvio 1). Insuliinin käyttö oli yleisintä nuorimmissa ja vanhimmissa ikäryhmissä. Sulfonyyliureoita ja gliptiinejä käyttivät yleisimmin eläkeikäiset ja GLP-1-analogeja työikäiset.
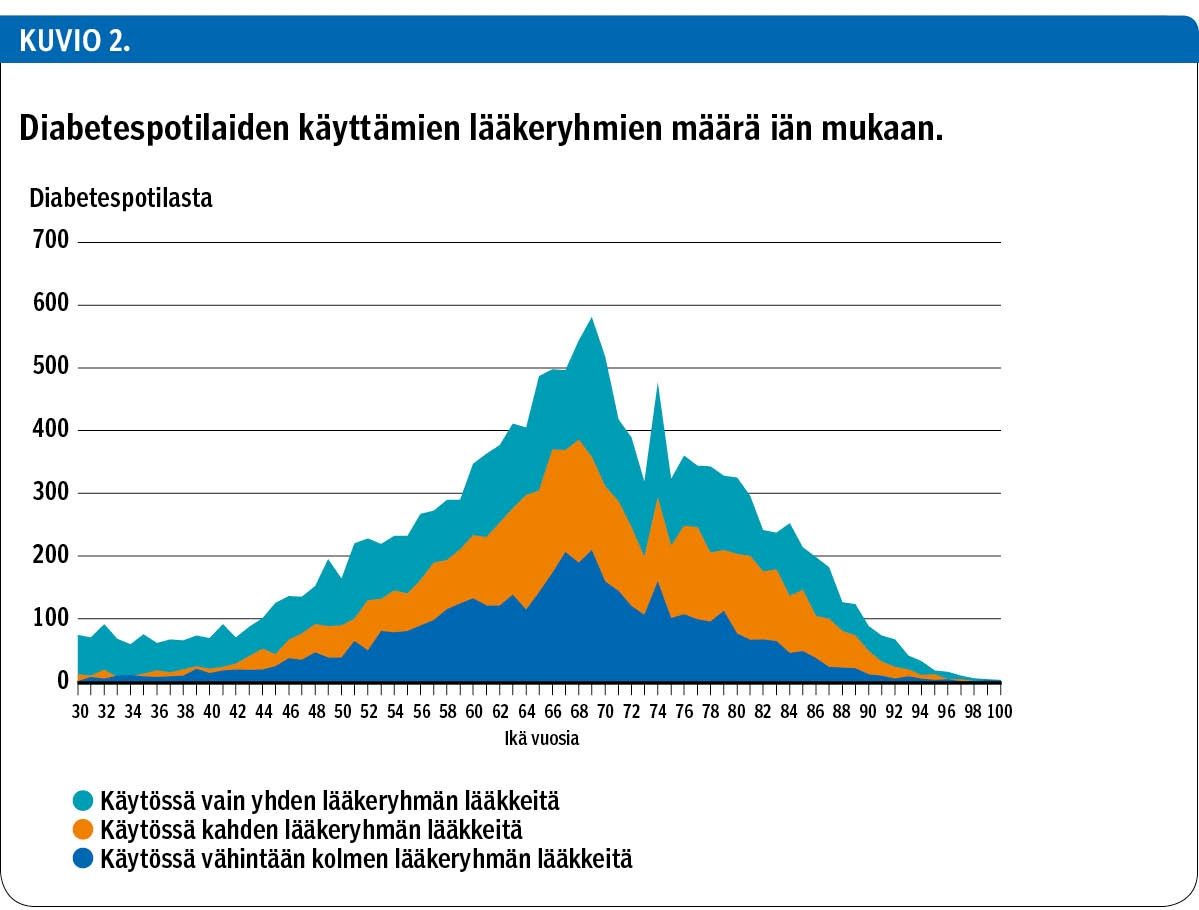
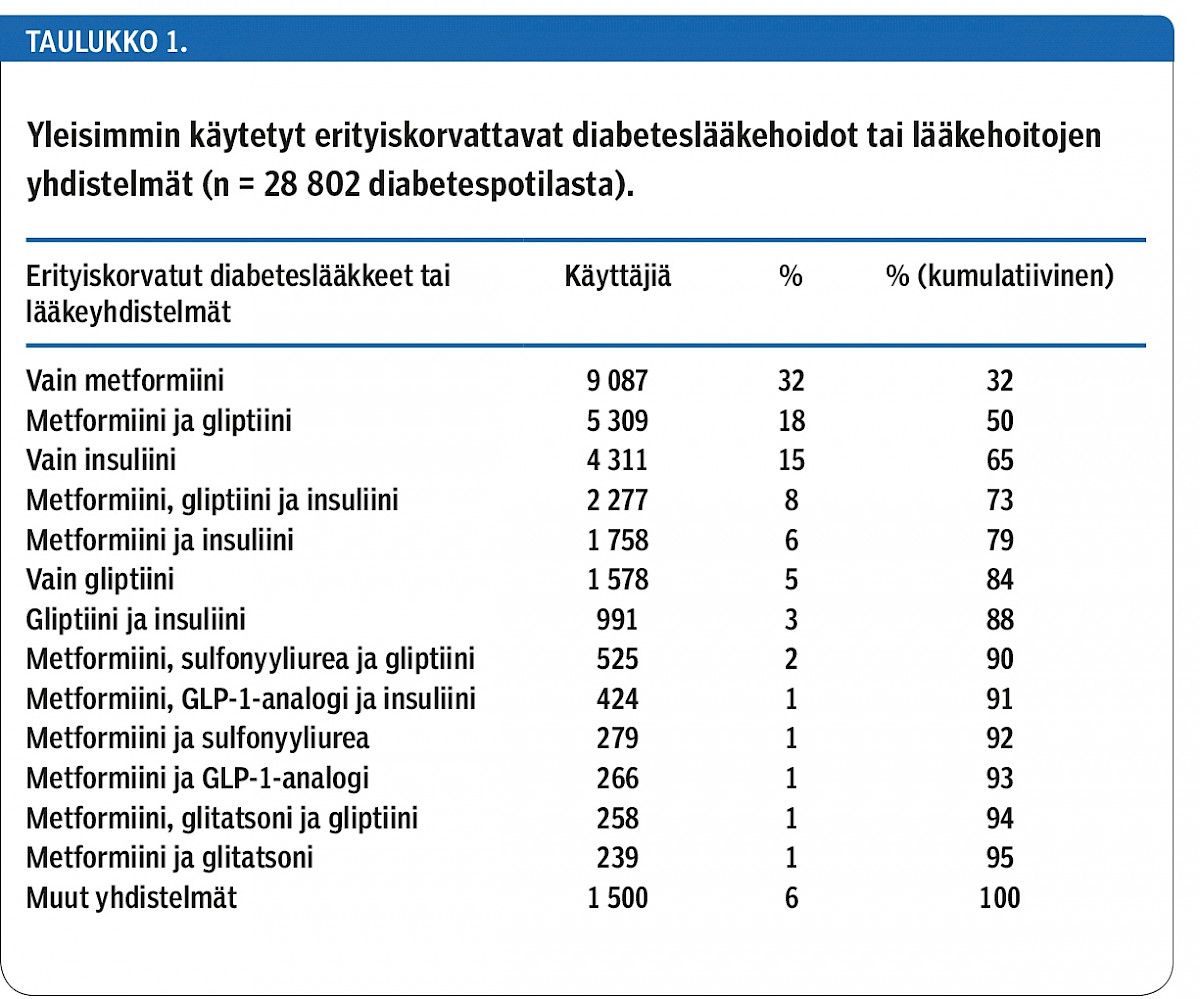
Potilaista 53 % oli ostanut vuoden aikana vain yhden, 32 % kahden ja noin 15 % vähintään kolmen eri lääkeryhmän lääkettä. Vähintään kahden diabeteslääkeryhmän käyttö oli yleisintä 60–75-vuotiailla (kuvio 2). Pelkkää metformiinia oli ostanut 32 %, pelkkiä insuliinivalmisteita 15 % ja pelkkiä gliptiinejä 5 % potilaista (taulukko 1). Yhteensä 88 % potilaista käytti vuoden aikana metformiinia, insuliinia tai gliptiiniä yksittäishoitona tai yhdistelmänä. Erilaisia vuoden aikana käytettyjen lääkkeiden yhdistelmiä aineistossa oli yli 80.
Potilaista 60 % oli eläkeikäisiä, 55 % miehiä ja 46 % kuului kahteen alimpaan tuloryhmään (Liitetaulukko 1). Kaikkiin lääkekorvauksia saaneisiin verrattuna diabetespotilaat olivat vanhempia ja useammin pienituloisia. Tyypin 2 diabeteksen lääkkeitä oli ostanut työikäisistä diabetespotilaista 40 % ja eläkeikäisistä 89 %. Pelkkää insuliinihoitoa käytti työikäisistä diabetespotilaista 60 % ja eläkeikäisistä 11 %. Diabetespotilaista 70 %:lla oli vähintään yksi ja 15 %:lla vähintään kolme muuta erityiskorvattavaa sairautta. Krooninen verenpainetauti oli 45 %:lla ja sepelvaltimotauti 16 %:lla.
Diabetespotilaiden keskimääräinen, kaikista korvatuista lääkkeistä maksama omavastuu oli 316 euroa vuodessa ennen tyypin 2 diabeteksen lääkkeiden korvaustason alentamista. Kaikilla lääkekorvauksia saaneilla 30 vuotta täyttäneillä keskimääräinen omavastuu oli 188 euroa eli 128 euroa pienempi. Simuloinnin perusteella korvaustason alentaminen nosti diabetespotilaiden keskimääräistä omavastuuta 74 eurolla eli 390 euroon (Liitetaulukko 1). Työikäiset, suurituloisemmat ja miehet maksoivat lähtötilanteessa keskimäärin hieman vähemmän omavastuuta kuin eläkeikäiset, pienituloisemmat ja naiset. Korvaustason muutos nosti omavastuita keskimäärin hieman enemmän miehillä kuin naisilla ja suurituloisilla enemmän kuin pienituloisilla. Pelkkää diabetesta sairastavilla omavastuu nousi vähemmän kuin diabeteksen lisäksi vähintään yhtä muuta sairautta sairastavilla.
Suurimmat, yli 300 euron omavastuumuutokset keskittyivät potilaille, jotka maksoivat lähtötilanteessa kaikista lääkkeistään omavastuuta 150−299 euroa vuodessa (Liitekuvio 1 artikkelin sähköisessä versiossa, www.laakarilehti.fi > Sisällysluettelot > 24–31/2018). Tulojakauman vuoksi yli 100 euron omavastuumuutokset olivat yleisimpiä pienituloisimmilla potilailla (Liitekuvio 2).
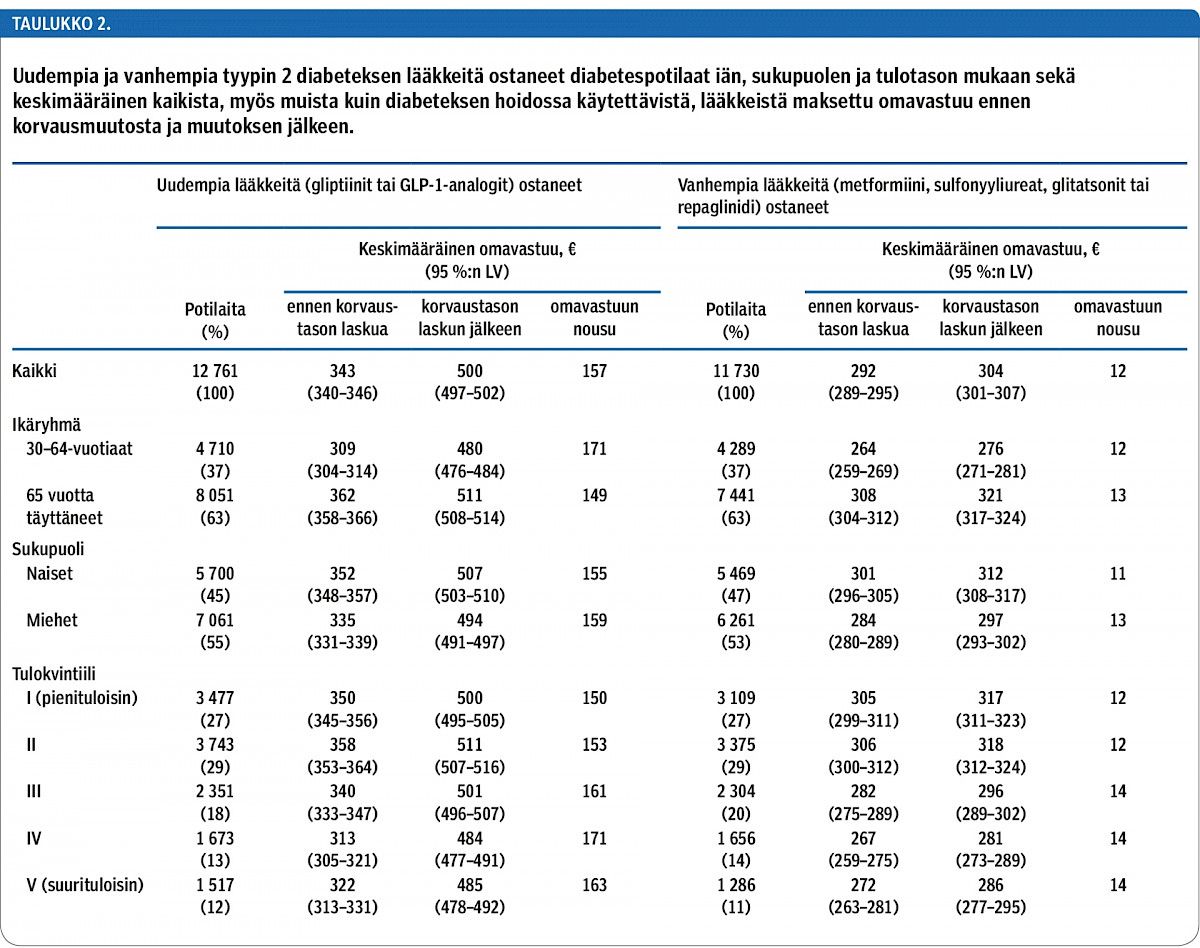
Diabetespotilaista 44 % oli ostanut uusia diabeteslääkkeitä (gliptiinejä tai GLP-1-analogeja) ja 41 % vain vanhempia; loput 15 % oli ostanut ainoastaan insuliinia. Uusia ja vanhempia lääkkeitä käyttäneiden ikä-, sukupuoli- ja tulojakauma oli samanlainen (taulukko 2).
Uusia lääkkeitä käyttäneet diabetespotilaat maksoivat ennen korvaustason alentamista omavastuuta kaikista lääkkeistään keskimäärin 343 euroa ja korvaustason alentamisen jälkeen 500 euroa vuodessa (taulukko 2). Vain vanhempia lääkkeitä käyttäneillä keskimääräinen omavastuu oli ennen korvaustason alentamista 292 euroa ja alentamisen jälkeen 304 euroa. Keskimääräinen omavastuu nousi siis uusia lääkkeitä käyttäneillä 157 euroa ja vanhempia lääkkeitä käyttäneillä 12 euroa. Vanhempia lääkkeitä käyttäneillä nousu oli lähes samansuuruinen iästä, sukupuolesta ja tuloviidenneksestä riippumatta. Uusia lääkkeitä käyttäneillä työikäisillä omavastuu nousi hieman enemmän kuin eläkeikäisillä ja suurempituloisilla hieman enemmän kuin pienempituloisilla.
Pohdinta
Metformiini on ensisijainen lääke tyypin 2 diabetekseen (1), ja sitä käyttää 74 % kaikista diabetespotilaista. Toiseksi yleisin lääkeryhmä ovat gliptiinit, mutta ainoana lääkkeenä niitä käytti vain 5 % potilaista. Diabetespotilaista yli puolet osti vain yhtä ja 15 % vähintään kolmea eri diabeteslääkettä vuoden aikana. Noin viidennes potilaista käytti sekä tyypin 2 diabeteksen lääkettä että insuliinia. Samansuuntaisia tuloksia on saatu myös kyselytutkimuksissa: vastanneista 19–24 % ilmoitti käyttävänsä tabletin ja insuliinin yhdistelmää (20,21).
Muihin Pohjoismaihin nähden Suomessa metformiinin kulutus on suurta ja myös gliptiinien ja insuliinin käyttö yleistä (22,23). Gliptiinit ovat viime vuosina lähes korvanneet vanhemmat lääkkeet, metformiinia lukuun ottamatta (5). Erityiskorvattaviksi vuonna 2014 tulleiden GLP-1-analogien ja vuonna 2016 tulleiden SGLT2:n estäjien käyttö on nopeasti lisääntynyt (4). GLP-1-analogien käytön laajenemista on kuitenkin hillinnyt niiden korvattavuuden rajoittaminen.
Aikuiset diabetespotilaat maksoivat jo ennen korvaustason alentamista iästä, sukupuolesta ja tulotasosta riippumatta omavastuuta selvästi enemmän kuin lääkekorvauksia saaneet keskimäärin. Diabeteslääkkeet olivat pääsääntöisesti 100-prosenttisesti korvattavia, mutta valtaosalla potilaista on myös muita sairauksia, joiden lääkeostot kerryttivät omavastuuta.
Diabeteksen Käypä hoito -suositus (1) suosittelee toisesta hoitolinjasta lähtien kaikille tyypin 2 diabetespotilaille uudempia ja kalliimpia lääkkeitä, GLP-1-analogeja lukuun ottamatta. Ennen korvaustason muutosta erityiskorvattujen lääkkeiden omavastuu ei ole ollut riippuvainen lääkkeen hinnasta. Uudempien ja vanhempien lääkkeiden käyttäjien ikä-, sukupuoli- ja tulojakauma oli lähes samanlainen. Korvaustason alentaminen nostaa etenkin uusimmista ja kalleimmista lääkkeistä maksettavia omavastuita, mikä todennäköisesti vaikuttaa lääkevalintoihin. Onkin syytä seurata, kehittyykö lääkkeiden käyttöön tuloryhmittäisiä eroja tai lisääntyykö insuliinin käyttö. Omavastuun suureneminen voi myös lisätä toimeentulotuen tarvetta tai vähentää lääkkeiden käyttöä ylipäänsä, mikä voi vaikuttaa potilaiden terveyteen tai terveydenhuoltopalvelujen käyttöön (24). Muutos voi lisäksi vaikuttaa lääkevalikoimaan ja lääkkeiden hinnoitteluun.
Kelan lääkekorvaustilastojen mukaan vuoden 2016 lopussa diabeteslääkkeitä ostettiin runsaasti ja taas vuoden 2017 alussa tavanomaista vähemmän (25). Alustavan arvion mukaan diabeteslääkkeiden kulutus kuitenkin väheni vain hieman alkuvuonna 2017. Luotettavat vaikutusarviot vaativat kuitenkin vielä pidempää seuranta-aikaa ja vertailuasetelmaa.
Tutkimuksemme vahvuutena on kattava rekisteriaineisto. Tutkimus kuitenkin perustui staattiseen etukäteissimulointiin eikä siinä ole huomioitu käyttäytymisen muutoksia, muutoksia lääkevalikoimassa, SGLT2:n estäjien tuloa erityiskorvattaviksi 2016 tai rinnakkaistuontivalmisteiden sisällyttämistä viitehintajärjestelmään 2017. On myös huomattava, että tuloryhmät muodostettiin potilaan henkilökohtaisten tulojen eikä kotitalouden tulojen perusteella. Säädösmuutosten vaikutuksia tuleekin tutkia kokonaisuutena myös muutosten voimaantulon jälkeen.
Osalla potilaista omavastuun arvioitiin nousevan niin paljon, että sillä on todennäköisesti vaikutusta lääkkeiden käyttöön. Omavastuun muutokset vaikuttavat eniten pienituloisten ja sairaimpien lääkeostoihin (26). Mitä suuremman osan kotitalouden menoista lääkkeet muodostavat, sitä suurempi on riski, että lääkkeet jäävät hankkimatta (27). Tässä tutkimuksessa lähes puolet diabetespotilaista oli pienituloisia.
Käytännön potilastyötä tekevien olisi tärkeää tunnistaa potilaat, joille kustannukset ovat este lääkkeiden hankkimiselle. Diabeteslääkkeiden ja myös lääkehoidon kokonaisuuden kustannuksista potilaalle olisi hyvä keskustella sekä uutta hoitoa aloitettaessa että osana lääkehoidon seurantaa.
Artikkelia on päivitetty 15.2.2019. Virheellinen kuvio 2 on vaihdettu.
Terhi Kurko: Konsultointipalkkio (Pfizer), luentopalkkio (Farmasian oppimiskeskus), tupakasta vieroituksen Käypä hoito -työryhmä.
Pekka Heino, Jaana E. Martikainen, Katri Aaltonen: Ei sidonnaisuuksia.
Tästä asiasta tiedettiin
Kelan korvaustilastojen perusteella käytyimpiä diabeteslääkkeitä ovat metformiini, insuliinit, gliptiinit ja GLP-1-analogit.
Diabeteslääkkeiden korvaustason laskun arvioitiin säästävän lääkekorvausmenoissa noin 20 miljoonaa euroa. Nämä kustannukset siirtyivät potilaiden maksettavaksi.
Tämä tutkimus opetti
Suomessa 88 % diabetespotilaista käytti metformiinia, gliptiineja tai insuliineja, tai näiden yhdistelmiä.
Ennen korvaustason muutosta 30 vuotta täyttäneet diabetespotilaat maksoivat vuodessa kaikista lääkkeistään omavastuuta keskimäärin 316 euroa, kun kaikilla 30 vuotta täyttäneillä korvauksen saajilla keskimääräinen omavastuu oli 188 euroa.
Simulointien perusteella gliptiinejä tai GLP-1-analogeja käyttävien vuodessa maksama omavastuu nousee korvaustason laskun vuoksi keskimäärin 157 euroa ja vanhempia diabeteslääkkeitä käyttävien 12 euroa vuodessa.
- 1
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Diabetes. Käypä hoito -suositus 2016 (viitattu 19.10.2017). www.kaypahoito.fi.
- 2
- Jarvala T, Raitala J, Rissanen P. Diabeteksen kustannukset Suomessa 1998–2007. Diabetesliitto ja Tampereen yliopisto, 2007.
- 3
- Haula T, Kuronen M, Saukkonen T, Häkkinen U, Seppälä TT. Diabetes pääkaupunkiseudulla – potilasmäärät, kustannukset ja lisäkustannukset. THL:n Työpaperi 34, Tampere, 2017.
- 4
- Kela. Tilastotietokanta Kelasto (viitattu 19.10.2017).http://raportit.kela.fi/ibi_apps/WFServlet?IBIF_ex=NIT137AL
- 5
- Aaltonen K, Saastamoinen LK. Pitkävaikutteisten insuliinianalogien ja gliptiinien käyttö yleistyy diabeteksen hoidossa. Sic! Lääkeinformaatiota Fimeasta 2013;4:30–4.
- 6
- Soppi A, Heino P, Kurko T, Maljanen T, Saastamoinen L, Aaltonen K. Growth of diabetes drug expenditure decomposed –a nationwide analysis(julkaisematon käsikirjoitus).
- 7
- Ruskoaho H. Lääkekorvausten tarkastelua lääkkeiden näkökulmasta vuoden 2017 lääkesäästöihin liittyen. Selvitysmiehen raportti. Sosiaali- ja terveysministeriön raportteja ja muistioita 2016;31.
- 8
- Saltevo J. Uudet diabeteslääkkeet ja kansantalouden realiteetit. Suom Lääkäril 2015;70:283.
- 9
- Lahtela J, Niskanen L, Saltevo J, Strand J. Diabeteslääkkeiden korvattavuutta on yksinkertaistettava. Suom Lääkäril 2015;70:3173.
- 10
- Lahtela J. Säästöt käyvät kalliiksi. Diabetes ja lääkäri 2017;46 (2):5.
- 11
- Aaltonen K, Miettinen J, Saastamoinen LK, Martikainen JE. Kenellä ei ole varaa lääkkeisiin? Kirjassa: Airio I, toim. Toimeentuloturvan verkkoa kokemassa. Kansalaisten käsitykset ja odotukset. Kelan tutkimusosasto, Helsinki, 2013.
- 12
- Aaltonen K. Affordability of medicines from the pharmaceutical system perspective. Comparative analysis of Finland and New Zealand. Studies in social security and health 146, Kela, Helsinki, 2017.
- 13
- Hannikainen-Ingman, Kuivalainen S, Sallila S. Toimeentulotuen asiakkaiden elinolot ja hyvinvointi. Kirjassa: Kuivalainen S, toim. Toimeentulotuki 2010-luvulla. Tutkimus toimeentulotuen asiakkuudesta ja myöntämiskäytännöistä. Terveyden ja hyvinvoinnin laitos 9, 2013.
- 14
- Aaltonen K, Heino P, Ahola E, Martikainen JE. Estimating the economic effects of pharmaceutical reimbursement scheme reform by microsimulation. Research on Finnish Society 2017;10:23−33.
- 15
- Dormuth CR, Burnett S, Schneeweiss S. Using policy simulation to predict drug plan expenditure when planning reimbursement changes. Pharmacoeconomics 2005;23:1021−30.
- 16
- Zhou M. Microsimulation. Statistical methodology and assessment of uncertainty. Helsinki: Kela, Working papers 2013; 44.
- 17
- Tilastokeskus. Mikrosimulointi (viitattu 19.10.2017). www.stat.fi/tup/mikrosimulointi/index.html
- 18
- Lääkekorvausjärjestelmän kehittäminen. Lääkekorvausjärjestelmän kehittämistyöryhmän loppuraportti. Sosiaali- ja terveysministeriön raportteja ja muistioita 2012:33.
- 19
- Saastamoinen LK, Ahola E, Tervola J, Tillman P. Sairausvakuutuskorvauksista leikattiin 125 miljoonaa euroa vuonna 2013. Miten leikkaukset kohdentuivat? Yhteiskuntapolitiikka 2016;81:551–8.
- 20
- Koponen AM, Simonsen-Rehn N, Laamanen R, Suominen S. Diabeteksen hyvä hoito -tutkimusprojektin loppuraportti. Kela, rahoitusta saaneiden tutkimusten loppuraportteja Helsinki, 2013.
- 21
- Valle T ja työryhmä. Diabeetikkojen hoitotasapaino Suomessa vuosina 2009–2010. DEHKO-raportti. Diabetesliitto 2010;5.
- 22
- Järvinen S, Laine MK, Eriksson JG. Comparison of use of diabetic medication and clinical guidelines in four Nordic countries. Ann Med 2016;48:162–8.
- 23
- Eriksson J. Suomessa käytetään diabeteslääkkeitä enemmän kuin muissa Pohjoismaissa. Diabetes ja lääkäri 2015;44 (1):7–11.
- 24
- Goldman DP, Joyce GF, Zheng Y. Prescription drug cost sharing. Associations with medication and medical utilization and spending and health. JAMA 2007;298:61–9.
- 25
- Kurko T, Martikainen JE, Rättö H, Aaltonen K. Tyypin 2 diabeteslääkkeiden kulutus lähes ennallaan. Kelan tutkimusblogi (viitattu 4.1.2018). http://blogi.kansanelakelaitos.fi/arkisto/4202
- 26
- Briesacher BA, Gurwitz JH, Soumerai SB. Patients at-risk for cost-related medication nonadherence: a review of the literature. J Gen Intern Med 2007;22:864–71.
- 27
- Hennessy D, Sanmartin C, Ronksley P ym. Out-of-pocket spending on drugs, pharmaceutical products, and cost-related prescription non-adherence among Canadians with chronic disease. Health Reports 2016;27(6):3–8.
Use of diabetes drugs and the impact of lowering of the reimbursement rate on diabetic patients’ annual copayments – a microsimulation study
BACKGROUND: At the beginning of 2017, the reimbursement rate for type 2 diabetes drugs (excl. insulins) was lowered from 100% to 65%.
METHOD: We assessed the use of diabetes drugs, diabetes patients’ comorbidities and annually paid co-payments among ≥ 30-year-old diabetes patients based on register data covering the year 2015. Applying a microsimulation method, we identified the diabetes patient groups whose annual copayments would increase most due to the reimbursement reform. RESULTS: Of the diabetes patients, 53% used only one and 47% used two or more diabetes drugs. A vast majority of the patients, 88%, used only metformin, gliptins and insulins, either as monotherapy or in combination. Based on microsimulation, the annual copayment increased by approximately 157 euros among patients using newer diabetes drugs (gliptins or GLP-1 analogues) and by 12 euros among patients using older type 2 diabetes drugs. CONCLUSIONS: The annual copayments of diabetes patients were high even before the reimbursement rate changed, and significant further increases can be anticipated. Health care providers should be aware of patients’ possible financial difficulties in purchasing diabetes drugs.