Syöpäkivun hoitoa kehittämällä voidaan vähentää päivystyskäyntejä
Lähtökohdat Noin puolet syöpäpotilaista kokee sairautensa aikana kipua. Heistä yli kolmanneksella se on vaikeaa tai keskivaikeaa.
Menetelmät Selvitimme syöpäpotilaiden kivunhoidon järjestämistä OYS:n kipupoliklinikalla ja hoidon resurssitarvetta vuodeosastolla vuosina 2011–2013. Tutkimme myös, vaikuttivatko Pohjois-Pohjanmaan sairaanhoitopiirin alueella käynnistetty Kytke-hanke sekä kivunhoidon ohjeistuksen päivitykset syöpäkivun hoitoon.
Tulokset Hoitokäytänteet muuttuivat tutkimusjakson aikana: PCA-kipupumppujen käyttö sekä elvyttämättäjättämispäätösten kirjaaminen lisääntyivät. Päivystyskäynnit syöpäkivun vuoksi vähenivät erikoissairaanhoidossa. Useimmiten riittäväksi kivunhoidoksi osoittautui oraalisen kipulääkityksen lisääminen. Vain noin 2,5 %:lle potilaista aloitettiin spinaalinen kivunhoito.
Päätelmät Komplisoitumattomissa tilanteissa kivunhoito onnistuu yksinkertaisilla periaatteilla. Vaikeassa kivussa PCA-pumppu on hyvä vaihtoehto, mutta myös anestesiologisten erikoistekniikoiden tulee olla tarvittaessa saatavilla.

Suomessa todetaan vuosittain 32 000–37 000 uutta syöpää. Vuonna 2010 sairauteen kuoli noin 11 000 ihmistä. Elossa oli lähes 225 000 henkilöä jotka sairastivat tai olivat sairastaneet syöpää (1,2).
Noin puolet syöpädiagnoosin saaneista kokee sairautensa aikana somaattista kipua. Yli kolmannes heistä määrittelee sen vaikeaksi tai keskivaikeaksi (3). Sairaalassa hoitoa saavista syöpäpotilaista noin kaksi kolmesta kokee kipua sairautensa vuoksi ja lisäksi joka kolmas kärsii syövän läpilyöntikivuista. Opioidihoitoa saaneet syöpäpotilaat kärsivät vaikeimmista kivuista ja kokivat eniten läpilyöntikipukohtauksia (4).
Suomalaisen tutkimuksen mukaan kipu on ensimmäinen tutkimuksiin ohjaava oire noin neljänneksellä syöpäpotilaista. Ensimmäisen sairastamisvuoden aikana kipua kokee vain 28–32 % potilaista. Taudin edetessä erilaiset kiputilat yleistyvät, ja loppuvaiheessa, syövän levittyä, kivusta kärsii 50–90 % potilaista (5).
Syövän palliatiivinen hoito tulee kyseeseen, kun sairaus on parantavien hoitojen ulottumattomissa ja kun tavoitteena ei ole elämän pidentäminen. Palliatiivisen hoidon käsite pitää sisällään saattohoidon, jota elämän loppuvaiheessa olevat syöpäpotilaat usein tarvitsevat (6).
Pohjois-Pohjanmaan sairaanhoitopiiri osallistui vuosina 2010–2012 valtion Kaste-rahoitusta saaneeseen Kytke-hankkeeseen, jossa yhtenä osa-alueena oli syöpäpotilaan saattohoidon kehittäminen. Hankkeen aikana OYS:n syöpätautien vastuualueella käynnistettiin palliatiivisen hoidon vastaanottotoiminta ja koottiin saattohoidosta vastaavien tahojen yhteystietoja sairaanhoitopiirin kunnista. Lisäksi laadittiin ohje "Syöpäkipupotilaan hoitoketju Oulun alueella" (7). Hankkeessa myös koulutettiin syöpäsairaanhoitajia ja testattiin videovälitteistä etävastaanottoa palliatiivisen hoidon potilaille. Yhteistyötä kolmannen sektorin (Pohjois-Suomen Syöpäyhdistys, Omaiset ja Läheiset ry) kanssa tehostettiin kouluttamalla saattohoidon tukihenkilöitä ja lisäämällä omaisten vertaistukiyhdistyksen tunnettuutta OYS:ssa. Hankkeessa haluttiin varmistaa, että potilaan hoitopolku jatkuu katkeamattomana siinä vaiheessa, kun hoito erikoissairaanhoidossa päättyy ja hoitovastuu siirtyy perusterveydenhuoltoon.
Kytke-hankkeessa mukana olleet lääkärit ja sairaanhoitajat järjestivät OYS:n erva-alueen terveyskeskuksiin tapaamisia hankkeesta tiedottaakseen. Hanke esiteltiin myös Pohjolan Lääkäripäivillä 2012. Pohjois-Pohjanmaan sairaanhoitopiirin henkilöstölehdessä Pohjanpiirissä mallia esiteltiin tammikuussa 2012 ja kunnallisille viranhaltijoille huhtikuussa 2012 (8,9).
Retrospektiivisessa tutkimuksessamme selvitimme, miten kivunhoito järjestetään Oulun yliopistollisen sairaalan kipupoliklinikalla. Kartoitimme myös syöpäpotilaiden kivunhoidon resurssitarvetta vuodeosastolla. Lisäksi tavoitteena oli selvittää, mitä kivunhoidollisia menetelmiä kipupoliklinikalla käytettiin palliatiivisessa hoidossa oleville syöpäpotilaille, kuinka hyvin potilaat kipunsa kanssa pärjäsivät kipukonsultaation jälkeen ja heijastuivatko Kytke-hanke sekä samaan aikaan toteutetut kivunhoidon ohjeistuksen päivitykset syöpäkivun hoitoon.
Aineisto ja menetelmät
Tutkimusta varten haettiin poistumisrekisteristä OYS:n kipupoliklinikan hoitamien syöpäpotilaiden hoitojaksot vuosilta 2011–2013. Kulutettujen resurssien selvittämiseksi tutkimukseen otettiin myös ne syöpäkipupotilaat, jotka olivat kyseisinä vuosina hoidossa OYS:n vatsaelinkirurgisilla tai onkologisilla vuodeosastoilla. Sen sijaan lasten tai gynekologisen onkologian osastoja ei otettu mukaan.
Aineisto kerättiin OYS:n potilastietojärjestelmästä vuosien 2013 ja 2016 välisenä aikana. Sairauskertomuksista selvitettiin seuraavat asiat: syöpädiagnoosi, mahdollinen todettu syövän metastasointi, kipupoliklinikan konsultaatiota edeltävä tulosyy sairaalaan, kipupoliklinikan lääkärin ja hoitajien konsultaatiokäyntien lukumäärä yksittäistä potilasta kohden, muutokset kipulääkityksessä, tarve muuttaa kivunhoitoa merkittävästi 48 tunnin sisällä ensikäynnistä tai virka-ajan ulkopuolella, tarve hakeutua myöhemmin erikoissairaanhoidon päivystykseen, mahdollinen elvyttämättäjättämispäätös (DNR-päätös) ja potilaan jatkohoitopaikka (sähköinen tiedonkeruulomake, liite 1).
Pohjois-Pohjanmaan sairaanhoitopiiri myönsi hankkeelle tutkimusluvan (172/2014).
Tilastolliset menetelmät
Tutkimusaineiston tilastolliseen käsittelyyn käytettiin IBM SPSS statistics 22 -ohjelmistoa. Luokittelevat muuttujat esitetään kokonaismäärinä sekä prosentteina ja jatkuvat muuttujat mediaaneina sekä 25. ja 75. persentiileinä. Luokittelevat muuttujat testataan Pearsonin χ2-testillä ja jatkuvat muuttujat Kruskall–Wallisin testillä. Tilastollisen merkitsevyyden rajana pidetään p:n arvoa alle 0,05.
Tulokset
OYS:n kipupoliklinikan konsultaatiotiimin kokoonpano vaihteli. Erikoislääkärin johtama potilaskierto toteutettiin kahdesti viikossa. Tämän lisäksi päivittäin järjestettiin erikoistuvan lääkärin kierto yhdessä kipusairaanhoitajan kanssa. Syöpäkipukonsultaatioihin vastasi sairaalalääkäri (erikoistuva lääkäri) tarvittaessa erikoislääkäriä konsultoiden.
Vuosina 2011–2013 kipupoliklinikka vastasi päivystyksellisesti sekä kroonisen kivun että syövästä johtuvan kivun konsultaatioihin. Lisäksi siellä hoidettiin kipupotilaita ajanvarauksella polikliinisesti. Kipuepiduraalikatetrit asennettiin poliklinikan tiloissa.
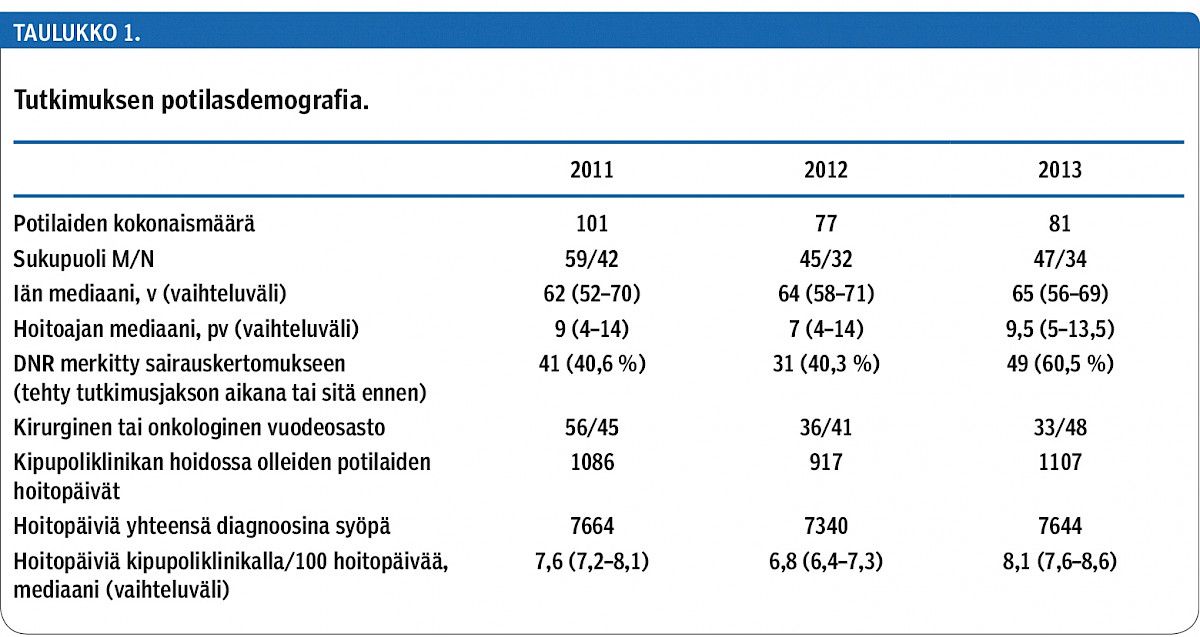
Tutkimuksessa mukana olleilla osastoilla konsultoitiin 259 potilaan syöpäkivusta hoitojakson aikana. Miehiä heistä oli 151 (58,3 %). Hoitojaksoja oli yhteensä 312. Potilaiden iän mediaani oli 63 (vaihteluväli 54–70) vuotta. Hoitoajan pituuden mediaani oli 8 (4,5,6,7,8,9,10,11,12,13,14) päivää. Elvyttämättäjättämispäätös oli olemassa tai se tehtiin hoitojakson aikana 121 potilaalle (46,8 %). Näiden hoitoa rajaavien päätösten määrä kasvoi tutkimusjakson aikana. Potilaiden jakautuminen vuodeosastoille sekä hoitopäivien määrät on esitetty taulukossa 1.
Sairaalaan hakeutumisen syyt ja kivunhoidon interventiot
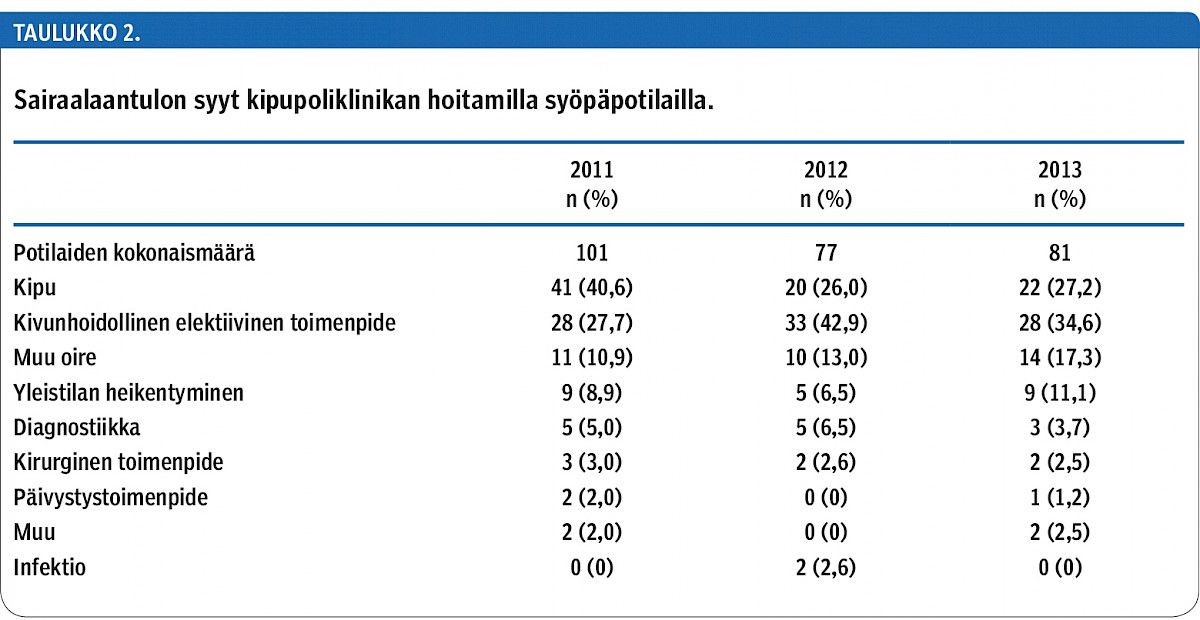
Kolmen seurantavuoden aikana yhteensä 83 potilasta (32,0 %) päätyi kivun vaikeutumisen vuoksi päivystyksellisesti sairaalaan (taulukko 2). Elektiivisesti kivunhoidon tehostamista varten sairaalaan otettiin 89 potilasta (34,4 %). Hoitoa rajoittavia päätöksiä oli vuosina 2011 ja 2012 tehty ennen hoitojaksoa yhteensä 72 potilaalle (40,5 %) ja vuonna 2013 jo 49 potilaalle (60,5 %) (p = 0,002).
Yhteensä 23 potilasta (8,9 %) joutui sairaalahoitoon yleistilan heikkenemisen vuoksi. Potilaista 208 (80,3 %) sairasti metastasoinutta syöpää.
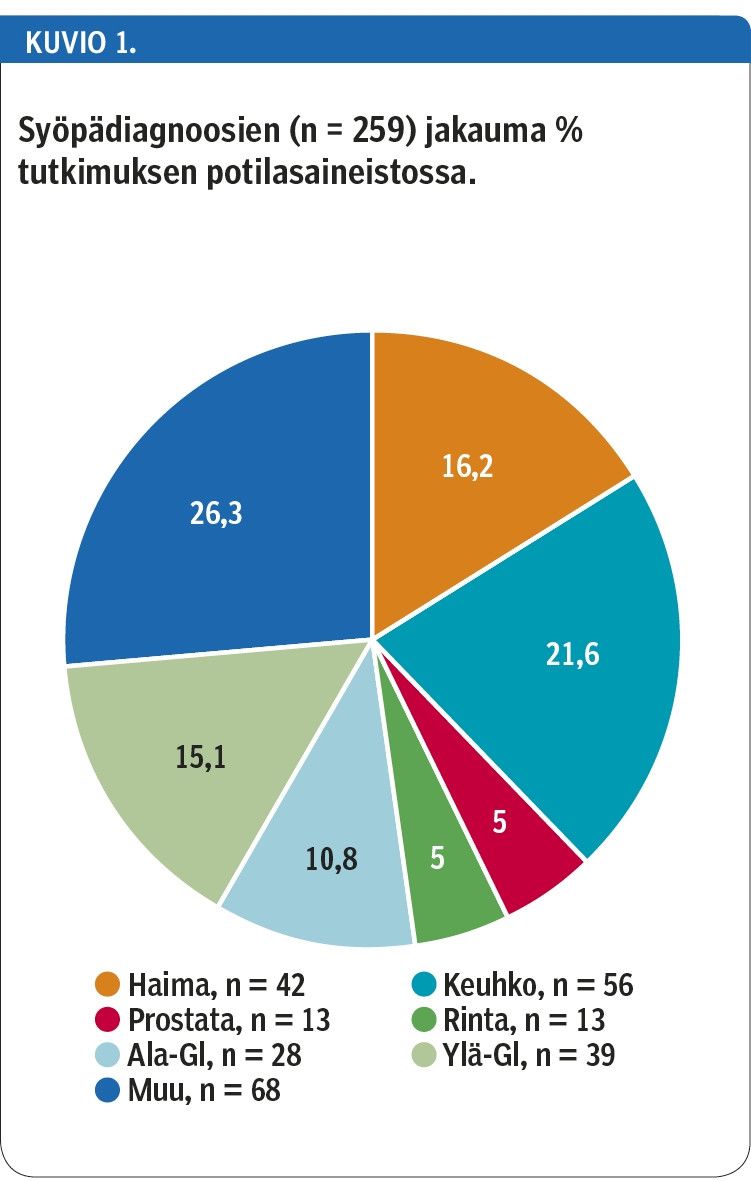
Yleisimmin kipupoliklinikan hoitoa tarvitseva potilas sairasti keuhkosyöpää (n = 56, 21,6 %) ja toiseksi yleisimmin haimasyöpää (n = 42, 16,2 %). Erikoislääkärin kannanottoa kivunhoitoon tarvitsivat usein myös suoliston alueen syöpää sairastavat potilaat. Ruuansulatuskanavan yläosan syöpä oli 39 potilaalla (15,1 %) ja alaosan 28 potilaalla (10,8 %). 68 potilaalla oli jokin muu syöpä, esimerkiksi lymfooma, melanooma tai leukemia (kuvio 1).
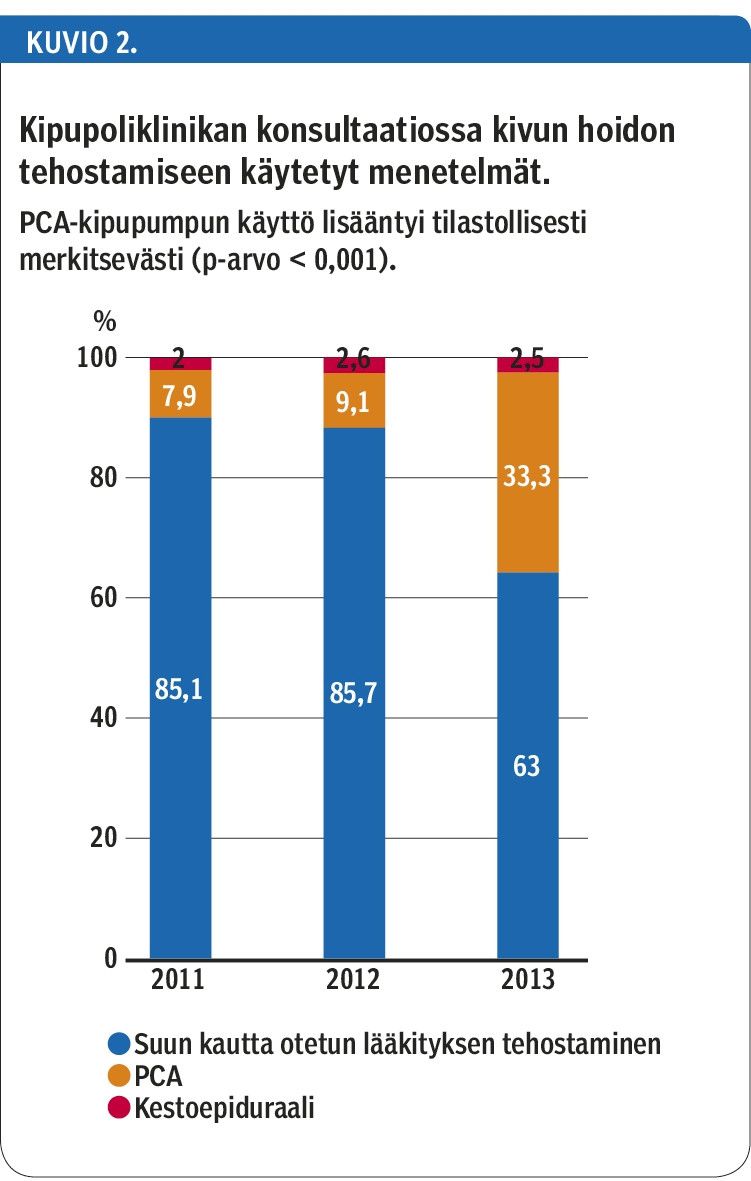
Suun kautta otettavan kipulääkkeen annostuksen suurentaminen tai toisen oraalisen kipulääkkeen lisääminen rinnalle oli riittävä toimenpide 77,9 %:ssa kipuklinikan lääkärin konsultaatiokäynneistä (n = 203). PCA-pumpun (laite, jonka avulla potilas voi itse napin painalluksella annostella voimakasta kipulääkettä suoraan laskimoon tai ihon alle) käyttö lisääntyi tutkimusjakson aikana merkittävästi. Kestoepiduraalipuudutusta sen sijaan tarvittiin hyvin harvoin (kuvio 2).
Vuonna 2011 hoitoon hakeutumisen syy oli kipu 40 potilaalla (40,6 %) ja 42 potilaalla vuosina 2012 ja 2013 (26 %, p = 0,005). Vastaavasti vuonna 2011 hoitojaksoista 28 (27,2 %) liittyi elektiiviseen kivun hoidon tehostamiseen, vuosina 2012 ja 2013 yhteensä 61 (38,6 %) (p = 0,07) (taulukko 2).
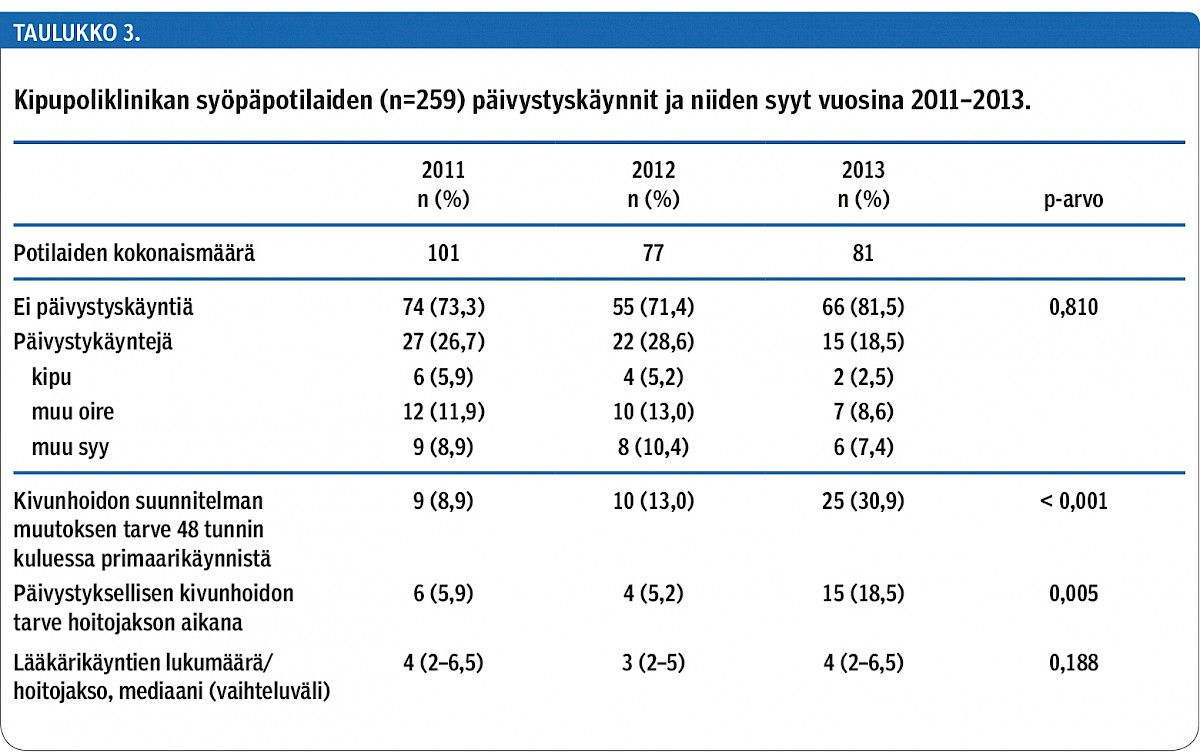
Alle 48 tunnin sisällä ensikäynnistä kivunhoidon suunnitelman muuttamista tai siirtymistä kivunhoidon muodosta toiseen (esimerkiksi tablettimuotoisesta lääkityksestä kipupumppuun) tarvitsi yhteensä 44 potilasta (17 %) (taulukko 3).
Tutkimuksen 259 syöpäpotilaasta 64 (24,7 %) päätyi päivystyksellisesti sairaalaan, hallitsemattoman kivun vuoksi yhteensä 12 potilasta (4,5 %). Muun oireen kuin kivun vuoksi päivystyksellistä sairaalahoitoa tai lääkärin arvioita tarvitsi 29 potilasta (11,2 %). 23 potilaan (8,9 %) päivystyskäyntiin johti muu syy, kuten infektio tai yleistilan heikkeneminen.
Vuosina 2011 ja 2012 sairaalaan hakeuduttiin päivystyksellisesti kivun tai muun oireen vuoksi yhteensä 32 kertaa (18,0 %), kun vastaava määrä vuonna 2013 oli 9 (11,1 %) (p = 0,810) (taulukko 3).
Päätelmät
Kolmen vuoden tutkimusjakson aikana tapahtui muutoksia hoitokäytänteissä. PCA-pumppujen käyttö lisääntyi, ja potilaan hoitolinjaa arvioitiin systemaattisemmin, esimerkiksi elvyttämättäjättämispäätöksiä tehtiin vuonna 2013 useammin kuin vuonna 2011.
Eniten kivuista kärsivät keuhko- ja haimasyöpäpotilaat. Kipupoliklinikan erikoislääkärin ammattitaitoa tarvittiinkin useimmin juuri näiden potilaiden kivunhoidossa. Vuonna 2014 julkaistussa 469 haimasyöpäpotilasta käsittäneessä tutkimuksessa 80 % potilaista kärsi kivusta syövän levinneessä vaiheessa. Heistä 36,4 % arvioi kipunsa keskivaikeaksi tai erittäin vaikeaksi (10). Pitkälle edennyttä keuhkosyöpää sairastavista 73,7 % koki sairautensa vuoksi keskivaikeaa tai vaikeaa kipua. Näistä potilaista 25,7 % koki syövän läpilyöntikipua (11).
Omassa tutkimuksessamme jo käytössä olevan oraalisen kipulääkityksen annostuksen kasvattaminen tai toisen kipulääkkeen lisääminen rinnalle osoittautui useimmiten riittäväksi kivunhoidolliseksi menetelmäksi. Aiemmat kotimaiset syöpäkivun hoitoa koskevat tutkimukset tukevat tätä havaintoa. Yleensä (noin 70 %:lla potilaista) syöpäkivun hoito onnistuu yksinkertaisia periaatteita noudattamalla. Kliinikko pystyykin komplisoitumattomissa tilanteissa useimmiten toteuttamaan hyvän kivunhoidon. Valtaosalle potilaista saadaan kohtalaisen hyvä apu yhdistämällä tulehduskipulääke, pitkävaikutteinen opioidi, sekä tarvittaessa otettava lyhytvaikutteinen läpilyöntikipulääke (12).
Syövän loppuvaiheen vaikeassa kivussa PCA-pumppu on usein käytetty ja hyvä vaihtoehto. Useimmiten sen ottamiseen käyttöön päädyttiin suun kautta otettavan tai ihon läpi imeytyvän kivunlievityksen jäädessä riittämättömäksi. PCA-pumpun käyttömäärissä havaittiin tutkimusjakson aikana selvää kasvua. Pumppu voitaisiin vaikeassa kiputilanteessa ottaa käyttöön jo perusterveydenhuollossa, mikäli kunnasta löytyy tähän koulutettuja ammattilaisia.
Kipupumpun hyödyistä on vahva näyttö postoperatiivisen kivun osalta: sillä päästään hyvään hoitotasapainoon ja käyttö on turvallista. Pumppu on otettu laajalti käyttöön myös syöpäkivun hoidossa, vaikka käytön turvallisuudesta ei tässä tarkoituksessa ole yhtä vahvaa näyttöä ja lähellä kuolemaa oleva syöpäpotilas on altis deliriumille (13). Suomalaisessa hoitosuosituksessa PCA-pumppua on suositeltu vaikean syöpäkivun hoitoon silloin, kun kipu on vaikeasti hallittavissa ja enteraalista opidoidiannosta joudutaan jatkuvasti suurentamaan (14). Kuolevan potilaan oireiden hoitoa koskeva Käypä hoito -suositus on päivitetty helmikuussa 2018 nimellä Palliatiivinen hoito ja saattohoito (15).
Tämän tutkimuksen perusteella vain hyvin pieni vähemmistö osastojen syöpäpotilaista tarvitsee anestesiologin antamaa hoitoa, kuten spinaalisia kivunhoitotekniikoita. Toisaalta todettu sentraalisen kivunhoidon käytön vähäisyys herättää myös epäilyn sen alikäytöstä vaikeasta syöpäkivusta kärsivillä potilailla.
Tutkimus puoltaa vaativan hoidon keskittämistä laadun takaamiseksi. Potilasturvallisuuden kannalta epiduraalisen katetrin asennukset on hyödyllistä keskittää toimenpideyksiköihin, joissa epiduraalipuudutusta ja epiduraalista kivunhoitoa toteutetaan osana muuta anestesiologista toimintaa (16). OYS:ssa vaikean syöpäkivun hoito onkin vuodesta 2015 lähtien keskitetty onkologisen vuodeosaston palliatiivisen hoidon yksikköön. Epiduraaliset katetrit asennetaan operatiivisen yksikön heräämössä.
Hyvin järjestetty elämän loppuvaiheen hoito vähentää syöpäpotilaiden ensiapupoliklinikkakäyntejä ja lyhentää sairaalahoitojaksojen kestoa (17,18). Kivun ja liitännäisoireiden tehokkaan hoidon lisäksi on huomioitava asianmukaiset hoidonrajaukset. Niistä tulisi sopia yhteisymmärryksessä potilaan ja mahdollisesti myös tämän omaisten kanssa sairauden rauhallisessa vaiheessa. Elvyttämättäjättämispäätöksen tekeminen ja sen kirjaaminen kuuluvat palliatiiviseen ja saattohoitoon. Sairauskertomukseen kirjattujen päätösten määrä lisääntyi tutkimusaineistossa vuonna 2013 verrattuna vuoteen 2012. Ilmeisesti potilaiden kanssa oli keskusteltu aiempaa avoimemmin sairauden tilanteesta ja näin kannettu sitä vastuuta, joka erikoissairaanhoidolle kuuluu. OYS:ssa ei tutkimuksen aikana ollut vielä käytössä palliatiivisen hoidon diagnoosia Z51.5, joten oireenmukaiseen hoitoon siirtyneitä potilaita ei voitu poimia aineistosta suoraan.
Noin joka kymmenes tutkimuksemme potilaista joutui hakeutumaan päivystyksellisesti erikoissairaanhoitoon kivunhoidollisen ongelman vuoksi. Inhimillisesti katsottuna tämä pienikin osuus on merkittävä, sillä parantumattomasti sairaan potilaan paikka ei ole suuressa yhteispäivystyksessä. Toisaalta päivystyksellisiä käyntejä aiheutti myös yleistilan heikkeneminen. Käyntejä pystyttäisiin kuitenkin vähentämään hyvällä kivunhoidon suunnitelmalla ja konsultaatiotuella. Suurin osa syöpäkivusta pystytään hoitamaan varsin yksinkertaisin interventioin kuten sekä tämä tutkimus että aiempi suomalainen selvitys osoittavat (12).
Tämän tutkimuksen heikkoutena voidaan pitää, että potilasaineisto käsitti vain vaikeimmista kivuista kärsivät yliopistosairaalassa hoidetut potilaat. Tuloksia on siis vaikea yleistää vähemmän levinneisiin syövän muotoihin ja vähemmän vaikeisiin kiputiloihin. Kuitenkin myös näissä potilasryhmissä pätevät samat kivunhoidon periaatteet.
Lisäksi on huomioitava, että gynekologiset syövät oli suljettu pois tutkimuksesta. Tämä voi osaltaan vääristää spinaalisesta kivunhoidosta hyötyneiden potilaiden osuutta. Myös kivunhoidon konsultaation tehokkuutta tai onnistumista on vaikea määrittää, sillä kivun mittausta VAS-asteikolla ei ollut systemaattisesti kirjattu potilaiden sairauskertomuksiin. On kuitenkin syytä muistaa, että tutkimuksen tavoitteena oli selvittää syöpäpotilaiden vaativan kivunhoidon tarvetta yliopistosairaalassa. Koko sairaanhoitopiirissä tapahtuvan hoitokäytänteiden muuttumisen arvioimiseksi tutkimuksen potilasmäärä oli pieni ja kolmen vuoden seuranta-aika lyhyt.
Tämän tutkimuksen perusteella vaativaa kivunhoitoa saavien syöpäpotilaiden osuus on pieni vatsakirurgisilla ja onkologisilla osastoilla. Vaikean syöpäkivun tehokkaan hoidon toteuttamiseksi on perusteltua keskittää osaaminen tarpeeksi erikoistuneisiin yksiköihin. Tutkimuksessa mukana olleiden potilaiden kivunhoidossa käytetyt menetelmät olivat kuitenkin suhteellisen yksinkertaisia, kuten opioidirotaatio ja PCA-hoito. Hyvin ohjeistettuna jatkohoito olisikin toteutettavissa perusterveydenhuollossa.
Kiitämme LT Tom Saariahoa ja LT Juha Saarniota.
Eeva Rahko: Konsultointi (Eli Lilly), asiantuntijalausunnot (Pfizer), luentopalkkiot (Amgen, Kirin,Kyowa, Roche), kongressikulut(Grex Medical, Kirin, Kyowa).
Niko Liimatainen ja Janne Liisanantti: Ei sidonnaisuuksia.
TÄSTÄ ASIASTA TIEDETTIIN
Etenkin pitkälle edennyttä haima- tai keuhkosyöpää sairastavat potilaat kokevat usein vaikeaa kipua.
Kohtalaisen hyvä apu saadaan yleensä yhdistämällä tulehduskipulääke, pitkävaikutteinen opioidi, sekä tarvittaessa otettava lyhytvaikutteinen läpilyöntikipulääke.
Hyvin järjestetty hoito elämän loppuvaiheessa vähentää ensiapupoliklinikkakäyntejä ja lyhentää sairaalajaksojen kestoa.
TÄMÄ TUTKIMUS OPETTI
Useimmiten riittävä kivunlievitys saadaan kasvattamalla oraalisen kipulääkityksen annostusta tai lisäämällä toinen lääke rinnalle.
Vaativaa kivunhoitoa tarvitsevien osuus syöpäpotilaista on pieni.
Erikoissairaanhoidon päivystyskäyntejä voidaan vähentää parantamalla hoitopolkuja ja kehittämällä syöpäkivun hoitoa.
- 1
- Sankila R. Syövän yleisyys Suomessa. Kirjassa: Joensuu H, Roberts PJ, Kellokumpu-Lehtinen P, toim. Syöpätaudit, 5. uudistettu painos. Helsinki: Kustannus oy Duodecim 2013;30–31.
- 2
- Suomen Syöpärekisteri (päivitetty 5.3.2016). www.syoparekisteri.fi
- 3
- Carlson CL. Effectiveness of the World Health Organization cancer pain relief guidelines: an integrative review. J Pain Res 2016;9:515–534. doi:10.2147/JPR.S97759
- 4
- Kurita GP, Tange UB, Farholt H, Sonne NM, Strömgren AS, Ankersen L ym. Pain characteristics and management of inpatients admitted to a comprehensive cancer centre: a cross-sectional study. Acta Anaesthesiol Scand 2013;57:518–525. doi:10.1111/aas.12068
- 5
- Kalso E. Kivun esiintyvyys syöpäpotilailla. Kirjassa: Joensuu H, Roberts PJ, Kellokumpu-Lehtinen P, toim. Syöpätaudit, 5. uudistettu painos. Helsinki: Kustannus oy Duodecim 2013;874.
- 6
- Vuorinen E, Seuna L, Ansas K. Saattohoidon järjestäminen terveyskeskuksessa, Kotkan malli. Suom Lääkäri 2004;59:295–299.
- 7
- PPSHP:n kotisivut. Syöpäkipupotilaan hoitopolku Oulun alueella (päivitetty 26.6.2017, siteerattu 9.1.2018). www.ppshp.fi/minisites/183/6739/hoitopolut/syopakipu/Hoitopolku/PPSHP_Syopakipupotilaan_hoitopolku97_Aloitussivu.htm
- 8
- PPSHP:n kotisivut. Saattohoito PPSHP:ssa STM:n tavoitteiden tasolle. Kytke-hankkeen toimintamallit ja OYS:n palliatiivisen yksikön suunnittelu (julkaistu 19.4.2012, siteerattu 19.1.2017). www.ppshp.fi/instancedata/prime_product_julkaisu/npp/embeds/27443_190412_Rahko_Saattohoito.pdf
- 9
- Pohjanpiiri henkilöstölehti. 2012;1:35 (siteerattu 19.1.2017). www.ppshp.fi/instancedata/prime_product_julkaisu/npp/embeds/26680_Ppiiri_1_2012_nettip.pdf
- 10
- D’Haese JG, Hartel M, Demir IE ym. Pain sensation in pancreatic diseases is not uniform: The different facets of pancreatic pain. World J Gastroenterol 2014;20:9154–9161. doi:10.3748/wjg.v20.i27.9154
- 11
- Shi L, Liu Y, He H, Wang C, Li H, Wang N. Characteristics and prognostic factors for pain management in 152 patients with lung cancer. Patient preference and adherence. 2016;10:571–577. doi:10.2147/PPA.S103276
- 12
- Hamunen K, Heiskanen T, Idman I. Syöpäkivun hoidon kolme tasoa. Suom Lääkäril 2009;64:3413–21.
- 13
- Dev R, Del Fabbro E, Bruera E. Patient-controlled analgesia in patients with advanced cancer. Should patients be in control? J Pain Symptom Manage 2011;42:296–300.
- 14
- Heiskanen T, Hamunen K, Hirvonen O. Kipu palliatiivisessa hoidossa. Duodecim 2013;129:385–92.
- 15
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Palliatiivisen Lääketieteen yhdistyksen asettama työryhmä. Palliatiivinen hoito ja saattohoito. Käypä hoito -suositus 16.2.2018. www.kaypahoito.fi
- 16
- Kontinen V, Hamunen K. Leikkauksenjälkeisen kivun hoito. Duodecim 2015;131:1921–8.
- 17
- Hirvonen O, Pöyhiä R. Palliatiivisessa hoidossa olevan potilaan DNR-päätös – uskallanko ottaa puheeksi? Duodecim 2016;132:844–9.
- 18
- Gómez-Batiste X, Tuca A, Corrales E ym. Resource consumption and costs of palliative care services in Spain: a multicenter prospective study. J Pain Symptom Manage 2006;31:522–32.
The resources used in pain management of cancer patients in the Oulu University Hospital pain clinic
Background About half of all cancer patients experience pain. Over one third of these patients have severe or very severe pain.
Methods In this retrospective study we examined how pain management was organized in the Oulu University Hospital pain clinic and the resources needed in inpatient treatment of cancer patients in 2011–2013. We also examined whether the “Kytke”-project and updates in cancer pain management influenced the successfulness of the pain management in cancer patients in the Northern Ostrobothnia Hospital District.
Results Over the course of the three-year period studied changes to clinical practices were noted. The use of PCA pumps and the number of DNR decisions increased in 2013 compared to 2011. Also, the number of emergency room visits to specialized medical care decreased. In our study the patients with lung or pancreatic cancer experienced the most pain. Most of the time sufficient pain management was achieved by increasing already existing pain medication or adding extra oral painkillers. Spinal pain management techniques were necessary with only 2.5% of the patients.
Conclusion Good cancer pain management is achieved by following simple principles in uncomplicated situations, and emergency visits can be reduced by improving pain management protocols. Most of the time a PCA pump is a sufficient and often used choice in patients with terminal cancer who experience severe pain. Anaesthetic special techniques should still be available when necessary.